Доброкачественные опухоли костей
Остеома. Представляет собой редко встречающуюся доброкачественную опухоль. Различают две формы остеомы: компактную и губчатую. Наблюдаются у лиц в возрасте 15-30 лет. Чаще всего опухоль располагается в костях черепа, таза и иногда в длинных трубчатых костях. Излюбленной локализацией губчатых остеом являются челюстные кости. Рост опухоли чрезвычайно медленный. Опухоль обнаруживается случайно либо по достижении больших размеров со сдавлением близлежащих сосудов и нервов. Опухоль имеет плотную консистенцию, гладкую поверхность, шаровидную или пирамидальную форму, безболезненная, неподвижная. При рентгенологическом исследовании характерным является то, что кортикальный слой опухоли представляет собой продолжение коркового слоя кости. Структура остеомы - такая же, как и нормальной кости. Реакция со стороны периоста и эндоста отсутствует. Опухоль имеет четкие контуры. Лечение хирургическое: удаление опухоли вместе с кортикальной пластинкой кости. Показания к операции возникают при болях, нарушении функции, косметических неудобствах.
Остеоид-остеома. Встречается у лиц молодого возраста (10-20 лет), преимущественно у мужчин. Излюбленная локализация - длинные трубчатые кости нижних конечностей, но могут поражаться любые области скелета. Характерный и ранний симптом - постоянная боль. С течением времени появляются и другие признаки заболевания: припухлость и уплотнение мягких тканей вокруг пораженной кости, реактивный синовит, веретенообразная форма кости. Остеоид-остеомы, локализующиеся в области позвоночника и таза, могут вызывать сильную боль. Ведущее место в диагностике принадлежит рентгенологическому исследованию. На рентгенограммах под надкостницей, в компактном или губчатом веществе, определяется небольшой участок просветления диаметром от 0,5 до 2,0 см с четкими контурами. Перифокальная зона резко склерозирована. В зоне опухоли отмечаются явления оссифицирующего периостита. Лечение хирургическое: удаление опухоли в пределах здоровых тканей.
Остеобластома (остеогенная фиброма, гигантская остеоид-остеома) представляет собой редкую костеообразующую опухоль, которая может поражать длинные кости или позвонки, гистологическая картина остеобластомы часто подобна таковой при остеоид-остеоме. Клиническая картина отличается значительно менее выраженным болевым синдромом. При обследовании выявляется большое число вариантов поражения, которые могут располагаться кортикально и медуллярно, иметь литический или оссифицирующий вид, эрозивный или четко очерченный характер краев, но размеры опухоли не превышают 2 см. Остеобластома имеет тенденцию к поражению позвоночника, в частности задних отделов тела позвонка, у молодых людей, чаще у мужчин во второй-третьей декаде жизни. Рентгенологически имеют место типичные черты доброкачественной опухоли в виде эксцентрично расположенного дефекта в кости, чаще в позвонке, с ясно очерченными гладкими краями. Опухоль может «вздувать» кость, но, как правило, не разрушает кортикальную пластинку. Лечение большинства остеобластом - хирургическое (эксцизия и/или кюретаж, иногда с костной пластикой).
В литературе описываются так называемые «агрессивные» остеобластомы, но их следует относить к редким разновидностям остеогенной саркомы.
Остеобластокластома (гигантоклеточная опухоль, остеокластома). Это новообразование встречается довольно часто и составляет 15-20% доброкачественных опухолей. Развивается одинаково часто у мужчин и женщин. Возраст больных преимущественно 20-40 лет. Наиболее часто (в 50-70% случаев) эти опухоли поражают метаэпифизы костей, образующих коленный сустав. Реже остеобластокластома развивается в коротких трубчатых и плоских костях, могут поражаться позвонки и кости таза. Как правило, опухоль бывает солитарной. Малигнизация остеобластокластом имеет место в 10-25% случаев. В начальных стадиях заболевание протекает бессимптомно. Затем, по мере роста опухоли и вовлечения в процесс периоста, появляются ноющие боли в области поражения кости при ходьбе или длительном стоянии, боли могут иррадиировать в близлежащий сустав. Другие клинические признаки возникают спустя 0,5-2 года после появления болей. Они заключаются в деформации кости, ограничении движений в суставе, наличии пальпируемой болезненной плотной опухоли, над которой иногда выявляется крепитация. Если опухоль достигает больших размеров, кожа над ней истончается, становится блестящей, а иногда приобретает багрово-цианотичный цвет с усиленным венозным рисунком. Консистенция опухоли (при сохранившейся капсуле ее) - плотная, поверхность - гладкая или крупнобугристая. Если наступил прорыв капсулы опухоли, то последняя оказывается мягкой, эластичной или флюктуирующей. Иногда в близлежащем суставе определяется экссудат, что может свидетельствовать о проникновении опухоли в сустав. Вследствие ограничения движений может развиться атрофия мышц конечности. Не исключается возникновение патологического перелома. Иногда доброкачественные остеобластокластомы дают метастазы в легкие. Для постановки диагноза остеобластомкластомы существенное значение имеет рентгенологическое исследование. На рентгенограммах в участке поражения, обычно метаэпифизе, видно булавовидное расширение, «вздутие кости». Структура кости в этом участке изменена, имеет ячеистый вид - «мыльные пузыри»; корковый слой становится тонким и иногда вовсе не выявляется. Одновременно со стороны надкостницы возникает новая костная ткань, образующая как бы «скорлупу». Кроме описанной ячеисто-трабекулярной формы, различают и литическую форму остеобластокластомы. При ней вздутый участок кости представляется бесструктурным, корковый слой резко истончен или не выявляется. В этом случае пораженный участок имеет вид четко очерченного дефекта кости. Дефект может быть краевым или циркулярным; в последнем случае виден свободный резко очерченный конец диафиза на фоне тени уплотненных мягких тканей. В сомнительных случаях диагноз устанавливают посредством пункционной или трепанобиопсии опухоли. Лечение хирургическое, лучевое и комбинированное. При поражении мелких костей прибегают к удалению всей кости. Если поражена длинная трубчатая кость, то при литической форме заболевания производят резекцию кости с замещением дефекта трансплантатом (аутотрансплантат, аллокость или металлический эндопротез). При значительных поражениях трубчатых костей ячеисто-трабекулярной формой остеобластокластомы также производят резекцию кости с трансплантацией. В случаях рецидива опухоли, как правило, показана резекция кости. При этом следует помнить о реальной возможности трансформации рецидивирующих гигантоклеточных опухолей в злокачественную остеобластокластому.
Кюретаж и заполнение полости костной стружкой или мышцей на питающей ножке могут быть предприняты при небольших ячеисто-трабекулярных остеобластокластомах длинных трубчатых костей.
Современная мегавольтная лучевая терапия больных остеобластокластомой заключается в многопольном облучении зоны поражения на соответствующих установках в суммарной очаговой дозе 45-50 Гр.
Комбинированное лечение, включающее в себя кюретаж опухоли с пред- или послеоперационным облучением, не получило широкого распространения, поскольку процент выздоровлений при этом примерно такой же, как и при других видах лечения.
Гемангиома кости. Встречается редко. Может возникать в любом возрасте с одинаковой частотой у мужчин и женщин. Наиболее часто гемангиомы локализуются в костях черепа, позвонках, костях таза, длинных трубчатых костях конечностей.
Опухоли могут быть солитарными и множественными. Известны сочетания гемангиом костей и таких же опухолей кожи, внутренних органов. Гемангиомы бывают капиллярными или кавернозными; последние встречаются наиболее часто и поражают позвоночник и плоские кости. Капиллярная форма обычно наблюдается в трубчатых костях. Клинические проявления обусловлены в основном локализацией и размерами образования. Гемангиомы, располагающиеся в костях черепа, обнаруживаются обычно рано в связи с появлением плотной неподвижной опухоли, локализующейся чаще всего в теменных или лобной костях. Иногда развиваются симптомы сдавления головного мозга. Над опухолью могут прослушиваться сосудистые шумы. При поражении позвонков по мере роста опухоли развиваются симптомы сдавления спинного мозга и нервных корешков. Довольно часто наблюдаются компрессионные переломы позвонков. При поражении других отделов скелета основные симптомы сводятся к возникновению болей, припухлости в зоне опухоли, деформации кости, патологического перелома. В распознавании гемангиом кости ведущее место принадлежит рентгенологическому исследованию. Гемангиомы позвонков имеют патогномоничную рентгенологическую семиотику, состоящую в деструкции кости, ячеистой сетчатой перестройке структуры, так что на рентгенограммах тело позвонка представляется продольно исчерченным - виден ряд вертикальных «подпорок». Поражение плоских костей характеризуется структурными изменениями, состоящими в появлении множественных округлых очагов деструкции, разделенных утолщенными перегородками, располагающимися радиарно, веерообразно. Опухоль четко отграничена от неизмененной кости. При поражении длинных трубчатых костей характер деструкции в основном такой же, кость булавовидно расширена; важное диагностическое значение имеет ангиография, позволяющая четко выявить выполненные контрастным веществом полости.
Лечение в основном лучевое, поскольку эти опухоли оказываются весьма чувствительными к облучению. Значительно реже используют хирургическое лечение - кюретаж или резекцию кости.
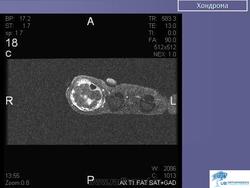
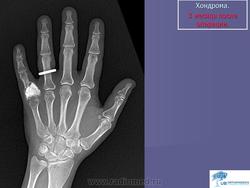
Хондрома. Встречается одинаково часто у лиц обоего пола, как правило, в возрасте 7-20 лет. Наиболее часто локализуется в костях кистей и стоп, но встречается также в костях таза, ребрах и длинных трубчатых костях. Хондромы составляют 10-15% от всех доброкачественных опухолей костей. Малигнизация хондром отмечается в 5% случаев. Хондромы могут быть одиночными и множественными. Если опухоль располагается внутри кости, ее называют энхондромой, на поверхности кости - экхондромой. В детском возрасте заболевание обычно протекает латентно. Клиническая картина бывает различной при энхондромах и экхондромах. Энхондромы характеризуются вначале при небольших размерах, бессимптомным течением, а затем в связи с ростом опухоли и давлением на корковый слой возникают боли. С течением времени боли усиливаются, появляется припухлость. При пальпации определяется плотная болезненная неподвижная по отношению к кости опухоль. Довольно частым осложнением бывает патологический перелом. При экхондроме ведущим начальным симптомом является наличие пальпируемой плотной опухоли, а также деформация пораженной части скелета. По достижении опухолью больших размеров наблюдаются симптомы нарушения функции близлежащих органов и тканей, особенно выраженные при опухолях костей таза. Диагностика хондром основывается на клинической картине и данных рентгенологического исследования. При экхондромах на рентгенограммах определяется участок уплотнения на фоне мягких тканей. Как правило, в этом участке видны очаги обызвествления, дающие крапчатый рисунок. В зависимости от степени обызвествления конфигурация опухоли на рентгенограммах выявляется более или менее четко. Основной рентгенологический симптом при энхондромах - изменения костной структуры. Степень их бывает различной в зависимости от выраженности процессов деструкции и обызвествления. Обычно в центре вздутого участка кости определяется одиночный очаг равномерного просветления, имеющий округлую или овальную форму и четкие контуры, резко отграниченный от неизмененной кости. На фоне просветления обнаруживаются крапчатые или хлопьевидные пятнистые тени, соответствующие очагам обызвествления хряща. В случаях, когда процессы деструкции слабо выражены, просветление может отсутствовать, кость представляется пятнисто разреженной, а в центральной части поражения видны конгломераты обызвествлений. Лечение хирургическое: при опухолях мелких костей и ребер - удаление пораженной кости, при хондромах костей таза - удаление опухоли с резекцией кости, при хондромах длинных трубчатых костей - резекция пораженного участка кости с одномоментным замещением дефекта трансплантатом. Важно тщательно соблюдать принцип абластики в ходе операции, поскольку клетки хондромы обладают большой способностью имплатироваться.
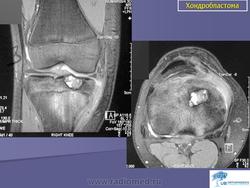
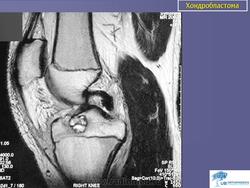
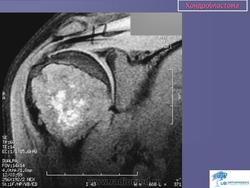
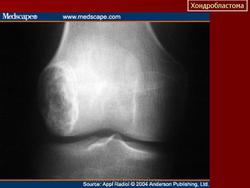
Хондробластома. Встречается в 1,0-1,8% первичных опухолей костей, преимущественно у лиц мужского пола в возрасте от 10 до 25 лет. Чаще всего хондробластомы возникают в эпифизарных отделах длинных трубчатых костей, реже - в лопатке, ребрах, надколеннике, костях кисти и стоп. Клинически характеризуются несильными болями в суставе, наличием болезненной припухлости и иногда ограничением движений в суставе. Рентгенологически в пораженной кости выявляется очаг просветления округлой или овальной формы; рисунок очага неоднородный, крапчатый. Опухоль ограничена зоной склероза. Частым признаком является периостальная реакция. Лечение хирургическое: широкая резекция кости с замещением дефекта трансплантатом.
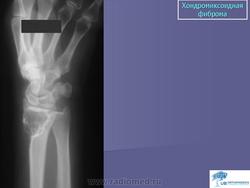
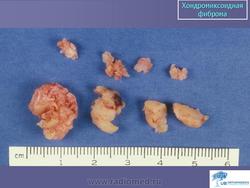
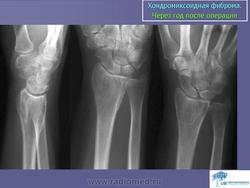
Хондромиксоидная фиброма. Встречается весьма редко, преимущественно в детском и юношеском возрасте, с одинаковой частотой улиц обоего пола. Излюбленная локализация опухоли - длинные трубчатые кости нижних конечностей в метафизарной области. Вместе с тем хондромиксоидная фиброма может встретиться в любом отделе скелета. Клиническое течение заболевания может быть бессимптомным, и опухоль выявляется случайно при рентгенографии. В других случаях больных беспокоят незначительные боли в области поражения, где иногда определяется опухоль. На рентгенограммах в кости выявляется округлый или овальный очаг просветления с однородным или неоднородным рисунком, окруженный ободком склерозированной ткани. Периостальная реакция обычно отсутствует. Лечение хирургическое.











Benign Bone Tumor.
Dr. Hussain Abu Ali
Продолжение.
Продолжение
ВИДЕО.
Н.В. Кочергина - опухоли костно-мышечной системы: алгоритм лучевого исследования
https://www.youtube.com/watch?v=MeGvUODkaSQ
По клиническому течению первичные опухоли костей делятся на доброкачественные и злокачественные. Эти свойства неотделимы от биологических свойств опухоли и определяются в основном степенью ее зрелости.
Диагностика опухолей костей основывается на клинико-рентгенологических данных и представляет подчас определенные трудности. Задача рентгенолога состоит в том, чтобы в каждом случае опухоли кости определить морфологическую характеристику новообразования. Однако не всегда возможно верифицировать заключение только на основании клинико-рентгенологических данных. В подобных случаях приходится прибегать к пункционной биопсии опухоли и последующему морфологическому исследованию.
Немаловажное значение для правильной диагностики опухолей костей играет знание их классификаций. Общеизвестные классификации опухолей костей (Юинг, 1939; Lichtenstein, 1951—1965; И. Г. Лагунова, 1957; Coley, 1960; М. В. Волков, 1968; Т. П. Виноградова, 1973) не свободны от недостатков.
Нам представляется целесообразной классификация, в которой находят отражение все основные формы опухолей, номенклатура которых основана на гистогенетических и гистологических признаках. В этом отношении классификация первичных опухолей костей, предложенная Т. П. Виноградовой, облегчает дифференциальную диагностику новообразований.
При изложении лекционного курса и в своей практической работе мы преимущественно пользуемся данной классификацией, изменив несколько порядок расположения групп опухолей и не вносим в классификацию доброкачественных опухолей костей костно-хрящевые экзостозы, хондроматоз костей и пограничные с опухолями процессы.
Злокачественая опухоль Юинга отнесена к неостеогенным опухолям из ретикуло-эндотелиальной ткани.
Вполне оправдано существование параллельных классификаций, включающих основные формы опухолей, наиболее часто встречающихся в практике.
Доброкачественные опухоли костей - Дифференциальная рентгенодиагностика
№
Название опухоли
Построена
1
Остеобластокластома
Остеоидная остеома
Остеома
Из собственно костной
ткани
2
Хондрома
Хондробластома
Хондромиксоидная фиброма
Из хрящевой ткани
3
Остеохондрома
Из костной и хрящевой ткани
4
Миксома
Липома
Фиброма
Из разновидностей соединительной ткани
5
Хордома
Из хордальной ткани
6
Ангиома
Из сосудистой ткани
7
Эозинофильная гранулема
Из ретикулярной ткани, эозинофилов
Доброкачественные опухоли из собственно костной ткани
Остеобластокластома (гигантоклеточная опухоль, остеокластома, гигантома).
Термин «остеобластокластома» получил широкое распространение в Советском Союзе за последние 15 лет. Первое подробное описание этой опухоли принадлежит Nelaton (1860). На протяжении многих лет учение о ней претерпело значительные изменения. Во второй половине XIX века остеобластокластома (гигантоклеточная опухоль) была включена в группу фиброзных остеодистрофий. В работах С. А. Рейнберга (1964), И. А. Лагуновой (1962), С. А. Покровского (1954) гигантоклеточная опухоль рассматривается как местная фиброзная остеодистрофия. В. Р. Брайцов (1959) высказал взгляд на «гиганто-клеточную опухоль» костей, как на процесс эмбрионального нарушения развития кости, что не нашло, однако, дальнейшего подтверждения. В настоящее время большинство исследователей не сомневаются в опухолевом характере этого процесса (А. В. Русаков, 1959; А. М. Вахуркина, 1962; Т. П. Виноградова, Bloodgood).
Остеобластокластома является одной из наиболее частых опухолей костей. Заметных половых различий в заболеваемости остеобластокластомой не наблюдается. Описаны случаи семейного и наследственного заболевания.
Диапазон возрастов больных остеобластокластомами колеблется от 1 года и до 70 лет. По нашим данным, 58% случаев остеобластокластом приходится на второе и третье десятилетия жизни.
Остеобластокластома, как правило, солитарная опухоль. Редко отмечается двойная ее локализация и преимущественно в соседних костях. Наиболее часто поражаются длинные трубчатые кости (74,2%), реже — плоские и мелкие кости.
В длинных трубчатых костях опухоль локализуется в эпиметафизарном отделе (у детей — в метафизе). Она не прорастает суставной хрящ и эпифизарный хрящ. В редких случаях наблюдается диафизарная локализация остеобластокластомы (по нашим данным, в 0,2% случаев).
Клинические проявления остеобластокластомы во многом зависят от локализации опухоли. Первым признаком бывают боли в области поражения, развивается деформация кости, возможны патологические переломы.
Рентгенологическая картина остеобластокластом длинных трубчатых костей.
Пораженный отрезок кости представляется асимметрично вздутым. Кортикальный слой неравномерно истончен, часто бывает волнистым, может разрушаться на большом протяжении. В месте перерыва кортикальный слой бывает разволокненным или заострен в виде «отточенного карандаша», что имитирует в ряде случаев «периостальный козырек» при остеогенной саркоме. Опухоль, разрушая кортикальный слой, может выходить за пределы кости в виде мягкотканной тени.
Различают ячеисто-трабекулярную и литическую фазы остеобластокластомы. В первом случае определяются очаги деструкции костной ткани, как бы разделенные перегородками. Литическая фаза характеризуется наличием очага сплошной деструкции. Очаг деструкции располагается асимметрично по отношению к центральной оси кости, но увеличиваясь может занимать весь поперечник кости. Характерно четкое ограничение очага деструкции от неповрежденной кости. Костно-мозговой канал отделен от опухоли замыкательной пластинкой.
Диагноз остеобластокластомы длинных трубчатых костей представляется подчас сложным. Наибольшие затруднения бывают в рентгенологической дифференциальной диагностике остеобластокластом с остеогенной саркомой, костной кистой и аиевризматической кистой.
Важное значение в дифференциальной диагностике приобретают такие клинико-рентгенологические показатели, как возраст больного, анамнез заболевания, локализация очага поражения.
Таблица 2
Остеобластокластома (литическая фаза)
Остеогенная остеокластическая саркома
Костная киста
Возраст
20—30 лет
До 20—26 лет
2 г. —14 лет
Локализация
Эпиметафиз
Эпиметафиз
Метадиафиз
Форма кости
Выраженное асимметричное вздутие
Незначительное расширение в поперечнике
Веретенообразное вздутие
Контуры очага деструкции
Четкие
Нечеткие, размытые
Четкие
Состояние костно-мозгового канала
Закрыт замыкательной пластинкой
На границе с опухолью открыт
Кортикальный слой
Истончен, волнистый, прерывается
Истончен, разрушен
Истончен, ровный
Склероз
Не типичен
Имеет место
Не типичен
Периостальная реакция
Нет
Выражена, преимущественно по типу „периостального козырька"
Нет
Состояние эпифиза
Эпифизарная пластинка истончена, волниста
В начальных стадиях участок эпифиза остается интактным
Не изменен
Соседний диафизарный отдел кости
Не изменен
Остеопоротичен
Не изменен
В таблице 2 представлены основные клинико-рентгенологические симптомы, характерные для» остеобластокластомы, остеогенной остеокластической саркомы и костной кисты.
Аневризматическая киста в длинных трубчатых костях, в отличие от остеобластокластомы, локализуется в диафизе или метафизе. При эксцентричном расположении аневризматической костной кисты определяется локальное вздутие кости, истончение кортикального слоя, иногда расположение костных перекладин перпендикулярно к длиннику кисты. Аневризматическая костная киста в отличие от остеобластокластомы, в этих случаях преимущественно вытянута по длиннику кости и может иметь известковые включения (А. Е. Рубашева, 1961). При центральной аневризматической кисте отмечается симметричное вздутие метафиза или диафиза, что не типично для остеобластокластомы.
За остеобластокластому может быть ошибочно принята монооссальная форма фиброзной остеодисплазии длинной трубчатой кости. Однако фиброзная остеодисплазия проявляется, как правило, в первом или начале второго десятилетия жизни ребенка (М. В. Волков, Л. И. Самойлова, 1966; Furst, Schapiro, 1964). Деформация кости проявляется в виде искривления ее, укорочения, реже удлинения, но не выраженного вздутия, имеющего место при остеобластокластоме. При фиброзной остеодисплазии патологический процесс, как правило, локализуется в метафизах и диафизах трубчатых костей. Возможно утолщение кортикального слоя (компенсаторное), наличие зон склероза вокруг очагов деструкции, что не характерно для остеобластокластомы. Кроме того, при фиброзной остеодисплазии не наблюдается присущего для остеобластокластомы выраженного болевого симптома, быстрого прогрессировать процесса с наклонностью роста в сторону сустава, прорыва кортикального слоя с выходом опухоли в мягкие ткани. Основные клинико-рентгенологические симптомы, характерные для остеобластокластом и фиброзной дисплазии представлены в таблице 3.
Таблица З
Остобластокластома
Фиброзная дисплазия
Возраст
Преимущественно 20— 30 лет
Детский и юношеский
Локализация
Эпиметафиз
Метадиафиз, любая
Распространенность процесса
Солитарное поражение
Солитарное и полиоссальное
Деформация
Булавовидное вздутие
Искривление, укорочение, незначительное расширение
Характер деструкции
Однородная, с костными перемычками
Симптом „матового стекла"
Кортикальный слой
Бугристый, волнистый, может прерываться
Наружный контур ровный; внутренний — волнистый, не прерывается
Склероз
Не характерен
Участки склероза в зоне костномозгового канала, в кортикальном слое
Рентгенологическая картина остеобластокластом плоских костей.
Из плоских костей чаще всего наблюдаются изменения тазовых костей и лопатки. Нижняя челюсть поражается, примерно в 10% случаев. Характерны также солитарность и изолированность поражения. Определяется вздутие кости, истончение, волнистость или разрушение кортикального слоя и четкое ограничение патологически измененного участка кости. При литической фазе превалирует разрушение кортикального слоя, при ячеисто-трабекулярной фазе— истончение и волнистость последнего.
(Наибольшие дифференциальные трудности возникают при локализации остеобластокластомы в нижней челюсти. В этих случаях остеобластокластома имеет большое сходство с адамантиномой, одонтомой, фибромой кости и истинной фолликулярной кистой.
Доброкачественная остеобластокластома может озлокачествляться. Причины озлокачествления доброкачественной опухоли точно не выяснены, но есть основания полагать, что этому способствуют травма и беременность. Мы наблюдали случаи озлокачествления остеобластокластом длинных трубчатых костей после многократных серий дистанционной лучевой терапии.
Признаки озлокачествления остеобластокластомы: бурный рост опухоли, нарастание болей, увеличение диаметра очага деструкции или переход ячеисто-трабекулярной фазы в литическую, разрушение кортикального слоя на большом протяжении, нечеткость контуров очага деструкции, разрушение замыкательной пластинки, ранее ограничивающей вход в костномозговой канал, периостальная реакция.
Заключение об озлокачествлении остеобластокластомы на основании клинико-рентгенологических данных должно быть подтверждено морфологическим исследованием опухоли.
Помимо озлокачествления доброкачественной формы остеобластокластомы могут быть и первично озлокачествленные остеобластокластомы, которые, по существу (Т. П. Виноградова) являются разновидностью сарком остеогенного происхождения. Локализация злокачественных остеобластокластом такая же, как и доброкачественных опухолей. При рентгенологическом исследовании определяется очаг деструкции костной ткани без четких контуров. Кортикальный слой разрушен на большом протяжении, опухоль нередко прорастает в мягкие ткани. Имеется ряд особенностей, отличающих злокачественную остеобластокластому от остеогенной остеокластической саркомы: более старший возраст больных, менее выраженная клиническая картина и более благоприятные отдаленные исходы.
Лечение доброкачественных остеобластокластом осуществляется двумя методами — хирургическим и лучевым. Большое значение в оценке проводимого лечения принадлежат рентгенологическому исследованию, позволяющему установить анатомические и морфологические изменения в пораженном отделе скелета в процессе терапии и на отдаленных сроках после нее. В этих случаях, помимо многоосевой рентгенографии, может быть рекомендована рентгенография с прямым увеличением изображения и томография. Известны определенные структурные особенности остеобластокластомы в различные сроки после проведенной дистанционной лучевой терапии. В среднем через 3—4 месяца при благоприятном течении процесса на месте ранее
бесструктурных участков опухоли появляются трабекулярные тени; постепенно трабекулы становятся более плотными. Очаг поражения приобретает мелкоячеистую или крупноячеистую структуру. Восстанавливается истонченный или разрушенный кортикальный слой; могут уменьшаться размеры опухоли. Отмечается образование склеротического вала между опухолью и неизмененным отделом кости. Сроки репаративного костеобразования варьируют от 2—3 месяцев до 7—8 и более месяцев. В случаях развития феномена «парадоксальной реакции», описанного впервые Herendeen (1924), через 2—8 недель после лучевой терапии усиливается боль в области поражения, увеличиваются очаги деструкции, рассасываются трабекулы, истончается кортикальный слой. Парадоксальная реакция стихает, примерно, через 3 месяца. Однако парадоксальная реакция в процессе лучевой терапии остеобластокластом может и не наблюдаться.
Важным критерием эффективности терапии остеобластокластом является выраженность реминерализации бывшего очага поражения. Относительная концентрация минеральных веществ в различные сроки после лучевого и хирургического методов лечения остеобластом определяется методом относительной симметричной фотометрии рентгенограмм. Проведенная нами относительная симметричная фотометрия рентгенограмм позволила установить, что в группе больных остеобластокластомой, обследованных на различных сроках после проведенной лучевой терапии, реминерализация очагов поражения составила в среднем 66,5+4,8% по сравнению с контрольным участком скелета Остеоидная остеома. Детальное изучение этой опухоли клиницистами и рентгенологами было начато в 1935 году после того, как Jaffe выделил ее под названием «остеоидная остеома». Пятью годами раньше Bergstrand представил описание этого патологического процесса «остеобластическая болезнь» как порока эмбрионального развития.
В настоящее время существуют два мнения относительно природы остеоидной остеомы. Одни авторы (С. А. Рейнберг, И. Г. Лагунова) считают остеоидную остеому воспалительным процессом. С. А. Рейнберг рассматривал остеоидную остеому как хронический очагово-некротический негнойный остеомиелит, при котором удается бактериологически выделить обычного гнойного возбудителя.
Другие авторы (Jaffe, Lichtenstein, Т. П. Виноградова) относят остеоидную остеому к опухолям. Одним из противоречий в положении С. А. Рейнберга Т. П. Виноградова считает несоответствие между нахождением в очаге гноеродных микробов и квалификацией этого очага как негнойного остеомиелита. По данным Т. П. Виноградовой, бактериологическое и бактериоскопическое исследования ткани из очага поражения отрицательны.
Нам представляется наиболее приемлемым взгляд на остеоидную остеому как на опухоль.
Остеоидная остеома преимущественно наблюдается у лиц молодого возраста (11—20 лет). Лица мужского пола в два раза заболевают чаще, чем лица женского пола. Остеоидная остеома, как правило, солитарная опухоль, локализующаяся в любом отделе скелета. Наиболее часто опухоль наблюдается в длинных трубчатых костях. На первом месте по частоте поражения стоит бедренная кость, затем большеберцовая и плечевая кости.
Клиническая картина остеоидной остеомы весьма характерна. Больных беспокоят боли, особенно сильные по ночам. Боли локализованные, усиливающиеся иногда при надавливании на очаг. Характерно болеутоляющее действие аспирина. Кожные покровы без изменений. При кортикальной локализации процесса может определяться при пальпации утолщение кости. В отдельных случаях при лабораторном исследовании у больных наблюдается умеренный лейкоцитоз и ускорение СОЭ (Ponselti, Bartha). В наших наблюдениях лабораторные показатели у больных остеоидной остеомой были без отклонений от нормы.
Рентгенологическая картина остеоидной остеомы. Преимущественно в диафизе или метадиафизе длинной трубчатой кости определяется овальной формы с четкими контурами очаг деструкции костной ткани, не превышающий 2 см в диаметре. Вокруг очага деструкции определяется зона остеосклероза, особенно выраженная в случаях интракортикального расположения очага деструкции. Зона склероза за счет периостальных и в меньшей степени эндостальных изменений вызывает одностороннюю деформацию длинной трубчатой кости. Массивные костные разрастания мешают выявлению очага деструкции на рентгенограммах. Поэтому для уточнения характера поражения и более четкого выявления очага («гнезда опухоли») показана томография.
При локализации очага деструкции в губчатом веществе отмечается узкий ободок склероза. Внутри очага деструкции могут быть видны костные включения, которые Walker (1952) называет «крошечными круглыми секвестрами» и считает их типичными для остеоидной остеомы.
Описаны редкие случаи «гигантской остеоидной остеомы», достигающей в диаметре 5—6 см (Dahlin). M. В. Волков в своей монографии приводит наблюдение над ребенком 12 лет с гигантской формой остеоидной остеомы остистого отростка III шейного позвонка.
Дифференциальная диагностика остеоидной остеомы проводится в первую очередь с костным абсцессом Броди. Изолированный абсцесс кости протекает с менее интенсивными
болями. На рентгенограмме определяется очаг деструкции удлиненной формы, окруженный менее выраженной зоной склероза, иногда с периостальной реакцией в отличие от гиперостоза при остеоидной остеомы. Характерно проникновение очага через эпифизарный хрящ из метафиза в эпифиз.
Следует отметить, что остеоидная остеома не озлокачествляется и после радикального оперативного лечения, как правило, не рецидивирует.
Остеома. Сравнительно редкая, преимущественно солитарная, экзофитно растущая опухоль, состоящая из костной ткани различной степени зрелости от тонковолокнистой до пластинчатой. Выявляется чаще в детском возрасте, иногда бывает случайной рентгенологической находкой. Различают два вида остеом: компактную и губчатую. На рентгенограммах — это всегда «плюс тень», дополнительное образование, связанное с костью широким основанием или ножкой. Компактная остеома локализуется в костях свода черепа, в придаточных пазухах, главным образом в лобных, реже — в гайморовых и пазухах решетчатой кости. В этих случаях они бывают множественными, могут отшнуровываться и лежать в полостях пазух в виде свободных тел костной плотности, округлой формы (ринолиты).
Губчатая остеома наиболее часто локализуется в коротких и длинных трубчатых костях и челюстных костях.
Клиническое течение остеом благоприятное, рост опухоли происходит медленно. Клинические проявления во многом зависят от локализации остеом.
Компактные остеомы черепа, растущие внутрь, могут вызывать серьезные осложнения.
Рентгенодиагностика остеом не представляет трудностей. Компактная остеома имеет форму шара или полушара и дает однородную, бесструктурную интенсивную тень. Губчатая остеома трубчатой кости по мере роста отодвигается в сторону от сустава, контуры ее четкие, на всем протяжении прослеживается корковый слой, он истончается, но не прерывается. Костная структура опухоли несколько отличается от структуры основной кости беспорядочным расположением костных балок.
Дифференциальная рентгенодиагностика остеом конечностей должна проводиться главным образом с оссифицирующим миозитом, поднадкостничной гематомой, остеохондромой, костно-хрящевыми экзостозами. При оссифицирующем миозите отмечается болезненность, отсутствие связи образования с собственно костью, неправильная пятнистая, волокнистая структура оссифицированной мышцы. Поднадкостничная гематома представляет тень веретенообразной формы, длинник которой сливается с длинной осью кости. Кроме того, она отличается от остеомы отсутствием структурного рисунка кости.
У детей за остеому ошибочно принимают поднадкостничный венозный синус черепа — sinus pericranium, что является вариантом развития.
Прогноз при остеоме благоприятный. Остеома не озлокачествляется, но требует радикального оперативного лечения во избежание возможных рецидивов опухоли.
Доброкачественные опухоли из хрящевой ткани
Хондрома. Хондромы, как указывает С. А. Рейнберг, наблюдаются преимущественно в детском и юношеском возрасте По данным Т. П. Виноградовой, возраст больных различен с преобладанием со второго по четвертое десятилетие жизни. Из 52 наблюдаемых нами больных хондромой большая половина была в возрасте 30—40 лет. Преобладание какого-либо пола среди больных не отмечается. В большинстве случаев поражаются короткие трубчатые кости кисти (примерно в 70% случаев), реже — стоп, затем кости таза, отростки позвонков, грудина. Длинные трубчатые кости поражаются весьма редко. В длинных трубчатых костях хондрома локализуется в метаэпифизарных концах. По данным И. Г. Лагуновой (1962), в среднем и пожилом возрасте хондрома в длинных трубчатых костях располагается в метафизе, распространяясь в эпифиз или диафиз. В наших наблюдениях превалировала метаэпифизарная локализация хондром. В детском возрасте хондромы в длинных трубчатых костях, как правило, поражают метафиз. В коротких трубчатых костях кисти и стопы хондромы чаще бывают множественными, причем отмечается двустороннее поражение. В плоских костях, и особенно в длинных трубчатых костях, наблюдаются солитарные хондромы. Суставы, как правило, не изменены. Но при больших размерах опухоли наступает выраженная деформация костей, механически препятствующих движениям в суставах.
Рентгенологическая картина энхондром довольно характерна. Определяются округлой и овальной формы очаги деструкции костной ткани. Эти очаги деструкции располагаются или центрально, вызывая вздутие кости, или эксцентрично. На хрящевом фоне могут выделяться одиночные костные перемычки и вкрапления извести. В ряде случаев эти известковые вкрапления бывают множественными, сливаются между собою и как бы заполняют весь хрящевой фон (очаг деструкции). Кортикальный слой неравномерно истончен, местами утолщен, не прерывается. В длинных трубчатых костях очаг деструкции, располагаясь в метаэпифизарном отделе, вызывает умеренное вздутие кости. Истонченный кортикальный слой, как правило, имеет ровные контуры. Возможна булавовидная деформация пораженного отдела кости. Вследствие поражения эпифизарных хрящей у детей может наблюдаться торможение роста кости в длину. Наблюдаются патологические переломы пораженной кости.
Первичные хондромы костей могут озлокачествляться, чаще озлокачествляются хондромы таза и длинных трубчатых костей. Наиболее опасными в смысле озлокачествления являются энхондромы с преобладанием обызвествлений (3 тип хондром по И. Г. Лагуновой). Наблюдаются также озлокачествления хондром ребер. Существует мнение, что хондромы коротких трубчатых костей кисти не озлокачествляются, хотя они имеют менее зрелое строение, чем хондромы таза. Однако мы наблюдали в двух случаях озлокачествление хондром костей кисти. Экхондрома наблюдается в любом отделе скелета, чаще — локализуется в костях таза. Опухоль растет экзофитно от кости и в ряде случаев достигает больших рамеров. Форма опухоли может быть самой разнообразной. Экхондромы представляют собою скопление хрящевых масс, связанных с костью основанием различной ширины и формы. Наружные границы опухоли определяются с трудом в случаях мало выраженного обызвествления экхондромы. Чаще обызвествления рассеяны по всей массе опухоли или сливаются в крупные конгломераты. В других случаях в опухоли преобладает окостенение. Контуры опухоли становятся более четкими и на рентгенограммах определяется пятнисто-сетчатый рисунок, причем окостенение более выражено в основании опухоли. Несмотря на разнообразие рентгенологической картины, диагностика экхондромы не представляется трудной и лишь в редких случаях их приходится отличать от обызвествленной гематомы или оссифицирующего миозита.
Признаки озлокачествления хондром те же, что и других доброкачественных опухолей: нарастание боли, быстрый рост, разрушение кортикального слоя, выход мягкотканной тени за пределы кости, незначительно выраженная периостальная реакция.
Диагностика хондром не представляет больших трудностей, особенно при их локализации в коротких трубчатых костях. При локализации энхондром в длинных трубчатых костях может возникнуть необходимость в проведении дифференциальной диагностики между хондромой и костной кистой. Хондрома преимущественно располагается в метаэпифизарном отделе, в то время как костная киста локализуется в метадиафизарном отделе. Деформация кости при костной кисте приближается к веретенообразной, нет вкраплений извести. Часто первым симптомом костной кисты является патологический перелом, в то время как энхондрома из-за болей обычно определяется до возможного перелома. Сложной бывает дифференциальная диагностика центрально расположенной энхондромы длинных трубчатых костей с хондробластомой, которая обычно располагается в концевых отделах костей. На фоне очага деструкции также прослеживаются участки обызвествления. В отличие от хондромы, вокруг очага деструкции при хондробластоме может иметь место узкая зона склероза и в случаях, если очаг деструкции располагается субкортикально, появляются периостальные наслоения.
Самая трудная дифференциальная диагностика сводится при хондромах к разграничению доброкачественных и злокачественных форм опухолей. Это осложняется тем, что хондросаркомы в ряде случаев характеризуются длительным течением (в нелеченных случаях опухоль может существовать 4—5 лет). В отличие от хондромы, очаг деструкции при хондросаркоме имеет нечеткие, неровные очертания. Хондросаркома прорастает за пределы кости и на фоне мягкотканной тени, вышедшей за пределы кости, определяется крапчатость за счет обызвествлений. В пользу хондросаркомы свидетельствует также характерный периостоз в виде «периостального козырька».
В некоторых случаях лишь морфологическое исследование позволяет установить истинный характер хрящевой опухоли.
Лечение больных с хондромой — хирургическое. Объем хирургического вмешательства индивидуально решается в каждом конкретном случае. При хондромах длинных трубчатых костей в связи с возможной малигнизацией рекомендуется осуществлять резекцию кости с удалением опухоли в пределах здоровой ткани.
Хондробластома. В 1931 году Codman подробно описал это новообразование костей под названием «эпифизарная хондроматозная гигантоклеточная опухоль». В литературе можно встретить описание ее под названием опухоли Кодмена. В 1942 году Jaffe и Lichtenstein выделили эту опухоль в самостоятельную форму под названием «хондробластома», состоящую в основном из хондробластов.
Хондробластома — это редкая опухоль. Судя по данным литературы, она составляет 1—1,8% среди первичных опухолей костей. Болеют лица обоего поля, но чаще— мужского. Хондробластома встречается в любом возрасте, но преимущественно — в детском и юношеском (10—25 лет). Излюбленная локализация — длинные трубчатые кости. Реже хондробластома расположена в лопатке, ребре, пяточной кости, костях кисти и стопы. В длинных трубчатых костях ходробластома поражает эпифиз и метафиз (проксимальный и дистальный отделы бедренной кости, проксимальный — большеберцовой и плечевой кости, проксимальный отдел лучевой кости). Хондробластома распространяется в сторону сустава и в ряде случаев отмечается реактивный выпот в суставе. Патологические переломы наблюдаются редко.
В клинической картине превалирует боль в месте поражения и в соседнем суставе. Отмечается небольшая припухлость, иногда ограничение движений в суставе и атрофия мышц конечности.
Рентгенологическая картина имеет ряд особенностей. Определяется очаг деструкции округлой или овальной формы. Он не однороден. Вследствие наличия в опухоли участков обызвествления, на рентгенограмме видны крапчатые тени. При субкортикальном расположении очага возможна небольшая периостальная реакция. Кортикальный слой может быть истончен, иногда целостность его нарушается и опухоль выходит за пределы кости, что не является, как и при остеобластокластоме, признаком ее малигнизации.
Дифференциальный диагноз хондробластомы проводится со многими опухолями костей и прежде всего с солитарной хондромой. Сложна диагностика хондробластомы и туберкулезного остита. При потере активности туберкулезный очаг окружен склеротической каймой, что может имитировать хондробластому. При артритической фазе туберкулезного остита боль и выпот в суставе выражены резче. На рентгенограммах определяется изменение высоты суставной щели, утолщение суставной сумки, общий остеопороз костей, что не характерно для хондробластомы. Стихание клинических проявлений при туберкулезном остите после применения специфического лечения, специфические реакции и лабораторные данные разрешают сомнения в диагнозе. Лечение хондробластомы осуществляется хирургическим методом. Прогноз для жизни, как правило, благоприятный.
Хондромиксоидная фиброма. Редкая опухоль, выделенная в самостоятельную форму в 1948 году Jaffe и Lichtenstein. Опухоль локализуется в метафизах или метадиафизах длинных трубчатых костей, преимущественно вблизи коленного сустава. Описаны также хондромиксоидные фибромы мелких костей кисти и стоп, костей таза. Клинические проявления опухоли мало выражены, иногда она довольно длительное время протекает бессимптомно и устанавливается случайно на рентгенограммах, произведенных по другому поводу.
Рентгенологическая картина представлена в виде очага деструкции, достигающего в длину 4—5, 6—8 см. Иногда очаг деструкции окружен склеротическим ободком, на фоне очага деструкции может прослеживаться трабекулярный рисунок и вкрапления извести. При субпериостальной локализации очага выявляется узурация кортикального слоя, опухоль выходит за пределы кости. Периостальная реакция не типична.
Наибольшие трудности возникают при разграничении доброкачественной хрящевой опухоли от злокачественной. Jaffe отмечает, что для диагноза хондромиксоидной фибромы приходится пользоваться «шестым чувством», соединяя минимальные впечатления в одно целое. Судя по данным литературы, диагностические ошибки совершаются и в настоящее время в сторону гипердиагностики сарком. Все случаи должны быть верифицированы морфологически. Лечение — оперативное.
Доброкачественная опухоль из костной и хрящевой ткани
Остеохондрома. Остеохондрома — одиночная, в редких случаях — множественная опухоль, состоящая из костной и хрящевой ткани. М. В. Волков отмечает, что разница между хондромой и остеохондромой — количественная в смысле степени оссификации опухоли.
М. В. Волков считает, что под остеохондромами именуются обызвествившиеся хондромы. «Когда речь идет об остеохондроме, чаще всего подразумевается оссифицирующая хондрома, хондрома с известковыми включениями». С подобной точкой зрения согласиться нельзя. Морфологическая картина истинных остеохондром описана Т. П. Виноградовой. Наши клинико-рентгенологические наблюдения выявили определенные различия в картине хондром и остеохондром. Остеохондромы, в отличие от хондром, преимущественно локализуются в длинных трубчатых костях (медиальная поверхность проксимального метафиза плечевой кости, дистальный метафиз, эпифиз бедренной кости, проксимальный метафиз большеберцовой и проксимальный метафиз, эпифиз малоберцовой кости и др.) и соединены с основной костью ножкой. Из плоских костей чаще других поражаются лопатка, ребра, кости таза. Остеохондрома может исходить из отростков позвонков и мелких костей.
Наши данные подтверждают имеющиеся в литературе сведения о преимущественной локализации остеохондром в длинных трубчатых костях и лопатке. Указанные локализации для хондром являются редкостью.
Рентгенологическая картина остеохондром достаточно типична. Однако нельзя полностью согласиться с описанием остеохондромы, представленной в руководстве С. А. Рейнберга «Остеохондрома лишь мало отличается от остеомы: она кроме костной содержит еще хрящевую ткань, покрывающую поверхность опухоли в виде шляпки». Подобное описание характеризует юношеские костно-хрящевые экзостозы (дисплазия).
Остеохондрома на рентгенограмме представлена в виде дополнительной тени, соединенной с костью ножкой или реже — широким основанием. Растет в сторону от сустава, медленно, но может достигать больших размеров. Контуры остеохондромы бугристые, неровные. Кортикальный слой в виде тонкой окаймляющей пластинки прослеживается на всем протяжении опухоли. Иногда корковое вещество лучеобразно направлено к поверхности опухоли. Обращает внимание сочетание мелких участков деструкции (хрящевая ткань) с наличием трабекулярного рисунка и массивных вкраплений известковых теней. При больших размерах остеохондром наблюдаются деформации соседних костей. Например, выраженное искривление и деформация кортикального слоя малоберцовой кости при больших размерах остеохондромы большеберцовой кости. Мы наблюдали также раздвигание и деформацию ребер при остеохондроме ребра у ребенка 11 лет.
Остеохондрому приходится дифференцировать с одиночными и множественными костно-хрящевыми экзостозами, которые относятся с дисплазиям. В длинных трубчатых костях костно-хрящевые экзостозы располагаются в области метафизов, и по мере роста как бы сдвигаются к диафизу. Костно-хрящевые экзостозы имеют многообразную форму, окружены компактной костной пластинкой, которая переходит с основной кости. Структура экзостозов напоминает структуру трубчатой кости. У линейных экзостозов с выраженной ножкой хрящевой «колпачок» определяется на его вершине; при шаровидной форме экзостоза хрящ находится по всей сферической поверхности. Он может обызвествляться, и на рентгенограммах определяются известковые включения, часто менее выраженные, чем при остеохондроме, В пользу костно-хрящевых экзостозов следует отнести полиоссальность. поражения и аномалии развития костей, часто наблюдающиеся при дисплазии.
Остеохондрома может озлокачествляться. Известны озлокачествления остеохондром лопатки и костей таза, остеохондром длинных трубчатых костей. Мы наблюдали малигнизацию остеохондром ребра (I), плечевой кости (I), короткой трубчатой кости стопы (I). Эти изменения характеризуются появлением сильной боли, разрушением кортикального слоя, выраженной деструкцией и дополнительной мягкотканной тенью за пределами остеохондромы. Лечение остеохондромы — хирургическое.
Доброкачественные опухоли из разновидностей соединительной ткани
К этой группе доброкачественных опухолей относятся редко встречающиеся новообразования — фиброма, липома и миксома.
Фиброма выявляется у лиц любого возраста, но преимущественно в детском и во втором — четвертом десятилетии жизни. Описаны фибромы верхней и нижней челюсти, длинных трубчатых костей, лопатки. Клинически фиброма проявляется болями и некоторой деформацией кости в области расположения опухоли. Рентгенологическая картина фибромы малотипична. Определяется незначительное вздутие кости за счет центрально, реже — эксцентрически расположенного очага деструкции костной ткани с тонким рисунком трабекул. Кортикальный слой истончен, но не прерывается. Иногда опухоль распространяется по всему длиннику диафиза, вызывая веретенообразную деформацию. Мы наблюдали три случая фибромы кости (подтверждено гистологическим исследованием), локализующиеся в проксимальном метадиафизе бедренной кости. Во всех случаях наступила деформация кости по типу «пастушьей палки». Отмечалось умеренное вздутие метадиафиза за счет очагов деструкции сливного характера с наличием трабекул. Кортикальный слой неравномерно истончен.
Дифференциальная диагностика фибром кости с монооссальными формами фиброзной дисплазии представляет трудности в связи с общностью ряда рентгенологических признаков.
Рентгенологическая картина при монооссальной форме фиброзной дисплазии отличается большим разнообразием. Процесс локализуется преимущественно в метафизах и диафизах трубчатых костей. Кость может быть вздутой, расширенной в поперечнике, искривленной. Участки разрежения костной ткани различных размеров и формы, иногда с ячеистой структурой, располагаются обычно эксцентрично в кортикальном слое; описаны также субкортикальные и субпериостальные локализации очагов. Часто обнаруживаются участки уплотнения кости. Кортикальный слой может быть компенсаторно утолщенным,, но обычно истончается. Характерны волнистость, фестончатость внутреннего контура кортикального слоя и симптом «матового стекла» (структура очага). Течение фибром доброкачественное. Возможен патологический перелом.
Липома кости — очень редкая опухоль, локализующаяся в длинных трубчатых костях юкстакортикально и паростально. Каких-либо характерных клинико-рентгенологических признаков липома кости не имеет. На рентгенограммах определяется, по выражению С. А. Рейнберга, «нежное просветление». Решающее диагностическое значение приобретает морфологическое исследование.
Миксома кости — редкая опухоль, существование которой рядом авторов отрицается. Описаны миксомы в костях челюсти, в длинных и коротких трубчатых костях. При интерпретации рентгенограмм при миксоме кости создается впечатление о хондромиксоидной фиброме или хондробластоме.
Доброкачественная опухоль из хордальной ткани — хордома
Хордома развивается из персистирующих остатков хорды. Преимущественная локализация хордомы — это область сфеноокципитального сочленения и крестцово-копчиковый отдел позвоночника. Сведения о частоте отдельных форм хордомы весьма разноречивы.
Jaffe приводит следующие данные: кранильные хордомы — в 35%, вертебральные — в 10%, каудальные — 55%. По данным С. А. Рейнберга, 60% всех хордом определяется в области крестца, в частности, 40% У основания копчика и только небольшой процент хордом локализуется в области основания черепа.
Возраст больных разнообразный: редко — у детей и юношей; чаще — в зрелом возрасте. Мужчины заболевают чаще, чем женщины. Клинически хордома может быть доброкачественной и злокачественной. Некоторые авторы (С. А. Рейнберг) относят хордому к злокачественным новообразованиям.
Хордомы могут достигать больших размеров, особенно при их локализации в каудальном отделе позвоночника. Клиническая картина во многом зависит от направления роста хордомы. При росте в спинномозговой канал опухоль вызывает симптомы сдавления спинного мозга, конского хвоста и корешков нервов.
Рентгенологическая картина хордом характеризуется наличием очага деструкции, захватывающего ряд позвонков. Костный дефект представляется однородным, либо крупнокамерным за счет тонких костных полосок. Показаны боковые рентгенограммы крестца, на которых при хордоме определяется увеличение передне-заднего размера крестца за счет экспансивного роста опухоли. В отдельных случаях в опухоли прослеживаются небольшие костные включения, которые могут служить поводом для ошибочной диагностики тератом, особенно в детском возрасте. (В детском возрасте тератомы встречаются часто, их соотношение с хордомами, по данным М. В. Волкова, 60:2).
Лечение хордом — оперативное. В случаях нерадикального хирургического вмешательства могут возникать рецидивы опухоли.
Доброкачественные опухоли костей из сосудистой ткани
Ангиома. Сосудистые опухоли костей описаны в отечественной литературе в конце прошлого столетия (М. Ф. Матвеев, 1886 и П. И. Дьяконов, 1889). Различают капиллярные и венозные ангиомы. Макроскопический вид опухоли различается в зависимости от ее типа, что в определенной степени сказывается на разнообразии рентгено-морфологических вариантов ангиом.
Чаще всего ангиомы локализуются в позвонках и костях свода черепа. Внепозвоночные локализации ангиом редки (длинные трубчатые кости; кости таза, стопы, лопатки, челюсти). Ангиома может быть солитарной и множественной. Множественные ангиомы обычно локализуются в позвонках. Описаны сочетания ангиом костей с ангиомами кожи и реже — печени. Возраст больных, в котором выявляется опухоль, 35—45 лет. В то же время описаны редкие случаи ангиом в детском и старческом возрасте. В позвонках людей старческого возраста при аутопсии нередко находят ангиоматозные узелки на фоне остеопороза, но они не являются, как указывает Т. П. Виноградова, ангиомами.
Клиника зависит от локализации и ее распространенности. При ангиоме позвонка больных беспокоит локальная боль, утомляемость при ходьбе. В случаях значительного разрушения позвонка и компрессии его могут развиваться корешковые или спинномозговые симптомы. Мы наблюдали больных с ангиомами Т7_8 которые предъявляли жалобы на боли за грудиной и обследовались в терапевтических клиниках по поводу стенокардии. Ангиомы костей свода черепа вызывают головную боль в случаях деформации кости внутрь. При поражении основной кости может наблюдаться экзофтальм. Рентгенологическая картина ангиом позвонка весьма характерна. Кортикальный слой сохраняется, межпозвонковые диски не повреждаются. Структура позвонка при ангиоме представлена вертикально идущими утолщенными трабекулами с просветлениями между ними. Это наиболее частый вариант перестройки костной структуры тела позвонка при ангиоме. В отдельных случаях может наблюдаться остеопороз или мелко-ячеистая перестройка. Пораженный позвонок в некоторых случаях представляется деформированным по типу «бочонка». При ангиоме позвонка в процесс могут вовлекаться и дужки, которые на рентгенограммах представляются несколько утолщенными; выявляются те же структурные изменения, что и в теле позвонка.
При компрессии тела позвонка уменьшается его высота,, уплотняется структура и в этих случаях диагностика ангиом представляет определенные трудности. Возникает необходимость дифференциальной диагностики ангиомы позвонка и туберкулезного спондилита, а также метастаза рака. Сходными симптомами этих заболеваний является боль, картина компрессионного перелома, остеопороз. Однако при туберкулезном спондилите определяется очаг деструкции, прорыв очага некроза через краниальную или каудальную пластинку с вовлечением в процесс соседнего позвонка и деформацией межпозвонкового диска. При метастатическом поражении позвонка, помимо остеопороза выявляются очаги деструкции костной ткани с неровными контурами, нарушается кортикальный слой, но межпозвонковые диски, как и при ангиоме, не нарушаются.
В костях свода черепа ангиома представлена четко отграниченным участком перестройки костной структуры по мелкоячеистому типу. Чаще наблюдается незначительное вздутие кости, истончение и частичное разрушение наружной или внутренней костной пластинки и характерный лучеобразный структурный рисунок за счет различной толщины костных перекладин.
Реже гемангиома может локализоваться в ребрах. Как правило, поражается одно ребро, но описаны гемангиомы двух ребер, сочетание гемангиомы ребер и позвонков. В подавляющем большинстве случаев наблюдается поражение вертебрального отрезка ребра на протяжении 5—10 см. Пораженный участок ребра бывает незначительно веретенообразно утолщенным или резко вздутым. Кортикальный слой истончен. Костная структура перестроена по мелко-ячеистому типу. Размеры и форма ячеек значительно варьируют. Между ячейками костные перекладины имеют различную толщину. Они так же, как и ячейки преимущественно располагаются в продольном направлении, что создает на рентгенограммах продольную исчерченность. Ангиома в длинных трубчатых костях локализуется в метафизе и диафизе. Может поражаться весь длинник диафиза, который представляется неравномерно расширенным. Кортикальный слой на отдельных участках не прослеживается, контуры кости бывают неровными из-за выраженной реакции надкостницы. Структура кости перестроена по мелко-ячеистому типу с продольным расположением очагов деструкции с отдельными линейными участками склероза.
При ангиомах позвонков и костей свода черепа эффективной оказывается лучевая терапия. При динамических рентгенологических наблюдениях, особенно после второго курса лучевой терапии, отмечается некоторое уплотнение костной структуры. При ангиомах длинных трубчатых костей применяется оперативное лечение.
Эозинофильная гранулема
Описана Н. И. Таратыновым в 1913 году. Относят к Х ретикулезам (Lichtenstein), но есть все основания рассматривать ее в группе опухолей. Болеют преимущественно дети школьного возраста. Но нам приходилось наблюдать это заболевание у 2—3 летних детей, а также у лиц среднего возраста.
Клиническое течение процесса характеризуется наличием болезненного опухолевого образования в мягких тканях, достаточно плотного на ощупь, неподвижного, связанного с костью. В редких случаях может отмечаться субфебрильная температура тела и умеренная эозинофилия. Болезнь может протекать месяцами. В отдельных случаях поражение костей сочетается с одновременным поражением легких или кожи, что усугубляет клиническое течение заболевания. Локализация процесса разнообразна. Чаще поражаются плоские кости — кости свода черепа, таза, ребра. В костях таза эозинофильная гранулема может располагаться в верхней ветви лонной кости и в области симфиза. Могут поражаться длинные трубчатые кости и буквально все отделы скелета.
При локализации очага деструкции в диафизе длинных трубчатых костей возможна периостальная реакция.
Рентгенологическая картина весьма характерна. Определяется деструкция кости. Очаги деструкции одиночные имножественные, часто сливного характера. Может быть поражена одна кость или несколько костей одновременно. Форма очагов деструкции разнообразная — округлая, неправильно овальная, но чаще картообразная. Диаметр очагов деструкции от 0,5 до 5 и более см. В случаях сливного характера очагов деструкции могут прослеживаться костные перемычки. Контуры очагов деструкции, как правило, четкие. Очаги деструкции в отдельных случаях могут быть окаймлены ободком склероза. Очаги деструкции исходят из костного мозга, но быстро изнутри прорастают и компактную ткань. Кортикальный слой неравномерно истончается.
Морфо-рентгенологическая динамика эозинофильной гранулемы может быть представлена следующим образом: первоначально в зоне костномозгового канала или диплоэ определяется участок остеопороза — разрежение костной структуры с довольно четкими контурами. Эти изменения протекают бессимптомно. В этот период больные не обращаются еще за помощью. По истечении времени, участок остеопороза сменяет развившийся участок деструкции.
После проведенной лучевой терапии начинает восстанавливаться костная структура и в благоприятных случаях спустя 12—13 месяцев после дистанционной гамма-терапии очаг деструкции полностью замещается костной тканью. При дифференциальной диагностике эозинофильной гранулемы наибольшее практическое значение имеют воспалительные процессы — первично хронический остеомиелит (См. главу II).
При костной форме ксантоматоза выражена триада симптомов. Помимо очагов деструкции костной ткани в плоских костях, отмечается несахарный диабет и пучеглазие. Очаги деструкции в плоских костях распространяются как на наружную, так и на внутреннюю пластинку. Очаги деструкции обычно множественные с четкими контурами.
Опухоли костей.
http://learningradiology.com/lectures/bonelectures/bonetumors2012/Bone%20Tumors/Bone%20Tumors.html
https://radiopaedia.org/articles/bone-tumours
Случаи и цифры