Дьелафуа болезнь (голубой пузырчатый невус).
Болезнь Дьелафуа: особенности собственного наблюдения и обзор литературы
И.В. Кузьмин, И.В. Булычева, Н.П. Забазный, Б.С. Ленский, А.Н. Кацкова
Московская городская онкологическая больница № 62
Обзор литературы
Кровотечение из верхних отделов желудочно-кишечного тракта наиболее часто возникает при гастро-дуоденальной язве, эрозиях, гастритах, эзофагитах, разрывах Маллори-Вейсса, варикозе вен, язвах Барета, новообразованиях пищевода и желудка. За последние 15 лет особое внимание эндоскопистов, морфологов и хирургов привлекают кровотечения на фоне сосудистых аномалий внутренних органов. При наполнении сосудов желудка эта патология довольно эффективно распознается эндоскопически, но во время операции или даже при морфологическом исследовании установить диагноз может быть чрезвычайно трудно. Вот почему современный специалист должен быть знаком с основной сосудистой патологией, вызывающей профузные, часто смертельные желудочные кровотечения.
Литература пестрит путаницей в терминологии сосудистых аномалий. Термины "ангиодисплазия", "сосудистая эктазия", "артериовенозная мальформация", "гемангиома", "ангиома" перекрестно применяются к разным (или одному) заболеваниям. В сериях наблюдений не приводят ангиографических или морфологических особенностей очага поражения. С другой стороны, многие типичные случаи болезни Дьелафуа при первичной эндоскопии вообще не распознаются. Поэтому определить истинную частоту сосудистых аномалий желудочно-кишечного тракта установить трудно.
Ненаследственные сосудистые аномалии желудка могут быть связаны с системными заболеваниями, но могут быть и первичными. Известно несколько схем классификации. В 1976 г. G.D. Moor et al. разделили первичные сосудистые неварикозные аномалии желудочно-кишечного тракта на 3 типа:
- солитарные локализованные поражения в восходящей ободочной кишке в пожилом возрасте;
- артериовенозная врожденная патология преимущественно тонкой кишки у лиц до 50 лет;
- артериовенозные аномалии (телеангиоэктазы), вызывающие кровотечения у больных с геморрагическим ангиоматозом Рандю-Ослера-Вебера.
В 1979 г. Lewi et al. первый тип патологии разбил на два подтипа:
- Ia - очаги концентрации тонкостенных сосудов в подслизистом слое желудочно-кишечного тракта - "подслизистая эндотелиальная ангиодисплазия";
- Ib - очаги концентрации толстостенных сосудов - "подслизистая фибромускулярная ангиодисплазия".
В последующем Fowler D.L. et al.,1979 добавили к этим классификациям четвертый тип сосудистых нарушений, возникающих вторично при различных хронических поражениях слизистой оболочки кишечника, особенно при ишемическом колите и болезни Крона. До настоящего времени так и не найдено компромисса в трактовке сосудистой патологии желудка.
Строго говоря, аномалия Дьелафуа не относится к патологии артериовенозных соустий. Изолированное расширение артериальных стволов подслизистой оболочки желудка Возникает первично, однако может быть и следствием дегенеративных изменений. Компенсаторное расширение сопровождающих вен происходит вторично. Некоторые исследователи считают, что кровотечение при болезни Дьелафуа начинается из дефекта расширенной вены. Некроз и разрыв стенки артерии возникает во втором этапе при рецидивах кровотечения (Molnбr P., Mikу T.1983; Mower G.A.et al.,1986).
Два аутопсийных случая этой патологии впервые описал T.Gallard в 1884 г., но она стала широко известна с 1898 г., когда G.Dieulafoy1 выделил ее как отдельную нозологическую форму - "простое изъязвление". В настоящее время в Европе и США применяют разные названия этого необычного заболевания. За последние годы наиболее часто встречаются синонимы: "кирзоидная аневризма", "артерия желудка с персистирующим просветом", "аномалия подслизистой артерии", "аневризма желудочной артерии", "артериосклероз желудка".
Нетипичная язва и кровотечение - это осложнение предсуществующей сосудистой аномалии. Поэтому "болезнь Дьелафуа" более точно отражает характерный первичный порок развития сосудов желудка. Кровотечение бывает вызвано необычно широким подслизистым артериальным сосудом, контактирующим со слизистой оболочкой. В 80% случаев источник кровотечения находится на расстоянии 6 см от пищеводно-желудочного соустья, чаще на малой кривизне. Тем не менее, описано поражение, пищевода, тонкой и толстой кишки, желчного пузыря и даже анальной области (Королев М.П. и др.,1999; Veldhuyzen van Zanten S.J.O. et al.,1986; Sheider D.M., et al.1994; Yarze J.C. et al., 2000; Blecker D. et al., 2000)
Теории этиологии и патогенеза болезни Дьелафуа не менее противоречивы. Необычно извитая артерия подслизистого слоя желудка резко расширена, но признаков васкулита, атеросклероза или сформированной аневризмы обнаружить, как правило, не удается даже при целенаправленном исследовании (Mortensen N., 1983). Соседние вены и сосуды среднего калибра также могут быть изменены и напоминают картину при артериовенозных аномалиях -ангиодисплазиях (Eidus L.B. et al. 1990). Одни авторы полагают, что расширенная артерия в процессе роста начинает извиваться и складываться в спираль, проникая в слизистую оболочку, другие утверждают, что первично измененный сосуд просто продолжается в слизистом слое (Veldhuyzen van Zanten S.J.O. et al.,1986;.Miko T.L et al.,1988).
Некоторые исследователи подчеркивали, что в кардиальном отделе малой кривизны и в области дна желудка отсутствует сеть крупных сосудов. С этой особенностью связывали сохранение калибра крупных артериальных стволов на значительном протяжении (Barlow T.F. et al.,1951). С другой стороны, именно в области дна и кардиального отдела подслизистые артериальные ветви отходят непосредственно от левой желудочной артерии. Эрозия слизистой оболочки, прилежащей к спиралевидной широкой артерии - следствие давление ее ствола или локального гастрита с нарушением трофики и последующей эрозией стенки (Katz et al. 1993).
Довольно часто к "дьелафуа-подобным" поражениям относят также другие виды пороков развития артерио-венозных анастомозов, широко известных в настоящее время как ангиодисплазии. Если считать болезнь Дьелафуа частным случаем этого вида аномалии, трудно с этим спорить. Но следует учитывать, что обычно ангиодисплазии локализуются в восходящей ободочной кишке у пожилых лиц и иначе протекают клинически (Кузьминов А.М.,1997; Федоров В.Д. и др.,1999; Scheider D.M. et al. 1994; Yarze J.C., 2000; Nikolaidis N et al., 2001).
Среди других ненаследственных первичных сосудистых аномалий желудка, не связанных с системными заболеваниями при дифференциальной диагностике следует принимать во внимание гемангиомы и гамартомы внутренних органов. Хотя они редко локализуются вне печени, тем не менее, встречаются в желудочно-кишечном тракте, нервной системе и костно-мышечной системе. Солитарные и множественные капиллярные и кавернозные гемангиомы желудка описаны ранее. Они часто сопровождаются обызвествлениями и расширениями сосудов, также могут пролабировать в просвет желудка в виде полипов (Gentry R.W. et al., 1949; Bongiovi J.J.,1967).
Среди наследственных заболеваний этого типа наиболее редко встречается синдром голубых эластичных (резиновых) пузырчатых невусов (blue rubber bleb nevus syndrome - BRBNS) - редкое сосудистое семейное заболевание, проявляющееся множественными голубыми невусами в виде эластичных пузырчатых бляшек, поражающими кожу и внутренние органы. Описан G.Gascoyen в 1860 г., но в M.W.Bean in 1958 предложил термин, обратив внимание на сочетание с гемангиомами желудочно-кишечного тракта. Связано с нарушением ангиогенеза. С 1966 г. описано более 60 наблюдений (Atten M. et al., 2000).
Антральная сосудиаяой эктазия желудка (Gastric antral vascular ectasia - GAVE) также может осложниться повторными желудочно-кишечными кровотечениями. В литературе она известна также как "линейная сосудистая эктазия антрального отдела желудка". Впервые выделена как нозологическая форма в 1984 г. M.Jabbari et al. Продольные грубые продольные складки конвергируют к привратнику. При этом видны небольшие красные участки на слизистой оболочке. Гистологически обычно обнаруживается расширение и тромбоз капилляров собственной пластинки в сочетании с реактивной фиброзно-мышечной гиперплазией. Слизистая оболочка антрального отдела имеет при эндоскопии полосатый вид, характерный для арбузной корки и часто обозначается как "арбузный желудок" (Jabbari M.,1984; Vesoulis Z. et al.,1998).
Застойная гастропатия с телеангиоэктазами может быть связана с циррозом печени портальной гипертензией. Она достаточно хорошо освещена в отечественной литературе. Кроме того, телеангиоэктазия желудка может быть следствием лучевой терапии, ангиогемофилии Виллебранда, первичного билиарного цирроза, независимо от застойной портальной гипертензии.
Таблица №1. Дифференциальная диагностика сосудистой патологии желудка
ЭндоскопияГистологияНозологияЭритематоидные узелки или бляшкиПролиферация артерий и вен с признаками артерио-венозного шунтированияАртерио-венозная гемангиома (истиннаяБольшое количество расширенных тонкостенных сосудовКапиллярная или кавернозная гемангиомаАтипические гиперхромные эндотелиальные клетки и сосочковые образованияАнгиосаркомаЛокализованные эритематозные пятнаПролиферация веретенообразных клеток с формированием сосудистых щелейСаркома КапошиПролиферация артерий и вен с признаками артерио-венозного шунтированияАртерио-венозная гемангиомаРасширенные капилляры1. Наследственная геморрагическая телеангиоэктазия
2. Поражение слизистой оболочки, связанное с прогрессирующим системным склерозом
3. Цирроз и портальная гипертензия
4. Локализованные сосудистые эктазии, не связанные с другой патологиейРасширенные капиллярыЦирроз с портальной гипертензиейЭритематозные антральные полоскиРасширенные капилляры с тромбами, фиброзно-мышечная гиперплазия собственной пластинкиАнтральная желудочная эктазия, "арбузный желудок"Полиповидное выпячивание слизистой оболочки проксимальной трети желудка. Небольшая язва слизистой кардиального отдела или дна с ровными краями, прикрытыми сгустками кровиАртерия крупного калибра (1-3 мм), прилежащая к мышечному слою слизистой. Стенка расширенных сосудов в очаге поражения нормальная; подслизистые сосуды нормального диаметра; измененные сосуды связаны со слизистой мышечно-эластическим переходом; резкое расширение - на уровне muscularis mucosae; в области связи сосуда со слизистой образуется пятно; артерия часто сопровождается веной соответствующего диаметра; перфорирует слизистую оболочку желудка сначала вена.Болезнь Дьелафуа
Встречаются как единичные, так и множественные поражения сосудов. Михалева Л.М. (1996) описала болезнь Дьелафуа у женщины 69 лет, ранее оперированной по поводу "полипоза желудка". В связи с подозрением на малигнизацию и рецидив кровотечения ей выполнили эндоскопию культи с множественными биопсиями полиповидных образований до 5 мм в диаметре. Больная умерла от профузного желудочного кровотечения вскоре после исследования. На секции обнаружили атрофичную слизистую оболочку желудка с множественными кровоизлияниями в стенке. В подслизистом слое - множественные деформированные и уродливо сформированные сосуды с резко утолщенными стенками. В просвете их - организованные тромбы. В отдельных сосудах внутренний и средний слои - в состоянии некроза и некробиоза.
В крупных центрах экстренной хирургии болезнь Дьелафуа встречается у 1-2 больных в год. Как правило, в этих случаях возникают значительные диагностические трудности. Нередко сосудистые аномалии попадают в разряд невыявленных причин желудочного кровотечения. Такие больные составляют 4-9%. В этой группе в среднем у 1-2% в конечном итоге обнаруживают изъязвление Дьелафуа. Впрочем этот показатель может варьировать в пределах 0,4-14% в зависимости от критериев отбора. Средний возраст - 54 (16-96) года. Соотношение мужчин и женщин - 2:1 (Veldhuyzen van Zanten S.J.O. et al.,1986; Baettig B. et al.,1993; Kaufman Z. et al.,1995) .
В отечественной литературе типичный аутопсийный случай болезни Дьелафуа впервые в 1955 г. детально описан Василенко Д.А. и Минником С.Л. (отказ больного от операции). Болезнь так и осталась неклассифицированной. С каждым годом количество публикаций увеличивается (2-6). В целом в русскоязычных источниках к 2002 г. представлено около 40 наблюдений. В мировой литературе число сообщений превысило 200 (Королев и др. 19??; Kaufman Z. et al.1995; Schmulewitz N. et al.,2001 и др.).
Baettig B. et al. (1993) экстренную гастроскопию выполнили в связи с неварикозным кровотечением из верхних отделов желудочно-кишечного тракта. В 20 (5,8%) наблюдениях подтверждена болезнь Дьелафуа. Обычно с кровотечением удавалось справиться повторным обкалыванием кровоточащего сосуда норадреналином и полидоканолом. Двух больных с язвой Дьелафуа пришлось оперировать, у 20 (95%) после эндоскопического лечения в течение 2 лет кровотечения не наблюдали. У одного больного кровотечение повторилось и операция выполнена без попыток эндоскопического лечения.
Puchner R. et al.за 1987-1993 гг. выполнили 11078 экстренных гастродуоденоскопий, в т.ч. 980 в связи с подозрением на кровотечение из ЖКТ. В целом диагноз подтвержден у 156 больных (случаи варикозного расширения вен не включены в исследование). В 64 наблюдениях - язва двенадцатипертной кишки, в 43 - желудка, в 15 - разрыв Маллори-Вейсса. У 34 больных выявлены редкие причины (эрозии, кровоточащий рак, гемобилия, мезенхимальные опухоли и др.). 43 больным выполнена лечебная эндоскопия с инъекцией адреналина. Оперированы 34 больных , в т.ч. 13 - экстренно). От кровотечения умерли 10 (6,4%) больных;
Предрасполагающие факторы - хронический алкоголизм, длительный прием салицилатов или стероидов, стрессы при болезни Дьелафуа упоминаются относительно редко. Язва Дьелафуа может сочетаться с любым другим заболеванием (рак, язвенная болезнь желудка и двенадцатиперстной кишки, заболевания крови и др.). Это может приводить к тяжелым диагностическим ошибкам, неоправданным операциям и релапаротомиям (Королев М.П., 1999; Pointer R. et al.1988; Stosiek P. et al.,1977).
В типичных случаях заболевание начинается без всяких предвестников признаками профузного желудочно-кишечного кровотечения. Диспептические явления, рвота, боли в животе возникают относительно редко. Рентгенологическое исследование желудка с контрастом, как правило, бесполезно. Довольно характерная картина может быть получена при ангиографии. Этот метод может быть использован и для эмболизации патологического сосуда (Федоров В.Д., 1997; Королев М.П., 1999).
При эндоскопическом исследовании участок поражения может быть легко просмотрен. Точный диагноз может поставить опытный специалист. В ряде случаев видна эрозированная артерия, выступающая в просвет желудка в виде небольшого сосочка - кратера вулкана с центральным обесцвеченным участком среди нормально окрашенной слизистой оболочки. На высоте кровотечения может быть четко виден фонтанчик артериальной крови. Гастроскопию затрудняют сгустки крови. Их трудно отмыть у больного в тяжелом состоянии. Источник кровотечения нередко прячется между складками слизистой оболочки. В исключительных случаях оправдана провокация рецидива кровотечения путем повышения артериального давления. В целом диагностировать болезнь Дьелафуа только эндоскопическим методом удается в 98% случаев профузного желудочного кровотечения. Перспективным методом углубленной диагностики считают эндоскопическую (или интраоперационную) доплеровскую ультрасонографию, которая позволяет изучать архитектонику сосудов стенки желудка, выявлять множественные аневризмы сосудов и даже оценивать радикальность операции (Jaspersen D.,1993).
При гистологическом исследовании обнаруживается широкий извитой артериальный сосуд с сохраненной мышечной оболочкой примерно 1,5 мм в диаметре. Он проходит через подслизистый слой и тесно прилегает к слизистой оболочке. Бросается в глаза, что калибр сосуда не соответствует месту расположения. Резко расширенная артерия кажется нормальной. Стенка ее может быть гипертрофирована. Нет признаков воспалительного процесса в слизистой оболочке, дистрофического обызвествления, глубокого изъязвления стенки, пенетрации в собственную мышечную оболочку, васкулита, признаков формирования аневризмы и выраженного атеросклероза. Тромб обычно прилегает к дефекту в стенке сосуда, выступающего над слизистой оболочкой. Артерия выдавливает слизистую оболочку в просвет желудка, поэтому подслизистый слой может представляться расширенным в участке поражения. Язва в слизистой оболочке - без воспалительной реакции, типичной для пептической язвы. Фиброз вокруг дефекта отсутствует. Часть артерии в основании язвы обычно имеет участок некроза и разрыв стенки.
Эндоскопическое лечение включает обычные мероприятия, принятые в клинике у больных с желудочно-кишечными кровотечениями. Наряду с назначением Н2-блокирующих препаратов и сандостатина необходимо локальное воздействие на очаг поражения. Обычно в арсенале эндоскописта ряд методов, применяемых в комплексе: орошение копрофером, аппликации пленкообразующих препаратов (лифудель, гастрозоль, статизоль, клей МК-8), гемоклипирование, термозонд, диатермокоагуляция сосуда и тканей вокруг, лазерная фотокоагуляция, инъекции норадреналина (1:10000), склерозирующих препаратов (циркулярное обкалывание спиртом, этоксисклеролом, тетрадоцил сульфатом натрия). Все шире применяют эндоскопическое клипирование кровоточащего сосуда с помощью новых моделей аппарата "Олимпус". Использование современных гемоклипаторов позволяет избежать ятрогенного увеличения размеров язвенного дефекта или перфорации стенки. Эти осложнения иногда встречаются после инъекций склерозирующих растворов и диатермокоагуляции.
Nikolaidis N. et al. (2001) рекомендуют использовать современную гастроскопическую аппаратуру, применяемую для остановки кровотечения из варикозных сосудов - эндоскопические ленточные лигатуры, гемоклипирование. Считают этот метод самым быстрым, надежным и дешевым. При отсутствии эффекта от повторных попыток эндоскопической остановки кровотечения или при рецидивах (в среднем, в 5% случаев) следует больных оперировать. В некоторых случаях ограничиваются прошиванием кровоточащего участка стенки желудка. Но чаще всего проводят клиновидную резекцию с использованием сшивающих аппаратов. Тотальная биопсия кровоточащего участка позволяет получить морфологическое подтверждение заболевания и убедиться в радикальности вмешательства (Королев М.П., 1999; Kaufman Z. et al., 1995; Rollhauser C., Fleischer D.E., 2002).
Некоторые хирурги в случаях множественности поражения принципиально рекомендуют интраоперационную эндоскопию. Она сочетает преимущества гастроскопии и открытого доступа, позволяет более точно определить границы врожденного порока развития сосудов стенки, а иногда и локализацию язвы. Другие с успехом используют и пропагандируют комбинацию эндоскопии с лапароскопической резекцией желудка (Balserak J.C.,1996; Draper G. et al., 1999).
В редких случаях при распространенной болезни Дьелафуа и диффузном поражении подслизистого слоя приходилось прибегать к проксимальной или дистальной резекциям желудка, вплоть до гастрэктомии. Вряд ли можно согласиться с предельной радикальностью некоторых хирургов, считающих этот вид вмешательства методом выбора (Федоров В.Д. и др., 1999). Прогноз зависит от своевременной диагностики и метода лечения. В доэндоскопическую эпоху смертность от болезни Дьелафуа достигала 80%. За последние годы она снизилась в среднем до 20%. В крупных центрах хирургии этот показатель не превышает 3%. Знакомство врачей с особенностями этой патологии существенно увеличивает шансы больного на выздоровление.
При поиске дефекта слизистой оболочки следует применять повторные гастроскопические исследования, упорным лаважем просвета с изменением положения больного для смещения желудочного содержимого и с применением эндоскопического ультразвукового зонда. Эхография позволяет выявить извилистый подслизистый сосуд, тесно прилегающий к зоне эрозии или язвы. Особо следует предостеречь от "слепых резекций" в случае безуспешности поисков источника кровотечения.
Cобственноe наблюдениe
Поскольку в отечественной литературе болезни Дьелафуа уделено явно недостаточное внимание, особенно морфологическим исследованиям, наше характерное наблюдение может представить интерес для многих эндоскопистов, хирургов и патологоанатомов, опытных и не очень.
Больной К., 46 лет, № 1860/2002, инженер, поступил повторно по поводу повторного желудочно-кишечного кровотечения 18.04.02 г. Жалобы на слабость, головокружение, частый жидкий стул с 17.04.02. В августе 1999 г. в течение двух дней отмечал мелену. Обследован в больнице 62 с подозрением на опухоль желудка. Патологии обнаружено не было. В дальнейшем признаков желудочно-кишечного кровотечения не отмечалось. Многие годы лечился от ишемической болезни сердца, атеросклеротического коронарокардиосклероза, гипертонической болезни II степени. Алкоголем и нестероидными обезболивающими не злоупотреблял. Ранее перенес аппендэктомию.
Общее состояние тяжелое. Пульс 100 ударов в минуту. АД 125/70 рт. ст. Отмечена одышка при физическом напряжении и ходьбе. Печень на 1,5 см выступает из-под реберной дуги. Селезенка не пальпируется. При предшествующей госпитализации в экстренном порядке считали, что кровотечение происходит из расширенных вен пищевода. Назначен голод, охлажденная эпсилон-аминокапроновая кислота внутрь, переливание свежезамороженной плазмы, витамины, кристаллоиды. Признаков продолжающегося кровотечения не отмечали. Однако ночью в день поступления при попытке встать в палате - обморок, рвота кровью (около 300 мл), непроизвольная дефекация (мелена). АД - 115/60 мм. рт. ст. Продолжена консервативная терапия, медленно капельно перелито 400 мл эритроцитарной массы, 400 мл консервированной крови и 200 мл свежезамороженнной плазмы. АД стабилизировалось на цифрах 120/80 мм рт. ст. Решено, что желудочное кровотечение возникло из расширенных вен пищевода. В течение следующего дня несколько раз повторялась мелена.
При экстренной гастроскопии 19.04.02 г. обнаружена бледная слизистая оболочка желудка. В верхней и средней третях желудка определяется большой фиксированный к стенке в области большой кривизны сгусток крови больших размеров. Другие отделы желудка и двенадцатиперстной кишки не изменены. Заключение: признаки профузного желудочного кровотечения. Источник его выявить не удалось. Лабораторные данные: гемоглобин 53,0, эритроциты - 2,27 х 1012 /л, гематокрит 12%, тромбоциты 239 х 9 109 /л, СЩЭ - 40 мм. Коагулограмма - слабо выраженная гиперкоагуляция по внутреннему пути (Iф), слабо выраженная гипокоагуляция по внешнему пути (Iф), умеренная гипофибриногенемия. Повышенная ретракция сгустка связана с анемией.
Учитывая, что кровотечение не останавливается и угрожает жизни больного, решено выполнить диагностическую лапаротомию с целью ревизии желудка и остановки кровотечения. После верхне-срединная лапаротомии 19.04.02 большой сальник частично отделен от ободочной кишки для удобства обследования желудка. Патологии в органах брюшной полости не выявлено. Желудок наполнен воздухом и свертками крови. Для уточнения источника кровотечения выполнена интраоперационная гастроскопия. Полость желудка отмыта от сгустков крови. При детальном эндоскопическом осмотре отмечена гипертрофия слизистой оболочки верхних отделов желудка. На вершине одной из складок слизистой оболочки по большой кривизне на расстоянии 1 см от кардии (свод желудка) обнаружен выпячивание в виде сосочка размерами 4х5х5 мм с небольшим тромбом на вершине. Произведена продольная гастротомия по передней стенки верхней трети желудка. Обнаруженное образование удалено в пределах здоровых тканей. Рана стенки желудка ушита двурядным швом.
Окончательный диагноз: Болезнь Дьелафуа. Острая эрозия верхней трети желудка. Профузное желудочное кровотечение. Анемия. В послеоперационном периоде переливались жидкости и свежая плазма крови, эритроцитарная масса, свежая консервированная кровь. Послеоперационный период протекал гладко. АД стабилизировалось на цифрах 140 /90 мм рт. ст. Кровотечение больше не повторялось. 27.04.02 выписан домой в удовлетворительном состоянии. Рекомендована профилактика рецидива (антациды и диета) под наблюдением гастроэнтеролога и хирурга по месту жительства.
Заключение.
Представлено характерное наблюдение болезни Дьелафуа у мужчины 45 лет. Подробно описаны трудности диагностики и выбора метода лечения. Впервые описан крупный нервный стволик в зоне эрозии. По-видимому, речь идет о сочетанной нервно-сосудистой аномалии подслизистого слоя желудка. Проведен анализ современной мировой литературы (отбор из 240 источников в Интернете). При повторных профузных кровотечениях невыясненной природы достаточно только помнить об этой патологии.
Повторная эндоскопия опытным специалистом - ключевое исследование в подтверждении диагноза. Лечебная (нередко повторная) эндоскопия с использованием современных методов локального воздействия с применением системных гемостатических средств - метод выбора. Эндоскопическое клипирование с успехом заменяет хирургический шов. Однако при диагностических трудностях показан комбинированный подход - гастроскопия в сочетании с лапароскопией или лапаротомией. В большинстве случаев достаточна клиновидная резекция зоны поражения стенки желудка.
Жорж Дьелафуа (Dieulafoy Georges) 1839-1911 гг. - был президентом французской Академии медицинских наук в Париже. Пионер хирургического лечения аппендицита, автор одного из первых руководств по хирургической морфологии внутренних органов (в 4 томах).


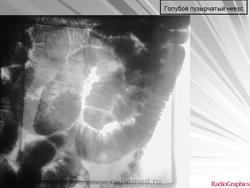
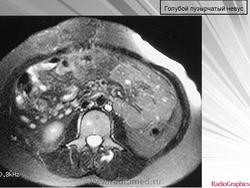


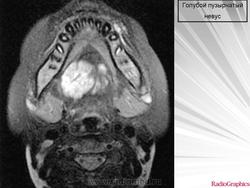
Голубой пузырчатый невус - редкий синдром, основным проявлением которого служат множественные венозные мальформации кожи, слизистых оболочек, желудочно-кишечного тракта, иногда других внутренних органов. Невусы при этом синдроме образованы скоплением расширенных вен. Могут носить врожденный характер, но чаще появляются в раннем детстве и лишь иногда возникают у взрослых. Поражают не только кожу, но и внутренние органы, в том числе желудочно-кишечный тракт. Встречаются спорадически, хотя описаны случаи аутосомно-доминантного наследования.
Типичные элементы представлены одним или несколькими узелками синюшно-багровой окраски, по консистенции напоминающими резину. Их размеры варьируют от нескольких миллиметров до нескольких сантиметров, лишь иногда достигая 5 см. Морщинистая поверхность придает им сходство с соском. Они могут встречаться практически на любом участке кожи, а также на слизистой болочке губ, рта и головки полового члена. Иногда они залегают довольно глубоко в коже, проявляясь лишь в виде участка голубоватой окраски. Обычно для них характерна спонтанная болезненность, особенно по ночам. Иногда этот признак отсутствует до начала пубертатного периода или вообще не отмечается. Если ангиоматозные сосуды невуса оказываются интимно связанными с потовыми железами, то кожа, покрывающая невус, приобретает выраженную потливость. При синдроме голубого пузырчатого невуса аналогичные венозные мальформации встречаются в желудочно-кишечном тракте, где могут кровоточить, на языке и под языком, а также поражают носоглотку, легкие, сердце, печень, селезенку, мозг оболочки мозга, мочеполовой тракт, мышцы и суставы. Иногда отмечаются различные костно-мышечные аномалии.
Гистологически голубой пузырчатый невус проявляются крупными, наполненными кровью просветами вен, располагающимися в дерме и подкожной жировой клетчатке. Поверхностно расположенные просветы часто очерчены только эндотелиальными клетками, глубже расположенные просветы имеют более развитую сосудистую стенку с гладкими мышцами. Сосудистые каналы разделены между собой прослойками соединительной ткани. Невусы в желудочно-кишечном тракте сформированы из сосудистых каналов, гистологически сходных с наблюдаемыми в собственной пластинке слизистой оболочки и в подслизистом слое.
Спонтанной инволюции кожных и висцеральных очагов поражения голубого пузырчатого невуса не бывает. Повторные желудочно-кишечные кровотечения могут привести к выраженной анемии.
Дифференциальный диагноз голубого пузырчатого невуса проводится с множественными ангиоматозными невусами, эккринным ангиоматозом, гамартомами, гло-мангиомами, синдромом Маффуччи, диффузными ангиокератомами туловища.
Лечение голубого пузырчатого невуса, как правило, симптоматическое. Эффективно удаление с помощью лучей углекислотного лазера. Паллиативным методом лечения является резекция вовлеченного в процесс отдела кишечника.