Синдром милиарной диссеминации.
Определение понятия
В настоящем разделе рассматривается рентгенодиагностика и дифференциальная диагностика поражений легких, сопровождающихся своеобразной картиной в виде так называемой милиарной диссеминации. Обычно термин «милиарный», или «просовидный», использовался при остро протекающей форме гематогенно-диссеминированного туберкулеза, когда на рентгенограммах определялись однотипные образования диаметром 1 — 3 мм, напоминающие равномерно рассыпанное по поверхности просо.
Диссеминация носила двусторонний, тотальный и равномерный характер. В настоящее время к милиарной диссеминации относят также состояния, когда размеры отдельных образований не превышают 3 мм.
В норме могут наблюдаться единичные мелкие просовидные затемнения на фоне легочных полей. Их анатомическим субстратом является пересечение продольных теней сосудов или проекция поперечного сечения последних.
Определение подобных затемнений на неизмененном легочном фоне, их незначительное количество и соответствие ходу и направлению сосудов позволяют отличить их от истинной милиарной диссеминации, при которой наблюдается густое обсеменение легочных полей, частично или полностью перекрывающее легочный рисунок.
Диагностика и дифференциальная диагностика этих поражений представляют известные трудности. Наиболее часто в виде милиарной диссеминации могут проявляться туберкулез, саркоидоз, карциноматоз, некоторые пневмокониозы, гемосидероз, бронхиоло-альвеолярный рак, гистиоцитоз X, микролитиаз, протеиноз, олеогранулематоз и некоторые другие более редкие поражения.
Методики исследования
С целью уточнения природы, степени и распространения милиарных затемнений используются следующие рентгенологические методики:
- Рентгеноскопия.
- Рентгенография (в том числе «жесткими» лучами).
- Томография.
- Трансторакальная пункция.
Милиарная форма туберкулеза как таковая не выделяется. Она как бы входит в общую рубрику диссеминированного туберкулеза. Однако в практической работе именно при милиарном туберкулезе возникают наибольшие трудности в своевременном выявлении заболевания и его дифференциальной диагностике. К. В. Помельцов (1965), описывая рентгенологическую картину туберкулеза, различает свежие, т. е. милиарные однотипные, диссеминации и хронические «неравнобугорковые», когда элементы различны по величине и густоте высыпаний в разных отделах легких.
По данным патологоанатомических исследований, при милиарном туберкулезе в легких и других органах образуются мелкие бугорковые высыпания диаметром от 1 — 2 до 5 мм. Морфологически это участки продуктивного туберкулезного воспаления с некрозом в центре. Распространению процесса по органам предшествует бациллемия.
Источником распространения микобактерий обычно являются внутригрудные лимфатические узлы при первичном их поражении или при реактивации процесса после ранее перенесенного туберкулезного бронхаденита. Из лимфатических узлов микобактерип попадают в лимфатические сосуды, а затем в кровеносное русло и внутренние органы.
Клиническая картина при милиарном туберкулезе может быть выраженной и разнообразной или стертой. Большинство авторов указывают на запоздалую диагностику данной формы туберкулеза из-за редкости ее, неспецифичности клинических проявлений и влияния сопутствующей, особенно возрастной, патологии (Малицкий А. Г., Харчева К. Α, 1975; Нага Н. et al., 1984). Нередко в течение 2 — 4 мес. заболевание расценивается как осложнение гриппа, ревматизм, менингит, системное поражение, лейкемоидная реакция и т. п.
Следует отметить, что, как и в прежние годы, при этой форме туберкулеза в основном сохраняются те же клинические маски милиарного туберкулеза в виде тифоидного заболевания, менингита, легочного заболевания, которые проявляются при развернутой картине болезни.
При всех вариантах наиболее постоянным симптомом болезни служит лихорадочное состояние. Повышение температуры тела до фебрильных цифр, слабость, утомляемость, потливость могут быть первыми существенными симптомами болезни. В периферической крови отмечаются значительное увеличение СОЭ, лейкоцитоз.
Диагностические трудности сохраняются до тех пор, пока на рентгенограмме легких не будет выявлена диссеминация. Опыт показывает, что от начала заболевания, т. е. с момента обнаружения первых клинических признаков болезни, до развития рентгенологической картины просовидной или напоминающей ее диссеминации проходит 4 — 8 нед.
Если рентгенограмма или флюорограмма выполнены в начале заболевания, когда изменений еще не было, а впоследствии рентгенография не повторялась, то нельзя исключить возможность туберкулеза. Иначе говоря, при неясном лихорадочном заболевании рентгенографию следует повторять через 10 — 15 дней в течение 8 — 10 нед. от начала болезни.
Только в этом случае по истечении 10-недельного срока можно исключить милиарную форму туберкулеза. Следует отметить, что при рентгеноскопии милиарная диссеминация не выявляется, поэтому исследование за экраном не может заменить рентгенографию.
Милиарный туберкулез чаще наблюдается у лиц молодого или преклонного возраста. Нередко могут ему сопутствовать другие заболевания или предшествовать беременность и роды.
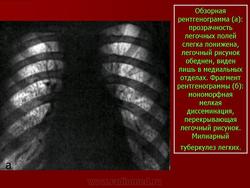
Рентгенологическая картина при типичной милиарной диссеминации характеризуется двусторонним, равномерным, зеркальным поражением обоих легких. Диаметр отдельных элементов диссеминации 1 — 3 мм. Легочный рисунок среднего и мелкого калибра не дифференцируется.
Прозрачность легочных полей значительно снижена. Следует также обратить внимание на то, что довольно часто в отличие от других форм диссеминированного туберкулеза при милиарном наиболее густая диссеминация отмечается не в верхних, а в нижнесредних отделах легких. Однако на рентгенограммах в боковой проекции или на томограммах диссеминация носит равномерный характер. Это подтверждает мнение, о том, что густота диссеминации в нижних отделах обусловлена лишь большей толщиной легочной ткани и не является истинной картиной.
Примерно в половине случаев милиарного туберкулеза диссеминация проявляется более массивным поражением, образованием более крупных узелковых теней. На томограммах удается выявить более густое расположение элементов диссеминации в верхушечно-задних сегментах легких или тонкостенные «штампованные» каверны. В таких случаях важное диагностическое значение имеет томографическое исследование.
Нехарактерная картина проявляется двусторонним неравномерным понижением прозрачности легочных полей и асимметричным усилением легочного рисунка. На этом фоне могут определяться отдельные мелкоузелковые и очаговые тени. Нередко малохарактерные изменения сочетаются с менингитом, что еще более затрудняет рентгенологическое исследование. Однако такое сочетание легочных изменений и менингита должно натолкнуть на мысль о туберкулезе.
Таким образом, в разных фазах милиарного туберкулеза рентгенологическая картина может быть различной. В течение 4 — 8 нед. от начала болезни рентгенологические изменения могут не выявляться.
В дальнейшем определяется характерная картина:
- двусторонняя равномерная милиарная диссеминация;
- милиароподобная диссеминация с тонкостенными кавернами или группировкой элементов в верхнезадних сегментах.
Нехарактерная картина выражается в понижении прозрачности легочных полей и неравномерном усилении легочного рисунка с неотчетливыми очаговоподобными образованиями. При всех вариантах рентгенологической картины заболевание сопровождается повышением температуры тела, симптомами общей интоксикации и изменением гемограммы.
Определенное значение в клинической диагностике имеют исследование глазного дна (бугорковые высыпания по ходу сосудов), анализ мочи на микобактерии туберкулеза (поражение почек) и бронхоскопия. Бронхологическое исследование способствует выявлению туберкулеза бронхов и лимфобронхяальных фистул, особенно если диссеминация возникла вследствие первичного бронхоаденита, что может наблюдаться в детском или молодом возрасте.



Диагноз диссеминированного милиарного туберкулеза устанавливается на основании клинико-рентгенологической картины (сочетание диссеминации, длительного лихорадочного состояния и симптомов общей интоксикации). В неясных случаях, особенно при лихорадочном состоянии или выраженных симптомах интоксикации, следует использовать тест терапии ex juvantibus противотуберкулезными препаратами.
Улучшение общего состояния больных при туберкулезе наблюдается через 2 — 3 нед., а рентгенологическая динамика регрессии диссеминации определяется через 1,5 — 2 мес. Полная нормализация легочного рисунка наступает через 5 — 6 мес.
Милиарный туберкулез и саркоидоз
Милиароподобная диссеминация в легких наблюдается при медиастинально-легочной форме саркоидоза. В целом для саркоидоза характерна менее выраженная или «бессимптомная» клиническая картина, хотя встречается острая форма болезни по типу синдрома Лефгрена с лихорадкой и узловатой эритемой.
Рентгенологически определяется двустороннее, как правило, массивное увеличение внутригрудных лимфатических узлов, чаще бронхопульмональных и трахеобронхиальных.
Милиароподобные изменения наиболее густо располагаются в средненижних и кортикальных зонах легких.
Легочный рисунок избыточен, усилен. При бронхоскопии определяются явления локального бронхита, косвенные признаки гиперплазии лимфатических узлов, при биопсии стенки бронхов или трансбронхиальной пункции — картина гранулематозного саркоидозного поражения. Таким образом, уже на основании рентгенологической картины диссеминации, сочетающейся с массивной аденопатией внутригрудных лимфатических узлов, можно отличить туберкулез от саркоидоза.
Карциноматоз легких является результатом лимфогематогенного метастазирования чаще всего рака легкого, молочной железы и других локализаций. Клиническая картина характеризуется нарастающей одышкой и анемией, сухим кашлем и прогрессированием диссеминации.
Рентгенологическая картина однотипна и проявляется в виде милиароподобной диссеминации с преимущественным поражением нижних и средних зон легких. В ряде случаев диссеминация может быть довольно равномерной во всех полях, что делает ее весьма сходной с милиарным туберкулезом.
Дифференциальная диагностика милиарного туберкулеза и карциноматоза легких затруднена при равномерном характере диссеминации, сопровождающейся лихорадочным состоянием или другими указанными выше симптомами при невыясненной первичной локализации рака. В этих ситуациях, если позволяет состояние больного, диагноз может быть уточнен с помощью биопсии легкого.
Однако в большинстве случаев резко выраженная и нарастающая одышка наряду с локализацией изменений в нижних отделах легких дает основание для исключения туберкулеза.
Сходная рентгенологическая картина, главным образом по величине отдельных элементов диссеминации (диаметр 2 — 3 мм), может наблюдаться при некоторых пневмокониозах: сидерозе, сидеросиликозе, силикозе и пневмокониозе электросварщика.
Однако в большинстве случаев профеосиональный маршрут, отсутствие симптомов острого лихорадочного заболевания, медленное развитие и постепенное нарастание рентгенологическихизменений — все это дает возможность исключить милиарный туберкулез и заподозрить тот или иной вид пневмокоииоза.
Кроме того, детальное изучение рентгенологической картины позволяет отметить, что легочный рисунок мелкого и среднего калибра сохранен или усилен.
Милиароподобные элементы диссеминации или узелки располагаются в кортикальных зонах. При сидерозе, сидарооиликозе и пневмокониозе электросварщика тень их довольно интенсивна, а при силикотуберкулезе, кроме того, могут быть видны частично обызвествленяые лимфатические узлы.
Кардиогенный гемосидероз возникает вследствие нарушения гемодинамики малого круга кровообращения, главным образом при митральном стенозе, и встречается у 1 — 2% подобных больных. Патогенез этого состояния обусловлен повышением давления в сосудах малого круга, проникновением эритроцитов из капиллярного русла в межуточную ткань с последующим их разрушением и отложением гемосидерина. У больных наблюдается кровохарканье, а в мокроте обнаруживаются гемосидерофаги.
Рентгенологическая картина гемосидероза при стенозе митрального отверстия достаточно сходна с картиной милиарной диссеминации при туберкулезе.
Это проявляется двусторонностью и зеркальностью изменений, мономорфностью или однотипностью элементов диссеминации. Диаметр элементов диссеминации может быть различным — от 1 — 2 до 3 — 5 мм. Легочный рисунок усилен, избыточен, корневые ветви расширены.
Необходимо установить увеличение камер сердца — правого желудочка и левого предсердия. На рентгенограмме в прямой проекции определяется расширение талии сердца за счет конуса легочной артерии и левого предсердия.
Исследование сердца и сосудов в косых проекциях с контрастированием пищевода дает полное представление об изменении размеров камер сердца и, следовательно, позволяет провести дифференциальную диагностику.
Эссенциальный, или идиопатический, гемосидероз характеризуется повторными кровоизлияниями в легкие, развитием склероза легких и анемией. Этиология его не установлена. В последнее время появляются указания на роль аутоаллергии. Заболевание может сочетаться с болезнью Шенлейна — Геноха, гломерулонефритом, миокардитом.
Морфологические изменения в легких сходны с таковыми при вторичном гемосидерозе. Для клинической картины типично повторное кровохарканье. В это время повышается давление в малом круге. После кровохарканья на рентгенограмме могут определяться более крупные очаговые тени пневмонического вида. При дифференциации заболевания от милиарного туберкулеза легких основой служат данные клинико-рентгенологического исследования. Точный диагноз можно установить лишь при биопсии легкого.
Гистиоцитоз X объединяет болезни Хенда — Шюллера — Крисчена, Леттерера — Зиве и эозинофильную гранулему. Этиология заболевания неизвестна. Имеется гипотеза, объясняющая возникновение болезни нарушением ферментных процессов, результатом чего является нарушение обмена холестерина. Гистологически выявляются гранулематозные изменения с преобладанием в гранулемах гистиоцитов, плазматических и эозинофильных клеток.
В плазматических клетках откладываются холестерин и холестеринэстеры. Поражение с вовлечением в процесс многих внутренних органов, слизистых оболочек и кожи обычно наблюдается в детском возрасте. Заболевание протекает в острой или хронической форме.
Хроническая форма характеризуется триадой: экзофтальм, несахарное мочеизнурение, кистозное поражение скелета.
Изменения в легких сочетаются с поражением других органов. Название «гистиоцитоз X» предложено L. Lichtenstein (1958) ввиду неизвестности этиологических факторов. За последние годы в литературе описано более 200 случаев изолированного легочного гистиоцитоза X.
Люди любого возраста наиболее подвержены заболеванию. Мужчины поражаются чаще, чем женщины (7:1). Заболевание обнаруживается при профилактической флюорографии или жалобах на явления дыхательной недостаточности.
Рентгенологически заболевание проявляется в виде милиароподобной, узелково-кистозной и интерстициально-кистозной диссеминации.
Дифференциальная диагностика милиарного туберкулеза и гистиоцитоза основывается на генологических данных, главным образом на отсутствии при гистиоцитозе лихорадки и симптомов интоксикации. Точный диагноз гистиоцитоза X можно установить лишь при биопсии легкого.
Микролитиаз относится к редким заболеваниям легких с неустановленной этиологией. Наиболее распространенным мнением о сути заболевания является гипотеза о нарушении обмена веществ в альвеолярных клетках, что в итоге приводит к отложению солей кальция на стенках альвеол с образованием множественных конкрементов.
Это является причиной развития дыхательной недостаточности.
Заболевание в одинаковой степени поражает лиц обоего пола и диагностируется в любом возрасте. Клиническая картина при микролитиазе зависит от распространенности поражения легких и проявляется дыхательной недостаточностью соответствующей степени. Заболевание длится несколько лет и десятилетия, постепенно прогрессируя. Поэтому длительное время больные не предъявляют жалоб.
Рентгенологическая картина обусловлена наличием в альвеолах конкрементов и зависит от их количества.
Различают три стадии поражение:
Таким образом, II стадия болезни имеет рентгенологическую картину, сходную с таковой милиарного туберкулеза. Однако эти заболевания можно различить по клинико-рентгенологическим данным: элементы диссеминации имеют высокую, равную костной ткани интенсивность, отсутствуют лихорадка и другие симптомы интоксикации. При диссеминации картина долго остается без изменений.
После бронхографии при неправильно проведенной методике исследования в альвеолах может оставаться контрастное вещество (сульфойодол), который симулирует милиароподобную диссеминацию. В отличие от туберкулеза диссеминация носит неравномерный, чаще односторонний характер.
Обращает на себя внимание более высокая интенсивность изменений. Анамнестически данные о бронхографии и характерные изменения на рентгенограмме дают полное основание для дифференциации олеогранулематоза.
Дифференциальная диагностика при милиарнои диссеминации
Клиническая картина
При милиарной диссеминации ее элементы обычно не превышают в диаметре 3 мм, а интерстициальный характер изменений не всегда выражен. Наиболее частым заболеванием с такой картиной является туберкулез (40 — 50%); на долю других поражений приходится примерно половина случаев.
Значительная доля милиарного туберкулеза, а также то, что туберкулез проявляется наиболее выраженной клинической картиной по сравнению с другими заболеваниями, позволяет считать, что в дифференциально-диагностическом плане в первую очередь нужно установить или исключить туберкулез. Существенное значение приобретает клиническая картина болезни, хотя патогномоничных симптомов практически нет. Милиарный туберкулез встречается чаще у лиц молодого и старческого, реже — у лиц среднего возраста.
Для туберкулеза наиболее типично наличие симптомов интоксикации (слабость, утомляемость, субфебрильная температура тела) еще до появления развернутой или более резко выраженной картины болезни. Нередко имеют место ослабляющие организм факторы, у женщин — беременность или послеродовой период.
Стойкая субфебрильная температура тела неустановленной природы, наблюдающаяся более 1 мес. может быть проявлением диссеминированного туберкулеза. Кроме того, могут отмечаться явления менингита, энтерита, реже поражения почек и скелета (туберкулезный артрит, спондилит). Кашель наблюдается при поражении плевры, бронхов, а также при образовании деструкции. В последнем случае в мокроте обнаруживаются микобактерии туберкулеза.
Туберкулиновые пробы могут быть положительными и отрицательными. Для саркоидоза в отличие от милиарного туберкулеза характерно бессимптомное или малосимптомное развитие болезни, несоответствие массивной диссеминации выраженности клинических проявлений.
Микобактерии туберкулеза не обнаруживаются, туберкулиновые пробы остаются отрицательными. В крови чаще отмечается лейкопения. Иногда заболевание начинается остро повышением температуры тела, кашлем, симптомами интоксикации; при этом наблюдается узловатая эритема, что носит название синдрома Лефгрена и позволяет заподозрить саркоидоз.
Силикотуберкулезной диссеминации свойственны постепенное нарастание симптомов интоксикации, слабости, утомляемости, потливости, появление субфебрильной температуры тела. Микобактерии туберкулеза обнаруживаются крайне редко.
Карциноматоз характеризуется быстро нарастающей одышкой, сухим кашлем, болями в груди, субфебрильной температурой, прогрессированием болезни, гипохромной анемией.
Редкие болезни, такие как гемосидероз, гистиоцитоз X, микролитиаз, длительное время протекают бессимптомно, т. е. отмечается несоответствие между довольно выраженными рентгенологическими изменениями и хорошим субъективным состоянием больных. При олеогранулематозе в анамнезе обязательно бронхографическое исследование.
Таким образом, клинические проявления (характер течения) болезни, профессиональный маршрут, онкологический анамнез дают определенные основания для анализа диагностической ситуации в каждом конкретном случае.
При изучении клинико-анамнестических данных, необходимо установить:
Перечисленные сведения имеют существенное значение для принятия решения о проведении противотуберкулезной терапии или биопсии легкого.
Рентгенологическая картина. При оценке рентгенологической картины милиарной диссеминации наибольшее диагностическое значение имеют следующие симптомы: равномерность или неравномерность диссеминации по долям и сегментам легкого, наличие полостей распада в легком, преимущественность поражения верхних или нижних зон легких, состояние легочного рисунка, наличие или отсутствие признаков гиперплазии внутригрудных лимфатических узлов.
Для туберкулеза наиболее характерна равномерная однотипная диссеминация с поражением всех отделов легких без аденопатии, преимущественное поражение верхнезадних сегментов без аденопатии, моно- или полиморфная диссеминация с наличием одной — двух тонкостенных «штампованных» каверн также без аденопатии.
В редких случаях при первичном туберкулезе могут быть увеличены лимфатические узлы и наблюдается плевральный выпот.
При саркоидозе в отличие от туберкулеза в первую очередь наблюдается массивная двусторонняя аденопатия преимущественно бронхопульмональных лимфатических узлов. Милиароподобная диссеминация распространяется на средненижние отделы легких.
Легочный рисунок среднего и мелкого калибра в этих зонах представляется избыточным и усиленным. Плевральный выпот нехарактерен. Деструктивных изменений нет.
При карциноматозе наиболее густая диссеминация определяется в каудальном направлении. Деструктивных изменений и аденопатии нет. Отмечается довольно быстрое прогрессирование в виде увеличения площади и густоты диссеминации. Резко выражена дыхательная недостаточность.
При силикотуберкулезе на фоне диффузно усиленного рисунка чаще в кортикальных зонах определяются интенсивные узелковые тени. Нередко внутригрудные лимфатические узлы умеренно увеличены, частично или тотально обызвествлены. При оценке рентгенограмм или флюорограмм в динамике удается отметить постепенное прогрессирование диссеминации в виде возрастания количества и величины узелков.
Довольно характерна картина кардиогенного гемосидероза, когда мелкоузелковая диссеминация определяется на фоне измененного усиленного легочного рисунка при митральной конфигурации сердечной тени. Менее типична картина при идиопатическом гемосидерозе и гистиоцитозе X. При микролитиазе обращает на себя внимание очень высокая степень интенсивности элементов диссеминации.
Таким образом, перечисленные особенности клинико-рентгенологической картины указанных заболеваний (сочетание диссеминации с аденопатией внутригрудных лимфатических узлов, наличие или отсутствие деструкции в легочной паренхиме, выраженность или отсутствие клинических проявлений заболевания и др.) могут быть взяты за основу при диагностике. Однако далеко не во всех случаях удается провести четкое разграничение перечисленных заболеваний, а также отличить туберкулез от других поражений. При неустановленном характере диссеминации и невозможности точной нозологической диагностики заболевания может быть принят порядок действия.
Как видно из схемы, при лихорадочном состоянии больного обычно не удается исключить туберкулез, поэтому проводится терапия противотуберкулезными препаратами. Улучшение общего состояния через 3 — 4 нед. свидетельствует о наличии туберкулеза. Через 1,5 — 2 мес начинается регрессия диссеминации, через 6 мес. происходит полное восстановление картины легочного рисунка. В случае неэффективности терапии через 4 нед. следует решать вопрос о биопсии легкого. Если лихорадка отсутствует, а характер диссеминации, не сопровождающейся клиническими проявлениями, неясен, также целесообразно переходить к биопсической верификации диагноза, особенно у лиц молодого и среднего возраста.
Рентгенодиагностика диффузных и диссеминированных заболеваний легких.
При идиопатическом фиброзирующем альвеолите на рентгенограммах обычно выявляется двустороннее симметричное усиление легочного рисунка. В противоположность саркоидозу, для которого характерно преобладание изменений в прикорневых отделах легких, при фиброзирующем альвеолите легочная ткань поражается более равномерно. Отмечено некоторое преобладание из менений в базальных и периферических, субплевральных отделах. Диффузная пролиферация фиброзной ткани ведет к деформации и перестройке архитектоники легочного рисунка по сетчатому типу. В периферических, субплевральных отделах легочный рисунок приобретает вид "пчелиных сот", формируется картина так называемого "сотового легкого": утолщенные межальвеолярные, периацинарные и междольковые перегородки охватывают эмфизематозно вздутые дольки и ацинусы. Для фиброзирующего альвеолита типичным является развитие буллезной эмфиземы, которая обычно развивается раньше других изменений легочного рисунка. Эмфизематозные буллы лопаются, вследствие чего иногда возникает спонтанный пневмоторакс, который может повторяться несколько раз. Одним из ранних рентгенологических проявлений идиопатического фиброзирующего альвеолита является диффузное понижение пневматизации типа матового стекла. C.Bergin с соавт. (1990) отметили, что при ИФА нередко наблюдается увеличение бронхопульмональных и медиастинальных лимфатических узлов. Следует однако иметь ввиду, что расширение корней легких при фиброзирующем альвеолите может быть вызвано увеличением калибра магистральных сосудов, вследствие гипертензии в малом круге кровообращения. Описанные признаки легочной гипертензии в далеко зашедшей стадии заболевания сочетаются с картиной так называемого легочного сердца. При фиброзирующем альвеолите вследствие уменьшения объема легких, диафрагма обычно занимает высокое положение. И.В. Васильчук (1985) отметила уменьшение объема легких и высокое положение диафрагмы с ограничением ее подвижности более чем у половины больных с идиопатическим фиброзирующим альвеолитом. Признаки легочной гипертензии отмечены у 30% больных. Нередко появляются дисковидные ателектазы. Функциональные исследования подтверждают наличие высокой степени респираторной недостаточности. Реография позволяет выявить признаки гипертензии малого круга кровообращения и дать ей количественную оценку. Сцинтиграфия может показать значительное понижение капиллярного кровотока, в местах наиболее выраженных изменений рентгенологической картины.
Системная красная волчанка
Облитерирующий бронхиолит.
Толчком к развитию ОБОП может быть ингаляция токсических веществ, особенно если они водорастворимы (R. Begin с соавт., 1982; T. Ezri с соавт.,1994; B. Godeau с соавт., 1991; S.J. Pegg c соавт., 1994; D.R. Porter, 1992; S.M. Weiss и S. Lakshminarayan, 1994). Описано сочетание облитерирующего бронхиолита с грануломатозом Вегенера, с синдромом Шегрена, с болезнью Стивенса-Джонсона. Многие авторы связывают развитие облитерирующего бронхиолита с инфекцией, например, вирусных инфекций, тропных к синцитиальному эпителию мелких дыхательных путей (респираторный синцитиальный вирус, цитомегаловирус, вирусы парагриппа, аденовирус, риновирус, корона-вирус и др.), к которым особенно восприимчив больной после трансплантации (G.B. Fischer с соавт., 2002; S. Husain и N. Singh, 2002; R. Trisolini с соавт., 2002).
Установлено развитие облитерирующего бронхиолита после приема некоторых лекарственных препаратов (R. Banka и M.J. Ward, 2002; P. Camus с соавт., 1993; K.J.Schwartzman с соавт.,1995), в результате радиационных повреждений после лучевой терапии (J.Kaufman и R.Komorowski, 1990; S.Kitagawa c соавт.,2003). Описаны случаи бронхиолита в сочетании с воспалительными заболеваниями толстой кишки (язвенным колитом и болезнью Крона) (P. Camus, с соавт., 1993; M.B. Casey c соавт., 2003; C.R. Swinburn c с соавт., 1988). В последнее время в связи с развитием трансплантологии появилось большое число публикаций с описанием облитерирующего бронхиолита у больных после пересадки комплекса сердце легкие, костного мозга и других органов (I. Khurshid и L. Anderson, 2002; S.M. Levine, 2002; J.P. Ouwens с соавт.,2002; I. Paradis c соавт., 1993; H. Paz с соавт., 1992; J.H. Rees c соавт. 1991. Предполагается, что данный синдром представляет собой проявление хронической реакции отторжения - реакции трансплантант против хозяина (В. Griffith и соавт., 1988; V.A. Holland с соавт.,1990; T.E. Jr. King, 1989). К. Bando с соавт., 1995; J.P. Scott с соавт. (1997) считают облитерирующий бронхиолит одним из основных препятствий на пути получения долгосрочных результатов пересадки легких. По их данным, облитерирующий бронхиолит развивается у 2/3 реципиентов. Использование более мощных иммунодепрессантов, таких как циклоспорин, азатиоприн, кортикостероиды, позволило значительно снизить частоту развития облитерирующего бронхиолита с 80% до 20-50% у больных после трансплантации легких (P. McCarty c соавт., 1990). Что касается пересадки костного мозга у больных с лейкозом или апластической анемией, то механизм развития облитерирующего бронхиолита у этих больных может быть связан не только с реакцией отторжения, но также с применением медикаментозных средств и сопутствующей инфекцией на фоне сниженного иммунитета. Еще одним фактором риска развития облитерирующего бронхиолита является хроническая ишемия трансплантированного легкого, связанная с поражением сосудов при реакции отторжения (К. Bando и соавт., 1995).
ОБ может развиться практически в любые сроки после трансплантации, хотя наиболее типичным является начало заболевания через 8-12 и более месяцев после операции (С.Н. Авдеев с соавт., 1998; О.Е. Авдеева с соавт., 1998; К. Bando с соавт., 1995; O. Brugiere с соавт., 2003; G. Devouassoux с соавт.,2002). O. Brugiere с соавт. (2003), T.M. Egan с соавт (2002), [93, 95] сообщили о повторных трансплантациях в связи с развитием облитерирующего бронхиолита в пересаженных легких. В тех случаях, когда не удается установить возникновение бронхиолита с какимилибо внешними или внутренними агентами, его называют идиопатическим или криптогенным. Учитывая столь большое многообразие различных по своей сути заболеваний, на фоне которых развивается облитерирующий бронхиолит, есть основания полагать, что ОБ является выражением неспецифической стереотипной реакции на различные повреждающие агенты.
Началом процесса может быть некроз бронхиолярной стенки, обнажение базальной мембраны, за которыми следует избыточная продукция различных регуляторных пептидов: факторов роста, цитокининов и адгезивных молекул (С.Н. Авдеев с соавт., 1998; P.M. Taylor с соавт..
Рентгенологические проявления при облитерирующем бронхиолите многообразны. Наиболее часто выявляются множественные мелкие узелковые образования. Нередко наблюдаются участки понижения пневматизации инфильтративного типа. На компьютерных томограммах высокой разрешающей способности выявляются участки пониженной прозрачности слабой интенсивности в виде матового стекла при сохраненном сосудисто-бронхиальном рисунке или участков более интенсивного понижения пневматизации легочной ткани (консолидации) при исчезновении сосудисто-бронхиального рисунка. Интерстициальные изменения проявляются в виде сетчатости, вызванной утолщением междольковых перегородок и других линейных образований. Часто выявляются буллезные вздутия легочной паренхимы и трансформация легочной ткани по типу сотового легкого (П.В. Власов, 2004; J. Collins, 2001).
M. Akira c соавт. (1988) [98] описали характерную для облитерирующего бронхиолита картину, древовидно ветвящихся линейных теней, заканчи вающихся узелками. Авторы дали этому симптому название "дерево в почках".
Экзогенный аллергический альвеолит
Дифференциальная диагностика описанного круга заболеваний довольно трудна. Тем не менее, несмотря на определенное сходство морфологических изменений и рентгенологической картины при заболеваниях данного типа, точная нозологическая диагностика во многих случаях возможна при условии использования комплекса клинических, лабораторных и рентгенологических данных. Вместе с тем, несмотря на использование самых современных средств визуализации включая компьютерную томографию, точный нозологический диагноз во многих случаях возможен только при морфологическом исследовании.
Пневмокониоз
Дифференциальная диагностика диссеминированных заболеваний легких неопухолевой природы
Профессор Е.И. Шмелев
ЦНИИ туберкулеза РАМН
Диссеминированные заболевания легких (ДЗЛ) – гетерогенная группа болезней, объединенная рентгенологическим синдромом двусторонней диссеминации. Сегодня можно назвать около 200 заболеваний, подходящих под рубрику ДЗЛ. Каково же место ДЗЛ среди всех болезней легких?
Около 20% болезней легких составляют так называемые ДЗЛ, причем половина из них – неясной природы. Поэтому относить их к группе редких болезней никак нельзя. Диагностические ошибки у этих больных составляют 75–80%, а адекватная специализированная помощь им оказывается обычно через 1,5–2 года после возникновения первых признаков заболевания, что отрицательно влияет на эффективность лечения и прогноз (М.М. Илькович, 1998).
Следствием диагностических ошибок является неправильное лечение, причем с использованием достаточно агрессивных методов: глюкокортикоиды, цитостатики, антибиотики. Известно, что у большинства больных ДЗЛ даже адекватный набор лекарственных препаратов не всегда дает быстрый положительный эффект.
Поэтому отсутствие лечебного эффекта через 1–2 недели после начала ошибочно назначенной терапии может расцениваться как проявление недостаточной дозы препаратов, и вести к наращиванию доз назначаемых средств. В этих условиях нередко развиваются «вторые» – ятрогенные болезни, существенно изменяющие клинику заболевания, значительно осложняющие диагностический поиск и нередко ухудшающие прогноз.
Летальность при ДЗЛ значительно выше, чем при большинстве других заболеваний легких. Причины высокой летальности определяются малой осведомленностью врачей, недостаточной технической оснащенностью медицинских центров, трудностями дифференциальной диагностики в связи с отсутствием патогномоничных признаков, фатальным характером некоторых ДЗЛ. Все это определяет необходимость оптимизации диагностической работы с этим контингентом больных, начиная с терминологических аспектов.
Диссеминированные заболевания легких – гетерогенная группа болезней, объединенная рентгенологическим синдромом двусторонней диссеминации.
Терминология и классификация
Наиболее распространенными терминами для обозначения этой группы болезней являются «диссеминированные заболевания легких», «гранулематозные болезни легких», «интерстициальные болезни легких», «диффузные паренхиматозные болезни легких».
Понятие «диссеминированные заболевания легких» – учитывает лишь один, хотя и очень важный признак болезни – рентгенологический синдром легочной диссеминации, не указывая на существо процесса. Термин «гранулематозные болезни легких» основан на формировании гранулем при этих заболеваниях, в то время как одно из самых грозных заболеваний этой группы – идиопатический фиброзирующий альвеолит (ИФА) вообще не образует гранулемы.
«Диффузные паренхиматозные болезни легких» – акцент делается на паренхиматозном поражении – альвеолите, который является стержнем и главной ареной развертывания драматических событий.
«Интерстициальные болезни легких» – на сегодняшний день наиболее распространенный в мире термин для обозначения этой группы болезней. Однако это понятие предполагает поражение (ограниченное) интерстиция, в то время как самые серьезные по своим исходам процессы происходят в паренхиме легких и с нередким вовлечением воздухоносных путей.
Главная общая черта этих болезней – альвеолит, причем в большинстве случаев иммунной природы. Основные отличительные признаки – степень и уровень вовлечения в патологический процесс основных структур легкого, а также выраженность и характер прогрессирования дыхательной недостаточности.
Так, при саркоидозе, экзогенном аллергическом альвеолите (ЭАА), альвеолярном протеинозе поражаются в первую очередь строма легкого и дольковые структуры. При туберкулезе легких и пневмокониозах – дольковые структуры; при идиопатическом фиброзирующем альвеолите и ревматических болезнях – внутридольковые структуры.
Все ДЗЛ по этиологическому признаку можно разделить на заболевания с известной этиологией, неустановленной природы и вторичные (при системных заболеваниях).
Наиболее распространенные ДЗЛ известной этиологии:
1. Инфекционные
Диссеминированный туберкулез легких
Легочные микозы
Паразитарные ДЗЛ
Респираторный дистресс–синдром
ДЗЛ при ВИЧ–инфицировании
2. Неинфекционные
Пневмокониозы
Экзогенные аллергические альвеолиты
Лекарственные
Радиационные
Посттрансплантационные.
Среди инфекционных ДЗЛ первое место по значимости принадлежит туберкулезу. Не всегда легко отличить его от других форм ДЗЛ, особенно у пожилых ослабленных больных. Легочные микозы чаще всего бывают вторичными, и их появлению обычно предшествует формирование иммунодефицита.
В диагностике паразитарного поражения легких важное значение имеет тщательно собранный эпидемиологический анамнез. Для респираторного дистресс–синдрома характерно наличие септицемии, тяжелой травмы или интоксикации. Для больных СПИД характерен распространенный инфекционный процесс, вызываемый атипичными микроорганизмами – пневмоцистами, легионеллами, микобактериями, и пр.
В диагностике неинфекционных ДЗЛ важен профанамнез, знание факторов экологической агрессии, а также сведения об употреблении лекарств (амиодарон, нитрофураны, метотрексат, циклофосфамид, блеомицин, препараты золота нередко являются причиной ДЗЛ). В неосложненных случаях диагностика заболеваний этой группы не представляет больших затруднений.
Около половины всех ДЗЛ относятся к категории заболеваний с неустановленной этиологией.
Наиболее распространенные ДЗЛ неустановленной природы:
идиопатический фиброзирующий альвеолит
саркоидоз
гистиоцитоз Х
альвеолярный протеиноз
идиопатический легочный гемосидероз
некротизирующие васкулиты: гранулематоз Вегенера, синдром Churg–Strauss
синдром Гудпасчера.
Каждое из этих заболеваний имеет свои наиболее характерные клинические признаки, позволяющие приблизиться к диагнозу. Так, ИФА обычно начинается с тяжелой прогрессирующей одышки, приносящей максимальные неудобства больному. При саркоидозе диагностика легочного поражения нередко является случайной находкой при рентгенологическом исследовании грудной клетки.
У больных гистиоцитозом X умеренная одышка сочетается с рецидивирующими пневмотораксами. Альвеолярный протеиноз характеризуется накоплением в альвеолах белковолипидного вещества, что и определяет клиническую картину.
Для легочного гемосидероза характерно кровохарканье. У больных некротизирующими васкулитами кровохаркание обычно сочетается с лихорадкой и присоединением вторичной инфекции. Для синдрома Гудпасчера основными признаками являются кровохарканье в сочетании с признаками гломерулонефрита.
Благодаря морфофункциональным особенностям легких, патологические состояния практически любой локализации находят свое отражение в респираторной системе, выраженность и обратимость которого зависит от особенностей основного патологического процесса.
Ниже приведены заболевания, при которых нередко развивается ДЗЛ, с прогрессированием и формированием диффузного легочного фиброза с дыхательной недостаточностью и другими признаками ДЗЛ.
Системные заболевания, при которых возникают ДЗЛ:
Ревматические болезни – ревматоидный полиартрит, системная красная волчанка, дерматомиозит, синдром Шегрена
Болезни печени – хронический активный гепатит, первичный билиарный цирроз
Болезни крови – аутоиммунная гемолитическая анемия, идиопатическая тромбоцитопеническая пурпура, хронический лимфолейкоз, эссенциальная криоглобулинемия
Тиреоидит Хашимото
Miastenia gravis
Болезни кишечника – болезнь Уиппла, язвенный колит, болезнь Крона, болезнь Вебера–Кристиана.
Хронические болезни сердца – с левожелудочковой недостаточностью, с шунтированием слева направо
Хроническая почечная недостаточность
Системные васкулиты.
Этот перечень не исчерпывает абсолютно все заболевания, которые могут вести к ДЗЛ, но приводит наиболее часто встречающиеся. Возможность существования так называемых «вторичных» ДЗЛ предполагает в процессе диагностики уделять внимание внелегочной симптоматике, как проявлению основного заболевания, что требует знания этих заболеваний.
Дифференциальная диагностика ДЗЛ
Итак, основными компонентами дифференциальной диагностики ДЗЛ являются изучение анамнеза, оценка клинической симптоматики, рентгенологическое, функциональное и лабораторное исследование и, наконец, биопсийное исследование. Каждый из этих основных компонентов вносит свой вклад в диагностический процесс, при этом не следует игнорировать или гипертрофировать значимость каждого из них.
Анамнез
Ниже приведен перечень основных вопросов, изучение которых имеет диагностическое значение:
Факторы экологической агрессии
Курение
Наследственность
Сосуществующие болезни
Употребление лекарств в связи с сопутствующими болезнями
Оценка последовательности, скорости появления и развития симптомов
Установление времени начала болезни – архивные рентгенограммы
Ответ на начальную терапию ДЗЛ.
Изучение влияния факторов экологической агрессии позволяет облегчить диагностику пневмокониозов, экзогенных аллергических альвеолитов и радиационных поражений легких. Особое внимание следует уделять фактору курения.
Более 90% больных гистиоцитозом Х (Лангергансо–клеточным гистиоцитозом) – курильщики. С другой стороны, курение, как главный этиологический фактор хронического обструктивного бронхита, может изменять классическую симптоматику ДЗЛ при сочетании двух болезней.
Учет наличия сосуществующих болезней дает возможность диагностики «вторичных» ДЗЛ, например, при ревматических болезнях. Кроме того, наличие сосуществующей хронической болезни предполагает систематическое применение лекарств, некоторые из которых могут вести к формированию легочного фиброза как аллергической, так и токсической природы.
Классическим примером является амиодароновый фиброзирующий альвеолит, нередко возникающий при длительном применении известного антиаритмического препарата.
Оценка последовательности, скорости появления и развития признаков заболевания может иметь решающее значение в диагностике. Так, первым признаком ИФА чаще всего является быстро нарастающая одышка без признаков обструкции. У больных саркоидозом – напротив, одышка развивается в поздних стадиях болезни.
У больных экзогенным альвеолитом одышка носит смешанный характер (сочетание обструкции с рестрикцией) и нередко зависит от контакта с этиологическим фактором (легкое фермера, птицевода и пр.). Важным в диагностике является анализ архивных рентгенограмм, позволяющий объективно установить истинное начало заболевания и определить характер его прогрессирования, а также проведение клинико–рентгенологических параллелей.
Поскольку подавляющее большинство больных еще до верификации диагноза подвергаются медикаментозной терапии, важным является оценка ответа на антибактериальные средства и кортикостероиды. Очень демонстративным в этом отношении является экзогенный аллергический альвеолит, особенно его пневмоническая форма.
Назначение таким больным антибиотиков обычно не дает выраженного лечебного эффекта, а некоторое смягчение симптоматики, связанное с прекращением контакта с бытовыми или профессиональными аллергенами в связи с госпитализацией, расценивается врачом, как недостаточная эффективность антибиотиков.
Происходит наращивание интенсивности антибактериальной терапии, что непременно должно усугубить состояние больного. Подобные ситуации наблюдаются и при ошибочном назначении глюкокортикостероидов в виде монотерапии больным диссеминированным туберкулезом, который был принят за саркоидоз легких. Напротив, эффективность глюкокортикоидов обычно предполагает иммунопатологический патогенез заболевания.
Клиника
Набор основных клинических симптомов ДЗЛ весьма ограничен: одышка, кашель, кровохаркание, поражение плевры и внелегочные симптомы. В связи с этим диагностическое значение имеют не только наличие или отсутствие признака, но и его выраженность, изменчивость, а также сочетание с другими, в том числе и внелегочными симптомами.
Одышка – главный симптом ДЗЛ. При ИФА появляется рано (нередко еще до возникновения рентгенологических признаков болезни), носит инспираторный характер и неуклонно прогрессирует. У больных саркоидозом одышка – поздний признак. Нередко у больных саркоидозом наблюдается несоответствие выраженности рентгенологической диссеминации полному отсутствию одышки. У больных ЭАА одышка обычно носит смешанный характер, возникает в связи с причинным фактором (аллергеном) и протекает волнообразно.
Кашель наблюдается при многих ДЗЛ.
Однако изолированное поражение альвеол не сопровождается кашлем из–за отсутствия в них соответствующих нервных окончаний, и поэтому кашель в большинстве случаев является признаком раздражения воздухоносных путей. При ЭАА и саркоидозе кашель – проявление бронхоцентрического процесса. При ИФА кашель – поздний признак, он может быть результатом инфицирования (бактерии, грибы, вирусы), либо формирования тракционных бронхоэктазов.
Кровохарканье – признак деструкции легочной ткани. Наиболее характерно кровохарканье для туберкулеза легких, гранулематоза Вегенера, синдрома Гудпасчера, легочного гемосидероза, фиброзирующих альвеолитов при ревматических болезнях. При ИФА – поздний признак, проявляющийся в 13% случаев.
Плевральный выпот наиболее часто наблюдается при ревматических болезнях, лекарственном поражении легких, асбестозе, лейомиоматозе. Пневмоторакс характерен для гистиоцитоза X и лейомиоматоза.
Рентгенодиагностика
Обзорная рентгенограмма – основная методика при подозрении на заболевание органов дыхания – дает до 50% ошибок при ДЗЛ. Компьютерная томография (КТ) высокого разрешения – главная рентгенологическая методика при ДЗЛ, которая позволяет оценить не только распространенность процесса, но и проследить за его динамикой.
Функциональное исследование
Функциональное исследование легких вносит свой вклад в диагностический процесс в основном путем оценки стадии болезни и характера ее прогрессирования.
Основные функциональные признаки ДЗЛ:
Уменьшение статических легочных объемов
Снижение растяжимости легких
Увеличение частоты дыхания
Альвеолярная гиповентиляция
Нарушение вентиляционно–перфузионных отношений
Снижение диффузионной способности легких
Гипоксемия, нарастающая при физической нагрузке.
При этом следует учитывать, что наличие сопутствующих легочных заболеваний (например, хронического бронхита курильщика) нередко вносит свои коррективы в результаты функционального исследования легких, искажая «классическую» картину.
Кроме того, для некоторых ДЗЛ характерно сочетание рестрикции с обструкцией. Это относится к ЭАА, гистиоцитозу Х, саркоидозу, наблюдается при сочетании фиброзирующих альвеолитов с эмфиземой, у больных вторичными ДЗЛ при ревматических болезнях, при лейомиоматозе.
Иммунологические методы диагностики ДЗЛ способствуют установлению этиологии при определении циркулирующих антигенов или антител к ним, позволяют качественно и количественно характеризовать иммунодефицит. Наконец, они полезны для выявления активности иммунопатологического процесса путем определения маркеров активации на иммунокомпетентных клетках, а также для определения циркулирующих иммуноглобулинов и иммунных комплексов.
Микробиологические методы способствуют установлению этиологического диагноза инфекционных ДЗЛ путем культуральных исследований и в полимеразно–цепной реакции. Помимо этого возможна оценка микробной колонизации респираторной системы и определение характера вторичной флоры в стадии сотового легкого.
Бронхологические методы позволяют провести осмотр бронхиального дерева, произвести лаваж с подсчетом клеточных элементов, а также различные виды биопсий, в том числе и трансбронхиальную биопсию легких.
Исследование клеточного состава бронхоальвеолярного содержимого дает возможность оценить активность альвеолита при относительно свежем патологическом процессе без грубых фиброзных изменений, искажающих результаты исследования. То же относится к трансбронхиальной биопсии, которая наиболее информативна при отсутствии выраженного фиброза.
Исследования биопсийного материала
Ранняя и точная диагностика большинства ДЗЛ невозможна без исследования биопсийного материала. Из 4 наиболее распространенных методов получения биопсийного материала (трансбронхиальная биопсия, трансторакальная, видеоторакоскопическая и открытая биопсия легкого) выбор метода биопсии должен быть мультидисциплинарным: с участием пульмонолога, рентгенолога, патолога и торакального хирурга для того, чтобы при минимальной травматизации больного получить максимальную информацию о процессе в легких.
На этом этапе диагностики возникает много вопросов деонтологического характера, касающихся оправданности применения инвазивного метода исследования. В этом случае всегда надо сравнивать размер ущерба, наносимого больному методом исследования, и ущерба, вследствие неточности диагностики и ошибок в лечении.
Показаниями к инвазивным методам исследования являются:
невозможность установления диагноза без инвазивных методов,
необходимость выбора терапии,
отсутствие признаков сотового легкого – конечной фазы большинства ДЗЛ.
Так, в США диагностическим стандартом для больных ДЗЛ является клиновидная резекция легких. Выбор оптимальных размеров биоптатов и числа долей легких, подлежащих биопсии, проводится при участии пульмонолога, рентгенолога, патолога и хирурга.
Таким образом, дифференциальная диагностика ДЗЛ является ответственным этапом работы пульмонолога, от эффективности которой зависит жизнь больного.
При проведении диагностики ДЗЛ целесообразно придерживаться следующих принципов:
Ранняя диагностика повышает эффективность лечения и предохраняет от большого числа ятрогенных болезней.
Диагностика ДЗЛ должна проводиться до получения доказательства принадлежности болезни к определенной нозологической форме.
Диагностика ДЗЛ должна проводиться в специализированных центрах, располагающих соответствующими техническими возможностями.
Мультидисциплинарный подход к верификации диагноза ДЗЛ с участием пульмонолога, рентгенолога, патолога, торакального хирурга – оптимальный способ повысить эффективность инвазивных методов диагностики.
Диагностический алгоритм при работе с больными ДЗЛ должен состоять из 3 обязательных компонентов:
Тщательное исследование анамнеза и клинической симптоматики заболевания.
Проведение КТ.
Исследование биопсийного материала.
Все остальные методы исследования вносят свой определенный вклад в диагностический процесс и должны использоваться в качестве дополнительных для более детальной, индивидуальной характеристики каждого больного.
ВИДЕО.
И.А. Соколина - Дифференциальная диагностика очагов и очаговой диссеминации легких
https://www.youtube.com/watch?v=FkgPV36-5jM
Одиночные очаги в легких критерии дифференциальной диагностики (Тюрин)
https://www.youtube.com/watch?v=PbH7GUG1rHo
П.В. Гаврилов - Диссеминированный туберкулез легких: скиалогическая картина
https://www.youtube.com/watch?v=p_8IhrOWRGw
Замечательная подборка материала! Спасибо дорогой Валентин Львович!