Синдром расширения корней лёгких.
«Дифференциальная рентгенодиагностика заболеваний органов дыхания и средостения», Л.С.Розенштраух, М.Г.Виннер
Определение понятия
Расширение корней легких в большинстве случаев обусловлено увеличением бронхопульмональных лимфатических узлов.
Здесь описана дифференциальная диагностика следующих заболеваний: туберкулезного бронхаденита, саркоидоза внутригрудных лимфатических узлов, силикотуберкулезного бронхаденита, лимфогранулематоза и лимфосаркомы, так называемого медиастинального рака легкого, макрофолликулярной лимфобластомы и также некоторых других заболеваний.
Естественно, рассмотрены ситуации, когда поражены не только бронхопульмональные, но и другие группы лимфатических узлов средостения, что характерно для системных злокачественных процессов.
В связи с этим содержание главы несколько шире ее названия, так как, строго говоря, к корням легких имеет отношение только часть бронхопульмональных узлов. Заболевания, рассмотренные здесь, вызывают также расширение и деконфигурацию срединной тени. Мы анализируем не всю срединную тень, а тени, обусловленные увеличенными лимфатическими узлами.
Однако иногда увеличенные лимфатические узлы сливаются в единый конгломерат и, напротив, одиночная тень, расположенная в средостении, может иметь волнистые и бугристые контуры. В таких случаях дифференциальная диагностика этих заболеваний и, следовательно, повторения неизбежны.
Рентгенологический корень легкого — это совокупность сосудисто-бронхиальных элементов, расположенных частично в воротах легкого, но большей частью в прилежащем к ним отделе легкого. В теневой картине корня легкого различают головку (дуга легочной артерии и сосуды, отходящие от нее) и тело (ствол легочной артерии).
Кнутри от него расположен промежуточный бронх, отделяющий артерию от срединной тени. В образовании этой части корня участвуют также артериальные сосуды, отходящие от ствола, и венозные сосуды (верхняя, а иногда и нижняя легочная вена). Дистальнее тела располагается хвостовая часть корня (проксимальные отрезки конечных разветвлений легочных артерий, снабжающих кровью нижние зоны и нижние легочные вены).
Поперечник корня на уровне тела не должен превышать 2,5 см. Он измеряется от края срединной тени до наружного контура легочной артерии. Таким образом, в этот размер входят просвет промежуточного бронха и ширина ствола легочной артерии. Наружный контур корня легкого в норме прямой или слегка вогнутый.
Различают следующие составные части нормального корня: легочную артерию, ее разветвления и крупные вены, пересекающие тень легочной артерии и просвет промежуточного бронха, т. е. в норме корень структурен. Лимфатические узлы в норме не контрастируются; они становятся видны лишь при патологических состояниях. Следует отметить, что головка корня легкого в норме расположена выше правой на 1/4 — межреберье, что обусловлено особенностями топографии легочной артерии.
Описанные объективные критерии позволяют отличить нормальный корень легкого от патологически измененного. Квалифицированное заключение о состоянии корней легких, особенно если речь идет о патологических изменениях, может быть дано лишь после производства структурных томограмм в двух проекциях.
Необходимо знать нормальную томографическую картину, чтобы не принять венозные стволы (непарная вена справа сверху на прямых томограммах и ствол нижней правой вены на боковых томограммах) за патологическое увеличение лимфатических узлов.
При одностороннем расширении корня легкого и изменении его структуры необходимо проверить, не является ли эта картина отображением воспалительных изменений, располагающихся спереди и сзади корня легкого, и, следовательно, не имеет отношения к корню. Такую суперпозицию теней нередко принимают за патологическое расширение корня при пневмониях, особенно так называемых центральных, и центральном раке легкого. Чаще всего затемнение имитирует расширение корня и потерю его структуры.
Между тем, исследование в двух проекциях дает возможность не только отвергнуть приписываемые корню изменения, но и на основании данных томографии поставить правильный диагноз. Хотя лимфатические узлы корней довольно быстро реагируют на воспалительные и опухолевые процессы в легких, но, как показывают рентгенооперационные сопоставления, увеличение лимфатических узлов должно быть довольно значительным, чтобы вызвать рентгенологически улавливаемые изменения.
Для рентгенологической диагностики поражений внутригрудных лимфатических узлов с учетом их взаимоотношения с трахеобронхиальным деревом наиболее приемлема, на наш взгляд, классификация В. А. Сукенникова (1903) в модификации А. Е. Прозорова (1940).
Согласно этой классификации различают четыре основные группы внутригрудных лимфатических узлов:
- паратрахеальные, расположенные в клетчатке средостения по обеим сторонам трахеи;
- трахеобронхиальные, локализующиеся в углу между стенкой трахеи и верхней стенкой главных бронхов;
- бифуркационные — между медиальными стенками главных бронхов;
- бронхопульмональные, находящиеся в области ветвления долевых и сегментарных бронхов корня легкого.
В дополнение к этому целесообразно выделить лимфатические узлы переднего средостения, ретростернального пространства, окологрудинные (Зогородская М. И., Антонова Р. Α, 1980). Поражение именно этой анатомической группы лимфатических узлов имеет важное значение в диагностике и дифференциальной диагностике лимфогранулематоза.
Туберкулез лимфатических узлов корня легкого и средостения у взрослых подразделяется на первичный и вторичный.
Первичный туберкулезный бронхаденит представляет собой железистый компонент первичного туберкулезного комплекса.
Под вторичным туберкулезным бронхаденитом принято понимать обострение туберкулезного процесса в лимфатических узлах больного, перенесшего первичный туберкулез.
Но, как справедливо отмечал А. Е. Прозоров (1940), скиалогически дифференцировать эти состояния, представляющие собой фазы развития одного и того же процесса, обычно невозможно.
В эпидемиологической ситуации наблюдается явное перемещение первичного инфицирования туберкулезом с детских и подростковых контингентов на более старшие возрастные группы. По данным A. Lotte и S. Pedrized (1971), в Норвегии, Польше, Югославии средний возраст лиц, впервые заболевших туберкулезом легких, составляет 49,9 года, в Японии — 40 лет (Suzuki Α, Iwai Κ, 1975).
Отмечается преобладание поражения внутригрудных лимфатических узлов среди локальных форм первичного туберкулеза легких. В то же время следует согласиться с Г. Р. Рубинштейном (1948), который указывал, что чем старше человек, тем труднее установить диагноз туберкулезного бронхаденита.
Такое положение обусловлено несколькими причинами.
Во-первых, перемещение заболеваемости туберкулезом внутригрудных лимфатических узлов в более старшие возрастные группы влечет за собой удлинение дифференциально-диагностического ряда, в котором, кроме туберкулезного бронхаденита, следует рассматривать саркоидоз, лимфогранулематоз, медиастинальныи рак и другие заболевания, которые в детском и подростковом возрасте встречаются значительно реже либо не встречаются (например, силикотуберкулез).
Во-вторых, участились случаи поражения одной или двух различных анатомических групп лимфатических узлов корня легкого и средостения в отсутствие туберкулезных изменений в легочной паренхиме.
В-третьих, возросла частота так называемых малых форм туберкулезного бронхаденита (изолированное поражение бронхов). При тщательном рентгенологическом исследовании не выявляются патологические изменения в легких и лимфатических узлах, а при бронхоскопии определяются специфические изменения в бронхах (инфильтрация стенки бронха, лимфобронхиальные свищи или наличие микобактерий туберкулеза в промывных водах бронхов) (Шестерина М. Л., 1976, и др.).
В-четвертых, существенно изменились клинические признаки туберкулезного бронхаденита и характер его течения. Теперь он редко начинается остро; чаще процесс клинически проявляется слабо или протекает бессимптомно и обнаруживается случайно при профилактическом осмотре или при рентгенологическом исследовании по поводу других заболеваний. Наконец, туберкулиновые пробы редко бывают положительными, микобактерий туберкулеза нечасто определяются в мокроте или промывных водах трахеи и бронхов.
В связи с указанными причинами количество ошибочных диагнозов при туберкулезном бронхадените у взрослых колеблется от 30 до 60% (Озерова Л. В. и др., 1974, и др.). Это совпадает и с нашими данными: 46% больных поступили с неправильным диагнозом, у 15,3% в направлении туберкулезный бронхаденит фигурировал наряду с саркоидозом, лимфогранулематозом и др.
Учитывая частое отсутствие определенных клинико-лабораторных критериев, скудность и неопределенность стетоакустической картины и анамнеза заболевания, возрастает роль тщательного и квалифицированного рентгенобронхологического исследования, как в выявлении заболевания, так и в его распознавании.
Исходя из этого, в основном с целью дифференциальной диагностики целесообразно различать два варианта рентгенотомографической картины туберкулезного бронхаденита у взрослых, условно обозначив их как типичный и атипичный.
Такие же варианты рассмотрены при описании дифференциальной диагностики силикотуберкулеза, саркоидоза, лимфогранулематоза и других поражений лимфатических узлов.
По нашему мнению, это облегчает дифференциальную диагностику и предусматривает определенную последовательность в применении диагностических методов, в том числе, и более сложных, вплоть до диагностической торакотомии.
Стандартными методами следует считать обзорную рентгенографию или крупнокадровую флюорографию, многопроекционную томографию и монографию через корень легкого.
Изолированное поражение одиночного лимфатического узла какой-либо одной анатомической группы с включением солей кальция чаще наблюдается у лиц молодого возраста; по наблюдениям пораженные лимфатические узлы находятся в правом трахеобронхиальном углу.
Следующей по частоте поражения является бронхолульмональная группа лимфатических узлов корня легких справа, реже в процесс вовлекаются лимфатические узлы бифуркационной группы.
Рентгенологическая картина при этом достаточно демонстративна. На обзорной рентгенограмме (крупнокадровой флюорограмме) тень пораженного лимфатического узла создает картину одностороннего расширения срединной тени.
На томотраммах в прямой и боковой проекциях, произведенных в плоскости корня легкого, тень пораженных лимфатических узлов накладывается на изображение воздушного столба трахеи или бронха. Нижний полюс увеличенного узла, как правило, достигает угла впадения непарной вены в полую, из-за чего тень непарной вены на обзорной рентгенограмме не дифференцируется.
Выявляется одиночная овальная тень размером от 1x2 до 3x4 см. Наружные контуры тени более или менее четкие и ровные. Структура тени неоднородна за счет вкраплений извести, имеющих небольшие размеры и находящихся эксцентрично, ближе к капсуле. Вкрапления кальция придают тени лимфатического узла большую интенсивность на фоне легочной ткани, ребер и срединной тени. Обызвествление, выявляемое на обычных и послойных рентгенограммах, служит наиболее характерным симптомом туберкулезного бронхаденита и, по нашим данным, встречается у 54% взрослых больных с доказанным туберкулезным бронхаденитом. Несмотря на обызвествление, лимфатические узлы часто остаются потенциально опасными, сохраняя вирулентные микобактерии туберкулеза и вызывая интоксикацию.
Н. С. Пилипчук (1975) и др. с оговоркой называют пораженные лимфатические узлы «туберкуломой» (казеомой) средостения. В действительности, как уже говорилось, сходство между туберкуломой и увеличением лимфатического узла при туберкулезном бронхадените лишь внешнее.
К типичному варианту рентгенологических проявлений туберкулезного бронхаденита относятся также наблюдения, в которых наряду с увеличением лимфатических узлов корня легкого определялись туберкулезные изменения и в легочной ткани в виде инфильтрата или туберкуломы. При этом туберкулезный инфильтрат или туберкулома у больных этой подгруппы располагаются на стороне пораженных туберкулезом лимфатических узлов и сопровождаются выраженными явлениями лимфангита в виде дорожки к корню.
Такое сочетание изменений в легких соответствует классической форме первичного туберкулезного комплекса.
Увеличенные лимфатические узлы при этом не обызвествлены, поражается преимущественно бронхопульмональная группа.
При расспросе больных удается установить типичную клиническую симптоматику: быструю утомляемость, повышение температуры по вечерам, кашель с незначительным количеством светлой мокроты; у некоторых из них заболевание начинается остро.
Наличие туберкулезных изменений в легочной ткани отнюдь не усложняет, а наоборот, облегчает распознавание патологического процесса. Правда, при одностороннем увеличении корня и наличии инфильтрата в легком может возникнуть мысль о центральном раке легкого. Однако выявление на томограммах свободного просвета бронха, что подтверждается бронхологически, дает возможность отвергнуть этот диагноз, а нередко выявляемые при бронхоскопии рубцы, свищи или инфильтративный туберкулез бронха подтверждают диагноз туберкулезного бронхаденита.
Примерно у 1/4 больных с доказанным туберкулезным бронхаденитом рентгенологические проявления туберкулеза внутригрудных лимфатических узлов не столь достоверны. Имеет место изолированное поражение одной из анатомических групп лимфатических узлов корня легкого или средостения без наличия вкрапления солей кальция и специфических изменений в легочной ткани.
На обзорной рентгенограмме определяются выраженная деформация и увеличение размеров корня легкого с одной стороны. На томограммах увеличенные лимфатические узлы представляют собой сплошной массивный конгломерат, муфтой окутывающий бронх.
В отдельности каждый лимфатический узел не дифференцируется. Форма конгломерата вытянутая, продольный его размер превышает поперечный; структура тени однородна, без включения солей кальция. Изменений просветов бронхов на томограммах не видно. Наружные контуры увеличенных лимфатических узлов выпуклые, полициклические, бугристые, нечеткие или не совсем четкие.
Такая рентгенологическая картина не дает возможности поставить диагноз туберкулезного бронхаденита, так как другие заболевания могут дать сходную картину.
У половины больных этой группы поставить правильный диагноз помогает бронхологическое исследование, поскольку при бронхоскопии удается увидеть рубцы, свищи, инфильтративный туберкулез и туберкулезные грануляции.
Даже после тщательного рентгенологического исследования примерно у 15% больных туберкулезным бронхаденитом не удается поставить точный диагноз и приходится указывать дифференциально-диагностический ряд, в связи с чем прибегают к трансбронхиальной пункции либо к медиастинобиопсии.



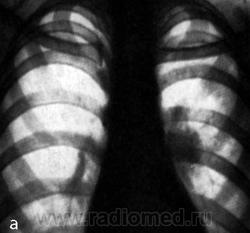
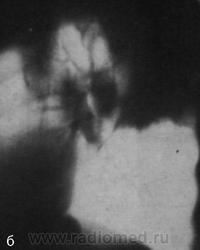



Значительно чаще, чем при туберкулезном бронхадените, больные саркоидозом не предъявляют жалоб и чувствуют себя здоровыми.
Для туберкулезного бронхаденита характерны симптомы общей интоксикации: повышение температуры тела, общая слабость, похудание, потливость. Конечно, эти симптомы не патогномоничны и не позволяют провести дифференциальную диагностику, однако в определенной степени дают возможность заподозрить одно из этих заболеваний и диктуют необходимость дальнейшего целенаправленного дообследования больного. У 10% больных саркоидозом туберкулиновые пробы слабоположительные.
Рентгенологически от туберкулезного бронхаденита приходится дифференцировать одностороннее поражение лимфатических узлов при саркоидозе, т. е. атипичный вариант саркоидоза.
При этом атипичный вариант саркоидоза следует дифференцировать от атипичного же варианта туберкулезного бронхаденита, так как в типичных случаях (обызвествление по краю и в толще лимфатического узла, наличие легочного компонента) наличие туберкулезного бронхаденита не вызывает сомнений. Не приходится отличать от туберкулезного бронхаденита и двустороннее поражение лимфатических узлов при саркоидозе, встречающееся в большинстве случаев.
В отличие от туберкулезного бронхаденита, при котором увеличенные лимфатические узлы представляют собой сплошной конгломерат без четких наружных контуров, при саркоидозе, в том числе одностороннем, каждый лимфатический узел имеет изолированное, «монетообразное» изображение, без явлений лимфангита и гиперемии сосудов по периферии.
Диагностике способствует и бронхологическое исследование, если находят свищи, рубцы, инфильтрацию бронха, характерные для туберкулезного бронхаденита, или расширенные и утолщенные кровеносные сосуды в виде извитых сосудистых пучков, свидетельствующих о саркоидозе. В сомнительных случаях показана биоптическая верификация диагноза.
В отличие от туберкулезного бронхаденита у 1/3 больных с медиастинальной формой лимфогранулематоза отмечается острое начало заболевания, умеренный лейкоцитоз и СОЭ до 50 мм/ч.
Дифференцировать от туберкулезного бронхаденита приходится лишь одностороннее поражение лимфатических узлов, без затемнения загрудинного пространства.
При лимфогранулематозе часто выявляются более крупные, чем при туберкулезе, конгломераты увеличенных лимфатических узлов. Однако, как и при туберкулезном бронхадените, структура конгломерата однородная, контуры полициклические, волнистые, бугристые. Контуры могут быть как четкими, так и нечеткими.
Если нет периферических подкожных лимфатических узлов, для постановки диагноза приходится прибегать к биопсии путем транстрахеальной пункции или медиастиноскопии. Если даже при одностороннем поражении занято не только центральное, но и переднее средостение в верхней трети и не видно ретростернальное пространство, рентгенолог может уверенно поставить диагноз злокачественного поражения лимфатических узлов (лимфогранулематоз, лимфосаркома).
В отличие от туберкулезного бронхаденита рак встречается в основном у мужчин старше 40 лет. При опросе больные отмечают ухудшение общего состояния в последние месяцы, одышку.
Поскольку при медиастинальном раке поражение обычно одностороннее и в процесс вовлекаются те же группы лимфатических узлов, что и при туберкулезном бронхадените, рентгенологу необходимо в первую очередь дифференцировать эти заболевания, не забывая об атипичной форме лимфогранулематоза, саркоидозе и других заболеваниях.
В таких случаях, кроме возраста и пола, надо учитывать следующие факторы:
Обязательна гистологическая верификация диагноза.
Поражение одного из бронхопульмональных лимфатических узлов, его четкие контуры, интактный легочный фон, отсутствие изменений в бронхах, как при томографии, так и при бронхографии и бронхоскопии, отсутствие жалоб, отрицательные туберкулиновые пробы, анализ крови без отклонений от нормы дают основание исключить туберкулезный бронхаденит даже в тех случаях, когда такая картина выявлена у детей или юношей.
При болезни Брилла — Симмерса увеличенный лимфатический узел, как правило, не обызвествляется.
Иногда скиалогически отличительное распознавание между этими двумя заболеваниями представляет значительные трудности.
Обзорная рентгенограмма (а), томограммы в прямой (б) и боковой (в) проекциях. Справа в корне легкого виден значительно увеличенный одиночный бронхопульмональный лимфатический узел с резкими контурами. Операция.
Для силикотуберкулезного бронхаденита в начальной его стадии в отличие от «чистого» туберкулезного бронхаденита характерны двустороннее симметричное умеренное увеличение лимфатических узлов бронхопульмональной группы, отсутствие наклонности к слиянию, локализация по ходу крупных бронхов, обызвествление хрящей трахеи, иногда деформация бронхов.
Для силикотуберкулезного бронхаденита характерны обызвествление лимфатических узлов по типу «яичной скорлупы», наличие множества четко очерченных мелких лимфатических узлов паратрахеобронхиальной группы с частичным обызвествлением. Описанные симптомы, а также профессиональный анамнез позволяют поставить правильный диагноз.
Саркоидоз внутригрудных лимфатических узлов
Здесь описана I стадия саркоидоза по классификации, предложенной К. Wurm (1958). Болеют лица обоего пола (чаще женщины) в возрасте 30 — 50 лет, редко старше 60 лет. Клинические проявления саркоидоза, как правило, незначительны.
У 75% больных заболевание в этой стадии обнаруживается при профилактическом осмотре либо при обращении к врачу по поводу другого заболевания. Лишь у 10 — 12% больных заболевание начинается остро.
Из клинических симптомов наблюдаются боли в грудной клетке, умеренный сухой кашель, незначительная одышка при физической нагрузке, в крови повышение СОЭ до 20 мм/ч, небольшой лейкоцитоз. Примерно у каждого десятого больного саркоидозом туберкулиновые пробы слабоположительные.
Лишь у 15% больных выявляются внегрудные патологические изменения (увеличение периферических лимфатических узлов, поражение кожных покровов в виде узловатой эритемы, увеит).
Типичный вариант
Наблюдается у 80% больных в I стадии саркоидоза. На обзорных рентгенограммах этих больных определяется двустороннее, преимущественно правостороннее, увеличение лимфатических узлов бронхопульмональной группы, к которому иногда присоединяется увеличение трахеобронхиальных и паратрахеальных узлов.
На томограммах в прямой проекции, выполненных в плоскости корня легкого, обычно определяются увеличенные лимфатические узлы с четкими контурами, довольно правильной округлой формы, не сливающиеся между собой, диаметром 2 — 4 см.
На фоне увеличенных лимфатических узлов хорошо видны неизмененные или слегка суженные просветы крупных бронхов. Локализация и структура увеличенных лимфатических узлов хорошо выявляются на томограммах в боковой и косой проекциях.
На срединных томограммах, т. е. на томограммах, срез которых проходит через трахею и крупные бронхи, хорошо определяется на значительном протяжении просвет среднедолевого бронха на фоне увеличенных лимфатических узлов, что может служить дифференциально-диагностическим признаком.
В норме просвет среднедолевого бронха на срединных томограммах, как правило, не контрастируется, так как он выходит из плоскости томографического среза. Часто можно видеть небольшие плевральные изменения в виде шварт. У 5 — 10% больных в увеличенных лимфатических узлах видны глыбки кальция. В легких в этой стадии саркоидоза изменений, как правило, не отмечается.
Бронхография позволяет установить, что бронхи не изменены либо в них определяются явления неспецифического бронхита, а также косвенные признаки увеличения лимфатических узлов.
Только у каждого пятого больного обнаруживаются характерные эндоскопические признаки саркоидоза — саркоидная эктазия» (расширенные и утолщенные кровеносные сосуды в виде извитых сосудистых пучков по диагонали пересекают хрящевые кольца в устьях долевых бронхов). Могут также определяться бугорковые высыпания, саркоидные гранулемы и бляшки, что требует дифференциации от туберкулеза бронха.
1.Поражены бронхопульмональные, трахеобронхиальные и паратрахеальные лимфатические узлы с обеих сторон. Увеличенные лимфатические узлы не сливаются в конгломераты, на их фоне хорошо видны неизмененные просветы бронхов.
2.Обзорная рентгенограмма (а), срединная томограмма (б) и томограмма в боковой (в) проекции. Увеличены бронхопульмональные лимфатические узлы с обеих сторон, каждый из которых визуализируется отдельно. На срединной томограмме виден просвет среднедолсвого бронха. Биопсия.
К атипичному варианту относится одностороннее поражение лимфатических узлов при саркоидозе I стадии, которое необходимо отличать от ряда заболеваний.
Чаще всего поражаются лимфатические узлы бронхопульмональной прулпы, иногда вместе с трахеобронхиальными с одной стороны. Значительно реже изолированно поражаются паратрахеальные или трахеобронхиальные лимфатические узлы также с одной стороны.
При этом наблюдается характерная рентгенологическая семиотика, имеющая место и при типичном варианте: волнистые, четкие контуры не сливающихся между собой лимфатических узлов, неизмененные или малоизмененные просветы бронхов, пересекающих тени увеличенных лимфатических узлов, просвет среднедолевого бронха на срединных томограммах, отсутствие лимфангита и изменений легочного рисунка.
Одностороннее поражение вызывает необходимость исключить, в частности, туберкулезный бронхаденит (атипичный вариант), медиастинальный рак, лимфогранулематоз.
Следует отметить, что при саркоидозе, даже в тех случаях, когда констатируют одностороннее поражение и отсутствие изменений в легких, в действительности, как правило, в процесс вовлечены лимфатические узлы с обеих сторон и имеются изменения в легких, но на рентгенограммах обычно эти маловыраженные изменения не видны. В связи с этим велика роль качественных структурных томограмм, расширяющих в части случаев наши возможности. Если на томограммах в прямой и боковой (косой) проекциях выявляется увеличение лимфатических узлов с другой стороны, то естественно, при сохранении других признаков, характерных для саркоидоза, диагностика значительно облегчается.
Обзорная рентгенограмма (а) и томограмма в боковой проекции (б). Резко увеличены бронхопульмональные лимфатические узлы справа. Контуры их четкие. Медиастинобиопсия.
Если при силикотуберкулезе отсутствует обызвествление лимфатических узлов по типу «яичной скорлупы», то приходится различать двустороннее поражение лимфатических узлов при саркоидозе и силикотуберкулезе.
При обоих заболеваниях лимфатические узлы не сливаются в конгломераты, поражаются в основном бранхопульмональные группы, в узлах могут быть одиночные обызвествления, однако дифференциальная диагностика возможна даже в случаях выявления изменений при профилактическом осмотре.
При силикотуберкулезе имеет место незначительное (0,5 — 1 см в диаметре) увеличение лимфатических узлов, в то время как при саркоидозе увеличенные лимфатические узлы, как правило, имеют диаметр 2 — 4 см.
На основании этого признака нам неоднократно удавалось обнаружить саркоидоз у больных с доказанным силикозом. Помогают и данные бронхологического исследования.
При типичной картине саркоидоза не приходится дифференцировать от медиастинальной формы лимфогранулематоза.
Скиалогически следует различать атипичные варианты обоих заболеваний, когда саркоидоз представлен односторонним поражением, а при лимфогранулематозе не поражены лимфатические узлы ретростернального пространства.
Кроме клинических проявлений, характерных для лимфогранулематоза и нехарактерных для саркоидоза, следует учесть, что при саркоидозе лимфатические узлы не образуют конгломератов, имеют четкие, даже резкие контуры, а при лимфогранулематозе сливаются, образуя конгломераты, которые не расслаивают даже воздух, введенный в средостение.
В части случаев контуры конгломератов нечеткие.
Во всех сомнительных случаях показана биопсия; она облегчается тем, что при обоих заболеваниях довольно часто увеличены периферические лимфатические узлы. Хорошие результаты дает и применение прескаленной биопсии.
В большинстве наблюдений при саркоидозе отмечается двустороннее поражение лимфатических узлов, в то время как для медиастинального рака характерно одностороннее поражение. Необходимость в дифференциации этих процессов может возникнуть при одностороннем саркоидозе.
Типичные для медиастинального рака большие размеры конгломератов лимфатических узлов с бугристыми, не совсем четкими лучистыми контурами, отсутствие видимости каждого пораженного лимфатического узла в отдельности делает распознавание несложным.
Кроме того, в большинстве случаев при медиастинальном раке наблюдается характерная клиническая картина. Значительные изменения обнаруживаются при бронхологическом исследовании. На томограммах видно явное уменьшение просветов бронхов, прилежащих к увеличенным лимфатическим узлам.
Саркоидоз I стадии и макрофолликулярная лимфобластома
Бессимптомное течение, молодой возраст, поражение лимфатических узлов бронхопульмональной группы, четкие контуры пораженных узлов сближают картины этих заболеваний. Однако при болезни Брилла — Симмерса поражается один лимфатический узел, который достигает больших размеров, а даже при одностороннем саркоидозе I стадии в процесс вовлечено несколько лимфатических узлов, каждый из которых виден отдельно.
По данным В. А. Соколова и И. А. Старцевой (1971), можно различать четыре варианта изменений при увеличении лимфатических узлов силикотического и силикотуберкулезного происхождения:
При характерных изменениях в легких и длительном профессиональном анамнезе диагностических трудностей не возникает. Они могут появиться, если неизвестен анамнез, если пылевая экспозиция была кратковременной или имеется продолжительный так называемый послепылевой период, т. е. исчисляемый годами отрезок времени, когда больной перестал работать на силикоопасном предприятии.
Особенно велики трудности при начальных формах силикоза, когда изменения в легких минимальны. Естественно, что при усилении и деформации легочного рисунка или наличии инфильтративных изменений в легких у лиц с доказанным профессиональным маршрутом диагноз силикотуберкулезного бронхаденита облегчается.
При незначительных изменениях в легких клинические проявления обычно не выражены. Отмечается кашель с незначительным количеством слизистой мокроты, одышка при физической работе, потливость, периодически появляющаяся субфебрильная температура.
Типичная картина силикотуберкулезного бронхоаденита. Бронхопульмональные лимфатические узлы небольших размеров, обызвествлены полностью или в виде яичной скорлупы.
В части случаев изменения в корнях легких выявляются при профилактическом осмотре.
На обзорных рентгенограммах или крупнокадровых флюорограммах определяются умеренное симметричное расширение и деформация корней легких. В нижних отделах легочных полей видна выраженная деформация легочного рисунка по петлисто-ячеистому типу.
На томограммах в плоскости корней легкого определяются умеренно увеличенные (0,5 — 1 см в диаметре) лимфатические узлы бронхопульмональных, а иногда и других групп. Увеличенные узлы имеют довольно четкие контуры. На томограммах в боковой и косой проекциях пораженные силикотуберкулезом лимфатические узлы имеют вид множества отдельных мелких округлых теней, расположенных по ходу крупных бронхов в виде цепочки. Бронхи не изменены.
При эндоскопии у части больных удается обнаружить в бронхах инфильтративный туберкулез, лимфобронхиальные свищи или рубцы после их заживления.
Типичной следует считать рентгенологическую картину у больных третьей и четвертой групп, у которых выявляется поражение паратрахеобронхиальных лимфатических узлов с множественным обызвествлением и обызвествлением по типу «яичной скорлупы».
Первый и второй варианты, т. е. двустороннее увеличение лимфатических узлов без обызвествления и с единичным обызвествлением при небольших размерах увеличенных лимфатических узлов, расположенных по ходу бронхов, должны заставить врача целенаправленно собрать профессиональный анамнез и доказать силикотуберкулезный генез увеличения с помощью чрестрахеобронхиальной пункции или медиастиноскопии.
Силикотуберкулезный бронхаденит, туберкулезный бронхаденит и двусторонний саркоидоз
Дифференциальная диагностика этих заболеваний описана выше.
Медиастинальный рак, являясь односторонним поражением, лимфогранулематоз, который может быть двусторонним, но при котором, как правило, пораженные лимфатические узлы достигают больших размеров и наблюдается соответствующая клиническая картина, не требуют отличия от силикотуберкулезного бронхаденита.
В еще большей степени это относится к макрофолликулярной лимфобластоме.
Обзорная рентгенограмма (а) и томограмма в боковой проекции слева (б). Резкое увеличение лимфатических узлов переднего средостения, слившихся в единый конгломерат. Увеличенные бронхопульмональные лимфатические узлы имеют нечеткие, «разлохмаченные» контуры. Медиастинобиопсия.
Лимфогранулематоз (болезнь Ходжкина, злокачественная гранулема, хронический злокачественный лимфоматоз) — злокачественное заболевание лимфатической системы неустановленной этиологии, характеризующееся гранулематозным строением с наличием гигантских клеток Березовского — Штернберга, поражением лимфатических узлов и внутренних органов.
Макроскопически пораженные лимфатические узлы увеличены, уплотнены, иногда спаяны в бугристые конгломераты. Капсула лимфатических узлов может быть сохранена. В поздних стадиях процесса наблюдается ее прорастание и в процесс могут вовлекаться внутренние органы и ткани, в том числе трахея, крупные бронхи, плевра, легкие. Поражение средостения относится к числу ранних проявлений заболевания и обычно наблюдается в I — II стадии болезни в сроки от 1 года до 3 лет от начала заболевания.
Медиастинальный лимфогранулематоз может длительно протекать бессимптомно и выявляться случайно при профилактическом рентгенологическом исследовании (Новикова Э. 3., 1982).
Среди системных поражений лимфатических узлов корня легких и средостения лимфогранулематоз встречается наиболее часто. Отмечается тенденция к увеличению заболеваемости. Поражаются лица обоего пола, чаще всего в возрасте 20 — 40 лет (Переслегин И. Α, Филькова Ε Μ, 1980).
Часть больных отмечают острое начало заболевания.
Кожный зуд, компрессионный синдром — наиболее характерные признаки внутригрудного лимфогранулематоза — встречаются у 10% больных; 20% больных жалоб не предъявляют и патологические изменения у них выявляются при профилактическом осмотре. При пальпации у 70% больных обнаруживаются увеличенные периферические лимфатические узлы, чаще шейные или подключичные. Обычно они безболезненные, плотные, единичные или множественные, спаянные в пакеты, с подвижной кожей над ними, без признаков воспаления.
Лишь 1/4 больных поступают в стационары с правильным диагнозом. Нередко больных туберкулезным бронхаденитом, саркоидозом, медиастинальным раком и наблюдают и лечат, принимая их болезнь за лимфогранулематоз.
Целесообразно различать два варианта рентгенологической картины медиастинального лимфогранулематоза.
Типичный вариант
Поражение внутригрудных лимфатических узлов переднего средостения либо сочетанное поражение их с паратрахеальными лимфатическими узлами наблюдается не менее чем у 80% больных этой группы.
На рентгенограммах в прямой проекции определяется двустороннее, преимущественно правостороннее расширение срединной тени в верхней ее трети с довольно четкими, крупноволнистыми контурами (симптом кулис, печной трубы).
Привычные теневые изображения полой вены справа и дуги аорты слева на рентгенограмме не дифференцируются. В части случаев наружные контуры затемнения могут быть не совсем четкими и даже нечеткими. Четкие контуры наблюдаются при оттеснении медиастинальной плевры резко увеличенными лимфатическими узлами.
Если капсула лимфатических узлов проращена и процесс распространяется на прилежащую легочную ткань, то контуры срединной тени становятся нечеткими.
На томограммах в прямой проекции конгломерат увеличенных лимфатических узлов, спаянных между собой, располагается по ходу трахеи. На томограммах в боковой проекции видно, что пораженные лимфатические узлы, спаянные в конгломерат, находятся кпереди от трахеи, занимая центральное и переднее средостение и вызывая затемнение ретростернального пространства. Структура конгломерата однородна.
Отклонение кзади контрастированного пищевода на уровне поражения наблюдается в 10% случаев. При введении газа в ретростернальное пространство (пневмомедиастинография) расслоения конгломерата лимфатических узлов в противоположность саркоидозу не наблюдается.
Вторым подвидом типичного варианта медиастинального лимфогранулематоза является одностороннее расширение тени. Скиалогическая картина на томограммах в прямой и особенно боковой проекциях в принципе такая же, как и описанная выше. Главный симптом — затемнение переднего средостения в верхней трети.
Просветы бронхов на томограммах, не изменены, либо несколько сужены. При бронхоскопии у 1/4 больных определяются косвенные признаки увеличения лимфатических узлов.
Атипичный вариант
Атипичный вариант медиастинального лимфогранулематоза протекает с односторонним поражением лимфатических узлов, но без поражения переднего средостения.
Ретростернальное пространство свободно.
Могут наблюдаться три разновидности:
Лимфосаркомы (ретикулосаркомы) отличаются от лимфогранулематоза клинической симптоматикой (общая слабость, боли, чувство инородного тела в груди, компрессионный синдром) и бурным течением. Скиалогические признаки в основном те же.
В связи с этим при типичной форме лимфогранулематоза целесообразно формулировать диагноз следующим образом: системное злокачественное поражение лимфатических узлов средостения (лимфогранулематоз, лимфосаржома, ретикулосаркома). Биопсия позволяет уточнить нозологический диагноз.
Обзорная рентгенограмма (а) и томограмма в боковой проекции – (б). Двусторонние изменения, симптомы «трубы» и «кулис». Контуры конгломератов лимфатических узлов довольно четкие. Биопсия.
В случае односторонней локализации лимфогранулематоза нередко возникают трудности при разграничении этого заболевания и медиастинального рака.
Лимфогранулематозом заболевают обычно лица более молодого возраста, для него характерно поражение лимфатических узлов переднего средостения, особенно верхнего его отдела.
Однако в некоторых случаях и при медиастинальном раке можно наблюдать увеличение лимфатических узлов в загрудинном пространстве; при томографии выявляется уменьшение просветов бронхов, прилежащих к увеличенным лимфатическим узлам.
Важно учитывать также клинические проявления лимфогранулематоза: молодой возраст, острое начало заболевания, иногда кожный зуд, умеренный лейкоцитоз и высокую СОЭ. Верификация диагноза необходима во всех случаях для выбора адекватного метода лечения.
Обзорная рентгенограмма (а) и томограмма в боковой проекции слева (б). Гигантское увеличение бронхопульмональных лимфатических узлов слева и лимфатических узлов центрального и переднего средостения.
Под терминам «медиастинальный рак легкого» подразумевается метастатическое поражение бронхопульмональных и медиастинальных лимфатических узлов при невыявленном раке легкого либо другого органа. Эта форма рака легкого встречается редко, составляя менее 1% разновидностей заболевания. Поражаются лица обоего пола, преимущественно мужчины, в основном старше 40 лет.
Как правило, эти больные поступают в стационар с неправильными диагнозами, среди которых фигурируют лимфогранулематоз, туберкулезный бронхаденит, прикорневая пневмония, саркоидоз и др. В редких случаях медиастинальный рак обнаруживается случайно или при профилактическом осмотре.
Однако, независимо от того, как установлено заболевание, при целенаправленном опросе больные отмечают в течение 2 — 3 мес. ухудшение состояния здоровья. Почти все указывают на появление следующих симптомов: различной интенсивности болей в груди, сухого кашля (точнее покашливания), одышки. Кровохарканье и компрессионный синдром наблюдаются редко. В крови умеренный лейкоцитоз и повышение СОЭ до 20 — 30 мм/ч. Периферические лимфатические узлы выявляются в 6 раз реже, чем у больных лимфогранулематозом.
Обзорная рентгенограмма (а) и томограмма в боковой проекции справа (б). Выраженное увеличение бронхопульмональных лимфатических узлов справа, лимфатических узлов центрального и переднего средостения. Чрезбронхиальная пункция.
Типичный вариант
При типичном варианте медиастинального рака легкого наблюдается одностороннее увеличение лимфатических узлов. Чаще поражаются паратрахеальные, трахеобронхиальные и бронхопульмональные группы, реже — изолированно паратрахеальные и трахеобронхиальные либо только бронхопульмональные узлы.
На обзорной рентгенограмме определяется одностороннее (чаще правостороннее) расширение срединной тени на всем ее протяжении, а при изолированном поражении одной из групп лимфатических узлов — на соответствующем уровне.
В легочных полях патологических изменений не отмечается (гипоэктаз наступает лишь позднее, при прорастании лимфатических узлов в бронхи).
На томограммах виден сплошной, массивный, однородный конгломерат с крупноволнистыми или бугристыми, не совсем четкими контурами. В боковой проекции тень конгломерата лимфатических узлов находится в проекции центрального средостения.
Бронхи и трахея в местах прилежания увеличенных лимфатических узлов равномерно сужены, хотя и не образуют характерную для рака культю, что подтверждается и бронхоскопически. Кроме сужения, при бронхоскопии определяются резкая гиперемия, отек и повышенная кровоточивость слизистой оболочки бронхов с одной стороны, ригидность трахеи и бронхов в месте прилежания пораженных лимфатических узлов.
Наиболее частые варианты рентгенотомографической картины при медиастинальном раке
Атипичный вариант
Большие диагностические трудности встречаются примерно у 20 — 25% больных этой группы при изолированном поражении одиночного лимфатического узла бронхопульмональной группы либо в тех случаях, когда наряду с центральным средостением затемнено и переднее.
Диагноз уточняют с помощью трансбронхиальной или медиастинальной биопсии. Как правило, речь идет о недифференцированном мелкоклеточном раке.
Обзорная рентгенограмма (а), томограммы в прямой (б) и боковой (в) проекциях справа. Бронхопульмональные лимфатические узлы спаяны в конгломерат, резко увеличены, контуры их бугристые, четкие. Медиастинобиопсия.
Атипичная форма лимфогранулематоза
Макрофолликулярная лимфобластома, или болезнь Брилла — Сим мерс а по классификации ВОЗ (1976), является модулярной лимфосаркомой. Некоторые исследователи (Kellner В. et al., 1966) относят ее к пребластоматозам. Болезнь известна и под другими названиями: гигантская фолликулома, фолликулярная лимфома, лимфоидноретикулярный ретикулез, фолликулярная лимфобластома и др.
Может увеличиваться один лимфатический узел, группа узлов и, наконец, процесс приобретает системный характер. Соответственно распространению процесса различают локализованную, генерализованную, железистую, селезеночную и селезеночно-железистую формы.
Болезнь Брилла — Симмерса. Резко увеличен один бронхопульмональный лимфатический узел справа. Контуры его четкие. Операция.
Макрофолликулярная лимфобластома
По данным Н. А. Краевского и соавт. (1971), лимфатические узлы не спаяны между собой, достигают диаметра 3 — 5 см, имеют плотноватую консистенцию, на разрезе их ткань серовато-розового цвета, а на поверхности разреза могут быть различимы фолликулы. Микроскопически отмечается своеобразная мозаичная структура. Видны резко увеличенные фолликулы с большими центрами размножения.
При этом фолликулы располагаются как в корковом, так и в мозговом слоях, синусы большей частью неразличимы, мелкие фолликулы, сливаясь между собой, образуют более крупные фолликулы различной формы. Центры размножения состоят из незрелых и недифференцированных клеток. Среди них выявляются разнообразные по форме и величине ретикулярные клетки, в том числе и гигантские со светлой пенистой цитоплазмой, часто содержащие мелкие включения. В центрах размножения много митозов.
Присущая болезни патоморфологическая картина может изменяться, приобретая черты, свойственные лимфосаркоме и ретикулосаркоме. На этом основании некоторые авторы считают макрофолликулярную лимфобластому не самостоятельным заболеванием, а синдромом (Лорие Ю. И., 1971).
Отличительной чертой заболевания является относительно медленное течение. Известны случаи, когда больные находились под наблюдением более 11 лет. Изредка отмечается острое течение заболевания.
В мировой литературе описано несколько сот больных с болезнью Брилла — Симмерса и среди них единичные — с локальным поражением лимфатических узлов грудной полости.
Больные в основном моложе 40 лет, нередко дети и подростки. Как правило, они не предъявляют жалоб и заболевание обнаруживается при профилактическом осмотре.
Рентгенологически картина довольно однотипна: выявляется одиночное, однородное, крупное, округлое, хорошо очерченное одностороннее затемнение в корне легкого. Контуры затемнения могут быть волнистыми, полициклическими или бугристыми, но, как правило, хорошо очерчены. В боковой проекции тень проецируется на фоне центрального средостения. Просветы бронхов не изменены. При дыхании тень неподвижна. Окружающая легочная ткань интактна. При бронхоскопии и бронхографии бронхи в зоне патологической тени проходимы. Обычно поражаются лимфатические узлы бронхопульмональной или трахеобронхиальной группы.
Злокачественные поражения лимфатических узлов (медиастинальный рак, лимфогранулематоз, лимфосаркома) чаще сопровождаются клиническими признаками. Поражение лимфатических узлов множественное. При лимфогранулематозе и лимфосаркоме, кроме центрального, поражается и переднее средостение, поэтому ретростернальное пространство затемнено. Конгломераты увеличенных лимфатических узлов не имеют четких контуров. Отсутствие четких очертаний помогает и в тех случаях медиастинального рака, когда затемнение в корне кажется одиночным.
От болезни Брилла — Симмерса приходится дифференцировать очень редкие случаи туберкулезного бронхаденита, особенно у детей, когда на томограммах видно поражение одного лимфатического узла, либо несколько узлов сливаются в единый конгломерат. При сравнении сходных наблюдений можно выявить следующие дифференциально-диагностические признаки.
Для туберкулеза характерны клинические проявления, контуры увеличенного лимфатического узла не столь четкие, туберкулиновые реакции положительные. В отличие от этого при болезни Брилла — Симмерса клинические проявления отсутствуют, туберкулиновые реакции отрицательные, патологическая тень резко очерчена.
Большие трудности приходится преодолевать при отличии макрофолликулярной лимфобластомы от бронхогенных и энтерогенных кист средостения средних размеров и доброкачественных опухолей, располагающихся в легочной ткани. Что касается кист, то они, как правило, не имеют бугристых и полициклических контуров и диаметр их обычно больше, чем при болезни Брилла — Симмерса. У больных с энтерогенными кистами иногда отмечается связь их с пищеводом. При трансторакальной пункции тонкими иглами удается получить жидкость.
Доброкачественные внутрилегочные опухоли, как правило, лишь в прямой проекции накладываются на корень легкого. В боковой проекции они чаще всего проецируются, опереди или позади корня, а при дыхании смещаются вместе с легким. При макрофолликулярной лимфобластоме увеличенный лимфатический узел ни в какой проекции от корня не отходит.
Иллюстрации.
Продолжение.
Аденопатии
Аденопатия.
Поражение лимфоузлов средостения.
Продолжение.
Нейробластома
Бронхогенная киста
Продолжение
Продолжение.
спасибо за статью.
Не ограничивайте свою мысль
Живешь пока учишься
Ecrasez l’infame
Вопрос как быть с пациентами с обызвествленными л/у корней и метатуберкулезными изменениями верхушек. Снятыми с учета и не предъявляющими никаких жалоб. Нужно ли с таких требовать выписки из ПТД, снимки и прочие гонения устраивать?
"Несмотря на обызвествление, лимфатические узлы часто остаются потенциально опасными, сохраняя вирулентные микобактерии туберкулеза и вызывая интоксикацию."
Не ограничивайте свою мысль
Живешь пока учишься
Ecrasez l’infame
Корни лёгких
http://radiologymasterclass.co.uk/tutorials/chest/chest_pathology/chest_pathology_page2.html
Структура корня
http://radiologymasterclass.co.uk/tutorials/chest/chest_home_anatomy/chest_anatomy_page2.html