Клинико-рентгенологическое исследование при повреждениях и заболеваниях опорно-двигательного аппарата.
(Маркс В. О. Ортопедическая диагностика (руководство-справочник). Мн., "Наука и техника", 1978, с. 512.)
При повреждениях и заболеваниях опорно-двигательного аппарата рентгенологический метод исследования имеет большое практическое значение; он применяется в период установления диагноза, во время лечения и после него.
В период распознавания заболевания рентгенологическое исследование значительно расширяет и углубляет возможности изучения больного, обнаруживает ряд таких данных, получить которые обычными клиническими методами исследования невозможно.
Одним из основных условий правильного чтения рентгенограмм является тщательное клиническое изучение больного в целом н места поражения в частности; такое исследование всегда должно предшествовать рентгенологическому. Иной образ действия врача следует считать неправильным, таящим в себе источник грубых и иногда непоправимых ошибок. Ошибки делаются возможными, так как, во-первых, отсутствие видимых изменений на рентгенограмме еще не является доказательством того, что кости и суставы здоровы, а, во-вторых, рентгеновский снимок часто показывает изменения, не являющиеся основной причиной заболевания, заставляющего больного обратиться к врачу.
Клиническое исследование больного, проводимое через известные сроки с одновременной рентгенографией, позволяет проследить динамику патологического процесса в кости или в суставе и сопоставить ее с клиническими проявлениями заболевания. Необходимость динамического исследования больного возникает при лечении большинства повреждений и заболеваний опорно-двигательного аппарата, при переломах костей, врожденных и приобретенных вывихах, воспалительных процессах костей и суставов и т. д.
Динамическое клинико-рентгенологическое исследование может быть полноценным лишь в тех случаях, когда клиницист сам является достаточно сведущим в чтении рентгенограмм и не передоверяет этого дела рентгенологу. “У рентгенолога, - как справедливо отмечал Краснобаев (1950),- не могущего одновременно быть и авторитетным клиницистом, и знать так хорошо больного, как последний, не может быть и тех глаз, которыми должен читать рентгенограмму клиницист”. Эта точка зрения, высказанная Краснобаевым в отношении роли рентгенологического исследования при костно-суставном туберкулезе, в еще большей мере относится к переломам костей, врожденным и приобретенным вывихам и к ряду других патологических изменений, наблюдающихся в органах опоры и движения. Поэтому клиницист обязан овладеть чтением рентгенограмм и не основывать своих выводов на данных письменного заключения рентгенолога.
Иногда при изучении рентгенограммы появляются новые диагностически важные данные, не обнаруженные во время клинического исследования больного. Тогда следует прибегнуть к повторному клиническому исследованию, производимому в таких случаях под контролем рентгенограммы. Это позволяет нередко более точно определить характер-патологических изменений. Например, сложные, а также нерезко выраженные деформации, развившиеся в позвоночнике и в скелете конечностей, могут маскироваться покрывающими их мягкими тканями и создавать при их осмотре ложные или недостаточно точные представления. Характер деформации можно установить путем одновременного осмотра больного и изучения рентгенограммы.
Еще большее значение приобретает такое клинико-рентгенологическое исследование, проводимое путем ощупывания под контролем рентгеноснимка (например, при выяснении болезненного очага в кости или в суставе).
Рентгенологическое исследование, произведенное правильно и достаточно полно, имеет не только большое диагностическое значение. В ряде случаев, особенно при смещенных переломах и травматических вывихах, требующих вправления, данные рентгенологического исследования предопределяют характер необходимого оперативного вмешательства и позволяют выработать план лечения. Для того чтобы рентгенологическое исследование было полноценным, служило руководством к правильному действию, а не являлось источником ошибок, необходимо при рентгенографии придерживаться следующих технических условий.
Одним из условий получения хорошей рентгенограммы является правильная укладка снимаемого объекта. Несоблюдение этого правила лишает возможности составить ясное представление о топографии и характере поражения. При неправильной и неодинаковой укладке делаются несравниваемыми повторные снимки и в результате не может быть определена рентгенологически динамика патологического процесса. Поскольку рентгеноснимок должен удовлетворять всем необходимым требованиям (физико-техническим, анатомо-топографическим, клинико-патологическим), Корнев (1953) считал обязательным, чтобы за укладкой больного следил врач-рентгенолог. При ряде повреждений опорно-двигательного аппарата, требующих специальных укладок или удержания рентгенографируемого органа в вынужденном положении, укладывать больного и фиксировать снимаемый отдел должен лечащий врач. Такая необходимость возникает при уточнении с помощью рентгенологического исследования ряда повреждений (разрыва межберцовых связок голеностопного сустава, переднего подвывиха в шейном отделе позвоночника, наличия или отсутствия патологической подвижности в области срастающегося диафизарного перелома). Лечащий врач должен также удерживать конечность при контрольной рентгенографии, проводимой после одномоментного вправления вывиха или смещенного перелома.
При укладке следует добиваться, чтобы подозреваемый участок повреждения (очаг деструкции, секвестр и пр.) находился как можно ближе к пленке; при удалении от нее очага не только изменяются его размеры, но и искажается форма. Значительное удаление очага поражения от пленки может сделать его вообще невидимым из-за перекрытия наслаивающимися тенями.
Истинное состояние суставных щелей может быть определено лишь при определенной укладке: при рентгенографии тазобедренного сустава необходимо устранить чрезмерный наклон таза кпереди (вынужденная сгибательная установка бедра) и перекашивание его в стороны; при изготовлении снимка коленного сустава в передне-задней проекции важна правильная укладка голени, по отношению к которой должен быть ориентирован центральный луч; при снимках плечевого сустава необходимо следить за правильной укладкой лопатки, при снимках локтевого сустава-предплечья (Сивенко, 1951).
Изменения внешней формы костей и суставов могут быть врожденными и приобретенными. Несмотря на многообразие изменений костного скелета, можно иногда по внешней форме кости или по внутрикостной структуре установить характер патологического процесса. Определенные врожденные деформации, нарушения нормального развития и роста, а также травматические, воспалительные и дегенеративные процессы в костях и суставах нередко дают в рентгенологическом изображении типичную для каждого заболевания картину костных изменений. Однако с заключением об этиологии костной деформации, основанным только на рентгенологическом исследовании, без учета клинических данных, следует быть очень осторожным. Совершенно различные по своей этиологии патологические процессы могут иногда давать очень сходную или даже тождественную картину конечных рентгенологических изменений. Последнее обстоятельство вынуждает воздерживаться от поспешных заключений, основанных исключительно на рентгенологическом методе исследования; в выводах о причине заболевания или деформации клиницист может опираться на данные одновременного клинического и рентгенологического методов исследования.
В рентгенологической картине костных поражений наблюдаются типичные изменения, обозначаемые принятыми наименованиями. Некоторые из наименований имеют особенно большое значение и нуждаются в единообразном определении.
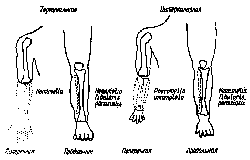
Аплазия (aplasia) - врожденное отсутствие всей или части кости в результате нарушения эмбриональной закладки: например, аплазия лучевой или малоберцовой кости, ключицы и т.д. (aplasia ossis radii, fibulae, claviculae). Такое состояние ошибочно иногда обозначается как “врожденный дефект кости”. Это обозначение следует считать неправильным потому, что с понятием “дефекта” связано представление о потере ранее существовавшего.
Наглядна следующая классификация врожденного отсутствия костей (и частей конечностей):
Например, отсутствие малой берцовой кости вместе с мизинцем (или с 4-м и 5-м пальцами) стопы называется конечной продольной аплазией (aplasia terminalis longitudinalis); отсутствие малой берцовой кости с сохранением пальцев стопы - интеркаларной продольной аплазией малой берцовой кости (aplasia intercalaris longitudinalis fibulae). Более подробное объяснение классификации дает прилагаемый рисунок (рис.110).
Рис. 110. Классификация аплазий.
Гипоплазия (hypoplasia) обозначает задержку или остановку энхондрального роста кости. Она проявляется недостаточным развитием нормальной формы кости, укорочением и искривлением.
Гиперплазия (hyperplasia) обусловливается ускорением энхондрального и периостального роста кости, в результате чего обнаруживается увеличение длины и толщины кости.
Атрофия (atrophia) кости отражает изменение макроструктуры, при котором уменьшаются размеры кости. Если кость уменьшается снаружи, то имеется концентрическая атрофия, если исчезновение кости происходит изнутри путем увеличения костномозгового канала, то говорят об эксцентрической атрофии.
Остеопороз (osteoporosis) обозначает уменьшение количества костных балочек на единицу объема, придающее изображению кости на рентгенограмме известную прозрачность. Разрежение (рарефикация) кости при остеопорозе протекает без изменения ее размеров и формы.
Остеолиз (osteolysis) представляет собой местное рассасывание кости, при котором кость не только истончается, но и полностью исчезает (например, при неврогенных артропатиях - сирингомиелии, табесе). Остеолиз может иногда иметь очагообразный характер, не изменяющий внешней формы кости. Дефекты кости могут располагаться центрально или по периферии, могут четко отграничиваться от здоровой кости, имея вид “штампованных”, или переходить в остеопоротичные участки кости.
Под узурой кости понимают маленький видимый на внешнем контуре кости дефект - краевой дефект. Большие разрушения внешнего кон тура кости называются кариесом (caries) кости. Если дефект располагается внутри кости, то его называют костной кистой или каверной кости.
Остеосклерозом (osteosclerosis) называется сгущение костной структуры и усиление плотности кости, возникающее вследствие утолщения костных трабекул и увеличения по сравнению с нормой их числа; губчатая кость становится при склерозе узкопетлистой и менее прозрачной по отношению к рентгеновским лучам. Остеосклероз является вторым после остеопороза основным симптомом заболевания костной системы.
Гиперостоз (hyperostosis) - избыточное увеличение периостального роста кости в толщину, при котором удлинение кости отстает от утолщения. Кость делается непропорционально расширенной, грубой.
Гипостоз (hypostosis) - уменьшение периостального утолщения кости. Кости становятся тонкими, часто искривленными.
Периостоз (periostosis) - периостальное костеобразование, при котором вокруг диафиза откладываются многочисленные слои новообразованной костной ткани. Во многих отношениях периостоз является противоположностью остеолиза. Причиной периостоза могут быть воспалительные, травматические, токсические, неопластические и гормональные изменения.
Остеофиты (osteophytosis) - ограниченные небольшие периостальные костные разрастания; экзостозы (exostosis) - ограниченные большие периостальные костные разрастания.
Начинающему врачу, чтобы не упустить какой-либо важной детали снимка, следует придерживаться при чтении рентгенограмм определенной последовательности. Можно читать рентгенограммы в следующем порядке:
Изменения внешней формы костей и суставов.
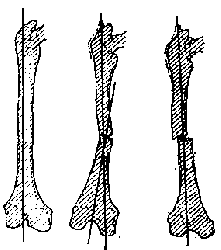
1. Форма длинной трубчатой кости может изменяться, образуя искривления в области диафиза, метафизов и эпифизов. По характеру диафизарные искривления бывают углообразными (свежие и неправильно сросшиеся переломы) и дугообразными (нарушения нормального роста костей в длину, искривления патологически измененной кости от нагрузки в результате рахита, остеомалации и т. п.). При изучении рентгенограммы важно установить направление искривления, определяемого по нарушению длинной оси кости (рис. 111).
Рис. 111. Ось, мысленно проведенная на рентгенограмме длинной трубчатой кости, обнаруживает углообразную деформацию диафиза.
Углы (дуги) искривления длинных трубчатых костей одной и той же величины (радиуса), но противоположного направления дают совершенно различную картину: при одном направлении - это картина совместимых с функцией конечности искривлений, а при противоположном - неблагоприятных, резко нарушающих функцию. Например, искривление голени с углом, открытым кнутри или кзади, клинически более терпимо, чем искривление с углом, открытым кнаружи или кпереди. Последнее искривление, даже слабо выраженное, резко нарушает функцию ноги. Точно так же искривление костей предплечья с углом, открытым радиально или в тыльную сторону, является неблагоприятным в отличие от противоположного искривления, угол которого открыт в ладонную или в локтевую сторону предплечья.
Изменения формы суставных концов (метаэпифизарных отделов) тоже оцениваются с точки зрения нарушения нормальных анатомо-физиологических отношений. Суставные концы бедренной и плечевой костей, костей двукостных сегментов располагаются под определенными углами к длиннику кости. Углы бывают различными в зависимости от возраста, пола и индивидуальных особенностей больного. Изменение угла за пределы вариационной нормы обусловливает патологическое состояние. Например, уменьшение шеечно-диафизарного угла бедренной кости за пределы нормы представляет собой патологическую деформацию, называемую coxa vara.
В зависимости от расположения вершины искривления различают соха vara capitalis (epiphysaria) при уменьшении угла пересечения осей головки бедренной кости и шейки, coxa vara cervicalis - при искривлении в области шейки и coxa vara trochanterica - при уменьшении угла в межвертельной области. Деформация может быть врожденной и приобретенной, она представляет собой не самостоятельное заболевание, а симптом, который может возникнуть под влиянием различных причин (травмы, рахита, эндокринных нарушений, дистрофических изменений кости и пр.).
Деформация обратного направления, характеризующаяся увеличением шеечно-диафизарного угла, обозначается как coxa valga. Причины развития coxa valga многообразны (вялые и спастические параличи и парезы, врожденный вывих бедра и др.). Уменьшение угла между осью головки плечевой кости и диафизом называется humerus varus. Нормально угол пересечения осей головки и диафиза плечевой кости равен 135°. При humerus-varus он может уменьшаться иногда до 90°. Каузальный генез деформации многообразен: нарушения роста и внутренней секреции, кретинизм, рахит, остеомалация, гемиплегия и др. Аналогичные отношения возникают в соответствующих отделах других трубчатых костей (cubitus varus, valgus и т. п.).
Изменения в области лучезапястного сустава проявляются различием в длине лучевой и локтевой костей. Об имеющейся разнице в длине этих костей судят по расположению дистальных их концов. Различают плюс вариант, если локтевая кость длиннее лучевой, и минус вариант, или локтевая кость короче лучевой (Hulten, 1928; Липатова, 1966).
Изменения формы мелких костей, образующих скелет какого-либо органа (кисти, стопы, позвоночника), оцениваются с двух точек зрения: патологических особенностей строения каждой пораженной кости в отдельности и нарушений скелета органа в целом.
При анализе патологической формы костей необходимо иметь в виду что необъяснимые при первом знакомстве с рентгенограммой особенности деформации не случайны, а закономерны. Неясность патогенеза рентгенологических изменений говорит о неполноте клинического исследования; в таких случаях необходимо углубить клиническое исследование больного на основе полученных рентгенологических данных. Нарушения формы костей, обнаруженные на рентгеноснимке, следует мысленно дополнить, связывая их с имеющимися изменениями мягких тканей, невидимых на рентгенограмме.
2. Контуры костей или их внешние очертания нарушаются при целом ряде патологических процессов: при повреждениях (переломах), воспалительных и дегенеративных процессах, при опухолях костей или прилегающих к костям мягких тканей.
Рентгенологическая картина изменений внешних очертаний кости при некоторых заболеваниях настолько характерна, что диагноз почти безошибочно может быть поставлен уже на основании изучения рентгеноснимка. К числу таких заболеваний относятся сифилис, туберкулез и остеомиелит. Но иногда рентгенологические изменения при тех же заболеваниях бывают так неопределенны, что поставить диагноз, основываясь на данных одной рентгенографии, невозможно. Особой осторожности требует трактовка рентгенограмм при воспалительных заболеваниях, леченных антибиотиками, в частности при гематогенном остеомиелите, леченном пенициллином.
В практике чаще всего приходится встречаться с реактивными процессами со стороны кости, проявляющимися периостальным новообразованием костной ткани (периостозы). Раздражителем, вызывающим периостальные реактивные изменения, являются некроз и некробиоз кости. Обычно периостальные отложения новообразованной костной ткани имеют большую протяженность, выходящую за пределы зоны некроза и некробиоза кости. Они появляются прежде всего в стороне от очага поражения (перифокально) и отсюда разрастаются по направлению к очагу, образуя над ним в конечном итоге наиболее толстый слой новообразованной кости (периостоз). Резче всего выражено реактивное периостальное образование кости при остеомиелите; меньшая реакция наблюдается при костном сифилисе; незначительные реактивные изменения возникают при костном туберкулезе. Чем моложе организм, тем сильнее выражено реактивное новообразование костной ткани. В раннем детском возрасте костный туберкулез вызывает обширные реактивные разрастания костной ткани, образующие веретенообразное вздутие кости с гладкими внешними контурами (spina ventosa). При остеомиелите внешние контуры периостальных костных наслоений неровны и волнисты, при костном сифилисе имеют бархатистый вид; при сифилисе периостоз резче всего выражен в области гуммозного поражения или кариозного размягчения кости. Периостальное новообразование костной ткани при переломах (периостальная костная мозоль) толще всего на вогнутой стороне смещенных под углом отломков.
Краевые дефекты кости (узуры) и неровности обнаруживаются на рентгеноснимках при определенных проекционных условиях, когда при изготовлении снимка они попадают в плоскость касательного луча. В других случаях краевое их расположение не распознается, и они могут быть приняты за очаги, лежащие внутри кости. Краевые дефекты кости наблюдаются при паразитарных заболеваниях (эхинококковые кисты, цистицерки), опухолях (саркомы, метастазы рака, хондромы), при ряде острых и хронических воспалительных заболеваний костей, при нарушениях обмена (подагра). Иногда костные дефекты комбинируются с изменением размеров и формы кости - вздутием (хондромы, кисты).
3. Взаимное расположение сочленяющихся поверхностей может нарушаться, создавая в зависимости от степени смещения суставных концов клиническую и рентгенологическую картину вывиха или подвывиха. Вывих рентгенологически характеризуется полной утратой соприкосновения суставных концов; при подвывихе вследствие неполного смещения суставных концов сохраняется частичное соприкосновение сочленяющихся поверхностей, но нарушается правильная артикуляция.
Вывихи и подвывихи наблюдаются как в суставах, обладающих обширной амплитудой движений, так и в сочленениях, характеризующихся незначительной подвижностью (лонное сочленение, крестцово-подвздошное, межпозвонковые сочленения и пр.).
Рентгенологическая диагностика вывихов в большинстве случаев не представляет трудностей. Однако при некоторых видах вывихов, имеющих отчетливые клинические симптомы смещения, на рентгенограмме, сделанной только в одной проекции, можно иногда не обнаружить признаков вывиха. Не видя больного, врач на основе имеющихся неточных рентгенологических данных может сделать ошибочные заключения об отсутствии патологических изменений. Во избежание таких ошибок врач-клиницист, основываясь на данных клинического исследования.. должен потребовать изготовления рентгеноснимков в двух проекциях и сам тщательно изучить рентгенограмму. Указанные неправильные заключения наблюдаются при травматических задних вывихах в плечевом суставе, вывихе головок лучевой и локтевой костей, задних вывихах в тазобедренном суставе и т. д.
Еще чаще можно ошибиться, пользуясь рентгеноснимком в одной проекции, при подвывихе в суставе. Например, боковой подвывих предплечья в локтевом суставе с трудом различим на снимке, сделанном в профиль; по снимкам в передне-задней проекции не всегда можно распознать задний подвывих голени в коленном суставе, передний и задний подвывихи стопы в голеностопном суставе, перилунарный подвывих кисти, подвывих позвонков и др.
Значительную помощь в распознавании подвывихов оказывают мысленно проведенные на рентгенограммах вспомогательные линии, пользуясь которыми можно обнаружить незначительные смещения сочленяющихся поверхностей (рис. 112-117).
Рис. 112. Определение заднего подвывиха голени на боковом снимке. Передний край верхнего конца большой берцовой кости лежит на линии, проведенной вдоль заднего края коленной чашки (а). При заднем подвывихе голени передний край верхнего конца большой берцовой кости смещен кзади (б).
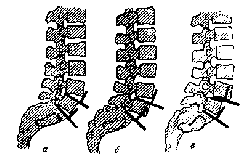
Рис 113. Определение смещения тела позвонка кпереди: а — нормальные отношения; б—соскальзывание тела пятого поясничного позвонка, определяемое по отношению его к опознавательным линиям; в — смещение кпереди тела четвертого поясничного позвонка. Скиаграммы
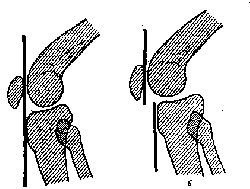
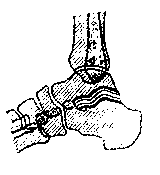
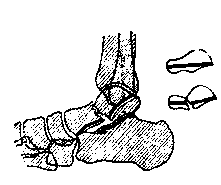
Рис. 114. Расположение суставных поверхностей в таранно-пяточном сочленении в норме.
Рис. 115. Вывих в подтаранном суставе, определяемый по нарушению параллелизма суставных поверхностей таранно-пяточного сочленения.
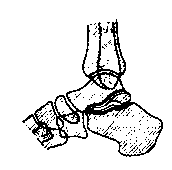
Рис. 116. Переломо-вывих стопы. Перелом шейки таранной кости со смещением под углом, открытым к тылу; передний подвывих стопы в подтаранном суставе.
Рис. 117. Подвывих кверху правой лонной кости при туберкулезе правого крестцово-подвздошного сочленения: а—норма, б—подвывих.
Особенно часто приходится прибегать к помощи вспомогательных линий, рассматривая снимки скелета маленьких детей при распознавании у них вывиха или подвывиха, что связано с особенностями рентгенологической картины скелета в раннем детском возрасте. Правильная трактовка рентгенологических изменений требует в этих случаях от врача достаточных знаний клинической картины заболеваний.
На рис. 118 представлена скиаграмма повреждения локтевого сустава у новорожденного - эпифизеолиза дистального конца плечевой кости со смещением эпифиза в локтевую сторону.
Рис. 118. Эпифизеолиз дистального конца плечевой кости у новорожденного Суставные концы на скиаграмме не видны, они хрящевые. Предплечье вместе с невидимым дистальным концом плечевой кости смещено в локтевую сторону, что хорошо видно по несовпадению мысленно проведенных осей плечевой и локтевой костей.
Смещенный дистальный фрагмент плечевой кости (эпифиз) еще не окостенел и поэтому на снимке не виден; боковое смещение хрящевого эпифиза определяется по расположению костей предплечья, продольная ось которых проходит вне видимой части диафиза плеча. Такое повреждение очень часто ошибочно принимается за вывих предплечья, что опровергается повторными. снимками в течение нескольких дней. Изучая рентгеноснимок при вывихе (подвывихе), следует также обращать внимание на форму сочленяющихся отделов кости (эпифизов). Смещение суставных концов может происходить без нарушения их формы и с нарушением ее. Отсутствие видимых нарушений формы эпифизарных отделов наблюдается при травматических вывихах, вывихах, обусловленных воспалительным выпотом в суставе (дистензионные вывихи в тазобедренном суставе), в некоторых редких случаях паралитических вывихов в тазобедренном суставе при резком спазме приводящих мышц бедра. Изменения формы суставных концов определяются при свежих и застарелых вывихах - переломах, при разрушении эпифизарных отделов воспалительным процессом, новообразованием или резкими дегенеративными изменениями (деструкционные вывихи). Деформация суставных концов наблюдается также при врожденных вывихах (в тазобедренном, коленном суставах), при вывихах, обусловленных нарушением роста в длину одной из костей двукостных сегментов, что приводит к вывиху одного из концов другой, нормально растущей кости. Нарушается форма суставных концов при паралитических вывихах (последствия детского спинномозгового паралича).
4. При рассматривании рентгеноснимка обращают внимание на форму суставной щели, ее ширину, на очертания суставных поверхностей. Значение правильной оценки изменений формы суставной щели видно на следующем примере. На рис. 116 изображена скиаграмма перелома таранной кости со смещением отломков под углом, открытым к тылу. Форма суставной щели таранно-пяточного сочленения утратила правильное расположение ограничивающих ее поверхностей-нижней поверхности таранной кости и верхней поверхности пяточной. Под блоком таранной кости суставная щель ненормально расширена кзади, края суставных поверхностей не совпадают; под шейкой и головкой таранной кости исчез параллелизм суставных поверхностей (ср. с рис. 114). Вместе с тем суставная щель между верхней поверхностью блока и нижней поверхностью большой берцовой кости не нарушена. По изменению формы суставной щели ясно, что в результате травмы кроме перелома таранной кости произошел подтаранный подвывих стопы кпереди. Сочленение блока таранной кости (проксимальный отломок) с голенью осталось благодаря целости связочного аппарата нормальным. Сочленение между шейкой таранной кости и пяточной костью нарушилось; имеется, очевидно, ротационное смещение стопы кроме смещения ее кпереди, что может быть подтверждено простым осмотром положения стопы, а также ее рентгеноснимком, сделанным в передне-задней (тыльно-подошвенной) проекции. Дистальному отломку таранной кости (головке с шейкой) даже после вправления переломо-вывиха угрожает появление аваскулярного некроза, так как связочный аппарат, в котором проходят сосуды к отломку, сохранился только спереди, между ладьевидной костью и шейкой таранной кости. Повреждение этой связки и тромбоз ее сосудов неизбежно закончатся аваскулярным некрозом дистального отломка (головки и шейки), тугоподвижностью в суставах, длительными болями. Больной нуждается в продолжительном наблюдении.
Изменение формы подтаранной суставной щели видно также при сравнении рис. 114 и 115, на которых даны профильные скиаграммы стоп с подтаранным вывихом (рис. 115) и здоровой стопы (рис. 114).
Большое диагностическое значение имеет изменение ширины суставной щели. Как расширение, так и сужение суставной щели определяется путем сравнения с симметричной здоровой стороной по снимку, захватывающему сразу оба сустава (при соблюдении всех правил симметричной укладки обеих конечностей во время изготовления рентгенограммы).
Расширение суставной щели наблюдается при выпоте в полости сустава, при гемартрозе. Расширение суставной щели между дном вертлужной впадины и головкой бедра является одним из ранних рентгенологических признаков хронического воспаления сустава (например, начинающегося туберкулеза тазобедренного сустава) в детском возрасте. Если одновременно с таким расширением суставная щель в верхнем отделе сустава сужена, то это говорит о том, что кроме выпота в суставе имеется разрушение суставного хряща. Раньше всего разрушение суставного хряща при туберкулезе тазобедренного сустава обычно наблюдается в верхнем квадранте, подвергающемся наибольшему давлению при нагрузке. Расширением суставной щели начинается юношеский деформирующий остеохондроз тазобедренного сустава (morbus Perthes, Legg, Calve; coxa plana). По такому же типу происходит, очевидно, расширение двух межпозвонковых дисков, смежных со сплющенным позвонком, при vertebra plana Calve. Это может служить ранним диагностическим признаком, направляющим мысль врача на определенную группу заболеваний.
Сужение видимой на снимке суставной щели может быть кажущимся, обусловленным вынужденной установкой сустава, чаще всего сгиба-тельной (например, сужение суставной щели коленного сустава при сгибательной контрактуре на снимке в передне-задней проекции). Для получения правильного изображения суставной щели на рентгенограмме рекомендуется при укладке конечности ориентироваться на дистальный сегмент сустава (Сивенко, 1951). Если суставная щель сужена на рентгенограмме, сделанной при разогнутом положении сустава, или на сравнительном снимке, т. е. при одинаковых условиях для больного и симметричного, здорового сустава, то причиной сужения суставной щели является истончение или исчезновение суставного хряща.
Сужение суставной щели наблюдается при воспалительных заболеваниях суставов. При суставном туберкулезе сужение суставной щели - ранний рентгенологический признак заболевания. Аналогичные изменения межпозвонковых пространств указывают на разрушение дисков. В большинстве случаев при сужении суставной щели и межпозвонковых пространств уже имеются наряду с разрушением суставного хряща или диска значительные изменения подлежащей кости, невидимые еще на рентгенограмме. Дегенеративные изменения суставов, возникающие после внутрисуставных или околосуставных переломов, травматических вывихов, аваскулярного некроза эпифиза, также сопровождаются сужением суставной щели. Ранняя изношенность костно-суставного аппарата характеризуется явлениями деформирующего артроза, одним из рентгенологических признаков которого служит сужение суставной щели.
Если суставная поверхность имеет на снимке неровные, шероховатые контуры, то можно считать, что суставной хрящ изменен и воспалительный деструктивный процесс захватил уже кость. Резко очерченные, ограниченные дефекты суставной поверхности весьма характерны при соответствующей клинической картине для краевых узур туберкулеза сустава.
Сравнение данных рентгенологического исследования с изменениями, обнаруживаемыми во время операции, показывает, что разрушения бывают обычно значительно большими, чем удается увидеть на рентгеноснимке. Например, краевой туберкулезный очаг деструкции, имеющий на снимке вид изолированного очага, может оказаться во время операции сообщающимся с полостью сустава несмотря на отсутствие клинических признаков прорыва.
При резком сужении суставной щели измененные суставные поверхности могут быть на снимке неразличимы. Отсутствие видимой суставной щели и наслоение нечетких контуров суставных поверхностей служат иногда поводом к ошибочному заключению о наличии костного анкилоза. Во избежание ошибочных заключений, возможных при неясной рентгенологической картине, следует при распознавании костного анкилоза руководствоваться данными клинического исследования. Достоверным рентгенологическим признаком костного анкилоза считается только наличие отчетливых костных балочек, переходящих с одного костного сегмента на другой и образующих общую внутрикостную архитектуру сочленяющихся костей.
- Поврежденная область или подозреваемый участок заболевания должны находиться в центре снимка.
- При повреждениях и заболеваниях диафизов длинных костей рентгенограмма должна включать один из суставов поврежденной кости, расположенный выше или ниже места повреждения.
- При переломе одной из костей двукостного сегмента (голени, предплечья), сопровождающемся смещением отломков по длине (укорочением), должен быть сделан снимок всего сегмента поврежденной конечности с захватом обоих суставов. Несоблюдение этого правила приводит к ошибкам в распознавании истинного характера повреждения.
- Рентгеноснимки должны производиться в двух взаимно перпендикулярных проекциях (передне-задней и боковой). Лучше вовсе обойтись без снимка, чем основывать свои заключения на данных снимка в одной проекции. При особых показаниях возникает необходимость рентгенографии в косой или какой-либо иной проекции по указанию клинициста.
- При повреждениях и заболеваниях позвоночника необходимо, чтобы на рентгенограмме находились кроме пораженного смежные здоровые позвонки, лежащие выше и ниже места повреждения (минимум по два позвонка).
- При некоторых заболеваниях и повреждениях костей и суставов (ранние формы костно-суставного туберкулеза, гематогенного остеомиелита, начальные стадии дистрофических процессов) необходимо производить снимок больного и симметричного здорового участка кости (сустава) для сравнительной оценки трудно улавливаемых изменений. Сравнительные снимки в передне-задней проекции лучше всего делать на одной пленке, расположив трубку посредине между больной и здоровой стороной. При изготовлении профильных снимков, произведенных на двух пленках, оба снимка должны быть выполнены с соблюдением одинаковых технических условий (расстояние, экспозиция, проявление и т. д.).
-
Качество снимков должно быть безупречным, так как по снимку нужно “читать”, а не “гадать”.
- аплазия терминальная (поперечная или продольная) и
-
аплазия интеркаларная (поперечная или продольная).
- изменения внешней формы костей и суставов;
- изменения внутренней костной структуры;
-
изменения мягких тканей.

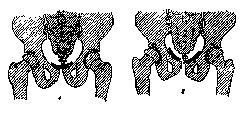
Изменение внутренней структуры костей.
1. При изучении рентгенограммы обращают внимание на толщину компактного слоя диафиза (утолщение или истончение, равномерность его), диаметр костномозгового канала (расширение, сужение или исчезновение). На снимках детского скелета определяются толщина эпифизарной пластинки, ее равномерность и строение пограничного костного слоя. При ряде врожденных и приобретенных заболеваний важное значение имеет определение сравнительной величины и формы ядер окостенения (эпифизов и апофизов) на больной и здоровой конечностях.
2. Внутреннее строение губчатой кости (спонгиозы) характеризуется поразительной правильностью расположения балочек. Архитектура трабекулярного строения губчатой кости соответствует запросам функциональной нагрузки, и нарушение последней немедленно сказывается на расположении костных балочек, так как костная ткань находится в состоянии постоянной перестройки. Вслед за изменением внешней формы кости наступают изменения ее внутренней структуры. На рентгеновском снимке можно видеть влияние внешних (механических) и внутренних (расстройство иннервации, кровоснабжения, обмена веществ) воздействий, определяющих форму, структуру и биохимический состав костей. Поэтому изучение внутренней архитектуры кости имеет громадное клиническое значение как при повреждениях, так и при заболеваниях опорно-двигательного аппарата.
При анализе рентгенограммы следует определить правильность или спутанность взаимного расположения костных балочек. Полноценность костной мозоли при переломе, а также результаты ортопедических операций как на костях (остеотомии, костнопластические операции), так и на мышцах (пересадки сухожилий) определяются не только на основе клинических и рентгенологических данных о внешней форме кости; степень и характер перестройки внутренней костной структуры также дают важные сведения о полноценности костной мозоли, об эффективности операции. Процесс перестройки кости происходит особенно энергично в детском возрасте; у взрослых темпы перестройки замедляются; у стариков они совершаются очень медленно.
3. Большое клиническое значение имеет рентгенологическое определение плотности костного вещества. Нарушение плотности кости проявляется в повышении (остеолиз, остеопороз) или уменьшении (остеосклероз) ее проницаемости для рентгеновских лучей.
Кость по сравнению с другими тканями организма - структурно неустойчивая, чрезвычайно чувствительная и пластичная ткань. Она является огромным резервуаром кальция, играющего важную роль в жизни организма. Содержание кальция, как известно, постоянно меняется в ответ на многочисленные стимулы.
Пластичность костной ткани обуславливает ее способность реагировать процессами перестройки - разрушением и новообразованием кости-на изменения внешних и внутренних условий (колебания кровоснабжения, изменения гормональной активности, особенности функциональной нагрузки и др.). Физиологическая перестройка кости, протекающая непрерывно в течение всей жизни, характеризуется равновесием процессов разрушения и новообразования костной ткани. Остеопороз возникает при нарушении равновесия между процессами разрушения и новообразования кости.
Равновесие может нарушиться в результате:
усиленной резорбции при уменьшенном аппозиционном росте (Loeffler, Blencke, 1964).
Тот или иной механизм развития остеопороза обусловлен характером патологического процесса или заболевания.
Качество костной ткани при остеопорозе остается нормальным;уменьшается по сравнению с нормой количество костного вещества (уменьшается количество балочек губчатой кости, истончается корковый слой). При остеомалации наблюдаются иные изменения - недостаточная минерализация костного матрикса, вследствие чего возникают качественные изменения костной ткани.
Остеопороз и остеомалация могут наблюдаться в одно и то же время у одного и того же больного, что создает иногда известные диагностические трудности. Выносливость к нагрузке при остеопорозе понижена вследствие уменьшения массы кости, при остеомалации - вследствие ее размягчения. Чрезмерная нагрузка при остеопорозе обусловливает перелом, при остеомалации - искривление (изгиб) пораженной кости.
Исследование рентгеновскими лучами является единственным прямым методом, позволяющим определить остеопороз у живого человека. Следует всегда, когда это возможно, снимки пораженной конечности делать вместе с одноименной областью здоровой конечности на одной ч той же пленке. На рентгенограмме “декальцинация” кости распознается при потере в том или ином виде по меньшей мере 30% нормального содержания кальция (Reifenstein, 1957).
По своему характеру остеопороз может иметь вид пятнистого или равномерного, гомогенного. Принципиального различия между пятнистым и равномерным остеопорозом нет, оба вида представляют собой, в сущности, один и тот же процесс. Разница заключается лишь в том, что пятнистый остеопороз является обычно более ранней фазой остеопороза или небольшой его степенью. Если причинный фактор продолжает действовать, то пятнистый остеопороз обычно переходит в равномерный (Рейнберг, 1964). В некоторых случаях пятнистый остеопороз может существовать многие месяцы, не переходя в равномерный, точно так же, как и равномерный остеопороз может возникнуть без предшествующей пятнистой фазы.
Остеопороз может быть ограниченным, местным или распространенным, захватывающим определенные отделы скелета (например, скелет туловища) или весь скелет. Остеопороз не самостоятельное заболевание, это не “болезнь”, а только симптом, который может возникнуть на почве различных заболеваний. В задачу исследования больного входит выяснение причины остеопороза. Иногда такое выяснение связано с известными трудностями и требует применения многочисленных и разносторонних методов исследования.
Различают два вида местного остеопороза: остеопороз от недеятельности и рефлекторный остеопороз. Остеопороз от недеятельности возникает вследствие отсутствия стимула напряжения, действующего как физиологический раздражитель остеобластической активности (Aegerter, Kirkpatrick, 1963). Наблюдается он при фиксации конечности гипсовой повязкой, при длительном постельном режиме, при центральном и периферическом параличах, невритах, при выключении функции отдельных мышц или мышечных групп.
Рефлекторный остеопороз наблюдается на конечностях после различных травматических повреждений костей, суставов и иногда мягких. тканей. Он известен под названием синдрома Зудека (Sudeck, 1900). Зюдековский синдром может возникнуть также как следствие воспалительных изменений костей, суставов и иногда мягких тканей, после тромбозов, отморожении, ожогов, нервных повреждений и кожных заболеваний. Он может появляться после оперативных вмешательств на конечностях. Зюдековский синдром может развиться не только после тяжелых повреждений, но и после незначительных травм.
В течение синдрома Зудека принято различать три фазы. Такое деление обосновывается различиями клинико-рентгенологической симптоматологии и неодинаковыми шансами на успех лечения, начатого в той или иной фазе.
Третья, конечная или ареактивная, фаза характеризуется исчезновением отека, болей, кожных изменений. Остаются тугоподвижность в суставах и мышечные атрофии. Рентгенологически в дистальных отделах конечностей число балочек губчатой кости уменьшается, балочки становятся грубыми.
Распространенный, гомогенный остеопороз может возникнуть в результате различных причин.
отравление металлами, родоном.
Известно, что при лечении артрозов и ревматоидных артритов длительные инъекции кортикоидных гормонов дают изменения, тождественные синдрому Иценко - Кушинг. Наряду с остеопорозом обнаруживаются значительные изменения суставов типа сустава Шарко (Charcot), особенно при введении кортизона и гидрокортизона в полость сустава.
Остеопороз нередко встречается у лиц преклонного возраста, что связано с возрастным угасанием организма (инволюционный остеопороз). Иногда начало инволюционного остеопороза сдвигается к более раннему возрасту. Особенно часто такой сдвиг наблюдается у женщин с возрастной аменореей, длящейся в течение нескольких лет, или с аменореей после операции овариоэктомии. Наблюдающаяся в таких случаях дезоссификация скелета называется пресенильным остеопорозом в отличие от остеопороза стариков, обозначаемого как сенильный остеопороз.
При пресенильном остеопорозе поражаются тела позвонков, остальной скелет остается неизмененным. Остеопороз позвоночника может сопровождаться патологическими переломами, сплющиванием порозных позвонков с образованием плоских или клиновидных позвонков. Такие переломы наблюдаются преимущественно в грудном отделе позвоночника. В поясничном отделе при сохранивших тургор дисках тела позвонков обнаруживают двойную вогнутость поверхностей, обращенных к дискам, так называемые рыбьи позвонки. При утрате дисками тургора поясничные позвонки делаются плоскими.
У мужчин в возрасте 55-65 лет пресенильный остеопороз редко поражает тела позвонков; чаще наблюдается реберный тип инволюционного остеопороза, сопровождающийся множественными спонтанными переломами ребер.
Эндокринная недостаточность является начальным и часто наиболее важным, но не единственным фактором пресенильного остеопороза. Снижение половой потенции не может быть единственной причиной дезоссификационных изменений скелета, так как тогда почти все к определенному возрасту заболевали бы пресенильным остеопорозом, чего на самом деле нет. Так как пресенильный остеопороз чаще всего возникает под воздействием нескольких причин, то заключение об инволюционном характере остеопороза требует осторожности и исключения участия в заболевании других, не гормональных причинных факторов.
При одновременном наличии остеопороза и остеомалации у одного и того же больного клинико-рентгенологическая симптоматология может оказаться недостаточной для установления диагноза. Разъяснение патологических изменений может дать биопсия кости. Отсутствие остеобластической активности убеждает в том, что процесс по меньшей мере частично обязан остеопорозу (Aegerter, Kirkpatrick, 1963; Jaffe, 1972).
Остеосклероз - второй после остеопороза основной симптом заболеваний костной системы. Рентгенологическое исследование являйся единственно возможным методом прижизненного определения остеосклероза.
При остеосклерозе рентгенологически можно обнаружить, что структура губчатой кости уплотняется, сеть костных балочек становится гуще, балочки утолщаются. Кость делается менее прозрачной по отношению к рентгеновским лучам. При резко выраженном остеосклерозе костная ткань в рентгеновском изображении делается однородной, костномозговой канал невидим, граница между губчатой и компактной костью теряется, исчезает специфический рисунок кости, она становится бесструктурной, непроницаемой для рентгеновских лучей, эбурнеированной. Микроскопические изменения при остеосклерозе в отличие от остеопороза многообразны; характер изменений обусловлен особенностями патологического процесса.
Остеосклероз может быть врожденным и приобретенным. При воспалительных заболеваниях кости зона склероза располагается между здоровой костной тканью и воспалительным очагом, отграничивая участки некроза и некробиоза. Наблюдается остеосклероз также в процессе перестройки мозоли при травматическом переломе кости и в зоне формирующегося усталостного перелома. Микроскопическое исследование приобретенных форм остеосклероза обнаруживает, что эбурнеация кости происходит путем развития между балочками губчатой кости остеонов.
Врожденный остеосклероз может ограничиваться небольшими участками кости или же захватывать большую часть скелета. Внутри спонгиозы, чаще всего в типичных местах (в шейке бедренной кости, в пяточной кости и др.), обнаруживаются четко отграниченные уплотнения размером в горошину - островки компакты.
Множественные островки конденсации костной ткани, захватывающие обширные области губчатой кости, носят название остеопойкилии (osteopoikilosis, osteopathia scleroticans disseminata). Изолированные островки компакты, как и остеопойкилия, бессимптомны. Обнаруживается остеопойкилия обычно случайно на рентгеноснимке, произведенном по какому-либо иному поводу. Иногда одновременно с пойкилией прощупываются у больного в коже и подкожной клетчатке маленькие уплотнения (dermatofibrositis lenticularis disseminata). Различают пятнистую и полосатую формы врожденного ограниченного остеосклероза (Voorhoeve, 1924).
Своеобразную форму врожденного остеосклероза представляет так называемый мелореостоз (melorheostosis Leri, 1926), при котором склероз захватывает не всю кость, а только один какой-либо край, распространяясь волнистой полосой вдоль длинной оси кости. Остеосклероз при этом заболевании чаще всего захватывают всю конечность, переходя по одной какой-либо стороне с одной кости на другую. Склеротическая полоса напоминает стекающий наплыв горящей свечи, откуда и происходит название заболевания (melos - член, rheo - течь).
Врожденный остеосклероз достигает наибольшего распространения при мраморной болезни (osleopetrosis; osteosclerosis fragilis generali-sata) (Albers-Schonberg, 1915), сопровождающейся нередко повышенной ломкостью пораженных костей и иногда анемией. Мраморная болезнь - наследственное заболевание. Некоторые формы этой болезни характеризуются только одним признаком - остеосклерозом, поражающим отдельные участки скелета, например замыкающих пластинок тел позвонков, краевых зон костей таза, отдельных участков длинных трубчатых костей или скелета стопы и кисти. Такой тип мраморной болезни доброкачествен. В противоположность моносимптоматической форме мраморной болезни существует полисимптоматическая, при которой кроме остеосклероза обнаруживаются еще и другие симптомы - анемия, атрофия зрительного нерва, патологические поперечные плохо срастающиеся переломы костей. Течение полисимптоматической мраморной болезни, тянущейся десятилетиями, считается “злокачественным”, слепота и переломы костей отягчают заболевание. Проявляется оно обычно еще в раннем возрасте. К описанным симптомам присоединяются экзофтальм, нистагм, увеличение размеров черепа, тугоухость, врожденная слепота.
Аваскулярный асептический некроз. В диагностическом отношении важно отметить, что не всякое затемнение на рентгенограмме костей с потерей типичной костной структуры является остеосклерозом. Гомогенное затемнение дают на рентгенограмме участки септического (секвестры) и асептического некрозов кости. Аваскулярный асептический некроз может возникнуть при переломах и травматических вывихах в типичных местах: в головке бедренной кости (после перелома шейки у стариков и при травматическом вывихе в раннем детском возрасте), в головке плечевой кости и в ее головчатом возвышении, в блоке или головке таранной кости (при переломо-вывихах), в ладьевидной и полулунной костях запястья при переломах или вывихах. При оперативном лечении переломов аваскулярный некроз кости может появиться в любом месте, где были скелетированы обширные участки кости.
Рентгенологически аваскулярный некроз обнаруживается появлением увеличенной плотности омертвевшего участка кости. Большая плотность омертвевшей кости является относительной. Она возникает вследствие воспалительной реакции, обусловливающей остеопороз в смежных с некротизированным здоровых участках кости. При таких условиях аваскулярная кость становится уплотненной по контрасту.
Хрящ
Неизмененный хрящ неотличим на рентгенограмме от мягких тканей. Например, на рентгеновском снимке коленного сустава мы видим только костный край сочленяющихся костей, и изучающий рентгенограмму должен мысленно представлять картину хрящевого покрытия мыщелков и мениски.
Дегенеративно измененный хрящ, подвергшийся обызвествлению, хорошо различим на рентгеновском снимке, что можно наблюдать, например, в реберных хрящах, менисках коленного сустава, в обызвествленной внутрисуставной хондроме. При гипервитаминозе комплекса витамина Д описаны нежные отложения кальция в суставном хряще, обрисовывающие истинные контуры сочленяющихся концов (Swoboda, 1952).
Суставная полость
Суставная полость видна на рентгенограмме только при определенных условиях как узкая серповидная просвечивающаяся зона, обрисовывающая “истинную суставную щель”. Для получения рентгеновского изображения полости сустава пользуются методом артрографии. В полость сустава вводят газообразные вещества - кислород, воздух (пневмоартрография) или йодистые препараты - кардиотраст, триомбрин, Уротраст, триотраст. Количество вводимого препарата может быть уменьшено методом двойного контрастирования, при котором вводят сначала позитивное контрастное вещество, а затем воздух. Артрография должна проводиться в строго асептических условиях.
Изменения мягких тканей
Мягкие ткани могут быть обнаружены на снимках, сделанных при помощи мягких рентгеновских трубок. Некоторые мышечные группы или сухожилия, различимые на рентгенограммах, имеют типичную форму и расположение. Изменения расположения или формы позволяют иногда сделать важные выводы. Например, затемнение пространства между ахилловым сухожилием и задне-верхней поверхностью пяточной кости на боковом снимке голеностопного сустава наблюдается при воспалительной инфильтрации сумки ахиллова сухожилия (бурсит, остит пяточного бугра). При более интенсивных воспалительных изменениях появляется наряду с затемнением дугообразный изгиб оттесненного кзади ахиллова сухожилия, имеющего нормально над пяточным бугром прямолинейное расположение (см. голеностопный сустав). Выпот в коленном суставе может обнаруживаться на боковом снимке вследствие оттеснения растянутой капсулой сухожилия четырехглавой мышцы бедра и собственной связки надколенника, принимающих вместо прямого дугообразное положение (рис. 119).
Рис. 119. Боковой рельеф контуров сумки коленного сустава на скиаграмме. Выпот в суставе.
Выпот в тазобедренном суставе делается рентгенологически заметным в результате изменения очертаний тени, отбрасываемой капсулой над суставом и снаружи его; верхне-наружный край капсулы счерчен дугообразной кривой в отличие от нормального сустава, в котором верхний край капсулы имеет вид прямой линии. Иногда в добавление к этому признаку можно обнаружить расширение суставной щели, особенно в медиальной части сустава.
Области, содержащие воздух в мягких тканях, могут появляться в окружности свежих ран; воздух может обнаруживаться в мягких тканях после пункций.
Особенно важное диагностическое значение имеют газовые включения при анаэробной (газовой) инфекции. Менее известно появление газа в полостях суставов и газовых пузырьков вдоль фасциальных прослоек у экипажа и пассажиров самолета при быстром снижении после высотного полета.
Отложения кальция в мягких тканях происходят при различных условиях. Чаще всего они наблюдаются в сосудах пожилых людей, страдающих артериосклерозом. Здесь уместно отметить, что у детей в первые месяцы жизни сосуды, лежащие вблизи кожи, видны иногда в виде нежных полос, «прозрачных, как вода». Обызвествление сосудов у детей первого года жизни может наблюдаться при гиперпаратиреоидизме, почечном рахите и гипервитаминозе Д (Кohler, 1956).
Отложения кальция могут появляться в тромбах варикозно расширенных вен, в мягких тканях, окружающих незаживающие язвы голени, при обызвествлении гемангиом поперечно-полосатых мышц. Хорошо известны флеболиты, случайно обнаруживаемые на рентгенограммах тазовой области.
Известковые отложения могут появляться в хронических абсцессах при туберкулезе, при псамомах, в кистозных стенках эхинококка и при так называемом интерстициальном кальцинозе, местном и общем; зернистые известковые отложения при кальцинозе располагаются в подкожной клетчатке преимущественно вблизи суставов.
Обызвествление мышц, известное под названием оссифицирующего миозита (myositis ossificans), составляет особую группу изменений. Местные формы возникают в результате острых или хронических травм и имеют обычно типичную локализацию-в ягодичной области, в локтевом сгибе, во внутренней части бедер. Первоначально эти изменения рентгенологически распознаются по появлению в мышцах пятнистых теней, легко ускользающих от внимания неопытного наблюдателя. В последующем с развитием в зоне обызвествления окостенении рентгенологический диагноз никаких затруднений не представляет.
При прогрессирующих или генерализованных формах оссифицирующего миозита (myositis ossificans progressiva) вначале вовлекаются в патологический процесс отдельные мышцы туловища, например шеи, спины, позднее окостенение обширных мышечных групп придает рентгеновскому изображению изменений причудливую форму.
Инородные тела в мягких тканях имеют различную проницаемость для Х-лучей. Невидимые на рентгенограмме инородные тела: деревянные занозы, ткани одежды, шелковые швы, применяемые для зашивания ран, очень мелкие осколки стекла и фарфора, расположенные в плотных тканях тела; едва различимые: мягкие повязки на ранах, пучки волос, стекло и фарфор в хорошо просвечиваемой области, графит карандаша, осколки камней, стеклянные дренажи, рыбьи кости, краски для волос; легко различимые: лейкопласт, резиновые дренажи, металлические предметы, гребни, мази и медикаменты, содержащие цинк, серебро, йод, барий, висмут, кальций, бромиды и др.
В ягодичных мышцах у сифилитических больных, подвергшихся специфическому лечению, часто обнаруживаются тени висмута.
К специальным методам клинико-рентгенологического исследования относятся:
повторное рентгенологическое исследование.
Специальное рентгенографическое исследование производится обычно тогда, - когда общепринятый метод рентгенографии в двух проекциях оказывается недостаточным для уточнения некоторых вопросов диагностики и лечения. Показания к выбору того или иного специального метода исследования должен установить врач-клиницист, руководствуясь клиническими данными. В ряде случаев при применении специальных методов клинико-рентгенологического исследования требуется присутствие или участие лечащего врача.
К рентгенографии в трех проекциях приходится прибегать в следующих случаях:
при воспалительных заболеваниях (при туберкулезе, остеомиелите) и дистрофических процессах, имеющих очаговый характер поражения, неясно различимый на общепринятых снимках.
Третьей проекцией является косая проекция, сделанная в три четверти. Очаг поражения при рентгенографии должен находиться как можно ближе к пленке. Краснобаев рекомендовал делать при туберкулезе позвоночника два профильных снимка, с правой и с левой стороны отдельно. Иногда приходится прибегать к необычным проекциям, диктуемым данными клинического исследования.
Некоторые повреждения костей и суставов не обнаруживаются при общепринятой укладке снимаемого отдела даже при рентгенографии в трех или четырех проекциях. Истинный характер повреждения раскрывается только тогда, когда снимаемый отдел удерживается в вынужденном положении. В практике такие случаи могут возникнуть при распознавании некоторых свежих переломов, при разрывах связок, сопровождающихся подвывихом только при определенном положении, и при распознавании прочности сращения перелома.
Свежий перелом ладьевидной кости запястья может быть определен на передне-заднем снимке кисти, удерживаемой в момент рентгенографии в положении крайнего ульнарного отведения. Разрыв нижней тибиофибулярной и наружной связок голеностопного сустава создает условия для возникновения подвывиха стопы. Блок таранной кости при искусственном приведении стопы выскальзывает из вилки и возвращается на прежнее место после устранения приведения. Так как рецидивирующий подвывих стопы является результатом разрыва определенных связок, невидимых на снимке, а подвывих стопы возникает лишь при приведенном ее положении, то обычные снимки не раскрывают истинного характера повреждения. Снимок следует производить, переведя стопу в положение приведения. Передний подвывих шейного отдела позвоночника обнаруживается на боковом снимке, сделанном в момент умеренного сгибания головы, удерживаемой врачом.
Большую ценность приобретает рентгенологическое исследование в тех случаях, когда клинические данные оказываются недостаточными, чтобы определить крепость сросшегося перелома. Для уточнения прочности костной мозоли производится два последовательных снимка в одной и той же проекции - без нагрузки и с нагрузкой. Сопоставление снимков позволяет иногда обнаружить изменение взаимного расположения костных обломков, а следовательно, установить подвижность в области несросшегося перелома.
Повторное рентгенографическое исследование позволяет выяснить динамику изменений костного скелета, что необходимо при распознавании заболевания, во время лечения и после него.
С помощью повторной рентгенографии можно уточнить клинический диагноз перелома, не обнаруженного на снимке при первом исследовании больного. Для этого следует через 6-10 дней сделать повторный снимок. За указанный промежуток времени в зоне перелома происходит рассасывание кости, и не обнаруженная ранее плоскость перелома делается различимой. Такие же условия могут возникнуть при переломах ладьевидной кости запястья, поднадкостничных несмещенных переломах у детей, при маршевых переломах костей плюсны, при которых появляется веретенообразная костная мозоль. Этим же методом удается иногда рентгенологически доказать перелом тела позвонка, так как клиновидная форма может появиться не сразу после травмы, а недели через две, возникнув под влиянием травматического остеопороза и мышечной тяги.
При некоторых видах переломов и травматических вывихах в детском возрасте и у взрослых ближайшие благоприятные результаты лечения омрачаются последующими изменениями кости и окружающих мышц. Возникающие при этом боли, нервнотрофические изменения, ограничение подвижности в суставе могут обусловливаться явлениями аваскулярного некроза поврежденной кости или зюдековского остеопороза.
Большое значение приобрела в настоящее время методика получения изображения на рентгеноснимке анатомических образований, невидимых на обычных рентгенограммах, с помощью контрастных веществ.
Артрография и представляет собой метод получения на снимке изображения полости сустава введением в нее контрастного вещества. Существует два вида контрастных веществ: одни из них усиливают тень («позитивное» контрастное вещество), другие, наоборот, ослабляют («негативный» метод контрастирования). К «позитивным» контрастным веществам относятся специально выпускаемые промышленностью растворимые соли тяжелых металлов и водорастворимые йодистые препараты; при «негативном» контрастировании вводят в полость сустава кислород или воздух. Широко распространен комбинированный метод, при котором в сустав вводится сперва небольшое количество йодистого контрастного вещества, а затем полость сустава выполняется воздухом или кислородом (двойное контрастирование). При двойном контрастировании на стенках полости сустава и внутрисуставных хрящевых телах осаждается тонкий слой контрастного вещества,, дающий отличную видимость на фоне введенного воздуха. Метод двойного контрастирования дает возможность получить изображение внутреннего рельефа полости сустава, мелких необызвествленных хрящевых включений (суставных мышей, осколков хряща и пр.).
Артрография применяется главным образом для исследования тазобедренного, коленного, плечевого и голеностопного суставов.
Для диагностики повреждений и заболеваний сосудов пользуются методом ангиографии; для получения на рентгеноснимке сосуда в него вводят позитивное контрастное вещество.
Артериография применяется для определения места повреждения артерии, изолированного или осложняющего перелом кости, при артериальной недостаточности, обусловленной атеросклеротической окклюзионной болезнью, при облитерирующем эндартериите, особенно в тех случаях, когда нужно определить уровень полного закрытия просвета артерии, а также при установлении диагноза костных опухолей и определения кровоснабжения ампутационных культей.
Ценность артериографии состоит в том, что она, давая существенную информацию до операции, позволяет составить план хирургического вмешательства. Контрастное вещество вводится в артерию обычно перкутанно. Типичными местами инъекции являются подключичная, плечевая, бедренная и другие артерии. Сериальная рентгенография дает значительно больше информации, чем одиночный снимок, но требует наличия специального устройства - кассеты.
Венография (флебография) применяется в ортопедии преимущественно на нижних конечностях. Контрастное вещество инъецируется или прямо в вену, или в губчатую кость. Интравенозная инъекция делает видимыми преимущественно поверхностные вены. При интраспонгиозной инъекции, достигается равномерное выполнение венозной сети контрастным веществом и, кроме того, на рентгенограмме получается изображение глубоких вен.
Контрастное вещество вводят в наружную лодыжку, большой вертел, гребень подвздошной кости, - место введения зависит от области, нуждающейся в исследовании. Внутривенная и особенно внутрикостная флебография очень болезненны и требуют обезболивания. Флебография верхних конечностей показана при подозрении на тромбоз плечевой артерии, на нижних - при различных формах варикозного симптомокомплекса. Венография через большой вертел применяется для исследования венозного оттока при изменениях в области тазобедренного сустава.
Изготовляется обычно три снимка:
еще через две минуты третий снимок, при котором нога укладывается горизонтально.
К этому времени (т. е. через 4-5 мин после начала инъекции) контрастное вещество должно полностью исчезнуть из венозного русла. Если оно сохранилось, то это говорит о нарушении венозного оттока крови. Последующие снимки при задержке контрастного вещества изготовляют через каждые две минуты.
Чтение флебограмм значительно труднее, чем артериограмм, так как сеть венозных сосудов даже в нормальных условиях характеризуется большой изменчивостью.
Прямую лимфографию применяют с целью исследования причин нарушения лимфооттока, обусловливающего отеки и слоновость конечностей, при распознавании злокачественных заболеваний лимфатической системы, при раке некоторых органов.
Техника прямой лимфографии состоит из нескольких этапов:
изготовления рентгеновского снимка.
Витальное окрашивание лимфатических сосудов проводится подкожным введением краски в первый межпальцевый промежуток стопы и в третий-кисти (синьки Эванса, трепановой сини и др.). Лимфатический сосуд, окрашенный в синий цвет, обнажается из кожного разреза. Для инъекции контрастного вещества более всего подходит коллекторный сосуд диаметром в 1 мм.
Инъецируются в сосуд водорастворимые контрастные вещества или масляные его препараты (йодолипол, сверхжидкий липиодол). Каждое из них имеет известные преимущества и недостатки. Отрицательными свойствами масляных контрастных веществ являются медленность введения, длительная задержка в лимфатических сосудах и узлах (до 4-6 месяцев) и возможность жировой эмболии. Последнее обстоятельство вынуждает ряд авторов воздерживаться от применения масляных контрастных веществ.
Фистулография проводится с целью установления источника и путей распространения фистулезных ходов. В качестве контрастных веществ, применяются водорастворимые йодистые препараты или соли металлов (йодолипол, сергозин и др.). Отверстие фистулы следует обозначить наклейкой свинцовой пластинки. При фистулографии целесообразно использовать стереорентгеноснимки.
Болезни костей и нарушения минерального обмена у детей.
Д. Гертнер
Нарушения обмена кальция
Остеопороз
Общие сведения. Остеопороз - это потеря основного вещества кости (органического матрикса вместе с минеральными веществами), обусловленная низкой активностью остеобластов. Основной дефект при остеопорозе - истончение балок губчатого вещества кости и компактного вещества. При остеопорозе нарушается связь между пересекающимися балками; отдельные балки перфорируются и могут ломаться. В отличие от остеомаляции, при остеопорозе минерализация костной ткани не нарушена, поэтому кости не деформируются, но становятся хрупкими.
Классификация и этиология. Принято различать первичный и вторичный остеопороз. Первичный остеопороз обусловлен первичными нарушениями перестройки костной ткани и у детей встречается редко. При вторичном остеопорозе потеря костной ткани может быть вызвана множеством причин. Самые распространенные причины вторичного остеопороза у детей: длительная обездвиженность после тяжелой травмы, лечение кортикостероидами, злокачественные новообразования (в частности, лейкоз или нейробластома). Нередко остеопороз бывает компонентом наследственных синдромов. Например, при синдроме Тернера остеопороз возникает более чем у половины больных старше 18 лет.
Юношеская форма идиопатического остеопороза. Это заболевание поражает мальчиков и девочек в препубертатном периоде. Этиология и патогенез не выяснены. Болезнь проявляется компрессионными переломами одного или нескольких позвонков (обычно поясничных) либо переломами длинных костей. Переломы длинных костей возникают даже при небольших нагрузках или травмах. При рентгенографии и денситометрии костей обнаруживают потерю костной массы без нарушения минерализации. Биохимических нарушений при этом заболевании нет. Диагноз устанавливают методом исключения. В первую очередь исключают гипогонадизм, наследственные синдромы и несовершенный остеогенез. Прогноз благоприятный: все проявления остеопороза полностью исчезают вскоре после начала полового созревания, возможно, за счет действия половых гормонов. Тем не менее в активном периоде болезни поражения скелета могут приводить к инвалидизации. Специфическая терапия не разработана. При тяжелых поражениях скелета прибегают к ортопедическому лечению (корсеты, шинирование, гипсовые повязки), однако иммобилизация может привести к еще большей потере костной ткани.