Современная лучевая диагностика опухолей толстой кишки.
Опухоли толстой кишки (ободочной и прямой) входят в число так называемых онкологических лидеров. По разным статистическим данным, примерно 10–12% всех опухолевых локализаций – это рак толстой кишки.
До 60–70 х годов ХХ столетия рентгенология (на Западе – радиология) была, по существу, единственным методом первичной диагностики опухолей этой локализации. Лишь в диагностике опухолей прямой кишки наряду с рентгенологией активно применялась и ректороманоскопия. К этому времени довольно обстоятельно были разработаны как методика, так и семиотика рентгенологического исследования толстой кишки.
Основной рентгенологической методикой при исследованиях толстой кишки считалась ирригоскопия, впервые предложенная немецким рентгенологом Фишером. Разработка рентгеновской семиотики опухолей толстой кишки базировалась на существовавших морфологических и клинико-морфологических классификациях рака толстой кишки, в которых отмечался экзофитный, инфильтративный и смешанный рост опухоли, с явным преобладанием экзофитных форм. Естественно, не менее важным элементом в морфологическом отображении их было изъязвление. Все это и определило основную идею как методического, так и семиотического построения всей концепции рентгенологического исследования толстой кишки. Прежде всего, это такой известный рентгенологический признак, как дефект наполнения. Классический цикл ирригоскопии, как известно, включал проведение исследования в три этапа. Это “тугое” наполнение толстой кишки бариевым контрастом, изучение рельефа слизистой кишки (после опорожнения от введенной в нее бариевой клизмы) и обязательное в качестве заключительного, третьего этапа, двойное контрастирование.
Рентгенология толстой кишки достигла значительных успехов в выявлении опухолевых поражений. И, абсолютно по праву, считалась ведущим способом диагностики такой патологии. По мере приобретения опыта неизбежно отмечались и определенные негативы в рентгенологическом исследовании кишки: значительная трудоемкость, существенные лучевые нагрузки как на пациента, так и на персонал, проводящий исследование; определенные сложности, связанные с соблюдением всех циклов проведения ирригоскопии. Нередко было трудно получить хорошую подготовку кишечника к проведению рентгенологического исследования, что также уменьшало его КПД. Для устранения всех этих трудностей начали появляться различные модификации классической ирригоскопии. Значительным успехом в диагностике заболеваний толстой кишки явилось использование методики одномоментного двойного контрастирования, предложенной Wellin в 1961 г. Уже сам факт появления этой методики подтверждает, с одной стороны, значительные потенциальные возможности классической рентгенологии в диагностике опухолей кишки, а с другой – необходимость внесения корректив в существующую основную методику рентгенологического исследования кишки – ирригоскопию. В то же время, несмотря на новые возможности дальнейшего развития рентгеноэнтерологии, произошло резкое смещение акцентов в диагностике опухолей толстой кишки. Связано это было с активным внедрением в диагностический процесс эндоскопии, основанной на создании принципиально новой эндоскопической техники с использованием фиброволоконной оптики, что позволило резко расширить диагностический потенциал этого метода при заболеваниях желудочноки шечного тракта. И действительно, появился блестящий метод прижизненной визуализации слизистой толстой кишки, следовательно, и возможность выявления рака кишки в его начальных проявлениях, поскольку любая эпителиальная опухоль всегда возникает на слизистой. Неоспоримость роли эндоскопии толстой кишки (колоноскопии) долгое время не вызывала никаких сомнений, в том числе и у рентгенологов, которые в связи с трудоемкостью ирригоскопии, сложностями ее проведения легко смирились со сложившейся ситуацией в диагностике опухолей толстой кишки. Количественные и качественные показатели рентгенологического исследования кишки начали резко уменьшаться.
В 70–80 е годы рентгенология благодаря научнотехническому прогрессу обогатилась так называемыми новыми технологиями. Раньше всех появился ультразвук, затем рентгеновская компьютерная томография (КТ) и, наконец, магнитнорезонансная томография (МРТ).
Рентгенология в ее традиционном варианте у нас в стране получила новое название – лучевая диагностика, объединив на своей базе все эти новые технологии, что резко увеличило существовавший диагностический потенциал классической рентгенологии. Появилось огромное количество исследований, посвященных ультразвуковой (УЗ), КТ, а позже и МРТдиагностике заболеваний самых различных органов и систем. И вместе с тем, если провести анализ таких исследований, то невольно обращает на себя внимание, что применительно к заболеваниям желудочнокишечного тракта (ЖКТ) и, прежде всего, его опухолевым поражениям, использование в диагностическом процессе всех этих новых технологий коснулось в наименьшей степени. Невольно создается впечатление, что эндоскопия осталась свое образным единоличным лидером в диагностике как опухолей желудка, так и опухолей толстой кишки.
Занимаясь многие годы вопросами рентгенологической диагностики заболеваний ЖКТ, прежде всего опухолей желудка и толстой кишки, как в условиях клиники, так и с помощью разработанных нами скрининговых программ, мы невольно заинтересовались проблемой современных возможностей лучевой диагностики,прежде всего, опухолей желудка, чему было посвящено большое число наших публикаций, в том числе и монографий, изданных как в нашей стране, так и в США. С другой стороны, мы попытались всесторонне оценить и современную роль лучевых методов исследования в диагностике опухолей толстой кишки. Весьма существенным поводом к проведению такой работы послужили наши наблюдения совместно с морфологами о некотором увеличении внутристеночного роста опухолей толстой кишки. Буквально в последние годы аналогичные данные появились и в работах отдельных авторов. Учитывая все вышеизложенное, основной целью настоящей статьи явилась попытка дать объективную оценку возможностям современных методов лучевого исследования в диагностике опухолей толстой кишки. Основным материалом для настоящей статьи послужил анализ различных рентгенологических методик исследования толстой кишки, таких как ирригоскопия, одномоментное двойное контрастирование, только воздушное контрастирование толстой кишки, названное нами пневмоколонографией и др. Помимо методов традиционной рентгенологии, в эту работу вошли и примененные нами в последние годы так называемые новые технологии лучевой диагностики – УЗИ, КТ и МРТ толстой кишки.
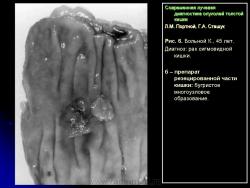
Все случаи опухолей толстой кишки верифицированы с помощью морфологического изучения резецированных препаратов кишки. Если в силу разных причин радикальные операции проведены не были, верификация опухоли была получена при исследовании биоптатов, взятых при фиброколоноскопии.
Из 220 опухолей кишки, анализируемых в настоящей работе, в 213 наблюдениях речь шла об эпителиальной опухоли – раке кишки. В 7 случаях диагностирована ворсинчатая опухоль кишки, полипы – в 43 наблюдениях. Возрастной состав больных был от 18 до 78 лет. Наибольшее количество больных было в возрасте от 51 до 70 лет.
Традиционная рентгенология толстой кишки
Естественно, следует начать с хорошей подготовки кишечника к рентгенологическому исследованию. До последнего времени это осуществлялось при помощи клизм, но не всегда с хорошим эффектом, особенно у больных с опухолевым поражением толстой кишки в левой ее половине. В последние годы появился специальный препарат “Фортранс”, с помощью которого исключается необходимость прибегать к подготовке кишечника клизмой. Препарат “Фортранс” представляет собой изоосмотический раствор полиэтиленгликоля (Макроголь 4000) и электролитов, за счет которого при его пероральном приеме достигается эффективный лаваж без развития электролитных нарушений и побочных явлений. С помощью “Фортранса” кишечник не только освобождается от кишечного содержимого, но и от газов. Подозрение на опухоль толстой кишки, в том числе и прямой, не является противопоказанием для его при ема. Препарат безвреден и прост для применения.
А. Ирригоскопия – новые подходы к проведению
Ирригоскопия, если применять ее в полном наборе входящих в нее методических приемов (так называемый классический вариант), слишком трудоемка, не избежно сопровождается существенной лучевой нагрузкой как на пациента, так и на персонал, невыгодна и с экономических позиций. Для сохранения этой классической методики исследования необходимо внести в нее целый ряд корректирующих установок методического плана, которые позволили бы без снижения диагностической эффективности упростить ее выполнение и уменьшить лучевую нагрузку. Для этого прежде всего необходима тщательная подготовка кишечника к исследованию. Вторым условием корректировки методики ирригоскопии должно быть исключение из существующей трехэтапной методики классической ирригоскопии этапа изучения рельефа слизистой толстой кишки. Не менее важным элементом необходимой корректировки существующей ныне классической методики ирригоскопии является обязательное внесение в нее элементов стандартизации.
1. При проведении исследования на обычных рентгенодиагностических аппаратах оптимальный размер пленки для фиксации всех отделов толстой кишки должен быть 18 х 24 или 24 х 30 см. Нет необходимости в использовании пленки большего размера. Для охвата рентгенографией всех отделов толстой кишки достаточными являются пять стандартных проекций:
– левая боковая (для оценки состояния прямой и дистальной части сигмовидной кишки);
– передняя косая (для визуализации средней и проксимальной частей сигмовидной и дистальной части нисходящей ободочной кишки);
– левая передняя косая (для изучения левой половины поперечноободочной кишки, селезеночного изгиба и проксимальной части нисходящей ободочной кишки);
– правая передняя косая (для изучения дистальной части восходящей ободочной кишки, печеночного изгиба и правой половины поперечной ободочной кишки).
2. После опорожнения кишки от бариевой взвеси – двойное контрастирование толстой кишки. “Бариевый контраст” тоже должен отвечать всем современным требованиям, предъявляемым к контрастным веществам.
Б. Одномоментное двойное контрастирование кишки
Многолетний опыт рентгенологического исследования толстой кишки все больше убеждает нас, особенно в последние годы, что ныне существующую рентгенологическую симптоматику опухолей толстой кишки следует несколько скорректировать. Связано это с тем, что совершенно отчетливо прослеживается тенденция увеличения частоты эндофитного рака толстой кишки с выраженным внутристеночным компонентом растущей опухоли. Поэтому излагаемые нами рентгенологические признаки опухолевой инфильтрации стенки кишки в основном характеризуют проявления эндофитно растущего рака. Мы хотим привлечь внимание именно к этому факту, тем более, что общая рентгенологическая симптоматика опухолей толстой кишки в виде так называемых дефектов наполнения достаточно хорошо и подробно изложена в учебниках, монографиях и многочисленных публикациях прошлых лет.
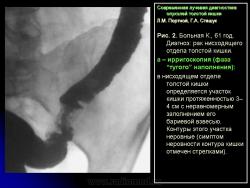
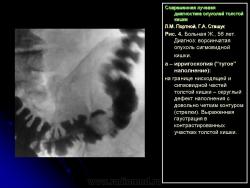
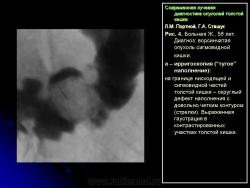
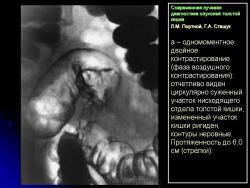
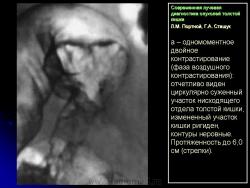
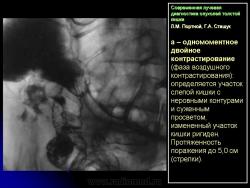
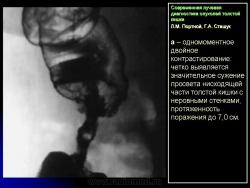
Основными симптомами внутристеночного опухолевого поражения в фазу “тугого” наполнения толстой кишки при ирригоскопии являются:
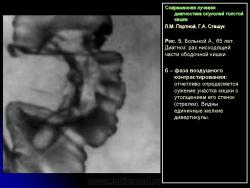
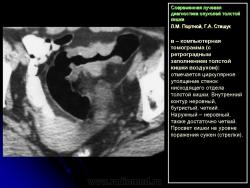
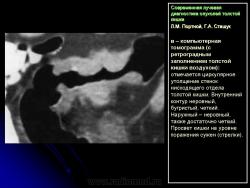
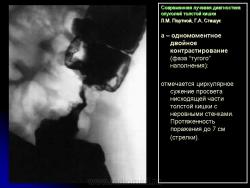
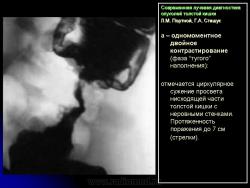
1. Сужение просвета кишки и соответственно этому неровность контура на небольшом протяжении, требующие подтверждения с помощью двойного контрастирования, выявляющего на этом уровне симптом утолщения стенки кишки (рис. 2).
В фазу двойного контрастирования толстой кишки более четко определяются симптомы сужения просвета участка кишки и соответственно этому локальное или распространенное утолщение стенки. Достоверность всех вышеперечисленных симптомов внутристеночно растущего рака толстой кишки резко увеличивается, если их локализация в кишке идентична как в фазу ее “тугого” наполнения, так и при двойном контрастировании.
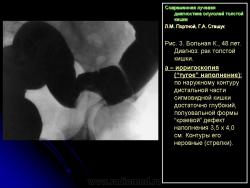
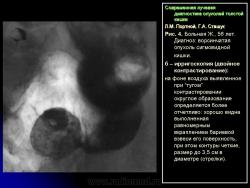
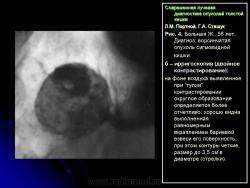
3. Симптом округлой (овальной) формы дефекта наполнения в просвете кишки:
– со всех сторон покрытый мелкими вкраплениями бариевой взвеси, что характеризует, как правило, ворсинчатую опухоль кишки (рис. 4);
Л.М. Портной, Г.А. Сташук
Московский областной научноисследовательский клинический институт имени М.Ф. Владимирского, Москва.
– передняя прямая (для изучения слепой и проксимальной части восходящей ободочной кишки);
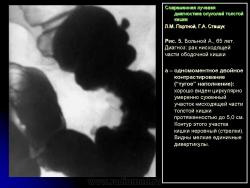
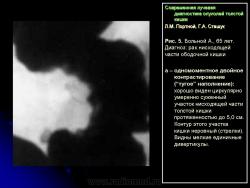
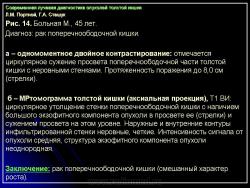
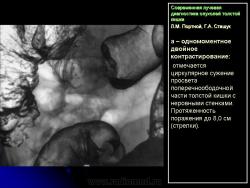
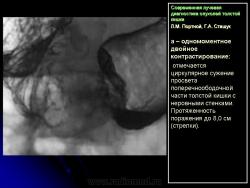
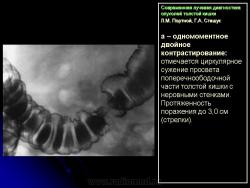
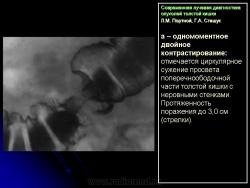
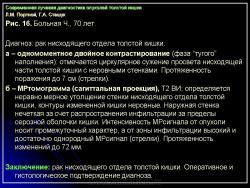
В 1961 г. Wellin предложил методику рентгенологического исследования толстой кишки, названную автором одномоментным двойным контрастированием толстой кишки (ОДКТК). Основное отличие ее от классической ирригоскопии состоит в том, что для исследования толстой кишки используется значительно меньшее количество бариевой взвеси и сразу же, по мере ее введения в дистальные отделы кишки, дальнейшее продвижение осуществляется специальным одноразовым устройством с помощью воздуха, вводимого под контролем рентгенотелевидения с учетом клинических особенностей пациента. Опыт многих исследователей и наш личный опыт указывают, что такие предосторожности при исследовании обусловлены не возможностью осложнений, а тем, что нередко быстрое контрастирование кишки может вызвать спазм отдельных ее участков и тем самым уменьшить его эффективность. Как правило, для исследования всех отделов толстой кишки, так же как и приирригоскопии, применяется стандартизованная методика с использованием тех же пяти проекций. Фиксация изображения осуществляется на рентгеновскую пленку средних размеров 18 х 24, 24 х 30 см. Основными достоинствами ОДКТК следует считать его высокую диагностическую эффективность, методическую простоту и возможность использования при скрининговых обследованиях групп риска по раку толстой кишки. В ОДКТК удачно сочетаются фазы “тугого” наполнения и двойного контрастирования – основные элементы, позволяющие фиксировать внутристеночную инфильтрацию кишки в ее начальных проявлениях с помощью определения состояния контура кишки и толщины стенки. Двойное контрастирование позволяет получить исчерпывающую информацию о слизистой кишки, которая при отсутствии в ней изменений (небольших полиповидных образований, изъязвлений и др.) должна быть полностью разглажена и лишена складчатости (рис. 1).
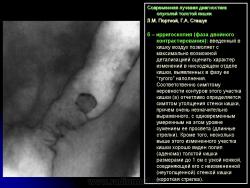
2. Краевой “дефект” наполнения более выражен при дозированной компрессии этого участка кишки – симптом, который может отражать изъязвление в инфильтративно измененном участке стенки кишки (рис. 3).
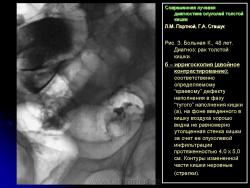
– округлый дефект наполнения в просвете кишки, примыкающий одним из своих контуров к утолщенной стенке кишки, – симптом, характеризующий экзофитноэндофитный рост опухоли.
При одномоментном двойном контрастирова нии толстой кишки:
Московский областной научноисследовательский клинический институт имени М.Ф. Владимирского, Москва.
– передняя прямая (для изучения слепой и проксимальной части восходящей ободочной кишки);
В 1961 г. Wellin предложил методику рентгенологического исследования толстой кишки, названную автором одномоментным двойным контрастированием толстой кишки (ОДКТК). Основное отличие ее от классической ирригоскопии состоит в том, что для исследования толстой кишки используется значительно меньшее количество бариевой взвеси и сразу же, по мере ее введения в дистальные отделы кишки, дальнейшее продвижение осуществляется специальным одноразовым устройством с помощью воздуха, вводимого под контролем рентгенотелевидения с учетом клинических особенностей пациента. Опыт многих исследователей и наш личный опыт указывают, что такие предосторожности при исследовании обусловлены не возможностью осложнений, а тем, что нередко быстрое контрастирование кишки может вызвать спазм отдельных ее участков и тем самым уменьшить его эффективность. Как правило, для исследования всех отделов толстой кишки, так же как и приирригоскопии, применяется стандартизованная методика с использованием тех же пяти проекций. Фиксация изображения осуществляется на рентгеновскую пленку средних размеров 18 х 24, 24 х 30 см. Основными достоинствами ОДКТК следует считать его высокую диагностическую эффективность, методическую простоту и возможность использования при скрининговых обследованиях групп риска по раку толстой кишки. В ОДКТК удачно сочетаются фазы “тугого” наполнения и двойного контрастирования – основные элементы, позволяющие фиксировать внутристеночную инфильтрацию кишки в ее начальных проявлениях с помощью определения состояния контура кишки и толщины стенки. Двойное контрастирование позволяет получить исчерпывающую информацию о слизистой кишки, которая при отсутствии в ней изменений (небольших полиповидных образований, изъязвлений и др.) должна быть полностью разглажена и лишена складчатости (рис. 1).
2. Краевой “дефект” наполнения более выражен при дозированной компрессии этого участка кишки – симптом, который может отражать изъязвление в инфильтративно измененном участке стенки кишки (рис. 3).
– округлый дефект наполнения в просвете кишки, примыкающий одним из своих контуров к утолщенной стенке кишки, – симптом, характеризующий экзофитноэндофитный рост опухоли.
При одномоментном двойном контрастирова нии толстой кишки:
– передняя прямая (для изучения слепой и проксимальной части восходящей ободочной кишки);
В 1961 г. Wellin предложил методику рентгенологического исследования толстой кишки, названную автором одномоментным двойным контрастированием толстой кишки (ОДКТК). Основное отличие ее от классической ирригоскопии состоит в том, что для исследования толстой кишки используется значительно меньшее количество бариевой взвеси и сразу же, по мере ее введения в дистальные отделы кишки, дальнейшее продвижение осуществляется специальным одноразовым устройством с помощью воздуха, вводимого под контролем рентгенотелевидения с учетом клинических особенностей пациента. Опыт многих исследователей и наш личный опыт указывают, что такие предосторожности при исследовании обусловлены не возможностью осложнений, а тем, что нередко быстрое контрастирование кишки может вызвать спазм отдельных ее участков и тем самым уменьшить его эффективность. Как правило, для исследования всех отделов толстой кишки, так же как и приирригоскопии, применяется стандартизованная методика с использованием тех же пяти проекций. Фиксация изображения осуществляется на рентгеновскую пленку средних размеров 18 х 24, 24 х 30 см. Основными достоинствами ОДКТК следует считать его высокую диагностическую эффективность, методическую простоту и возможность использования при скрининговых обследованиях групп риска по раку толстой кишки. В ОДКТК удачно сочетаются фазы “тугого” наполнения и двойного контрастирования – основные элементы, позволяющие фиксировать внутристеночную инфильтрацию кишки в ее начальных проявлениях с помощью определения состояния контура кишки и толщины стенки. Двойное контрастирование позволяет получить исчерпывающую информацию о слизистой кишки, которая при отсутствии в ней изменений (небольших полиповидных образований, изъязвлений и др.) должна быть полностью разглажена и лишена складчатости (рис. 1).
2. Краевой “дефект” наполнения более выражен при дозированной компрессии этого участка кишки – симптом, который может отражать изъязвление в инфильтративно измененном участке стенки кишки (рис. 3).
– округлый дефект наполнения в просвете кишки, примыкающий одним из своих контуров к утолщенной стенке кишки, – симптом, характеризующий экзофитноэндофитный рост опухоли.
При одномоментном двойном контрастирова нии толстой кишки:
1) утолщение стенки, неровность контура и сужение просвета одного из участков кишки (рис. 5);
2) сохранение на расправленной от естественной складчатости поверхности слизистой кишки небольшого участка бариевой взвеси (типа звездочки или другой конфигурации) диаметром от 0,5 до 1,5 см – симптом ранних признаков опухоли (рис. 6);
3) наличие на “разглаженной” поверхности слизистой кишки мелких округлых экзофитных образований (от 0,6 до 1,5 см) с четкими контурами и однородной структурой – симптомы, типичные для полипов (аденом) толстой кишки.
В. Пневмоколонография
– подтверждение наличия утолщения стенки кишки в месте предполагаемой ее опухолевой инфильтрации (рис. 7);
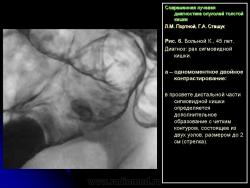
– получение дополнительной информации о структуре, размерах, состоянии контуров экзофитного образования в кишке, определяемого при ирригоскопии (ворсинчатая опухоль, небольших размеров экзофитные опухоли и др.) (рис. 8);
– получение дополнительной информации о действительном сужении просвета кишки в месте предполагаемой опухолевой инфильтрации;
– при всех случаях, когда пациент не может держать бариевую клизму (ослабленные, пожилые люди) – ПКГ становится единственной, следовательно, основной методикой традиционного рентгенологического исследования.
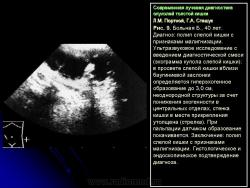
До недавнего времени ультразвуковое исследование толстой кишки считалось неперспективным из-за присутствия газа в петлях кишечника, представляющего для УЗИ непреодолимую преграду. Вместе с тем, в последние годы появились публикации о возможности использования этой методики при обзорном УЗИ толстой кишки без предварительного заполнения ее жидкостью, цветовой допплерографии при исследовании полых органов, эндоскопической сонографии при исследовании прямой кишки. Возрастающий интерес к УЗИ толстой кишки объясняется значительным ростом распространенности заболеваний толстой кишки в последнее время в большинстве развитых стран: так, например, в ряде стран Западной Европы и в США рак ободочной и прямой кишки стал преобладать по частоте над раком желудка. Учитывая важность этого вопроса и продолжающееся активное внедрение ультразвуковых диагностических аппаратов в клинику, мы считаем целесообразным поделиться нашим опытом исследования толстой кишки при ее опухолевом поражении. Исследование кишки проводилось с помощью трансабдоминального датчика, а ее нижних отделов (прямой кишки) с использованием трансректального датчика. При осмотре толстой кишки в поисковом режиме исследовали восходящий, поперечноободочный и нисходящий отделы ободочной кишки с установлением датчика над местом проекции кишки или над местом локализации предполагаемой (или уже найденной) опухоли до получения отчетливого УЗИ — изображения опухолевого поражения кишки. Особенно труден поиск опухоли сигмовидной кишки, так как последняя весьма вариабельна, не имеет прямолинейного хода и фиксированного положения. При обзорном УЗИ толстой кишки через переднюю брюшную стенку можно определить только большие по протяженности опухолевые поражения стенки кишки, основными проявлениями которой являются такие симптомы, как “псевдопочка”, симптом “мишени”, “кокарды” и др. Относительную редкость диагностики опухолей кишки при использовании данной методики можно объяснить тем, что разность эхогенности опухоли и газа или опухоли и стенки кишки незначительна, и при небольших размерах такая опухоль не выявляется.
Вместе с тем, по данным ряда авторов, методика УЗИ с предварительным введением в толстую кишку физиологического раствора или других специальных многокомпонентных жидких диагностических смесей (УЗИ с ДС) значительно расширяет диагностические возможности этого метода. При использовании УЗИ с ДС удается значительно чаще выявить опухоли диаметром менее 3–4 см, а также поражающие менее 1/2 окружности толстой кишки, особенно если ткань опухоли гипер или изоэхогенна. При этом основными УЗ-симптомами являются – бугристая или гладкая различной эхогенности опухоль на фоне жидкости (рис. 9), локальное утолщение стенки кишки с отсутствием ее слоистости и гаустрации на ограниченном участке, сужение просвета кишки с при знаками престенотического расширения ее просвета, ригидность стенки кишки при ретроградном заполнении ободочной кишки, ограничение или отсутствие подвижности стенки кишки, пораженной опухолью, относительно париетального листка брюшины, задержка диагностической смеси или физиологического раствора перед опухолью (рис. 10).
Однако УЗИ с ДС – это трудоемкое, длительное по времени исследование, плохо переносится больными, может быть выполнено только в условиях специализированных стационарных отделений. Кроме оценки состояния самой толстой кишки и изменений в ее стенке, мы, так же как и другие авторы, проводили исследование, направленное на поиск метастазов в регионарные зоны (лимфатические узлы) – N – по международной классификации TNM 1997 г. и отдаленные метастазы – М (прежде всего, в печень), а также оценку распространения опухолевой инфильтрации на смежные органы. Вместе с тем, полученные данные с помощью УЗ-методик позволяют лишь заподозрить опухоль толстой кишки и сократить время дальнейшего исследования больного, исключить наличие или отсутствиевторичного поражения лимфатических узлов и паренхиматозных органов при раке этой локализации, но, тем не менее, всегда требуют рентгенологического и эндоскопического подтверждения.
Рентгеновская компьютерная томография толстой кишки
КТ толстой кишки значительно расширила возможности лучевой диагностики заболеваний полых органов желудочнокишечного тракта и в настоящее время стала более широко использоваться, в том числе и при опухолевых поражениях толстой кишки. КТ проводили после обязательного рентгенологического и эндоскопического исследований. На первом этапе серией последовательных срезов исследовали всю брюшную полость до области малого таза включительно. Для контрастирования просвета толстой кишки больному за 12 ч до исследования (после предварительного очищения кишечника) давали пить 5% раствор урографина – 500 мл дробно и 500 мл также дробно за 2 ч до исследования. Сложность и вариабельность формы и положения толстой кишки, изменчивость ее положения по отношению к продольной оси тела не позволяют получить стандартные томограммы, так как различные участки кишки попадают в срез продольно, поперечно или косо. Все это, вместе с различным содержимым в петлях кишки, затрудняет анализ состояния стенок кишки в зоне поражения. Если были сомнения в правильности полученной картины, то проводилось исследование зоны интереса с ретроградным введением воздуха в толстую кишку. Толщина кишечной стенки в норме зависит от степени растяжения кишки, но у здорового человека не превышает 5 мм.
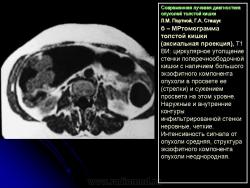
Отображение опухоли толстой кишки на компьютерных томограммах зависит от локализации процесса и характера роста. При преимущественно диффузном внутристеночно растущем раке кишки, что выявлялось гораздо чаще, при КТ отмечалось утолщение стенки кишки с неравномерным, достаточно часто циркулярным сужением просвета соответствующего участка ее, ригидностью стенки (отсутствием изменения диаметра просвета и толщины стенки при дозированном введении воздуха) и неровными внутренними контурами (рис. 11). При экзофитном характере роста опухоли при КТ внутри просвета кишки определялось дополнительное мягкотканное образование с неровными бугристыми контурами, широко прилежащее к стенке кишки. Опухоли были различной структуры: однородной, неоднородной за счет включений кальция или участков распада с наличием в опухолевой ткани жидкости и газа. При появлении газа в околокишечной клетчатке чаще всего предполагалась перфорация ее стенки. Кроме оценки состояния стенок кишки, пораженной опухолью, оцениваются и изменения в окружающих тканях и органах при распространении ее за серозную оболочку. Степень местного распространения опухоли является одним из определяющих факторов прогноза и выбора дальнейшей тактики лечения. Оценку степени распространения опухоли проводили в соответствии с Международной классификацией по системе ТNM.
При КТ слои стенки кишки не визуализируются, в связи с чем разграничить стадии Т1 и Т2 не представляется возможным. Принципиально важно с точки зрения тактики дальнейшего лечения и прогноза заболевания диагностировать прорастание серозной оболочки кишки (Т3) и смежных органов (Т4). Одним из симптомов стадии Т3 является наличие в клетчатке, окружающей кишку, тяжистых или линейных структур, распространяющихся в виде лучей от стенки измененной кишки в жировую ткань или наличия узловой структуры вблизи наружного контура пораженной опухолью стенки кишки (рис. 12).
При этом необходимо четко учитывать топографическую анатомию хода петель кишки, когда косой ход может дать эффект “дополнительного объема”. Во избежание этого желательно проведение исследования с дополнительным введением воздуха в кишку. Кроме того, достаточно трудно разграничить воспалительные изменения и отек в клетчатке, нередко сопутствующие опухоли (рис. 13).
Распространение на смежные органы и висцеральную брюшину (Т4) диагностировалось на основании симптомов “дополнительного узлового объемного образования” по наружному контуру кишки в зоне опухолевого поражения, выраженной инфильтрации клетчатки, брыжейки, отсутствия границ между измененной стенкой кишки и прилежащими органами. На выявление инвазии опухоли в окружающие органы влияет количество жира: чем его меньше, тем труднее диагностика. Очень помогает выявлению распространенности опухолевого процесса на смежные органы и структуры проведение полипозиционного исследования, заполнение прилежащих полых органов (петель тонкой кишки, полости мочевого пузыря) контрастными смесями или газом. Признаками метастазирования опухоли кишки в лимфатические узлы брюшной полости и забрюшинного пространства считались увеличение их диаметра более 15 мм и склонность к слиянию в конгломераты. Однако при высокой чувствительности выявления увеличенных лимфатических узлов по данным КТ (до 95%), специфичность этого метода, как и других – УЗИ, МРТ, остается достаточно низкой (до 33%). В то же время выявление метастазов в печень характеризуется достаточно высокой специфичностью метода (до 99,6%) и чувствительностью (до 73%). Это относится к метастазам, диаметр которых в основном более 10–12 мм. Метастатические очаги в печени меньших размеров (до 5–7 мм) диагностировать значительно сложнее. Как и другие авторы, мы считаем, что КТ не должна применяться в качестве метода первичной диагностики опухоли, но она дает значительный объем дополнительной информации о распространенности опухоли и особенностях ее роста. Особую ценность КТ имеет при выраженных опухолевых стенозах, когда невозможно использовать другие методы диагностики, в том числе и эндоскопию, а иногда и традиционные рентгенологические методики. Поэтому КТ – это один из основных методов повышения точности и полноты диагностической информации, позволяющих диагностировать стадию опухолевого процесса до проведения операции, что определяет выбор схемы лечения и, следовательно, прогноз его результатов.
Магнитнорезонансная томография толстой кишки
Успехи градиентных технологий, а также совершенствование программного обеспечения магнитнорезонансных томографов позволили достичь высокой разрешающей способности при получении МР-изображения всех структур брюшной полости, в том числе и толстой кишки. Присущие магнитнорезонансному исследованию (МРИ) преимущества: неинвазивность, отсутствие лучевой нагрузки, возможность получения мультипланарного изображения, непревзойденное контрастное изображение мягких тканей и отсутствие артефактов от газосодержащих структур широко используются при исследовании ЖКТ.
Для получения МРизображения толстой кишки необходимо использовать быстрые последовательности исследования в условиях задержки дыхания или программы с синхронизацией дыхания, так как кишечные петли, имея смешанное интра - и ретроперитонеальное расположение, подвержены движению в процессе дыхания, что ухудшает качество изображения до такой степени, что оно может потерять диагностическую ценность. Изображение следует получать в коронарной плоскости сканирования, дополнительными проекциями являются аксиальная и сагиттальная, последняя чаще всего при патологии прямой кишки. Требуется использование большого поля зрения (более 40 см) и основной катушки аппарата (body coil). Использование контрастных средств повышает диагностическую ценность изображения кишки, так как содержимое кишечных петель часто характеризуется разной интенсивностью сигнала, что осложняет получение отображения стенок кишки и окружающих их структур, а образования внутри просвета кишки могут быть вообще не получены. В нативном состоянии кишка неодинаково растянута на всем протяжении. Для гомогенизации интенсивности сигнала внутри просвета кишки и более равномерного растяжения последней необходимо перорально или ректально вводить контрастные вещества. В качестве контрастных средств при МРТ могут быть использованы различные ДС – вода, сульфат бария, газ, растворы “Магневиста”.
МРТ проводилась на аппарате “Signa Contour” фирмы General Electric (США) с напряженностью магнитного поля 0,5 Тл. Перед МРТ кишечник больного подготавливали так же, как и для и обычной ирригоскопии или колоноскопии. Контрастный агент (газ) вводили ректально. Исследование начинали с выполнения коронарной проекции. Далее выполнялись аксиальные срезы в зоне интереса, при распространении процесса исследование расширяли.
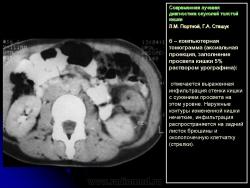
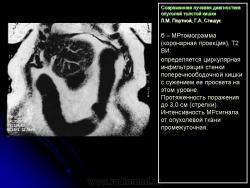
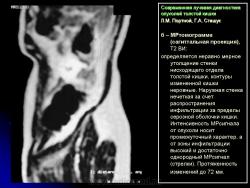
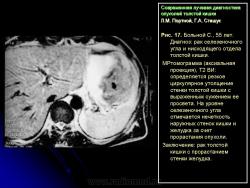
Протокол исследования включал применение импульсных последовательностей (ИП): SE в режиме Т1 с компенсацией дыхания, FSE, STIR (Т2 с синхронизацией дыхания). Основными МРсимптомами опухолевого поражения стенки кишки являются: неравномерное ее утолщение на ограниченном протяжении с соответствующим сужением просвета кишки, наличие внутрипросветного образования с неровными очертаниями и из менением МРсигнала (рис. 14). Толщина пораженной стенки кишки составляла от 7 до 40 мм. Очертания внутренних контуров стенки на уровне поражения были не ровные, бугристые. Интенсивность МРсигнала от из мененной стенки как на Т1, так и на Т2 ВИ была промежуточной (рис. 15), однородность сигнала зависела от преобладания процессов, развивающихся в опухолевой ткани: при имеющихся зонах распада на Т2 ВИ выявлялись очаги повышенной интенсивности МРсигнала. При использовании программы STIR интенсивность сигнала от опухолевой ткани была высокой. Распространение опухолевой инфильтрации за пределы стенки кишки характеризовалось нечеткостью наружных границ опухоли, сетчатым рисунком клетчатки с гетерогенным изменением Мрсигнала, более выраженным на Т1 ВИ (рис. 16б). При прорастании опухоли в смежные органы и структуры не визуализировались границы между измененной стенкой кишки и органом, на который распространялась опухолевая инфильтрация (рис. 17).
Метод магнитного резонанса еще только начинает применяться для исследования полых органов ЖКТ, в том числе и толстой кишки, однако использование преимуществ его, связанных с получением многоплоскостных изображений, хорошей контрастностью мягких тканей, развитием техники получения Т1 и Т2 ВИ при задержке дыхания с возможностью применения быстрых программ сканирования, дает основание полагать, что в обозримом будущем МРТ станет одним из основных методов исследования патологии толстой кишки.
Заключение
По нашим данным, основными лучевыми признаками при диагностике опухолей толстой кишки являются неровность контура кишки в фазу ее “тугого” наполнения и утолщение стенки кишки при ее двойном контрастировании. Связано это с тем фактом, что внутристеночный рост опухоли кишки, особенно на начальных этапах ее возникновения, является проявлением рака кишки.
Резюмируя результаты проведенного исследования, следует выделить ряд основополагающих его положений.
1. Современная лучевая диагностика обладает эффективными возможностями выявления опухолей и, прежде всего, рака толстой кишки. Этот доказанный факт требует своеобразного возвращения метода наряду с эндоскопией кишки в диагностику ее опухолевых поражений.
2. Характеризуя использованные в работе методы, входящие сегодня в лучевую диагностику, необходимо прежде всего подчеркнуть необходимость сохранения методик традиционной рентгенологии в общем диагностическом процессе. При этом следует провести коррекцию существующей методики ирригоскопии с исключением из нее этапа исследования рельефа слизистой, что значительно упрощает ее осуществление. Пневмоколонография – дополнительный метод исследования, позволяющий уточнить остающиеся трудности диагностики после проведения ирригоскопии. В отдельных случаях (недержание бариевой клизмы, тяжесть состояния пациента) эта методика может использоваться и как основной способ диагностики опухоли кишки. Как показали наши данные, одномоментное двойное контрастиро вание кишки – один из оптимальных методов традиционной рентгенологии в диагностике ее опухолевых поражений.
3. УЗИ, КТ и МРТ кишки следует считать дополнительными методами диагностики опухолевых поражений, дающими ряд важных признаков, которые позволяют клиницисту выбрать приемлемую тактику лечения. Применение каждого из этих трех методов определяется целым рядом конкретных обстоятельств.

























Хороший был человек, Л.М. Портной!!! Честное слово, жаль что мало была с ним знакома, только 2 раза пересечься успела! Царства ему Небесного!!!
