Мицетома (мадурская стопа, мадуромикоз, фикомицетома) - очаговое, хроническое, медленно прогрессирующее, часто безболезненное деструктивное заболевание, которое начинается в подкожной клетчатке и распространяется на соседние участки тела.
В 1842 г. Gill описал заболевание у больных, наблюдаемых в индийской провинции Мадура и назвал это заболевание «мадурская стопа» или мадуромицетома, выделив возбудитель Madurella и Actinomadura. В 1874 г. Carter дал полное описание заболевания в Индии. В настоящее время мицетома широко распространена в тропических регионах всего мира и менее часто встречается в зонах с умеренным климатом. Наиболее часто заболевание встречается в Мексике, Саудовской Аравии, Венесуэле, Йемене и в государствах, расположенных под Сахарой, как бы «поясом» тянущихся от Сенегала к западному побережью - через Мали, Нигер, Конго и Судан – к Сомали на восточном побережье Африки. Наиболее частые причинные агенты мицетом в Северной Америке - Ps. boidii, которую находят в почве США и Канады. M. mycetomatis и S. somaliniensis доминируют в тропических регионах Африки и Индии, а N. brasiliensis и A. madurae - наиболее частый возбудитель мицетом в Мексике, Центральной и Южной Америке. N. asteroides преобладает в Японии. Из 21 случая описанных Корнышевой В.Г. (1998) заболеваний мицетомой на территории России, половину наблюдали у жителей Кавказа, 6 (29%) были жители Азербайджана и 4(9%) - жители Санкт-Петербурга, треть больных были жители Европейской части бывшего СССР, единичные случаи описаны у жителей Сибири, Дальнего Востока, Средней Азии, Урала и Алтая. Сельские жители и строительные рабочие составили 50% больных. Описана мицетома стопы, обусловленная Ps. вoidii у жителя г. Грозного и мицетома предплечья у жителя Тирасполя (44 года), обусловленная Strept. somaliniensis, возникшая после открытого перелома, полученного во время пребывания больного на Дальнем Востоке.



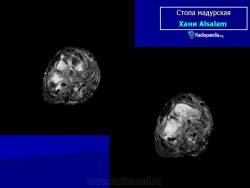

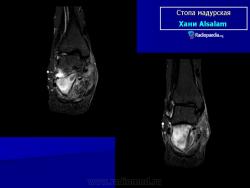
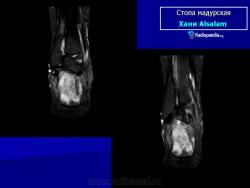
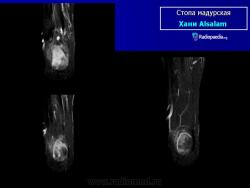


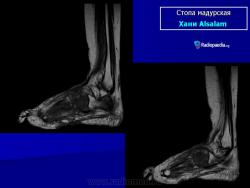


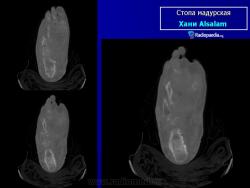
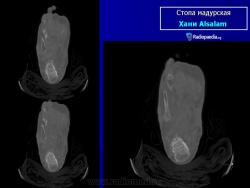
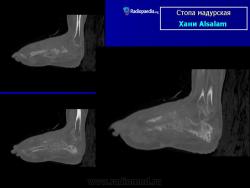


В типичных случаях предполагать наличие мицетомы позволяет следующая триада симптомов:
1. Плотные отеки.
2. Множественные свищевые ходы с гноем, содержащим зерна (друзы).
3. Типичная локализация на стопе.
Характерные зерна, выделяющиеся из свищей, имеют диаметр 0,2-3,0 мм и могут быть черные, белые, желтые, розовые и красные – в зависимости от возбудителя. Например, зерна видов Actinomyces, Nocardia, а также P. boydii – белые или желтоватые, тогда как Madurella образует черные зерна. Зерна бывает трудно рассмотреть прямо на стекле и требуется их фиксация в парафине и рассечение во многих местах. Окраска гематоксилином-эозином адекватно определяет зерна и хорошо подходит для диагностики. Окраска по Граму хорошо обнаруживает ветвящийся мицелий в актиномикотических друзах, а окраска по Гомори-Грокотт и Шифф-реакция определяет более широкий мицелий при эумицетомах. Образцы часто различаются по цвету, размерам, плотности и содержанию гематоксилина в зернах.
Более точный диагноз зависит от выделения культуры причинного микроорганизма – посева зерен. Зерна грибов насколько это возможно должны быть свободны от посторонних бактерий и. Клиновидная глубокая биопсия мицетомы позволяет получать хороший материал как для гистологического, так и культурального исследования. Перед помещением на питательную среду, зерна должны быть промыты в 70% спирте и несколько раз - в стерильном физиологическом растворе. Исследование биоптата предпочтительнее посева выделений из свищей, поскольку те могут содержать поверхностные микроорганизмы или быть мертвыми. Для первичного выделения актиномикотические зерна выращивают на среде Lowenstein-Jensen, а грибные – на кровяном агаре. Среда Сабуро без антибиотиков подходит для субкультур.
Обычно готовят две чашки: одна помещается при 37°С, а другая при 26°С. Характерные колонии должны развиваться в течение 10 дней.
Бактериальные колонии обычно гранулярные или как головки. В то же время грибковые колонии или бархатистые или пушистые. Дальнейшую идентификацию проводят при микроскопии грибов в лактофеноле синем и бактерий в окраске по Граму и Цилю-Нильсену. Серологическая диагностика доступна только в специализированных центрах.
Дифференциальная диагностика.
В эндемических районах безболезненные типичные подкожные уплотнения должны рассматриваться как вероятная мицетома с последующим исследованием даже при отсутствии свищей. В случаях, когда мицетома вовлекает кости, ее могут спутать с хроническим бактериальным остеомиелитом. Ботриомикоз – хроническая бактериальная инфекция, проявляющаяся как плотные фиброзные подкожные образования со свищами, и тоже напоминает мицетому, поскольку даже зерна обнаруживают в виде гноя в тканевых образцах. Ботриомикоз встречается более часто, чем мицетома, и при нем иногда в процесс вовлекаются и внутренние органы. Этиологическим агентом ботриомикоза являются различные грам-положительные кокки (стафилококки, стрептококки) и грам-отрицательные бактерии (E. coli, Pseudomonas spp., Proteus sp.). При отсутствии свищей мицетома должна быть дифференцирована от доброкачественных и злокачественных опухолей, холодных абсцессов или от гранулем, возникающих в области уколов.
Продолжение.
Продолжение.
Продолжение.
Мицетома
Мицетома (мадурская стопа, мадуромикоз) - очаговое, хроническое, медленно прогрессирующее, часто безболезненное деструктивное заболевание, которое начинается в подкожной клетчатке и распространяется на соседние участки тела. Возбудитель попадает в подкожную ткань обычно вследствие небольшой травмы, часто связанной с контактом с растительными частицами и почвой. Руки и стопы - наиболее частые места поражений, хотя и другие части тела, особенно незащищенные одеждой, могут быть вовлечены в этот патологический процесс. Специфическая характеристика таких поражений - наличие друз (зерен), которые формируются в ткани и могут наблюдаться в серозно-кровянистом отделяемом из свищевых ходов. Эти зерна и есть непосредственно колонии возбудителя.
РАЗЛИЧИЕ С ДРУГИМИ ЛОКАЛИЗАЦИЯМИ.
Использование термина «мицетома» для определения образований видимых простым глазом, например, в легких, параназальных синусах, в лоханках почек - представляется ошибочным и неоправданным. То же касается и так называемых «дерматофитных мицетом», обычно возникающих на затылке. Хотя там тоже есть безболезненные очаги уплотнения, которые возникают вследcтвие подкожного грануломатозного воспаления и содержат мицелий внутри, но в отличие от истинных мицетом с этих случаях процесс ограничен только кожей и не распространяется на фасции и кости. Актиномикоз схож с мицетомой способностью формировать зерна (друзы), но этот процесс вызывают микроаэрофильные (анаэробные) актиномицеты, составляющие нормобиоту полости рта, желудочно-кишечного тракта и вагины.
ЭТИОЛОГИЯ.
Термин актиномицетома произошел от их возбудителя - актимицетов - бактерий, образующих ветвящийся мицелий. Когда причинными агентами являются грибы, то такой процесс называется эумицетома. Возбудители эумицетомы включают: Pseudoallescheria boydii, Madurella mycetomatis, Madurella griea, Exophiala jeanselnaei, Pyrenodueta romeroi, Leptosphaeria senegalensis, Neotestudine rosetee, Arthrographis kalrae, Fusarium spp., Corynespora, Polycitella, Cylindracapron, Curvularis и Acremonium. Возбудители актиномицетомы включают следующие аэробные актиномицеты: Actinomadura madurae, Actinomadura pelletierii, Streptomyces somaliensis, Nocardia brasiliensis, Nocardia asteroides, Nocardia otitis-caviarum, Nocardia transvalensis и Nocardia dassonvillei. Микроорганизмы, вызывающие мицетомы, отличаются географическим распространением, цветом друз и, возможны различия в клинических проявлениях, вызываемых ими патологических процессов.
ЭПИДЕМИОЛОГИЯ.
В 1842 г. Gill описал заболевание у больных, наблюдаемых в индийской провинции Мадура и назвал это заболевание «мадурская стопа» или мадуромицетома, выделив возбудитель Madurella и Actinomadura. В 1874 г. Carter дал полное описание заболевания в Индии. В настоящее время мицетома широко распространена в тропических регионах всего мира и менее часто встречается в зонах с умеренным климатом. Наиболее часто заболевание встречается в Мексике, Саудовской Аравии, Венесуэле, Йемене и в государствах, расположенных под Сахарой, как бы «поясом» тянущихся от Сенегала к западному побережью - через Мали, Нигер, Конго и Судан - к Сомали на восточном побережье Африки. Наиболее частые причинные агенты мицетом в Северной Америке - Ps. boidii, которую находят в почве США и Канады. M. mycetomatis и S. somaliniensis доминируют в тропических регионах Африки и Индии, а N. brasiliensis и A. madurae - наиболее частый возбудитель мицетом в Мексике, Центральной и Южной Америке. N. asteroides преобладает в Японии. Из 21 случая описанных Корнышевой В.Г. (1998) заболеваний мицетомой на территории России, половину наблюдали у жителей Кавказа, 6 (29%) были жители Азербайджана и 4(9%) - жители Санкт-Петербурга, треть больных были жители Европейской части бывшего СССР, единичные случаи описаны у жителей Сибири, Дальнего Востока, Средней Азии, Урала и Алтая. Сельские жители и строительные рабочие составили 50% больных. Описана мицетома стопы, обусловленная Ps. вoidii у жителя г. Грозного и мицетома предплечья у жителя Тирасполя (44 года), обусловленная Strept. somaliniensis, возникшая после открытого перелома, полученного во время пребывания больного на Дальнем Востоке.
ПАТОГЕНЕЗ И ПАТОЛОГИЧЕСКАЯ КАРТИНА.
Сапрофитические почвенные грибы пропадают в ткани ноги или руки во время травмы, наиболее часто - это уколы шипами деревьев или травы, занозы или порезы камнем. Грудная клетка и спина обычно инфицируется сумками и мешками, загрязненными землей. Связки дров, которые перетаскивают на плечах или на голове, могут привести к развитию мицетом шеи и головы. Инфекция начинается с кожи и подкожной клетчатки. Мицетома имеет тенденцию к распространению по фасциям к проксимальной, боковым и глубоким отделам, вовлекая соединительную ткань и кости.
В начале процесса характеризуется опухолью, образованием множественных свищевых ходов и фистул, которые соединены одни с другими, глубокими абсцессами и изъязвленными участками кожи. Прогрессирующая пролиферация грануляций и рубцовой ткани ведет к увеличению и нарушению формы пораженной части тела.
Гистологические исследования поврежденной ткани с окраской гематоксилином-эозином определяет нагноительную гранулему. Друзы видны внутри абсцесса, образованного нейтрофилами, эпителиоидными клетками, плазмоцитами и многоядерными гигантскими клетками, перемежающимися с участками фиброза. Внутри этого нагноительного фокуса гранулы окружены аморфным, эозинофильным, гомогенным гиалиноподобным материалом, который определяется как феномен Splendor-Hoeppli. Присутствие друз в патологическом материале так характерно, что позволяет сразу установить диагноз. Мицелий грибов внутри зерен легко увидеть при увеличении в 400 раз, в то время как актиномицеты трудно визуализировать даже при 800-кратном увеличении. Больные, пораженные мицетомой, часто имеют иммунодефицит по Т-клеточному типу, что подтверждается их неспособностью реагировать на туберкулиновую пробу. Уровень иммуноглобулинов, например, IgG, нередко повышен, однако они не несут каких-либо защитных функций.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ.
Мицетому наиболее часто встречают у мужчин в возрасте от 20 до 40 лет. Однако следует помнить, что в эндемических регионах заболевание встречается и у детей и у пожилых людей. Соотношение мужчин к женщинам составляет 5:1 (по другим данным 3,7:1). Часто ее обнаруживают у фермеров и других работников сельскохозяйственных регионов, у бедуинов и кочевников, которые часто повреждают кожу колючками и занозами. Наиболее частые места инфекции - стопы, обычно тыл стопы (79%). По непонятной причине чаще поражается левая стопа. Безболезненные массивные опухолевидные уплотнения стопы «изрешечены» свищевыми ходями. Обычно жалобы редки, а температурная реакция возникает в случаях присоединения вторичной бактериальной инфекции. Случаи с вовлечением не стоп возникают вследствие работы с землей, сиденья и лежания на ней и включает другие части ног, торс, все части рук, голову, шею и ягодицы. Когда вовлекается волосистая часть головы, инфекция начинается обычно на задней части шеи ли и на лбу.
Ранние проявления - маленькие безболезненные папулы и узлы на подошве или тыле стопы, прогрессирующие в размере. Процесс быстрее развивается при актиномицетомах, чем при эумицетомах. Кожные проявления в виде отека, нарыва и формирования свищей. Когда процесс распространяется, подобные очаги наблюдают и в соседних частях. Старые свищевые ходы постепенно заживают и закрываются, но в других местах открываются новые. Таким образом, старые длительно протекающие мицетомы характеризуются множественными зажившими рубцами и свищами. После многих месяцев и лет течения возникает деструкция глубоких тканей, включая кости, что представлено как генерализованный отек, который, однако, в большинстве случаев остается безболезненным, исключая примерно 15% больных, обращающихся из-за болевого синдрома.
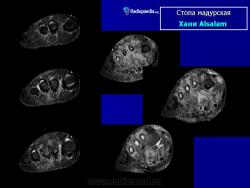
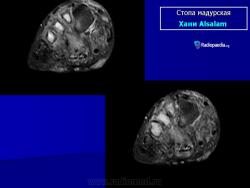
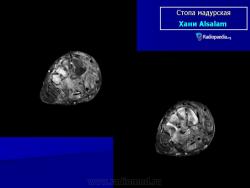
Заболевание прогрессирует как очаговые тканевые образования с формированием опухоли, участков нагноения и рубцов. Иногда формируется множество свищевых ходов, из которых выделяется гной с зернами. Инфекция никогда не распространяется гематогенно, однако может происходить распространение по лимфатическим путям - к региональным лимфатическим узлам и с последующим нагноением. Такие случаи требуют повторных хирургических вмешательств. Вовлеченные ткани могут также вторично загрязняться бактериями. Распространенность поражения мягких тканей лучше всего определять на магнитно-резонансной томографии (МРТ).
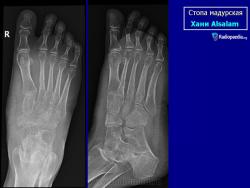
В костях через надкостницу масса зерен постепенно может переходить в костную ткань и костный мозг, и иногда в таких случается спонтанный патологический перелом. Рентгенологическое исследование определяет множественные остеомиелитические поражения, которое можно описать как полости и периостальные образования новой костной ткани. Также иногда наблюдают остеопороз, вызываемый давлением окружающих отечных тканей и атрофию. Вследствие хронического периостального фиброза суставы иногда тугоподвижны. При мицетомах черепа наблюдали диффузное истончение костей, вызванное давлением кожных образований и иногда трабекулы, в некоторых местах, хотя и очень редко, могут быть и небольшие области остеолиза.
ДИАГНОСТИКА.
В типичных случаях предполагать наличие мицетомы позволяет следующая триада симптомов:
Характерные зерна, выделяющиеся из свищей, имеют диаметр 0,2-3,0 мм и могут быть черные, белые, желтые, розовые и красные - в зависимости от возбудителя. Например, зерна видов Actinomyces, Nocardia, а также P. boydii - белые или желтоватые, тогда как Madurella образует черные зерна. Зерна бывает трудно рассмотреть прямо на стекле и требуется их фиксация в парафине и рассечение во многих местах. Окраска гематоксилином-эозином адекватно определяет зерна и хорошо подходит для диагностики. Окраска по Граму хорошо обнаруживает ветвящийся мицелий в актиномикотических друзах, а окраска по Гомори-Грокотт и Шифф-реакция определяет более широкий мицелий при эумицетомах. Образцы часто различаются по цвету, размерам, плотности и содержанию гематоксилина в зернах.
Более точный диагноз зависит от выделения культуры причинного микроорганизма - посева зерен. Зерна грибов насколько это возможно должны быть свободны от посторонних бактерий и. Клиновидная глубокая биопсия мицетомы позволяет получать хороший материал как для гистологического, так и культурального исследования. Перед помещением на питательную среду, зерна должны быть промыты в 70% спирте и несколько раз - в стерильном физиологическом растворе. Исследование биоптата предпочтительнее посева выделений из свищей, поскольку те могут содержать поверхностные микроорганизмы или быть мертвыми. Для первичного выделения актиномикотические зерна выращивают на среде Lowenstein-Jensen, а грибные - на кровяном агаре. Среда Сабуро без антибиотиков подходит для субкультур.
Обычно готовят две чашки: одна помещается при 37°С, а другая при 26°С. Характерные колонии должны развиваться в течение 10 дней.
Бактериальные колонии обычно гранулярные или как головки. В то же время грибковые колонии или бархатистые или пушистые. Дальнейшую идентификацию проводят при микроскопии грибов в лактофеноле синем и бактерий в окраске по Граму и Цилю-Нильсену. Серологическая диагностика доступна только в специализированных центрах.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА.
В эндемических районах безболезненные типичные подкожные уплотнения должны рассматриваться как вероятная мицетома с последующим исследованием даже при отсутствии свищей. В случаях, когда мицетома вовлекает кости, ее могут спутать с хроническим бактериальным остеомиелитом. Ботриомикоз - хроническая бактериальная инфекция, проявляющаяся как плотные фиброзные подкожные образования со свищами, и тоже напоминает мицетому, поскольку даже зерна обнаруживают в виде гноя в тканевых образцах. Ботриомикоз встречается более часто, чем мицетома, и при нем иногда в процесс вовлекаются и внутренние органы. Этиологическим агентом ботриомикоза являются различные грам-положительные кокки (стафилококки, стрептококки) и грам-отрицательные бактерии (E. coli, Pseudomonas spp., Proteus sp.). При отсутствии свищей мицетома должна быть дифференцирована от доброкачественных и злокачественных опухолей, холодных абсцессов или от гранулем, возникающих в области уколов.
Грибковое заболевание костейвызывается различными видами (около 80) плесневых грибов, поэтому идентификация возбудителя часто бывает сложной. При микроскопическом исследовании пораженных тканей среди воспалительных реактивных образований обнаруживают друзы гриба или высевают патологическую ткань на среду Сабуро для выращивания культуры.
Актиномикоз — грибковое заболевание человека, вызываемое лучистыми — aktis — грибами. I.Israel и M.Wolff в 1891 г. выделили из воспалительного очага у человека анаэробный лучистый гриб. С.Ф.Дмитриев считает, что возбудителем могут быть как анаэробные, так и аэробные лучистые грибы. Мужчины болеют в 2—3 раза чаще, чем женщины, обычно заболевание встречается в возрасте 20—40 лет. По данным Института медицинской паразитологии и тропической медицины им. Е.И.Марциновского, в нашей стране в течение года обнаруживается до 800 новых больных актиномикозом.
Патогенез. В полости рта, дыхательных путях, желудочно-кишечном тракте, мочевых путях, на коже некоторых областей тела находятся сапрофитирующие лучистые грибы. При нарушении целости слизистой оболочки и понижении сопротивляемости организма вследствие заболеваний возможно внедрение гриба под кожу, в подслизистый слой, что и является началом патологического процесса, образования актиномикомы — специфической гранулемы. Очень редко актиномикома возникает на месте раны, т.е. происходит экзогенное внедрение лучистого гриба — актиномицета. С ростом гранулемы в процесс постепенно вовлекаются близлежащие ткани и отмечается прорыв содержимого через кожу или через слизистую оболочку желудочно-кишечного тракта, легких с образованием свищей и присоединением неспецифической бактериальной флоры. Поражение костей возможно гематогенным путем или при распространении инфекции из пораженных внутренних органов, мягких тканей конечностей на кости.
Патологическая анатомия. Внедрившийся в ткань лучистый гриб вызывает вокруг себя пролиферативный процесс — образование гранулемы с явлениями нагноения, некроза, распада, уплотнения фиброзной ткани. Такая пестрая картина при рассечении патологического очага обусловливает ячеистое строение тканей, напоминающее иногда соты. Вокруг грибов располагаются лейкоциты, эпителиоидные клетки, соединительнотканные клетки, лимфоидные, ксантомные, плазматические клетки, коллагеновые волокна, гнойнички и друзы актиномицетом, размеры которых колеблются от 20 до 330 мкм. Общая картина зависит от того, как протекает процесс (деструктивный или деструктивно-пролиферативный).
В результате лечения больных и при повышении защитных сил организма наблюдаются лизис и фагоцитоз друз. Друзы могут кальцифицироваться, поглощаться гигантскими клетками, превращаться в аморфные массы.
Клиническая картина. Выясняют: острая или хроническая форма, длительность болезни, локализация очага, какие ткани и органы поражены.
Нужно помнить о возможности гематогенного распространения актиномикоза с развитием множества очагов.
Актиномикоз костей. Изменения в костях при актиномикозе имеют разнообразный характер и зависят от путей проникновения инфекции, преобладания одного из одновременно протекающих процессов — деструктивного, остеолитического или продуктивного, склеротического. При контактном пути распространения актиномикоза в первую очередь поражается надкостница, затем корковое вещество кости и, наконец, губчатое вещество. Надкостница утолщается, уплотняется. В дальнейшем она может обызвествляться (оссифицирующий периостит). Обызвествление межпозвоночных связок обусловливает деформацию позвоночника в форме бамбуковой палки.
При гематогенном пути распространения очаг актиномикоза напоминает центральный костный абсцесс, отличаясь от последнего зоной склероза вокруг, которая может быть едва заметной или резко выраженной. Выраженность и увеличение зоны склероза вокруг очага в кости — благоприятный прогностический признак. Размеры очагов деструкции варьируют: солитарный очаг имеет обычно относительно большие размеры, множественные очаги — меньшего размера.
Актиномикоз не поражает хрящевую ткань и, как правило, суставы. Повидимому, именно поэтому актиномикоз позвоночника даже при обширном поражении не осложняется искривлением. Своеобразная клиникорентгенологическая картина наблюдается при поражении стопы (см. Мадурская стопа).
Рентгенологическая картина при первичном (гематогенном) поражении кости характеризуется наличием остеолитического очага или, чаще, очагов со склерозом в окружности. Поэтому только при большом очаге — актиномикотической «гумме» — хорошо виден литический очаг; при мелких очагах наблюдается пестрая картина: более четко виден склероз, менее четко — литические участки, перекрывающиеся склеротическими перифокальными образованиями. При значительной длительности процесса возможны периостальная реакция с окостенением и инфильтрация мягких тканей, что можно определить и клинически. Если воспалительные явления отсутствуют, суставной хрящ оказывается преградой, и процесс не переходит на сустав.
При поражении позвоночника отмечается разрушение как тел позвонков, дужек, суставных отростков, так и зоны склероза вокруг участков лизиса, что особенно четко определяется при компьютерной томографии. При распространении процесса на окружающие мягкие ткани обнаруживают обызвествление продольных и боковых связок, участки обызвествления в мягких тканях. При вторичном поражении скелета вначале поражается периост на большом протяжении, очаги остеолиза с остеосклерозом не содержат секвестров. При первичном поражении легких чаще наблюдается вторичное поражение ребер, иногда позвоночника. При поражении забрюшинного пространства возможно вовлечение костей таза. В случае нагноения выявляется один или несколько свищевых ходов.
Лабораторные методы. Гной или пунктат исследуют микроскопически для обнаружения друз или мицелия. При оперативном вмешательстве выполняют патоморфологическое исследование пересаженных тканей. Окраска гематоксилином и эозином или по Цилю—Нильсену Культуры лучистых грибов выделяют по специальной методике.
Лечение, как правило, комбинированное.
Актиномикоз легких может привести к поражению ребер, грудины грудного отдела позвоночника; при поражении слепой кишки процесс может перейти на правую половину таза.
Поражение костей стопы происходит в результате микротравматизации кожи стопы, через которую грибы попадают в мягкую ткань и оттуда проникают в кость. Это заболевание в подавляющем большинстве случаев встречается у людей жарких стран Африки, Юго-Восточной Азии Центральной и Южной Америки, Средней Азии, в южных районах нашей страны, где, очевидно, природные условия благоприятны для роста плесневых грибов, а большинство населения предпочитают ходить босыми Впервые это заболевание было описано английскими врачами [Gill, 1848Colebrook, 1846], работавшими в Индии в г.Мадура. По названию этого города заболеванию дано название — мадурская стопа. За прошедшие 150 лет оно было описано и у жителей средней полосы Европы, но все же чаще оно встречается в странах Средиземноморья. В нашей стране первые две статьи принадлежат М.А.Членову с соавт. (1936) и Д.Ильдрыму (1936); писали об этом также В.Д.Клеман (1952), С.А.Рейнберг и С.А.Свиридов (1956) и др.
Заболевание вызывают два вида грибов: актиномицеты (актиномикозы) и истинные плесени — мицетомы (рис. 32.2). В клинической практике диагноз чаще ставится на основании клинико-рентгенологических, микробиологических и морфологических признаков. Мы наблюдали 4 больных с мадурской стопой в различные периоды болезни. В начальном периоде обычно беспокоят незначительные болевые ощущения и некоторая припухлость мягких тканей без четких границ, неправильной формы, цвет кожи не изменен.
Очевидно, кости стопы поражаются сравнительно рано: с соответствующей стороны (с той, где поражены мягкие ткани) появляются мелкие очажки обызвествления неправильной формы и рядом — такие же мелкие участки просветления, что создает пеструю картину. На профильном с,нимке видно поражение таранной, пяточной, ладьевидной костей, на прямом снимке можно четко определить поражение только наружной части этих костей. У наблюдаемого больного мы резецировали пораженные мягкие ткани по наружной поверхности и пораженные кости стопы. Микроскопически диагноз был подтвержден. В послеоперационном периоде проводили лечение антибиотиками.
В течение 4 лет назначали повторные курсы лечения актинолизатом, однако через 3 года опять появились боли и изменения в костях и мягких тканях. Через 5 лет после первой операции выполнена резекция таранной, пяточной, ладьевидной костей в сагиттальной плоскости. Проведено консервативное лечение. Больной продолжал испытывать боли, и через 2 года после второй операции произведена ампутация голени в пределах здоровых тканей.
Таким образом, в настоящее время сохранная операция в виде обширной резекции костей, иссечения мягких тканей и специфической консервативной терапии актинолизатами не может считаться эффективным методом лечения. Из 4 наблюдавшихся нами больных троим произведена ампутация: 2 больным после предварительно выполненных сохранных оперативных вмешательств и одной — как первое вмешательство, так как процесс у нее зашел очень далеко, она не могла пользоваться ногой и страдала от сильных болей. Если С.А.Рейнберг и С.А.Свиридов (1956) пишут о типичной рентгенологической картине, когда наряду с деструктивными очагами наблюдаются и очаги остеосклероза, то авторы, характеризуя клиническую картину, обычно описывают очень далеко зашедшую стадию.
Клинический и рентгенологический диагноз такого заболевания для опытного врача не представляет затруднений, однако на ранних стадиях болезни при начальных изменениях мягких тканей и костей диагностика значительно труднее.
Хирургическое вмешательство при этом может быть только подсобным мероприятием без надежды на излечение. Необходимо разрабатывать более эффективные противогрибковые препараты.
С.Т.Зацепин
Костная патология взрослых
Мадурская болезнь — mycetoma pedis — упоминается в древней санскритской письменности. В научной медицинской литературе она впервые описана в 1842 г. в городе Мадура в Южной Индии английским врачом Джилл (Gill). Нынешнее общепринятое наименование „мадурская болезнь”, или „мадурская стопа” (лучше „болезнь”, чем „стопа”, так как в исключительно редких случаях пораженной оказывается не стопа, а кисть или другая часть тела), введено в 1846 г. Раньше всегда полагали, что мадурская болезнь встречается только в некоторых областях Индии, но в настоящее время известно, что район распространения этой болезни охватывает широкий пояс тропиков вокруг всего земного шара. В Европе отдельные случаи болезни описаны главным образом на побережье Средиземного моря. В 30-х годах появились первые сообщения советских авторов о мадурской стопе в субтропических районах нашей страны. Наконец, нам удалось доказать, что мадурская болезнь встречается у нас не только в Закавказье и в среднеазиатских резпубликах, но, бесспорно, и в центральных районах СССР — в Московской, Рязанской, Тульской и других областях. Поэтому мадурская болезнь не может больше рассматриваться как экзотическая болезнь жарких стран.
Мадурская болезнь вызывается, по-видимому, множеством грибков из группы так называемых мадурамикозов. Клинически мадурская нога проявляется крайне характерно тем, что чрезвычайно хронически, в течение многих, подчас десятков лет, стопа в своей средней части без особых болевых ощущений припухает, причем припухлость достигает огромных размеров, становится почти шаровидной. Под плотно инфильтрированной кожей выделяются на глаз и на ощупь плотные бугры, которые время от времени размягчаются, вскрываются наружу, и через свищи выделяются различные плотные окрашенные в разные цвета белые, охряные, красные, но чаще всего пресловутые черные и желтые зерна, которые под микроскопом оказываются грибковыми сплетениями и скоплениями клеточного детрита. Затем эти свищи закрываются, кожа рубцуется, развиваются новые инфильтраты с тем же циклом.
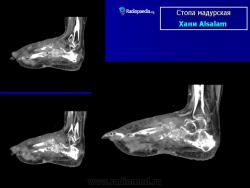
Рис. 258. Мадурская болезнь — мицетома стопы у женщины 31 года с типичной клинической, рентгенологической и микологической картиной. Из свищей, периодически открывавшихся, выделялись желтые зерна.
Процесс остается местноограниченным, на голень не распространяется, вторичная инфекция удивительным образом не происходит, даже регионарные лимфатические узлы не увеличиваются и в отличие от других микозов и остеомикозов со стороны организма в целом нет заметных общих явлений.
Рентгенологическую картину мадурской стопы мы считаем на основании изучения собственных 8 наблюдений и литературных данных чрезвычайно характерной, ничего общего не имеющей с картиной поражения стопы при всех других нозологических формах, в том числе и при актиномикозе. Один лишь взгляд на рентгенограмму достаточен, чтобы поставить диагноз заболевания, разумеется, при условии знакомства с этой болезнью (рис. 258). Эта картина слагается из наличия округлых кистовидных деструктивных очагов, более или менее густо пронизывающих как трубчатые, так и короткие кости стопы, как компактную, так и губчатую костную ткань. Остаются нормальными только фаланги и обычно дистальные концы плюсневых костей, если и не всех. Кости изъедены изнутри и снаружи, крайне истончены, суставные поверхности разъединены, между ними развиваются широкие диастазы. При всем этом глубоком разрушении скелета стопы ее костные элементы удивительным образом все же в основном сохраняют нормальные взаимоотношения, т. е. вся стопа как анатомо-функциональное целое не терпит никакого ущерба. Остеосклероз или периостальные реакции здесь бывают редко, если только нет осложнения остеомиелитом, а последний как раз никем достоверно при мицетоме стопы и не доказан. Об остеопорозе или атрофии костей, равно как об изменениях невротрофического характера в обычном смысле этих понятий, сказать что-нибудь определенное нет возможности, настолько глубоки изменения, которые претерпевает структура скелета стопы из-за основных деструктивных явлений.
Эти обширные рентгенологические изменения важны тем, что полностью опровергают раньше общепринятое мнение о том, что при мадурской болезни основной патологический процесс вообще ограничивается одними только мягкими тканями, а скелет стопы будто бы остается пощаженным. Такой традиционный ошибочный взгляд в старой медицине, еще до рентгенологического изучения этой болезни, очевидно, возник на том основании, что слишком благоприятно протекает вся болезнь и сохраняется опорная функция конечности. Рентгенологическая картина также не оставляет сомнений в том, что патологический процесс распространяется на скелет стопы не гематогенным или лимфогенным путем, а диффузно, без центра поражения в стопе, путем перехода грибковых узлов во многих местах непосредственно из мягких тканей на костный остов стопы.
В публикации совместно с С. А. Свиридовым мы показали, что при мадурской болезни весьма эффективным лечебным средством может оказаться рентгенотерапия.
Мицетома
http://radiopaedia.org/articles/mycetoma
http://radiopaedia.org/articles/maduramycosis
Мицетома
С Радиопедии.
Рисунок 21.21
Случаи и цифры