Очаговый туберкулез легких
ОТБ - клиническая форма ТБ, являющаяся собирательным клинико-морфологическим понятием; различные по патогенезу, морфологии и клинике поражения туберкулезной этиологии, при которых диаметр каждого патологического процесса не превышает поперечного размера легочной дольки (до 12 мм). Туберкулезное поражение при ОТБ ограничено (в пределах 1-2 сегментов)
ОТБ: свежий и хронический
Патогенез и патоморфология:
а) свежий очаговый туберкулез: возникает при ИДС вследствии реактивации очагов первичного ТБ или экзогенной суперинфекции; при этом реакция фагоцитов на МБТ сохраняется; чаще всего вначале МТБ проникает во внутридольковый бронх и вызывает внутридольковый казеозный панбронхит, затем происходит аспирация казеозно-некротических масс в дистально расположенные бронхиолы и альвеолы и развивается внутридольковая казеозная пневмония (очаг Абрикосова); этот очаг вначале премущественно экссудативный и может перейти в инфильтрат при прогрессировании, однако чаще становиться продуктивным
б) хронический очаговый туберкулез: при хронизации процесса вокруг очага воспаления происходят явления репарации, при этом вокруг отдельных очагов формируется фиброзная или гиалиновая капсула (очаги Ашоффа-Пуля); капсула может формироваться и при регрессии диссеминированного, кавернозного, ифильтративного и др. форм туберкулеза; признаки активного воспаления в очаге постепенно уменьшаются, а грануляционная ткань замещается фиброзной; при обострении казеозные массы в очагах могут подвергаться расплавлению и распространению через бронхи и лимфатические сосуды в другие участки легкого
Клиника: чаще протекает малосимптомно или с незначительно выраженным астено-вегетативным синдромом; характерно длительное волнообразное течение с обострениями и ремиссиями; возможно длительное покашливание без выделения или с выделением малого количества мокроты; после покашливания на ограниченном участке легкого могут прослушиваться мелкопузырчатые хрипы; при обострении хронического процесса появляются признаки интоксикации, кашель с мокротой, небольшое кровохарканье; физикальные данные, обусловленные фиброзными изменениями легких (западение надключичного пространства, сужение поля Кренига, укорочение легочного звука, жесткое дыхание, локальные сухие хрипы над зоной поражения)
Диагностика:
а) проба Манту: нормергическая (можно применить также пробу Коха, которая позволяет определиться с активностью процесса)
б) Бакисследование: баквыделение нечасто, скудное
в) Рентгенодиагностика: очаговая тень (затемнение не более 12 мм в 1-2 сегментах или 1-2 межреберьях)
1) мягкоочаговый ТБ: небольшая группа очаговых теней малой интенсивности, округлой формы, с нечеткими контурами, средней и большой величины, расположенных ограниченно, без склонности к слиянию; иногда полости распада в очаге (свежие очаги с преобладанием экссудативной реакции)
2) фиброзноочаговый ТБ: группа очаговых теней средней интенсивности, с четкими контурами, округлой формы, размеры 3-6 мм; расположены ограниченно на фоне деформированного легочного рисунка, хорошо отграниченны от окружающей ткани; не имеют тенденции к слиянию (очаги с преобладанием продуктивной реакции и дальнейшим исходом в пневмофиброз)

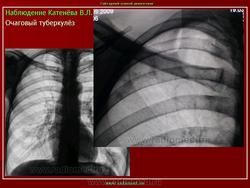
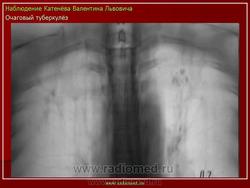
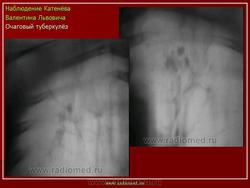
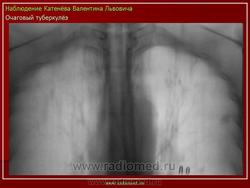

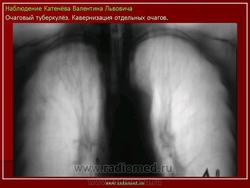
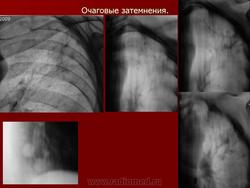
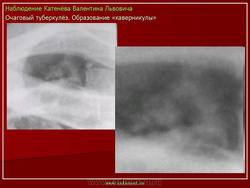
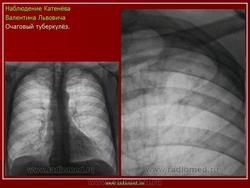
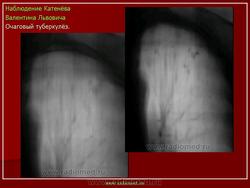
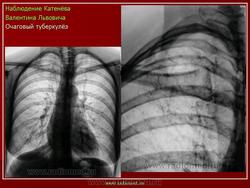
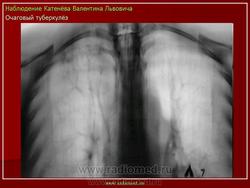
Очаговый туберкулез - это такая форма заболевания, которая характеризуется ограниченной протяженностью воспалительного процесса в легких с преобладанием продуктивного характера воспаления в организме. Протяженность обычно определяется 1-2 сегментом. Если брать рентгенологические признаки, то обычно берется пространственное поле не ниже 2 ребра, то есть когда очаговые изменения в легких находятся в верхних сегментах. Если очаговые изменения распространились ниже второго ребра - то такой процесс называется диссеминированный туберкулезом.
Очаг - это понятие патоморфологическое. Выделяют в воспалительном процессе во время туберкулеза два варианта: очаг и инфильтрат.
Очаг - это такой фокус воспаления, который размером не превышает 10 мм. Патологоанатомы разделяют их мелкие (в пределах 3-5 мм), средние (5-8 мм), крупные (10 мм). При очаговом туберкулезе эти очаги не могут быть более 10 мм, потому что при этом процессе характер воспаления - продуктивный. Здесь имеются туберкулезные бугорки, в которых находятся большое количество эпителиоидных клеток, отграничивающих казеозные, маленькие фокусы, содержащие микобактерии туберкулеза. Учитывая, что эти изменения находятся на ограниченном пространстве, эти фокусы ограничены по своему объему, соответственно, и клиническая симптоматика при очаговом туберкулезе очень и очень скудная.
Больной, как правило, жалуется только на синдром интоксикации, который обычно сопровождается появлением только субфебрилитета к вечеру. Реже больной жалуется на симптомы вегетососудистой дистонии, которые являются следствием того же синдрома интоксикации. Жалобы на ночные поты, головную боль, утомляемость, и т.д. Но обычно на фоне хорошего самочувствия, хорошей работоспособности, к вечеру у такого больного появляется субфебрильная температура. Эта форма, с такой скудной симптоматикой может тянуться у больного годами и если он не обращается к врачу, то соответственно диагноз не выявляется. В определенное время больной чувствует себя совсем хорошо - у него исчезает субфебрильная температура, нет жалоб, а весной или осенью вдруг начинается проявляться ухудшение самочувствия, проходит время и опять состояние улучшается. И только при флюорографии или рентгенографии у больного выявляют очаговый туберкулез легких. В 50-60 годы у нас очагового туберкулеза было много - в пределах 40-50% выявляли очаговый туберкулез.
С годами, в связи с применением массовой флюорографии, своевременного выявления туберкулеза, изменением иммунного фона удельный вес очагового туберкулеза падает, не смотря на высокий уровень заболеваемости туберкулезом у нас в стране (составляет 5%, в некоторых районах до 8%).
Патогенез очагового туберкулеза: на сегодняшний день однозначной гипотезы в отношении очагового туберкулеза нет. Некоторые считают, что это следствие экзогенного инфицирования (или экзогенной суперинфекции у инфицированного ранее человека, при этом попадание свежей порции микобактерии туберкулеза, попадающей, как правило, в верхнюю долю, развивается ограниченного характера фокусы воспаления, потому что человек в данном случае, ранее инфицированный или в детстве переболевший какой-то формой первичного туберкулеза инфицируется слабовирулентным штаммом на фоне хорошей реактивности организма.
Ряд специалистов считает, что это следствие ретроградного тока лимфы, у лиц, перенесших в детстве туберкулез лимфатических узлов, в которых остались остаточные изменения, после перенесенного туберкулеза в форме петрификатов, и на каком-то этапе, когда реактивность организма падает (стрессовые ситуации, респираторные заболевания - грипп и герпес), что ведет к выходу микобактерий туберкулеза из петрификатов и с током лимфы заносятся в верхние сегменты легких. По первой гипотезе очаговый туберкулез - результат экзогенного инфицирования, по второй - эндогенного инфицирования.
Характер течения очагового туберкулеза, в принципе благоприятен. Но особенность, его в том, что он склонен к волнообразному течению. Эта форма туберкулеза может развиваться годами, и больной не обращается к врачу. Эти больные, как правило, без бактериовыделения, то есть не опасны для окружающих, потому что, в очаге нет деструктивных изменений, как правило. Очаги достаточно плотные, микобактерии туберкулеза не имеют возможности при этом выхода. В общем, среди больных бактериовыделителей - максимум 3%. Даже при распаде очагов, также минимально бактериовыделение - в пределах максимум 7-10%.
Лимфома Ходжкина, очаговый туберкулёз.
Из архива профессора И.Е.Кочновой.
Продолжение.