Инфильтративный туберкулез легких.
ИТЛ - вторичная форма ТБ, распространенное поражение легких, возникающее на фоне специфической гиперсенсибилизации легочной ткани и значительного усиления экссудативной тканевой реакции в зоне воспаления.
Патогенез: прогрессирование очагового ТБ и развитием перифокального воспаления вокруг очага с формированием инфильтрата (поэтому локализуются чаще в I, II, VI сегментах легкого) при ИДС (эндогенная реактивация) или массивном экзогенном суперинфицировании.
Патоморфология:
а) при преобладании экссудативной реакции и незначительном снижении иммунитета специфическое воспаление распространяется за пределы дольки (бронхолобулярный инфильтрат - 2-3 легочные дольки);
б) при умеренных нарушениях иммунитета и формировании экссудативно-пролиферативной реакции - инфильтрат в пределах сегмента (округлый)
в) при резком нарушении иммунитета и формировании экссудативно-альтеративной реакции - поражение нескольких сегментов (облаковидный инфильтрат)
Перисциссурит - инфильтрат по ходу главной или добавочной междолевой щели.
г) при дальнейшем снижении иммунитета и формировании альтеративно-экссудативной реакции - поражение всей доли с образованием в ней множественных полостей распада (лобит), из которых инфекция вновь распространяется бронхогенным путем
Клиника:
а) бронхолобулярный и округлый инфильтраты: слабо выраженны с-мы, астеновегетативный с-м, выявляются случайно при ФГ; пораженная половина ГК отстает в акте дыхания, плеврит с напряжением дыхательных мышц, напряжение и болезненность мышц надплечья (с-м Воробьева-Поттенджера)
б) облаковидный и перисциссурит: острое начало, выраженная интоксикация, небольшой продуктивный кашель, иногда кровохарканье
в) лобит: резкое усиление интоксикации и кашля, увеличение мокроты; интоксикация периодически возрастает и уменьшается (за счет появления новых бронхогенных очагов отсева)
При б+в: + притупление легочного звука, усиление голосового дрожания, везикулобронхиальное дыхание, мелкопузырчатые (над зоной поражения) и среднепузырчатые (над полостью распада) хрипы
Зоны тревоги - места наиболее частых локализаций инфильтратов: над- и подключичные пространства, надлопаточная, межлопаточная, подмышечная области
Диагностика:
1. Проба Манту (нормергическая при бронхолоб. и округл., гиперергическая при облаков., перисцисс, в начале лобита)
2. Бактериологическое исследование: массивное бактериовыделение (максимальное при лобите), хорошие результаты МиСк и посева
3. Исследование мокроты: свежие эластические волокна (зн. полость распада), обызвествленные эласт. волокна, соли кальция (зн. обострение старых ТБ очагов)
4. Рентгендиагностика:
а) бронхолобулярный инфильтрат: ограниченное затемнение полигональной формы чаще в кортикальной зоне I, II, IV сегментов до 3 см, малая интенсивность, размытые контуры, вытянуто по направлению к корню
б) округлый: ограниченное затемнение округлой формы, средняя интенсивность, ясные не резкие контуры (в подключичной области - инфильтрат Ассманна-Редекера); от медиальных отделов затемнения к корню иногда отходит воспалительная дорожка (с-м «тенисной ракетки»); при распаде - полости в центре
в) облаковидный - неравномерное затемнение в пределах нескольких сегментов, контуры без ясных границ («растворяются» в окружающей ткани); несколько полостей распада, реже одна крупная
г) перисциссурит: затемнение треугольной формы с отчетливой нижней границей, основание - кнаружи (треугольник Сержана)
д) лобит: синдром распространенного затемнения с подчеркнутыми листками плевры (при поражении средней доли - треугольное затемнение вершиной кнаружи)
5. Лабораторные показатели: соответствуют объему поражения и интоксикации
Исходы : рассасывание, рубцовые тяжи, очаговые тени; каверна, пневмофиброз, туберкулема
Осложнения: казеозная пневмония, кровохарканье, пневмоторакс, ателектаз, туберкулезный менингит, плеврит.




Инфильтративный туберкулез легких характеризуйся наличием в легких туберкулезного инфильтрат- бронхопневмонического воспалительного фокуса с казеозным некрозом в центре, занимающего различную площадь- от дольки до доли легкого. Развивается при очаговом туберкулезе легких- реактивации старых и прогрессировании свежих очагов. Перифокальные воспалительные изменения при этом отмечаются в окружности вновь образовавшегося казеозного или обострившегося старого очага. Инфильтративный туберкулез легких может быть результатом лимфобронхогенного распространения микобактерий туберкулеза из казеозно-измененных внутригрудных лимфатических узлов. Инфильтративный процесс в этих случаях обычно локализуется в средних и нижних отделах легких. Одним из вариантов инфильтративного туберкулеза легких является казеозная пневмония. В Международной классификации болезней Х пересмотра казеозная пневмония представлена как самостоятельная клиническая форма туберкулеза.
При инфильтративном туберкулезе легких часто развивается перифокальный плеврит, может наблюдаться туберкулез бронха. Инфильтрат в легком может рассасываться полностью без видимых остаточных изменений, чаще на его месте остаются выраженные в разной степени очаговые и фиброзные изменения. Прогрессирование процесса сопровождается деструкцией легочной ткани и формированием каверны (переход в кавернозный туберкулез).
У большинства больных инфильтративный туберкулез легких проявляется повышением температуры тела до 38-38,5°, на протяжении 5-10 дней и другими симптомами интоксикации: потливостью, снижением работоспособности. Кашель обычно незначительный, но с выделением мокроты, особенно при деструктивном процессе. Чаще, чем при очаговом туберкулезе легких, отмечается кровохарканье. При обширных инфильтратах могут определяться притупление легочного звука, изменение дыхания, хрипы в легких, особенно при распаде легочной ткани, которые быстро исчезают после начала лечения. Наиболее выражена симптоматика при казеозной пневмонии: высокая температура тела (39° и выше), адинамия, профузный пот, кашель, одышка, тахикардия, иногда кровохарканье или легочное кровотечение. При разжижении казеозных масс и формировании в легком гигантской или множества небольших полостей распада выделяется мокрота с большим количеством микобактерий туберкулеза. У части больных с ограниченными инфильтративными процессами в легких симптоматика скудная или отсутствует.
Выделяют два основных варианта течения инфильтративного туберкулеза легких: прогрессирующий и инволютивный.
Прогрессирующий вариант, характеризующийся обширными инфильтративными изменениями в легких и быстрым распадом легочной ткани, наблюдается в основном при отсутствии лечения, снижении иммунитета, сопутствующих болезнях. Повышенная температура тела постепенно снижается, уменьшается выраженность бронхолегочных симптомов или они полностью исчезают, в то время как формируются полости распада в легких и наблюдается бактериовыделение (мнимое выздоровление). После непродолжительного периода кажущегося благополучия возникает новая вспышка.
Инволютивный вариант наблюдается в условиях рационального лечения. При этом постепенно исчезают все симптомы, улучшается самочувствие, впервые 3 мес. прекращается выделение с мокротой микобактерий туберкулеза. Инволюция структурных изменений в легких (рассасывание воспаления, закрытие полости распада) происходит медленнее.
При рентгенологическом исследовании тени туберкулезных инфильтратов, как правило, имеют диаметр более 1,5 см, однородны, с размытыми границами, на фоне тени или вокруг нее часто обнаруживаются единичные очаги. В большинстве случаев в тени инфильтрата определяется распад легочной ткани в виде участка просветления без четких границ, неправильной формы, который быстро превращается в округлую каверну с плотной стенкой. Распад легочной ткани и каверна должны быть подтверждены томографией на оптимальном уровне. При инфильтратах с распадом часто наблюдаются «отточные дорожки» к корню легкого- отображение дренирующего бронха и расширенных лимфатических сосудов. В нижних отделах одного или обоих легких могут выявляться тени очагов, образующихся в результате бронхогенной диссеминации микобактерий туберкулеза.
Выделяют несколько вариантов инфильтративного туберкулеза легких.
Облаковидный инфильтрат рентгенологически характеризуется нежной слабоинтенсивной гомогенной тенью с размытыми контурами, быстрым возникновением распада легочной ткани и формированием каверны.
Круглый инфильтрат (инфильтрат Ассманна) на рентгенограмме имеет вид округлой гомогенной слабоинтенсивной тени с четкими контурами, возможен распад легочной ткани, который на ранних этапах определяется преимущественно при томографии.
Лобит- инфильтративный процесс, занимающий долю легкого, рентгенологически представляет собой тень (чаще негомогенную) с одиночными или множественными просветлениями (полостями распада), иногда больших и гигантских размеров.
Перисциссурит- поражение одного-двух бронхолегочных сегментов, расположенных вдоль междолевой щели, нередко с вовлечением в процесс междолевой плевры - выявляется на рентгенограмме в виде обширной инфильтративной тени, границы которой с одной стороны четкие, с другой- размытые.
Лобулярный инфильтрат характеризуется негомогенной тенью слившихся в один или несколько конгломератов крупных и мелких очагов, в центре которых часто выявляется распад.
При казеозной пневмонии тень более интенсивна, чем при других формах инфильтративного туберкулеза, на ее фоне часто прослеживаются сегментарные и субсегментарные бронхи, полости распада имеют неправильную форму.
Продолжение.
Инфильтративно-пневмонический туберкулез легких.
Peнтгенологически определяются,(чаще всего в верхних отделах легких инфильтративные фокусы различной величины: от 1,5 в диаметре до поражения целой доли или сегмента. Интенсивность фокусов различная, большей частью они окаймлены нечетким, размытым контуром, имеют неправильную форму, негомогенную структуру. При сегментарном и долевом поражении контуры инфильтрата будут четкими. В прилегающих участках легкого определяются очаги различной величины, сетчатость, тяжистость, воспалительная "дорожка" к корню. Инфильтративно-пневмонический туберкулез легких осложняется распадам с формированием каверны. Она обнаруживается в виде просветления в инфильтрате, имеет округлую или неправильную форму, с четким внутренним контуром.
По локализации протяженности процесса инфильтративно-пневмонический туберкулез выделяют на следующие формы: ограниченные и круглые прикорневые, облаковидные инфильтраты, перицссуриты, лобиты.
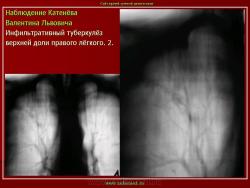
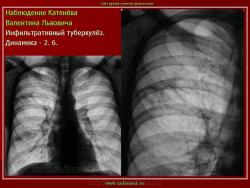
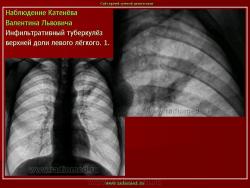
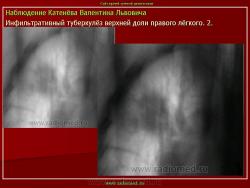
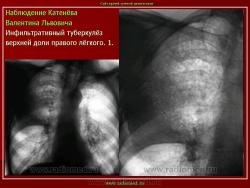
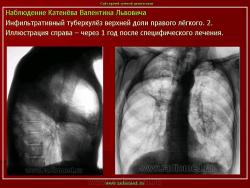
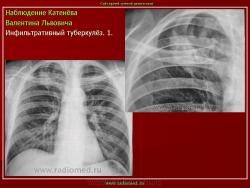
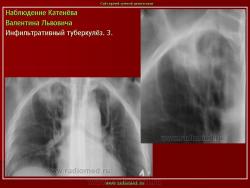
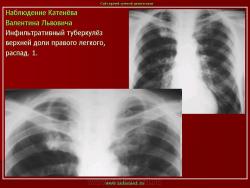
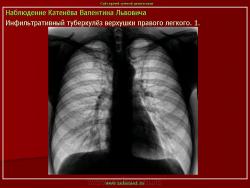
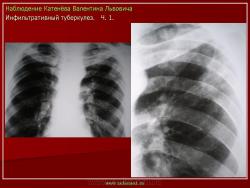
1. Инфильтративный туберкулез (обзорный снимок + томо) В верхней доле правого легкого определяются 2 фокуса, размерами 2 см.), с неровными, но четкими контурами, неоднородной структуры. Вокруг многочисленные мелкие очаговые тени, средней интенсивности, на фоне избыточного легочного рисунка.
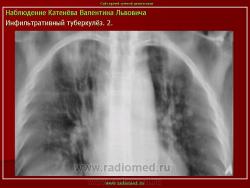
2. Туберкулезный инфильтрат с распадом. В верхней доле правого легкого определяется неоднородный участок инфильтрации, с неровными нечеткими контурами с просветлением, обусловленной полостью распада.
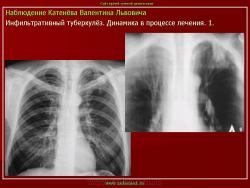
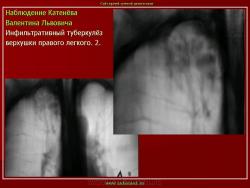
3. Рентгенограмма. В первом межреберье справа, в подключичном пространстве выявляется инфильтрат с дорожкой к корню.
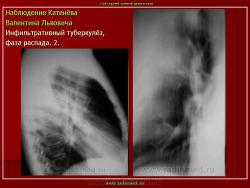
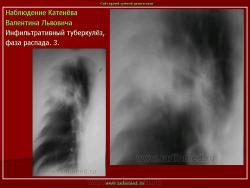
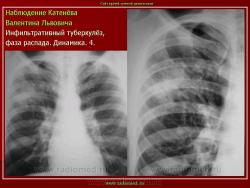
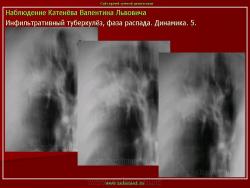
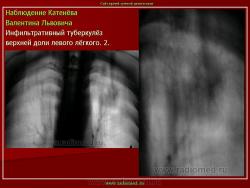
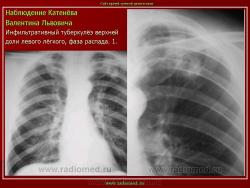
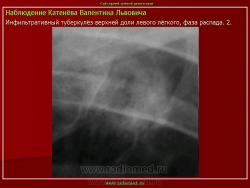
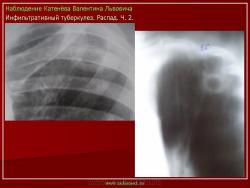
4. Инфильтративный туберкулез в правом легком в фазе распада.
В кортикальных отделах правого легкого расположен фокус инфильтрации, с нечеткими, неровными контурами, с полостью распада в центре. Фокус соединен «дорожкой» с корнем. В обеих легких видны множественные очаги бронхогенного обсеменения.
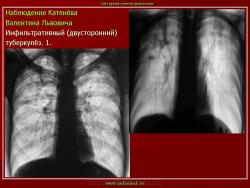
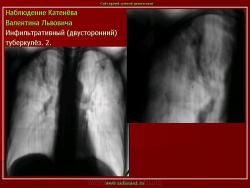
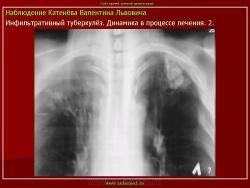
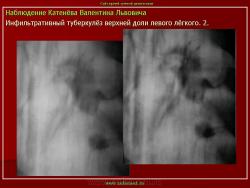
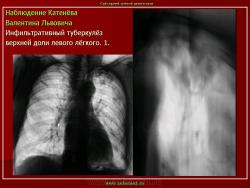
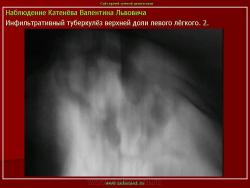
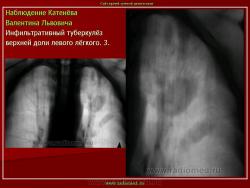
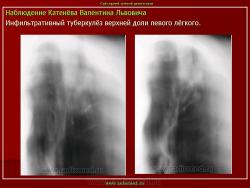
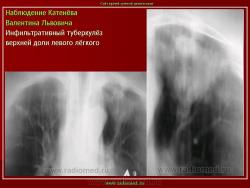
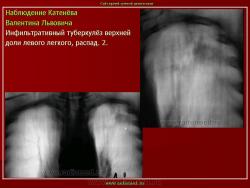
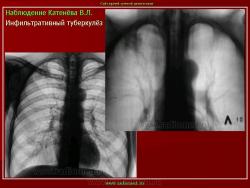
2. Инфильтративный туберкулез (обзорный снимок и томограмма). В верхней доле левого легкого определяется участок инфильтрации неправильной формы, размеров 6 х 7 см. Интенсивность участка средняя, без четких контуров
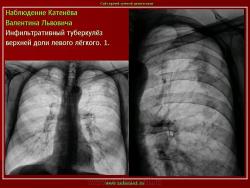
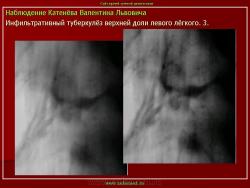
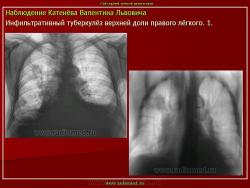
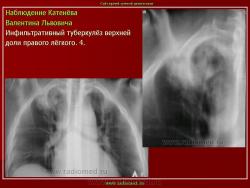
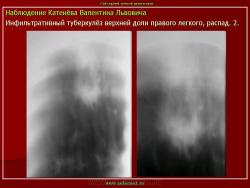
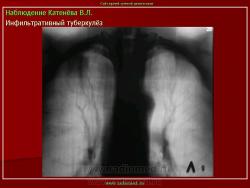
3. (обзорный снимок + томограмма). Инфильтративный туберкулез верхней доли правого легкого. В верхней доле правого легкого определяется 2 фокуса, размерами 3 на 4 и 2.5 на 3 см., средней интенсивности, с неровными и нечеткими контурами, неоднородной структуры за счет полостей распада. Вокруг расположены множественные очаги.
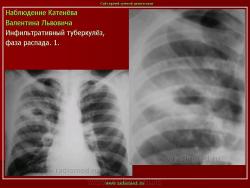
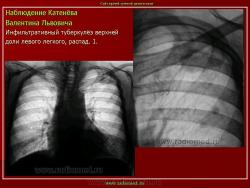
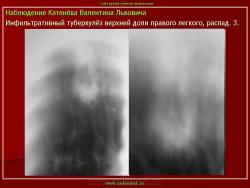
4. Перисциссурит
Игорь Евгеньевич Тюрин
Округлые инфильтраты в лёгких
http://www.spbniif.ru/schools2012/sc0904.pdf
Рентгенологическая диагностика инфильтративного туберкулеза легких
Помельцов К.В.
Понятие об инфильтратах, вошедшее в учение о развитии легочного туберкулеза благодаря работам Ассмана с 1922 г., берет свое начало в наблюдениях более раннего времени. Некоторые французские фтизиатры [Безансон (Bezanson), Бернар (Bernard), Рист (Rist) и др.] еще до немецких авторов обращали внимание на существование при туберкулезе легких ограниченных и более обширных воспалительных процессов, носящих инфильтративно-пневмонический характер. Однако все же учение об инфильтрате связывается преимущественно с Ассманом и Редекером, которые широко и детально его разработали, иллюстрировали многочисленными наблюдениями и ввели в диагностику и клинику легочного туберкулеза.
Под инфильтратом в настоящее время понимают развитие перифокального воспаления вокруг вновь образованного или обострившегося старого туберкулезного очага. Из этого определения видно, что вопрос об эндогенном или экзогенном его развитии в настоящее время не стоит так остро, как прежде, и надо считать возможным оба пути для его развития. Важно одно, что появление перифокального воспаления следует расценивать как проявление большой активности процесса и возможного начала тяжелых осложнений в виде распада и вместе с ним бронхогенного распространения туберкулезного процесса в легких.
Под клинико-рентгенологическим понятием инфильтрата подразумевают очаг и перифокальное воспаление, которые в своих взаимоотношениях тесно переплетаются между собой и представляют нечто цельное, единую рентгеноклиническую единицу (Г. Р. Рубинштейн). Эта форма легочного туберкулеза явилась предметом детального изучения со стороны клиницистов, рентгенологов и патологоанатомов, что способствовало пересмотру учения об обязательном апикальном начале и апико-каудальном распространении туберкулезного процесса в легочной ткани.
Представляет интерес статистическая характеристика динамики удельного веса инфильтративных форм среди других процессов легочного туберкулеза. Так, по данным А. И. Лапиной, видно, что среди больных активным туберкулезом органов дыхания, состоявших на учете в городских лечебно-профилактических учреждениях в 1955 и 1958 г., инфильтративный туберкулез стоит на втором месте после очаговых форм. В 1955 г. он составлял в процентном отношении от всех больных туберкулезом органов дыхания определенной возрастной группы у взрослых 21,1%, у подростков — 23,4% и детей — 4,6%.
Из приведенных цифр видно, что инфильтративные формы легочного туберкулеза встречаются часто. Отсюда становится понятна важность ознакомления с их анатомическими особенностями и клиникорентгенологическими проявлениями для наиболее раннего их распознавания, по возможности еще в закрытом периоде без распада, для предупреждения дальнейшего развития фиброзно-кавернозного туберкулеза.
Патологическая анатомия и патогенез инфильтративного туберкулеза
Раньше патологоанатомические исследования инфильтратов были очень редкими, поскольку дело касалось начальных проявлений туберкулезного процесса, которые обнаруживались случайно на вскрытии умерших от других причин. В тех же случаях, когда больной умирал в периоде выраженного прогрессирования туберкулеза, многочисленные последующие наслоения специфических изменений не позволяли ретроспективно восстановить хронологическую последовательность его развития и выявить при этом роль инфильтратов. Однако все же отдельные патологоанатомические исследования и описания инфильтратов, например первые публикации Омодеи-Цорини (Omodei Zorini), установили основные характерные особенности этих форм. Их можно кратко сформулировать следующим образом.
В большинстве начальных фаз инфильтрат представляет собой единичный фокус или группу сероватых очагов довольно плотной консистенции. Они обусловлены бронхопневмоническими изменениями типа экссудативного или десквамативного альвеолита. В менее свежих случаях участок окружен соединительнотканной капсулой с присоединением к экссудативно-пневмоническим изменениям явлений их организации. При неблагоприятном развитии изменений наблюдается склонность к казеозному перерождению в центральных участках фокуса и к размягчению, нередко с последующим образованием распада и формированием каверн. Вокруг инфильтрата расположены обычно свежие очаги экссудативного и продуктивного характера, объединенные перифокальной зоной воспаления.
По существу это прежнее морфологическое описание инфильтрата не изменилось, к нему лишь добавлены отдельные детали, многие из которых очень существенны для правильного понимания всего разнообразия инфильтративных форм в различные фазы их развития. Это оказалось возможным сделать благодаря широкому развитию современных хирургических методов — резекции легкого и его частей, которые позволяют детально сопоставлять анатомические, рентгенологические и клинические данные на различных этапах формирования как распространенных, так и ограниченных туберкулезных процессов, в том числе инфильтратов. Так было подтверждено старое положение о волнообразном течении туберкулеза со сменой вспышек и затихания процесса. Однако подмечено, что число обострений и рецидивов у клинически излеченных больных наблюдается сейчас значительно реже.
При полноценной длительной современной химиотерапии процент реактивации процесса с развитием чаще всего инфильтративных изменений колеблется в среднем у взрослых от 5 до 10% (Н. А. Шмелев, И. Г. Занкисова, В. Р. Левин и др.); у детей с первичными формами туберкулеза равен 1—2 % (М. П. Похитонова) и при вторичных процессах у подростков — около 15% (С. Д. Папорищ). Установлено также, что при инфильтративно-пневмоническом туберкулезе преобладают перифокальные изменения, которые доминируют в клинической картине этих процессов и свидетельствуют о повышенной реактивности организма. Этим они в основном отличаются от очаговых форм туберкулеза.
Определены различные типы возможных перифокальных реакций от отека, гиперемии, альвеолярного серозного и фибринозного экссудата до возникновения творожистого некроза и развития казеозной пневмонии. Это объясняет различное течение и исходы многих инфильтративно-пневмонических процессов. Выделена определенная разновидность инфильтративно-пневмонического туберкулеза в виде туберкуломы без наличия перифокальных изменений. Этот термин получил широкое распространение для обозначения округлых инфильтратов в периоде их инволюции, когда перифокальный экссудат рассосался, и произошло отграничение пневмонического фокуса, или для фокусов, рост которых с самого начала их развития вследствие иммунологических особенностей организма протекал без перифокальных изменений.
В настоящее время хорошо изучена и морфологическая картина обострения старых туберкулезных очагов. Очаговый туберкулез не всегда связан с новой экзогенной аэрогенной инфекцией, а часто зависит от обострения более давних, иногда остаточных туберкулезных изменений. Это положение в полной мере относится и к инфильтративнопневмоническим формам легочного туберкулеза, которые в подавляющем числе наблюдений являются ранней или поздней вспышкой уже существовавших изменений.
Повторные морфологические исследования последнего времени, проведенные И. С. Левенбук под руководством А. И. Струкова, подтвердили прежние данные В. Г. Штефко относительно последовательного проявления при обострении туберкулезного очага четырех главных фаз.
Первая фаза обострения выражается воспалительной инфильтрацией капсулы очага лимфоцитами и сегментоядерными лейкоцитами. В это время в отдельных участках капсулы возможно ее значительное разрыхление и даже распад составляющих ее коллагеновых волокон. В окружающей и прилегающей к очагу легочной ткани можно отметить полнокровие сосудов, небольшой отек ткани со скоплением белкового выпота в просвете альвеол, т. е. начальные явления серозного воспаления.
Во второй фазе обострения отмечается проникновение лейкоцитов во внутренние слои капсулы и внедрение их в массу творожистого некроза. При значительном скоплении лейкоцитов под капсулой в этих участках возможно расплавление плотного казеоза вследствие протеолитического воздействия распадающихся лейкоцитов. Таким образом, при первой и второй фазах обострения воспалительные процессы в основном не выходят за пределы капсулы очага и ограничиваются небольшим коллатеральным воспалением в виде отека и гиперемии.
В третьей фазе обострения наблюдается вовлечение в патологический процесс лимфатических путей вокруг обострившегося очага. Это ведет к развитию лимфангоитов по ходу внутридольковых, межлобулярных перегородок, вдоль бронхов и сосудов. Вначале отмечается лимфоидная, неспецифическая клеточная инфильтрация в лимфатических сосудах, а в более поздние периоды — формирование туберкулезных бугорков или очажков с творожистым некрозом.
На выход туберкулезного процесса за капсулу очага и на участие лимфатической системы при обострении туберкулезных очагов впервые обратил особое внимание В. Г. Штефко. А. И. Абрикосов также определенно подчеркивал, что распространение туберкулезного процесса в легких по лимфатическим сосудам имеет очень большое значение, что дает основание говорить даже об особом лимфангиотропизме туберкулезного вируса. Такое же мнение высказывает и А. И. Струков.
Развитием туберкулезного панбронхита определяется четвертая фаза обострения старых очагов с разрушением стенки бронха. Это открывает наиболее характерную для туберкулеза возможность бронхогенного рассеивания процесса и формирования новых очагов, как путем контакта, так и по бронхиальному дереву в соседних и в более отдаленных участках легкого.
При инфильтративно-пневмонических формах развивающиеся, как правило, массивные перифокальные реакции различного типа обычно объединяют отдельные группы вновь образованных очагов и образуют сливные фокусы. Они могут быть вначале единичными образованиями, расположенными в самых различных участках легочной ткани. Однако чаще ограниченные инфильтраты развиваются в верхних половинах легочных полей, преимущественно справа. Их более частую локализацию в верхних долях, особенно в I и II сегментах, а также в верхушках нижних долей — в VI сегментах — можно связать с большим числом остаточных изменений после первичных форм и общей тенденцией туберкулезных формирований менее полно рассасываться, а следовательно, и обостряться в апикально-дорсальных отделах легких.
Течение и исходы инфильтративно-пневмонических изменений могут быть благоприятными и неблагоприятными. В первом случае процесс затихает, что выражается в рассасывании альвеолярного перифокального экссудата вокруг очагов, которые сами постепенно уменьшаются в размере. В окружающей легочной ткани возникают склеротические изменения и на месте инфильтрата образуются сначала очаговофиброзные, а с течением времени иногда только фиброзные изменения. В других случаях менее полной инволюции зона перифокального воспаления рассасывается, но конгломераты очагов только осумковываются и процесс, затихая, принимает вид небольших хорошо инкапсулированных казеозных очагов.
При неблагоприятном течении инфильтративных фокусов возможны два варианта. Во-первых, творожистый некроз может прогрессировать в участках перифокального воспаления и дать развитие казеозной пневмонии. Во-вторых, возможно расплавление и распад творожистых центров, вокруг которых вторично развивается перифокальное воспаление. Появление каверн обычно знаменует собой новый этап в развитии туберкулезного процесса и сопровождается распространением его с моносегментарных легочных изменений в полисегментарные или долевые процессы.
Рентгенологические картины обострения старых туберкулезных изменений
Для понимания развития и формирования отдельных инфильтративно-пневмонических форм легочного туберкулеза с их характерными рентгенологическими особенностями следует остановиться прежде всего на рентгенологической картине обострений старых туберкулезных изменений.
Обострение очагов в рентгенологическом изображении наиболее полно было изложено А. Е. Прозоровым в его работе, опубликованной в 1935 г. Это исследование не потеряло до сих пор своего большого значения, хотя оно и обогатилось новыми весьма ценными наблюдениями. Это предвидел А. Е. Прозоров, так много внесший в область фтизиорентгенологии своим последним выводом в этой работе: «Описанные картины экзацербации реинфектов, по-видимому, не исчерпывают всех форм рентгенологического проявления ее».
Как известно, А. Е. Прозоров выделил два типа обострений старых очаговофиброзных туберкулезных изменений. К первому из них отнесено образование вокруг обострившегося очага перифокально-инфильтративных изменений; ко второму — преимущественное развитие свежего воспалительного уплотнения межуточной ткани. Первый тип изменений чаще всего наблюдается при обострении очагов в легочной ткани, расположенных проекционно под ключицей. Второй тип отмечается преимущественно при обострении очагов на верхушках.
Клинико-рентгенологические наблюдения показывают, что на тип обострения и на форму проявления этих изменений влияет прежде всего иммунобиологическое состояние организма. При выраженном аллергическом состоянии организма или отдельных участков ткани легкого встречается чаще первый тип обострения (В. А. Равич-Щербо). Второй тип рентгенологических изменений наблюдается при более спокойной реакции тканей. При этом качество реакции не является постоянным, и в развитии процесса обострения виден иногда переход одного типа изменений в другой.
На характер рентгенологической картины обострения в сильной степени влияет и состояние легочной ткани, в которой происходит вспышка процесса. Так, верхушечные изменения развиваются обычно в бедной воздухом рубцово и ателектатически измененной легочной ткани. Поэтому контраст между тенью обострившегося очага и близлежащими участками легочной паренхимы здесь значительно понижен. Кроме того, очаговые тени верхушечных изменений большей частью бывают множественными, лежат близко друг к другу, и, наслаиваясь друг на друга, не обеспечивают ясной картины изолированности изменений.
Иные условия чаще имеются при обострении очагов в нижележащих участках легкого. Их более нормальная прозрачность и возможность больших контрастов создают лучшие условия для отображения реактивных процессов. Обострение очагов типа перифокального воспаления А. Е. Прозоров разделили на три последовательные фазы. Смена этих явлений считалась им закономерной и отличалась в разных случаях лишь продолжительностью.
Первая фаза, названная фазой коллатеральной гиперемии, характеризуется следующей рентгенологической картиной. Вокруг кальцинированной изолированной очаговой тени появляется добавочная очень нежная гомогенная тень. При одиночном очаге она имеет правильную шарообразную или овальную форму. Тень эта малоинтенсивна и не заслоняет собой продольной тени сосудов четвертого деления. Она ясно выделяется среди нормальной легочной ткани и на снимках выявляется на фоне ребер. Ее очертания не отчетливы и нет резкой границы между ней и легочной тканью. В ее центре обычно лежит старый очаг.
В некоторых случаях после обострения, сравнивая полученный в этот момент снимок с прежними рентгенограммами, можно отметить уменьшение размеров и интенсивности тени старого очага как выражение начинающейся декальцинации и рассасывания его. Однако, по нашим наблюдениям, по истечении трех недель, являющихся обычным сроком длительности этой фазы, перестает отмечаться его тень. Рассасывание очага может наступить и в более короткое время. Сравнивая эту картину с патологоанатомическими данными, можно думать, что появление нежной теневой зоны связано с гиперемией и отеком прилежащих альвеол.
Во второй фазе обострения к гиперемии и отеку тканей вокруг очага присоединяется клеточная инфильтрация. Первоначальная нежная тень, окружающая старый очаг, становится более интенсивной и в ней скрываются остатки теневого изображения старого очага и продольные тени проходящих здесь сосудов. Резко меняется и ее граница, которая делается более размытой. Тень увеличивается в размерах. Иногда она теряет свое правильное округлое очертание, вытягиваясь в овальное образование, реже она приобретает неправильную форму. Последнее наблюдается чаще при остротекущих процессах.
По длительности эта фаза вторичного инфильтрата (термин А. Е. Прозорова) является наиболее непостоянной и может быть весьма продолжительной. Одной из характерных особенностей этой фазы является колебание интенсивности этих воспалительных изменений. На это указывают те изменения в величине и плотности тени таких вторичных инфильтратов, которые наблюдаются почти в каждом случае. К этой фазе обострения можно отнести возникновение и развитие так называемых поздних вторичных инфильтратов, описанных Редекером, а также часть тех ранних инфильтратов, которые за недостатком анамнестических данных и ясных рентгенологических признаков считаются возникшими на интактной почве.
В третьей фазе обострения наблюдается образование новых очагов. Можно определенно сказать, что их возникновение происходит уже тогда, когда рентгенологически обнаруживается еще фаза клеточной инфильтрации. В пользу этого говорит отмечаемая в некоторых случаях изменчивая картина зоны перифокального воспаления. В те моменты, когда она становится менее интенсивной, начинают выступать мягко очерченные очаговые тени, которые снова скрываются при новом нарастании инфильтрации.
В этой фазе могут наблюдаться два типа образования новых очаговых теней. Первый, более благоприятный, связан с инволюцией инфильтративных явлений. Начиная слабеть с периферии, тень их постепенно уменьшается по направлению к центру и затем совсем исчезает. На ее месте выявляется группа мягко очерченных очаговых теней, средних по величине, полиморфной или овальной конфигурации. Они имеют вид свежих продуктивных ацинозных и нодозных очагов, которые располагаются вблизи фокуса. На рентгенограммах тени новых очагов находят лежащими обычно на полупрозрачной диффузно затемненной остаточными инфильтративными изменениями легочной ткани.
Второй тип образования очагов связан с менее благоприятным течением процесса обострения. При нем возникает значительно большее количество новых очаговых образований, располагающихся в окружающих участках легочной ткани. Эти тени вновь формирующихся очагов начинают обнаруживаться на рентгеновском снимке еще тогда, когда тень клеточной инфильтрации ясно видна и не имеет тенденции к рассасыванию. В таких случаях тени мягко очерченных очагов появляются в более слабой по интенсивности периферической зоне инфильтрата или в прилежащих участках нормальной легочной ткани.
По краю неправильно очерченного контура инфильтративного фокуса удается видеть мягкие тяжеобразные и удлиненные тени от воспалительно уплотненных стенок бронхов, особенно в направлении к корню легкого. Здесь же, особенно в случаях бурно прогрессирующих процессов, встречаются нежные сети из извитых, неравномерных по интенсивности, переплетающихся между собой тонких тяжеобразных теней. Они являются отображением воспалительных изменений в межуточной ткани легкого и указывают на уплотнение соединительнотканных трабекул легочных долек и междольковых перегородок. В них нельзя различить отдельных теневых образований от измененных лимфатических сосудов и лежащих в их стенках грануляционных очагов. Это определяется только гистологически.
Тени уплотненной межуточной ткани, увеличиваясь в направлении к корню и переплетаясь с тенями усиленного сосудисто-бронхиального легочного рисунка, принимают вместе с инфильтратом обычно общую форму нерезко ограниченной клинообразной фигуры. Своей острой вершиной она бывает связана с тенью корня легкого. В ее тени образуются хорошо заметные и более широкие полосы, часто располагающиеся парно и имеющие все признаки теней стенок бронхов, уплотненных под влиянием перибронхиальных изменений. С этого момента возникают обычно и новые бронхогенные метастазы в прилежащих участках легочной ткани с образованием многофокусных инфильтратов облаковидного типа или сегментарных и долевых инфильтративно-пневмонических процессов.
При обострении старых верхушечных процессов наблюдается несколько другая рентгенологическая картина. Здесь тень инфильтрата не определяется. Поэтому наличие теней воспалительно уплотненной перибронхиальной и периваскулярной ткани, идущих по направлению к головке корня легкого в медиальных отделах первого и второго межреберий, является первым рентгенологическим симптомом обострения старого верхушечного процесса. Правда, эти рентгенологические изменения отмечаются позднее, чем начинаются клинические явления вспышки, и очень походят на второй тип обострения, описанный А. Е. Прозоровым и В. Н. Штефко как явление ограниченного лимфангоита.
Об этих изменениях мы уже упоминали в разделе о гематогенно-диссеминированном и очаговом туберкулезе, когда указывали на рентгенологическую симптоматику прогрессирования этих форм. Поэтому здесь следует лишь кратко суммировать основные рентгенологические признаки, наблюдаемые при этом виде обострения. Они складываются обычно в следующую рентгенологическую картину.
Изменения располагаются в латеральном отделе подключичного пространства и представлены нерезко очерченной гирляндообразной изогнутой полосой, спускающейся из-под ключицы по направлению к наружным участкам этого отдела легких. Интенсивность теней этих тонкопетлистых сетчатых изменений не везде одинакова и уменьшается книзу. В верхних ее отделах находятся тени старых очагов, откуда и берут начало гирляндообразные тени. На их протяжении видны иногда мягкоочерченные тени свежих продуктивных очагов.
Выбор названия «ограниченный лимфангоит» для второго типа обострения старых очагов преследовал цель подчеркнуть своеобразность распространения воспалительных изменений не в сторону корня по перибронхиальной и периваскулярной ткани, а в межуточной ткани внутреннего отдела плевро-кортикального слоя легочной ткани. Этот тип обострения реже комбинируется с развитием выраженных инфильтративно-пневмонических фокусов паренхиматозного характера, редко сопровождается бацилловыделением; субъективные жалобы и общие клинические данные часто неясны до момента рентгенологического исследования.
Изложенные картины обострений старых фиброзноочаговых туберкулезных изменений являются основой для понимания путей развития процесса и образования инфильтративно-пневмонических форм туберкулеза. Однако в повседневной практике не всегда удается видеть последовательную смену отдельных фаз того или иного типа обострений, которые к тому же не в каждом случае обязательны и раздельно проявляются.
Чаще многие периоды развития вспышки выпадают, и больной направляется для рентгенологического исследования уже со сформировавшимися изменениями. Тогда бывает труднее восстановить весь ход образования инфильтративно-пневмонических процессов, которые, хотя и реже, но могут быть обусловлены новой массивной экзогенной суперинфекцией. Кроме того, часто наблюдается наслоение одного обострения на уже несколько стихшую предыдущую вспышку. Это еще больше затрудняет правильную оценку свежести развившихся инфильтративно-пневмонических изменений.
Решение этих и других вопросов, возникающих при рентгенологической трактовке явлений обострения и образования различных форм инфильтративно-пневмонического туберкулеза, может быть облегчено учетом ряда моментов, помимо данных расспроса больного и клинического исследования.
Не следует упускать из виду, что более ранним периодом вспышки, как уже было указано, надо считать лимфангоитические изменения. Только после их развития в интерстициальной межуточной ткани и последующего образования очаговых теней наступает обычно обострение в виде перифокальных инфильтративно-пневмонических явлений. Гораздо реже начальные рентгенологические проявления вспышки бывают сразу представлены инфильтративными изменениями вокруг старых очагов. Это наблюдается преимущественно при возникновении обострения вокруг еще не потерявших активность туберкулезных очагов.
Отсюда следует, что рентгенологический анализ любого инфильтрата должен быть тщательным с целью уяснения фона, на котором он развился. При установлении в его области или рядом с ним старых очагов приходится предполагать, что начальные явления обострения были пропущены. Как известно, такого рода инфильтраты, по терминологии Редекера, получили наименование поздних инфильтратов. При образовании инфильтративно-пневмонических изменений в интактных участках легкого они по предложению Ассмана носят название ранних инфильтратов.
Для решения этого вопроса необходимо использовать дополнительное томографическое исследование, при этом чаще всего убеждаешься в наличии старого фона при инфильтратах, так как выявляются старые очаги, фиброзные тяжи и плевропульмональные рубцы звездчатой формы. При наслоении новых инфильтративно-пневмонических изменений на более старые в этом участке обычно обнаруживаются крупные хорошо отграниченные экссудативно-казеозные очаги и конгломераты их. Уяснение морфологического строения инфильтрата имеет важное клиническое значение: оно определяет степень его возможной инволюции, выбор и продолжительность терапии. При ранних инфильтративных процессах явления репарации происходят быстрее и совершеннее, чем при поздних инфильтратах.
Кроме того, следует всегда учитывать, что морфологические изменения при первой и второй фазах обострений совершаются главным образом внутри очага и не выходят за его пределы. Из этого следует, что нельзя ожидать сразу заметного рентгенологического изменения или увеличения размеров очагов в самом начале появления общих клинических симптомов туберкулезной интоксикации. Эти симптомы могут развиться без ясно наблюдаемой перемены в рентгенологической картине; поэтому необходим последующий тщательный рентгенологический контроль и использование послойной методики исследования.
Как уже указывалось, последняя бывает совершенно необходимой при наличии значительной протяженности заглохших фиброзных и очаговых изменений, находящихся наиболее часто в области верхушек легких. При отсутствии признаков активации в участках расположения старых очагов должны быть продолжены клинико-рентгенологические поиски других локализаций туберкулезного процесса и вне органов дыхания. В случаях наличия единичных кальцинированных стационарных очагов в легком приходится нередко брать под сомнение специфическую природу интоксикации.
Зная некоторые патологоанатомические данные при картине обострения, не следует, однако, их переоценивать в рентгенологическом изображении. Так, например, известно, что при первой и второй фазах обострения, которые хотя и ограничены капсулой очага, в соседней к нему легочной ткани все же возникают небольшие явления гиперемии и отека.
Однако ошибочно думать, что эти незначительные изменения в виде серозного воспаления могут находить свое рентгенологическое отображение. Их обычно не видно и они не имеют ничего общего с той тенью от округлой зоны коллатеральной пневмонии, которая описана А. Е. Прозоровым как своеобразный тип перифокальной реакции. Это наблюдается обычно при формировании округлых инфильтратов, когда выпадает последовательная смена отдельных фаз обострения и сразу возникают вокруг всего очага инфильтративные явления.
Наконец, в связи с вопросами обострения уместно остановиться вообще на общей клинико-рентгенологической трактовке активных легочных туберкулезных процессов. К ним прежде всего следует относить все недавно возникшие туберкулезные процессы в легких. Важным признаком активности процесса является наблюдаемая эволютивность туберкулезных изменений. Это относится не только к увеличению прежних туберкулезных образований, но и к добавлению к ним новых формирований. Аналогичное значение имеет рассасывание существующих изменений. Являясь по существу положительным явлением, оно в то же время указывает на эволютивность процесса: его неустойчивость и возможность новых обострений.
Активной формой туберкулеза, несомненно, следует считать всякое обширное поражение, в особенности при наличии каверн. Это относится в равной степени к процессам с ограниченной протяженностью, но с сохранением каверн. Признаком активности туберкулезных изменений в рентгенологическом изображении является расплывчатость очертаний границ очаговых теней, что указывает на их воспалительный характер или наличие вокруг них перифокальных инфильтративно-пневмонических реакций.
То же относится к неясно очерченным и утолщенным линейным теням тяжистого и сетчатого вида как выражение лимфангоитических изменений в перибронхиальной, периваскулярной и межуточной легочной ткани в области старых формирований. Это относится главным образом к изменениям мелкоячеистого вида, расположенным в надключичном пространстве, под ключицей, в кортикальных участках легочных полей у межсегментарных границ и междолевых борозд.
Оценка перечисленных рентгенологических признаков активности возможна только по рентгенографическим данным и при учете качества снимка и расположения туберкулезных изменений по отношению к трубке и пленке. При томографии должна быть проявлена особенно большая осторожность в оценке дополнительных данных. Сам принцип этой методики, основанный на «размывании» теней от образований, находящихся вне среза, может привести к искажению характера исследуемых изменений.
Рентгенологические картины инфильтративно-пневмонических форм
Инфильтративно-пневмонический туберкулез объединяет различные анатомические и клинико-рентгенологические формы, отличающиеся по своей патоморфологической сущности, по клиническому проявлению и степени распространенности изменений. Однако, несмотря на их большое разнообразие, все они характеризуются главной общей особенностью — обязательным наличием выраженных воспалительных перифокальных реакций. В рентгенологической картине это довольно легко определяется по значительной протяженности процесса, что обычно указывает на экссудативный тип легочных изменений. Но поскольку отсутствует возможность рентгенологического определения характера развивающихся в инфильтративном фокусе перифокальных явлений, естественно, что для суждения о качестве этих изменений прежде всего необходим учет всей клинической картины заболевания.
Помимо этого, нужно тщательное наблюдение за последующим течением и исходами обнаруженных изменений для уяснения их характера. Рентгенологический контроль в этом отношении является нередко ведущим и часто определяющим методом исследования. Это необходимо иметь в виду, особенно при современной антибактериальной терапии, которая быстро ликвидирует интоксикацию и подавляет субъективные и объективные симптомы заболевания.
С клинико-рентгенологической точки зрения рационально выделять три формы инфильтративно-пневмонического туберкулеза. В первую группу можно отнести изолированные инфильтративные фокусы, облаковидного типа инфильтраты, сегментарные и долевые инфильтративно-пневмонические процессы. Несмотря на то, что объединение этих типов инфильтративно-пневмонических форм туберкулеза основано главным образом на учете протяженности и локализации изменений в тех или иных частях легкого, оно важно для практики, так как часто отражает одновременно и тяжесть поражений.
Кроме того, вся эта группа процессов связана единым патогенезом, т. е. развитием обострения с появлением перифокальных экссудативных паренхиматозных изменений и распространением процесса на прилежащие и другие участки легкого, главным образом по бронхогенным путям. Все эти виды легочных туберкулезных изменений можно объединить в группу бронхолобулярного типа инфильтративнопневмонических процессов.
Вторую группу составляют округлые инфильтраты Ассмана и туберкуломы. Они обусловлены своеобразием иммунологического состояния организма и перифокальных реакций или представляют собой фазы затихания предыдущей группы процессов с рассасыванием перифокального экссудата и отграничением пневмонических изменений. Их можно охарактеризовать как округлые туберкулезные фокусы. Наконец, в третью группу возможно выделить казеозные пневмонии с характерными, больше клиническими, чем рентгенологическими проявлениями и течением туберкулезного заболевания.
Бронхолобулярные инфильтраты
В прежние годы описание рентгенологической картины инфильтратов обычно начиналось с характеристики инфильтративных очагов типа Грау. Как известно, в 1918 г. Грау описал рентгенологическую картину очаговых туберкулезных изменений в подключичном пространстве. При рентгенологическом исследовании в этих отделах могут отмечаться нерезко контурированные и слабые по интенсивности тени ограниченных уплотнений легочной ткани. Для лучшего их выявления при просвечивании рекомендовалось полное отведение теней лопаток в сторону, откинутое положение туловища больного назад, короткое покашливание больного и исследование его также при вентродорсальном направлении лучей.
На рентгенограмме эти изменения отображаются тенями неправильной, несколько вытянутой формы с мягко очерченными контурами величиной 1—2,5 см. Как правило, они делятся на части проходящей через них полупрозрачной прямой или вилкообразной полоской бронха. Это деление в отдельных местах выявляется настолько ясно, что иногда весь небольшой фокус принимает вид конгломерата из двух или трех нерезко контурированных очагов. Окружающий легочный фон мало изменен: отмечается лишь незначительное понижение прозрачности легочной ткани по наружному краю уплотнения, где также несколько усилен легочный рисунок без подчеркнутости проекций бронхов.
Сравнивая эти изменения с многочисленными клинико-рентгенологическими наблюдениями последних лет, относящимися к изучению начальных проявлений легочного туберкулеза у взрослых, нельзя усмотреть разницы в теневой картине «инфильтратов типа Грау» от рентгенологических изменений при вновь образованных свежих очагах.
Это хорошо иллюстрируют работы И. Е. Кочновой, Р. Я. Сендеровой, И. И. Берлина и К. В. Помельцова, Мальмроз и Хедвала, Икерта (Ickert) и др. Они показывают, что возникающие единичные основные элементы при начальных очаговых формах туберкулеза рентгенологически имеют вид типичных бронхолобулярных очагов, имеющих другую клинику, чем инфильтраты, и иное течение с выраженной склонностью к инволюции.
Кроме того, в рентгенологическом отношении они полностью идентичны с теми схематическими зарисовками, которые привел А. И. Абрикосов в своей фундаментальной диссертационной работе на эту тему в 1904 г. Исходя из высказанных здесь соображений, мы теперь не относим единичные инфильтраты типа Грау, по существу бронхолобулярные очаги А. И. Абрикосова, к инфильтративно-пневмоническим формам легочного туберкулеза, а включаем их в очаговый туберкулез легких.
Ограниченные инфильтраты
К ограниченным инфильтративным процессам, имеющим протяженность небольшой части сегмента, следует относить не единичные очаги, а группы из нескольких бронхолобулярных очагов. Их формированию могут предшествовать различные изменения, возникающие при распространении процесса в межуточной ткани в третьей и четвертой фазах обострения, описанных патологоанатомами.
В этот период они становятся доступными для рентгенологического выявления, поскольку возникающие изменения выходят за границы обострившихся старых очагов. В одних случаях прединфильтративные изменения бывают представлены лимфангоитами в виде гирлянд ообразно-сетчатых теней, идущих книзу или кнаружи от места обострения. Это наблюдается преимущественно при распространении процесса в интерстициальной ткани по кортикальной части лимфатической системы. В отдельных случаях до образования инфильтративного фокуса могут возникать хорошо определяемые полигональные многогранные фигуры, представляющие собой тени уплотненных междольковых перегородок.
Наконец, при прогрессировании процесса по глубокой части лимфатической системы образуются типичные перибронхиальные и периваскулярные линейные тени, направленные преимущественно к центру. Они несколько напоминают хорошо известные «отточные дорожки» к корню, но отличаются менее компактными и интенсивными тяжистыми тенями, чем те, которые встречаются вдоль дренажных бронхов, связанных с кавернами.
Вслед за появлением того или иного типа лимфангиоитических изменений при развитии инфильтрата происходит быстрое, иногда в течение 5—7 дней, формирование очаговых теней. Вначале они плохо определимы, так как располагаются вдоль сетчатых или линейных полосок, которые узловато утолщаются и становятся вследствие этого более широкими и плохо очерченными. Затем, также быстро, а иногда одновременно с этими изменениями, возникают в преимущественном направлении тока лимфы крупные очаговые тени, группирующиеся в небольшие отдельные конгломераты.
Их вид и расположение вокруг бронха вначале ничем не разнятся от описанной выше рентгенологической картины группы свежих бронхолобулярных очагов. Однако их быстрое слияние и особенно появление общей объединяющей тени заставляют трактовать их не как очаговую форму туберкулеза в фазе инфильтративной вспышки, а как образующийся ограниченный инфильтрат.
Наиболее часто отдельные инфильтративные фокусы небольшой протяженности расположены в верхних полях и ближе к дорсальным участкам легкого, где больше всего скапливается остаточных изменений после благоприятно протекающих различных форм легочного туберкулеза. Они лежат преимущественно эксцентрично к центру обострения. При томографическом исследовании в толще инфильтрата определяются старые включения, которые редко бывают окружены равномерной зоной инфильтративно-пневмонического уплотнения одинаковой толщины.
Это можно объяснить общей склонностью распространения поражений при прогрессировании туберкулезного процесса, прежде всего по ходу меньше всего измененных лимфатических путей в направлении к прилежащим наиболее здоровым участкам легкого.
Тени инфильтративных фокусов имеют преимущественно вытянутую и неправильную форму. При продольной их проекции она нередко приближается к треугольной фигуре с более узкой вершиной, направленной к корню. При осевой проекции такие конусовидные бронхолобулярные уплотнения дают округлые и более интенсивные тени. Эти изменения в форме и интенсивности теней при многоосевом исследовании отличают их от круглых инфильтратов.
Плотность теней отдельных инфильтративных фокусов может быть весьма различной. Это зависит прежде всего от локализации инфильтрата в толще ткани легкого ближе или дальше от экрана или пленки. При близком расположении интенсивность их теней значительна, и они легко определяются на фоне легочных полей и даже теней ребер. В таких случаях на них не видно сосудистых теней легочного рисунка в продольной и осевой проекции.
При локализации в задних отделах легкого при переднем осмотре они дают гораздо менее интенсивные тени, плохо просвечивают через реберные тени и даже могут быть не замечены в наружных участках легочных полей. В таких условиях их малоинтенсивные тени не перекрывают легочный рисунок, который богато наслаивается на них из передних отделов легкого.
Несмотря на значительную плотность тени при единичных инфильтративных фокусах, она не бывает гомогенной. Где бы они ни располагались, в них всегда видны более уплотненные и более прозрачные участки. Нельзя считать, что наиболее плотные участки в них соответствуют казеозным, а менее уплотненные — инфильтративнопневмоническим или ателектатическим изменениям. Поскольку не удается определять рентгенологически качество экссудативных перифокальных явлений, неодинаковую интенсивность тени в пределах инфильтрата приходится связывать главным образом с разной толщей уплотненной ткани.
Границы отдельных инфильтратов бывают, как правило, неровными. Это зависит от большего или меньшего выступания отдельных очагов или целых групп их за контур основной объединяющей тени инфильтрата. Местами, преимущественно кверху или в сторону от фокуса, могут определяться отдельные отроги тени, которые заканчиваются размытыми границами из-за сетчатоочаговых изменений. Это придает границе тени инфильтрата неправильные очертания и размытые контуры.
В прилежащих к туберкулезному инфильтрату участках легких обычно отмечаются или развиваются те или иные специфические тенеобразования. Это является важной дифференциально-диагностической особенностью, отличающей их от других пневмонических процессов различной этиологии.
Помимо старых туберкулезных изменений, часто лежащих около инфильтрата или в области его, что лучше всего определяется томографически, наблюдаются и другие, более недавнего периода, формирования. К ним относятся очаговые изменения, располагающиеся по наружному краю инфильтрата, и отдельные его отроги, выступающие в прилежащую ткань легкого, раздельно или группами расположенные очаги на некотором отдалении от инфильтрата и перибронхиальные воспалительные изменения в направлении к корню.
Все эти изменения наряду со значительной интенсивностью тени специфического фокуса создают довольно типичную рентгенологическую картину для изолированного инфильтративно-пневмонического процесса. Помимо этого, стойкость и довольно медленная инволюция процесса даже при современной терапии в течение 2—3 месяцев помогает довольно уверенно дифференцировать их от неспецифических ограниченных бронхолобулярных пневмоний. Остаточные изменения в виде индурационных полей после рассасывания инфильтративных фокусов также являются весьма характерной особенностью.
Облаковидные инфильтраты
Определение некоторых видов инфильтративно-пневмонических процессов при рентгенологическом исследовании как облаковидные инфильтраты было введено Г. Р. Рубинштейном. В 1948 г. им была дана, хотя и краткая, но очень точная общая характеристика этих инфильтратов: «Инфильтрат облаковидного, не всюду равномерного строения, тень густая, по периферии постепенно теряется, без ясной границы». Эта форма инфильтративно-пневмонического туберкулеза наиболее хорошо известна и рентгенологам, и фтизиатрам.
По своей теневой картине она очень напоминает неспецифическую пневмонию, но отличается от последней рядом клинических особенностей в проявлении и течении. Главной особенностью является большая стойкость рентгенологических изменений, представляющих отображение тесно расположенных бронхолобулярных очагов, объединенных общим перифокальным воспалением. Отличительной чертой их является большая склонность к появлению распада и каверн (в 70—80%, по Г. Р. Рубинштейну), что ведет почти к постоянному выделению микобактерий. При облаковидных инфильтратах наблюдают чаще всего острое начало с высокой температурой.
В формуле крови отмечается левый сдвиг, умеренный лейкоцитоз и довольно высокая РОЭ, до 25—30 мм в час. В отличие от казеозной пневмонии при соответствующей специфической терапии удается довольно быстро ликвидировать острые проявления болезни, купировать распространение изменений и достигнуть через 3—4 месяца выраженного клинико-рентгенологического эффекта с исчезновением микробактерий в мокроте, уменьшением и даже иногда исчезновением существовавших каверн.
Исходя из патоморфологических изменений и той рентгенологической динамики процесса, которые наблюдаются при возникновении этой формы инфильтративно-пневмонического туберкулеза, облаковидные инфильтраты следует чаще всего представлять как выражение вспышки и прогрессирования уже бывших ограниченных инфильтративных фокусов, которые могли находиться в различных фазах своего развития. Значительно реже они образуются остро в дотоле интактных участках легочной ткани. Это в настоящее время часто подтверждается дополнительно производимыми послойными снимками, на которых хорошо определяются не только старые очаги, но и относительно недавно сформированные более крупные, хорошо отграниченные и уплотненные образования.
В возникновении облаковидных инфильтратов играет роль не только контактный рост прежних изменений и появление инфильтративно-пневмонических вспышек вокруг них, но и каналикулярное бронхогенное распространение процесса. Это опять-таки дополняется томографическим исследованием с частыми находками полостей распада в области более давних и массивных уплотнений.
Отсюда идет обычно дальнейшее обсеменение и формирование новых очагов сначала в прилежащих участках, а затем и в других более отдаленных отделах ткани легкого. Последующее развитие перифокальных воспалительных реакций ведет к объединению разрозненно возникших групп очагов и их частичному или полному слиянию с прогрессирующим инфильтративно-пневмоническим фокусом. В первом случае образуются менее компактные формы — облаковидные инфильтраты, во втором — более сплошные уплотнения сегментарной и долевой протяженности.
Картина облаковидных инфильтратов чаще всего бывает представлена двумя основными видами изменений. Это обусловлено в основном степенью развития перифокальных воспалительных явлений вокруг старых и вновь образованных очагов. До известной степени их можно рассматривать как последовательно сменяющиеся этапы в формировании облаковидных инфильтратов. В одних случаях сначала может появляться нежная диффузная тень вокруг или вблизи инфильтративного фокуса.
В нашем наблюдении это видно в области первого и второго межреберий справа. Очень небольшой интенсивности понижение прозрачности легочной ткани начинается в латеральном участке первого межреберья, охватывает небольшой инфильтративный фокус в проекции того же межреберья и спускается книзу вдоль наружного контура легочного поля до уровня III ребра. Эта нежная облаковидная тень имеет неясную размытую медиальную границу, которая едва намечается у передних концов II и III ребер.
На этом однородном уплотнении хорошо определяется усиленный сосудистый рисунок, грубые и крупнопетлистые тени, особенно ясно в области второго межреберья. Они являются изображением утолщенных воспалительным процессом междольковых перегородок, отображение которых подчеркнуто вследствие общего понижения прозрачности ткани легкого из-за развившихся начальных проявлений легочной инфильтрации. Такие петлистые и сетчатые изменения, по предложению Г. Р. Рубинштейна, носят название «прединфильтратных сеток». В данном примере они уже сопутствуют ранним паренхиматозным воспалительным изменениям.
В других случаях, при меньшей протяженности перифокальных явлений, они могут быть единственными патологическими тенями на рентгенограммах и как бы действительно предвещать развитие инфильтратов. Однако специально предпринятые нами томографические исследования в случаях появления на ограниченных участках таких «прединфильтратных сеток» показали, что на послойных снимках в это время всегда можно обнаружить наличие также паренхиматозного уплотнения. Со скиалогической точки зрения это явление могло бы быть легко объяснимо законами суммации. Простым примером для этого может служить известное всем постоянное усиление нормального легочного рисунка в местах, где на него наслаиваются добавочные диффузные тени от мягких тканей стенки грудной клетки.
Исходя из этих наблюдений, чтобы избежать подобных ошибок, необходимо чаще использовать дополнительное томографическое исследование при возникновении даже ограниченных сетчатых тяжистых изменений. В значении этого исследования можно убедиться при исследовании больных с начальными формами периферического рака легкого, когда еще ясно не виден небольшой бластоматозный фокус при обычных методиках рентгенологического исследования.
В более поздней фазе тени облаковидных инфильтратов становятся более интенсивными. От этого они приобретают почти полностью бесструктурный характер и скрывают прежние обострившиеся фокусы. Иногда на их однородном фоне начинают выступать более плотные неправильной формы и неясно очерченные новые крупные очаговые образования. Сосудисто-соединительнотканный рисунок при облаковидных инфильтратах бывает всегда усилен в направлении к области корня. Заметных изменений в величине и плотности корня при этих формах, как и при ограниченных инфильтративных фокусах, не наблюдается.
Не всегда удается видеть постепенную смену инфильтративно-пневмонических реакций, возникающих в области обострившихся старых изменений. При острой вспышке и быстром образовании облаковидных инфильтратов могут возникать сразу диффузные тени большой интенсивности и значительной протяженности.
Сегментарные и лобарные инфильтративно-пневмонические процессы
Если инфильтративно-пневмонический процесс имеет склонность к прогрессированию, то довольно рано в прилежащих к нему участках легочной ткани образуются новые очаговые изменения. Они могут образовываться различным образом: путем контактного роста, лимфогенного и бронхогенного распространения. Дальнейшие перифокальные воспалительные явления объединяют эти вновь образованные очаговые изменения и дают различной протяженности участки сплошного уплотнения.
Такие инфильтративно-пневмонические процессы могут захватывать не только часть, но и всю долю целиком. Вследствие этого их определяют как сегментарные и долевые инфильтраты. Однако поскольку в начале развития этих процессов часто наблюдается определенная особенность в локализации их вблизи междолевой борозды, то иногда не совсем правильно в ранний период формирования их называют перисциссуритами (Сержан, Бернар, Рист и др.).
Рентгенологическое отображение обширных инфильтративно- пневмонических процессов долевой и сегментарной протяженности характерно тем, что видна типичная форма уплотнения, которое ограничено междолевой плевральной щелью или межсегментарной границей при определенной проекции грудной клетки.
Анализ проекций теней при этих лобарных уплотнениях показывает, что не всегда по прямым проекциям можно судить с уверенностью о той или иной долевой локализации процесса. По прямым рентгенограммам только в случаях расположения изменений в верхушках, в кортикальных участках верхних легочных полей и в нижнебоковых отделах возможно точно определить топографическую принадлежность изменений к определенным долям, поскольку в эти места изолированно проецируются только части верхней и нижней долей. В других отделах легочных полей везде образуется проекционная суммация долей.
При сегментарных формах инфильтративных процессов наблюдается еще большее разнообразие в расположении и форме теней. Это вполне понятно из-за большего числа отдельных сегментов, которые выделяют как самостоятельные анатомо-физиологические единицы легкого с обособленными системами вентиляции, кровообращения и, возможно, лимфообращения.
Форма теней при инфильтративно-пневмонических сегментарных процессах приближается чаще всего к треугольной. Широкие основания треугольных теней находятся обычно в поверхностных кортикальных частях тех или иных долей и граничат с листками костальной или междолевой плевры. Вытянутые вершины этих теней направлены к корню. Такие характерные формы сегментарных уплотнений не всегда видны ясно в одном положении и определяются закономерно при многоосевом исследовании. Эта зависит от стереометричной формы сегментов, имеющих вид иногда неправильных конусов или пирамид, которые попадают в разные проекции и не всегда дают определенное изображение.
Вследствие этого трудно говорить как об определенной степени интенсивности тени при сегментарных уплотнениях, так и о характере их контуров. Они могут быть различными в различных проекциях. Однако значительная протяженность и довольно однородный характер этих теней обычно исключают продуктивные изменения и указывают на наличие экссудативных явлений.
Патологоанатомы могут делить пневмонические изменения на ряд видов: конгестивную, желатинозную, казеозную, спленизирующую пневмонию и др. Рентгенологически по характеру теней различные типы сегментарных и лобарных пневмонических процессов дифференцировать не удается, как и различать ателектатические участки, Которые вкраплены в большем или меньшем числе в воспалительноуплотненный участок легкого. Только последующее рентгенологическое и клиническое наблюдения могут решить вопрос, какого рода изменения лежали в основе этой пневмонической тени.
В настоящее время установлено, что лобарные и сегментарные процессы неказеозного типа имеют склонность к развитию фиброза. Поэтому при стихании таких процессов, которые в редких случаях даже при современном лечении оканчиваются восстановлением нормального легочного рисунка, можно часто наблюдать рано наступающее сморщивание пораженного участка легкого. В дальнейшем на их месте развиваются нерезко выраженные фиброзные изменения легочной ткани с единичными очагами.
При развитии инфильтративно-пневмонических сегментарных и долевых процессов с несомненными казеозными изменениями наблюдается несколько иное рентгенологическое изображение и течение. Хотя при них и не следует ждать значительного изменения тени, все же она часто бывает более интенсивной. Это явление, видимо, следует объяснять не только обычно большей протяженностью изменений, но и более компактным характером уплотнения.
Тень только в местах максимальной плотности имеет бесструктурный вид. В участках, где интенсивность тени меньше, виден неоднородный характер затемнения в виде преимущественно крупных, неясно контурированных очаговых теней. В краевых участках располагаются обычно отдельные бронхолобулярные изменения и неправильно петлистый рисунок воспалительно уплотненной соединительнотканной основы легкого.
При таких сегментарных и лобарных уплотнениях всегда бывают ясно выражены перибронхиальные и периваскулярные изменения в виде доходящей до корня «дорожки» различной ширины. Наконец, при них быстро возникают отсевы как в рядом расположенных сегментах, так и бронхогенные метастазы в более отдаленных отделах
на стороне поражения или в противоположном легком. Они рано осложняются распадом с формированием свежей каверны. Их инволюция совершается медленнее, и они склонны к вспышкам и неполным репаративным изменениям.
Округлые инфильтраты
К округлым инфильтративно-пневмоническим процессам относятся инфильтраты Ассмана и туберкуломы.
Инфильтрат Ассмана
В 1924 г. Ассман описал своеобразные округлые теневые образования в подключичной области. Он назвал их ранними подключичными инфильтратами, поскольку его наблюдения касались медицинского персонала туберкулезных учреждений, преимущественно в возрасте 20—30 лет, и он считал, что вновь появившиеся изменения в проекции подключичной зоны носят свежий экссудативный характер и связаны с экзогенной суперинфекцией. Кроме того, он выдвинул гипотезу, что эти так называемые подключичные очаги служат исходным местом развития легочного туберкулеза у взрослых.
Однако по мере накопления наблюдений над такими фокусами их стали обнаруживать не только в области разветвления дорсальной ветви апикального бронха, но и в других частях легочной ткани, чаще всего в верхней правой доле. Вследствие этого довольно скоро было изменено первоначальное название подключичного инфильтрата, и они получили название «ранние округлые инфильтраты».
При инфильтратах этого типа Ассман наблюдал овальные или округлые тени, которые были довольно ясно отграничены от здоровой прозрачной легочной ткани. В части случаев очертания таких круглых крупных очагов (размеры до пятикопеечной монеты и больше) были довольно резкими. В дальнейшем выяснилось, что характер границ и интенсивность теней очагов Ассмана могут варьировать в довольно больших пределах. Это зависит от величины фокуса, его положения в легком и тех морфологических изменений, которые его образуют. Поэтому можно встретить тени округлых очагов, которые неполностью перекрывают сосудистый рисунок.
На фоне тени ассмановских инфильтратов могут определяться иногда округлые, небольшого диаметра просветления, которые не следует рассматривать как начинающийся распад, а надо трактовать как осевую проекцию бронхов довольно крупного диаметра, проходящих через очаг (А. Е. Прозоров). Наконец, встречаются округлые очаги, которые дают весьма интенсивные тени совершенно однородного характера. Дальнейшей наблюдения показали, что при рентгенологическом исследовании характер и интенсивность тени мало помогают в решении вопроса о свежести или давности таких округлых инфильтратов.
Гораздо большее значение имеет другая деталь — это наличие или отсутствие отходящей от очага «дорожки» к корню. В тех случаях, когда ассмановский фокус образовался недавно или когда отмечается его прогрессирующее развитие, от нижней или медиальной части этой округлой тени обычно отходит ряд продольных линейных теней. Иногда этот пучок полосок, суживаясь по направлению к корню, довольно быстро прерывается и не доходит до него. В других случаях эту отточную «дорожку» можно отчетливо проследить до тени корня и в ней ясно различить парные линейные тени от стенок бронхов, уплотненных воспалительным процессом.
В отличие от рубцовых перибронхиальных изменений, которые характеризуются прямолинейностью направления парных полосок, широкими между ними просветами и резкостью их очертаний, воспалительные уплотнения дают более толстые тени стенок бронхов с размытыми снаружи контурами и узкими извилистыми прерывающимися просветлениями бронхиальных разветвлений.
Чрезвычайно часто через тень ассмановского очага или в непосредственной близости от него тянется узкая, хорошо заметная линейная тень от уплотненной междолевой плевры или межсегментарной борозды. Наличие этих теней указывает на преимущественное расположение округлых инфильтратов в периферических краевых участках легкого.
В начальный период изучения очагов Ассмана их рассматривали как ранние инфильтраты, поскольку они казались первыми проявлениями туберкулезных изменений в интактной легочной ткани и как бы представляли новую начальную фазу в развитии легочного туберкулеза у взрослых независимо от первичных форм (реинфект по номенклатуре Ашоффа). Однако последующие рентгенологические наблюдения установили, что округлый инфильтрат редко является единственным патологическим образованием и что он часто комбинируется с более старыми единичными плотными очагами в других полях легких. Поэтому в дальнейшем произошло некоторое изменение во взглядах на его патогенез и его стали определять как инфильтративную вспышку вокруг очагов различной давности и происхождения.
Такое представление о развитии очагов Ассмана нам представляется более правильным и позволяет считать, что округлый инфильтрат Ассмана можно рассматривать как яркий пример второй и третьей фазы обострения вокруг старых или вновь образованных очагов любого генеза. При этом особенно важно то, что при них развивается своеобразный тип ограниченной перифокальной реакции подобно тому, как это наблюдается при образовании ограниченного фурункула в подкожной клетчатке в противоположность разлитой флегмоне.
Для округлых инфильтративных фокусов характерна эволюция рентгенологической картины. По нашим длительным наблюдениям над течением этих инфильтративных форм, которые были проведены еще до применения антибактериальной терапии в 1938 г., в 50% случаев они могут подвергаться значительному рассасыванию. Рентгенологически это проявляется тем, что тень становится менее интенсивной в краевых отделах, и компактная тень инфильтрата распадается на группу тесно расположенных крупных очагов. Вначале они имеют большое сходство со свежими лобулярными очагами, но отличаются от них большей плотностью и ясностью границ. В дальнейшем эта рентгенологическая картина может сменяться изменениями, типичными для инволюции ацинозно-нодозных очагов.
Однако чаще, особенно в случаях одновременного развития значительного фиброза, на месте инфильтрата остаются выраженные остаточные изменения в виде грубых рубцовых тяжистых теней с мелкими очагами. Очень редко после рассасывания округлых инфильтратов наблюдается полное восстановление нормального легочного рисунка. Почти как правило, на его месте развиваются индурационные поля той или иной интенсивности. Это объясняется выявлением прежнего старого фона, на котором обычно формируется большинство инфильтратов.
В более редких случаях округлые инфильтраты при позднем выявлении, недостаточно интенсивном лечении и их развитии на фоне выраженных старых изменений имеют иное течение. Наблюдается лишь частичное рассасывание инфильтративно-пневмонических изменений и развитие склеротических индуративных явлений с инкапсуляцией казеозных участков. Инфильтративный процесс превращается в один компактно уплотненный очаг или в осумкованную группу крупных очагов. Первый известен как очаг Пуля, второй чаще обозначается как туберкулома.
Очаг Пуля образует довольно крупную тень на месте нерассасывающегося, но уплотняющегося инфильтративнопневмонического фокуса. Он имеет значительную величину, преимущественно 0,5—1,5 см в диаметре. Его форма в большинстве случаев овальная или округлая. Он характеризуется несколько мягко очерченными контурами в начале своего образования и более резкими границами при выраженной инкапсуляции.
Очертания границ этих крупных очагов чаще всего гладкие. Тени их в большинстве случаев имеют среднюю интенсивность и однородный характер. В них только иногда можно заметить отдельные мелкие крошковидные петрифицированные включения, объединенные менее интенсивной тенью. В начале формирования между отдельными очагами Пуля заметны грубые сетчатые, плохо очереченные тени от воспалительного уплотнения межуточной ткани.
В дальнейшем они иногда совершенно исчезают, оставляя единичные тонкие тяжики. При них иногда сохраняются и небольшие фиброзные перибронхиальные изменения и линейные тени от уплотненной прилежащей плевры. Последующая инволюция очагов Пуля совершается крайне медленно (годами) и может закончиться образованием кальцинированных очагов. Это наблюдается преимущественно у лиц молодого возраста.
Как указывалось раньше, в половине длительно наблюдавшихся нами инфильтратов типа Ассмана было отмечено менее благоприятное течение. При прогрессировании процесса вокруг инфильтрата наблюдался контактный рост мягко очерченных очагов или развитие «дочерних инфильтратов». В более отдаленных от них участках легких появляются свежие бронхоацинозные и бронхолобулярные очаговые образования. Последние могут объединяться перифокальными воспалительными изменениями и создавать картину ограниченных или облаковидных инфильтратов, которые при таком прогрессирующем росте выходят за пределы одного сегмента и могут распространиться на значительный участок доли или всю долю.
Такое неблагоприятное течение связано обычно с образованием полостей распада. Они чаще формируются не в центральных участках инфильтративного фокуса, а у его медиального края, обращенного в сторону корня легкого. Первоначально форма распада имеет вид изогнутой щели, которая быстро становится ландкартообразной, а затем округлой. Такие свежие округлые каверны, окруженные широкой зоной инфильтративно-пневмонических изменений, получили наименование «ранних каверн». С их образованием открывается большая возможность для каналикулярного распространения процесса по бронхогенным путям за пределы пораженной доли.
Это может приводить к развитию распространенных форм легочного туберкулеза с односторонней и двусторонней локализацией. Острое начало и быстрое прогрессирование таких относительно свежих и недавно возникших процессов с кавернами исключает отнесение их к хроническим фиброзно-кавернозным формам. В клиникорентгенологическом отношении они представляют собой инфильтративно-пневмонические формы легочного туберкулеза в фазе распада и обсеменения. Большая эффективность современной специфической терапии при округлых инфильтратах показывает полную возможность их излечения и перевода таких больных в группу с очаговыми формами туберкулеза.
Туберкуломы легких
В последние годы в отечественной и иностранной литературе все чаще встречаются сообщения о туберкуломах легких. Термин «туберкулома» был впервые предложен Якобеусом (Jacobeus) и Кейем (Key) в 1921 г., когда у больного при оперативном вмешательстве вместо предполагавшейся бластомы в правой верхней доле легкого было обнаружено округлое плотное образование туберкулезного характера, названное ими туберкуломой. При гистологическом исследовании в ней были отмечены элементы фиброза, некроза с гигантскими клетками и туберкулезными микобактериями.
В дальнейшем Ассман (1922—1924), не прибегая к этому термину, описал своеобразную клиническую картину и рентгенологическую форму туберкулеза легких, так называемый ранний подключичный инфильтрат с характерной для него округлой формой тени. Последующие многочисленные наблюдения установили, что округлый инфильтрат Ассмана — не раннее проявление туберкулеза легких у взрослых, а уже перифокальная воспалительная реакция — вспышка чаще вокруг старых очагов, реже вокруг свежих.
В дальнейшем А. Е. Прозоров и Г. И. Канторович (1928) показали, что клиническая и рентгенологическая картина инфильтратов типа Ассмана зависит от фазы их развития. Б. М. Хмельницкий, К. Карлинер и К. Пушкарь (1933) описали превращение инфильтратов в очаги осумкованного казеоза. Мы (1934), наблюдая за динамикой этих фокусов, установили возможность:
их частого рассасывания с образованием очень ограниченных фиброзноочаговых изменений;
превращения в отдельных случаях в более плотные округлые образования;
прогрессирования с появлением в них полостей распада и обсеменения.
На основании клинико-рентгенологических данных можно было заключить, что округлые инфильтраты не всегда являются однородными морфологическими формированиями, т. е. инфильтратами в собственном смысле этого слова.
Вскоре это подтвердилось и патологоанатомическими исследованиями. Так, Г. Р. Рубинштейн (1933), К. А. Дели (1940), Т. Н. Оленева (1946), А. Н. Чистович (1948) и др. описали чрезвычайно разнообразную и сложную структуру инфильтратов от начальных фаз инфильтративно-пневмонических реакций до выраженного казеоза, фиброза и кальцинации включительно. Для всей этой группы туберкулезных изменений Т. Н. Оленева предложила название «круглый туберкулезный очаг». По ее мнению, это новое понятие должно шире охватить все фазы течения своеобразной формы туберкулеза легких.
Поскольку к этому времени накопилось также значительное число наблюдений (В. Г. Штефко, К. В. Помельцов, Т. Н. Оленева и др.) над больными туберкулезом, у которых круглые очаги образовались на месте каверн, некоторые авторы (Т. Н. Оленева, Г. Р. Рубинштейн, А. Е. Рабухин и др.) стали и их включать в эту группу процессов.
Действительно, без данных динамического наблюдения, когда уже обнаруживается полностью сформировавшийся округлый очаг, рентгенологически очень трудно исключить возможность его возникновения из бывшей каверны путем ее выполнения жидким содержимым при облитерации дренажных бронхов. Однако их совершенно иной патогенез и характерные морфологические изменения с отсутствием в них соединительнотканного каркаса легких, типичного для истинных инфильтративно-пневмонических фокусов, говорят о совершенно ином существе процесса; это дает право полностью отвергать их объединение в одну группу с так называемыми круглыми инфильтратами.
То же самое необходимо отметить и в отношении неправильного причисления к округлым образованиям крупного первичного очага в легком в фазе его инволюции, — при его осумковании и уплотнении. Несмотря иногда на некоторую общность гистологических структур и рентгенологических картин, у больных с первичными очагами имеется совершенно иная характерная клиническая картина с присущим ей течением и типичным исходом процесса обычно в кальцинированные очаги Гона.
Из этого краткого анализа вопроса о возникновении термина «круглый очаг» видно, что он все больше и больше стал превращаться в сборное и прежде всего в чисто рентгенологическое скиалогическое понятие при туберкулезе легких. При этом рядом авторов как отечественных (Л. К. Богуш, А. В. Александрова, М. М. Авербах, Ф. Л. Элинсон, Н. А. Шмелев, В. Л. Эйнис, Т. А. Третьякова), так и зарубежных [Курильский, Майер (Mayer), Хиллердаль (Hillerdal), Рюттиман (Riittimann) и др.] установлено, что у многих больных с такими ограниченными туберкулезными образованиями в результате тех или других терапевтических воздействий (химиотерапия, лечебный пневмоторакс и др.) наступает явное улучшение и исчезают участки инфильтративного уплотнения.
Однако у некоторых больных отмечается стойкое отсутствие терапевтического эффекта; в лучшем случае наблюдается относительно длительное стационарное состояние этих изолированных туберкулезных фокусов при мало меняющемся общем состоянии; у других обнаруживается нередко явная тенденция к прогрессированию процесса, увеличение участка уплотнения, появление распада и распространение процесса на прилежащие и на более отдаленные участки легкого.
Ввиду того что до недавнего времени не было достаточных патологоанатомических сведений о структуре таких стойких и склонных к прогрессированию отграниченных туберкулезных фокусов, не представлялось возможным точно установить сущность этих своеобразных процессов. В связи с широким введением новых хирургических методов лечения в общий комплекс терапии больных туберкулезом открылась полная возможность глубже изучить многие патоморфологические образования, в том числе и эту группу своеобразных формирований в легких (М. М. Авербах).
Оказалось, что они неидентичны с истинным инфильтратом, который нередко обнаруживает склонность к инволюции (в 50—52%, по нашим данным и данным Г. Р. Рубинштейна) благодаря преобладанию коллатерального воспаления вокруг казеозно-пневмонического центра. Туберкуломы развиваются как следствие перифокальной, но казеозной пневмонии вокруг одного или нескольких очагов, что приводит к образованию довольно крупных, четко отграниченных от окружающей легочной ткани и плотных на ощупь фокусов лобулярного строения.
В инкапсулированном соединительнотканными и фиброзными элементами казеозе определяется строма легкого, а при его расплавлении наблюдаются неправильной формы краевые полости распада. Предложенный для таких фокусов зарубежными авторами термин «туберкуломы», возможно, так же как и название «круглый очаг», не совсем удачен; но он прочно вошел в практику фтизиатров и в противоположность термину «инфильтрат» подчеркивает указанные выше специфические особенности этих образований.
Предложение Л. К. Богуша именовать их «казеомами», возможно, вполне пригодно для некоторых из них. Оно отражает основную сущность их морфологического процесса и направляет внимание врача на показанность активных мероприятий до оперативного вмешательства включительно из-за редкой склонности их к рассасыванию. Имеющиеся у нас наблюдения не создают впечатления, что число больных с туберкуломами за последние 10—15 лет увеличилось, как это утверждают некоторые авторы, и ставят в связь с широким применением специфической противотуберкулезной терапии.
Мы не можем также подтвердить явного преобладания туберкулом легких у женщин по сравнению с мужчинами, но согласны с тем, что эти формы встречаются преимущественно в возрасте 18—30 лет. Мы располагаем 234 наблюдениями над больными с туберкуломами легких, из которых многие подвергались оперативному вмешательству (Л. К. Богуш, Н. И. Герасименко, В. Д. Ямпольская и др.) в виде сегментарных резекций и лобэктомий. Кроме 24% больных с бессимптомным течением, у остальных 76% была следующая клиническая картина заболевания.
Больные до момента прогрессирования процесса предъявляют довольно мало жалоб. Чаще всего они отмечают появление временной слабости и утомляемости, понижение аппетита и небольшую потерю в весе. У половины больных появлялась стойкая, у остальных — непостоянная субфебрильная температура до 37,1—37,3°. Как правило, у подавляющего числа больных отмечались выраженные и яркие биологические реакции Манту на введение туберкулина.
Изменения со стороны крови обычно сводятся к незначительному снижению процента гемоглобина, умеренному палочкоядерному сдвигу влево и небольшому ускорению РОЭ. Часть больных жалуется на небольшой кашель, большей частью без выделения мокроты, и довольно редко — на кровохарканье; у некоторых больных имеются боли в груди, особенно при кашле. При перкуссии грудной клетки только при значительных туберкуломах можно было отметить ограниченное, но умеренное приглушение перкуторного звука. При аускультации, как правило, не удается отметить резкого изменения дыхательных шумов и наличия хрипов.
У трети больных в скудной мокроте обнаруживались периодически туберкулезные микобактерии; однако их находят лишь при многократных исследованиях и тщательных поисках только у тех больных, у которых наступил уже прорыв казеозных масс в бронх и имеется полость распада. Пункция и последующее цитологическое исследование вносят ясность в характер процесса при пристеночно расположенных туберкуломах.
Бактериологическое исследование удаленных туберкулом показывает, что в тех случаях, когда туберкулезные бациллы не были обнаружены под микроскопом, их наличие было установлено путем заражения животных тканью туберкулом. Большое значение при диагностировании туберкулом легких имеет рентгенологическое исследование, как обычное, особенно динамическое, так и томографическое.
В иностранной литературе (Хиллердаль, Рюттиман, Майер и др.) встречаются довольно общие указания на большую однотипность рентгенологических признаков при туберкуломах легких. Однако, по данным А. В. Александровой и нашим наблюдениям, рентгенологическая картина туберкулом неодинакова и неоднотипна. Этого, естественно, нельзя ожидать уже потому, что у больных, особенно поступающих в стационары, почти как правило, имеется фаза обострения процесса, морфологическая и рентгенологическая картина которого очень разнообразна. Помимо этого, различный патогенез и морфологическая структура туберкулом также могут обусловить их различное теневое отображение (М. М. Авербах). Вместе с тем, однако, в их рентгенологическом изображении все же имеется много общих и характерных черт.
На рентгенограммах этой группы больных туберкулезом в легочной ткани определяются ограниченные процессы. Для них типично наличие изолированных крупных очагов, фокусов или участков уплотнения легочной ткани. Величина наблюдавшихся нами туберкулом колебалась от 1 до 8 см; чаще всего (в 63 %) встречаются средней величины туберкуломы, от 2 до 4 см; туберкулом размером 4—6 см было 19%; 6—8 см — 10%; 8% составляли небольшие туберкуломы, имеющие величину до 2 см в диаметре. При этом более крупные и средней величины туберкуломы чаще бывают единичными.
В отдельных литературных данных [Зультер (Suiter), Улингер (Uhlinger)] относительно локализации туберкулом в легком указывается, что они часто располагаются периферически. Согласно нашим наблюдениям, такая локализация является действительно очень типичной. В подавляющем большинстве случаев (89%) они находятся, как и инфильтраты вообще, в кортикальных отделах легких, вблизи междолевых борозд или сегментарных границ. Менее характерно для них расположение у корня легких и в центральных отделах; сюда они иногда проецируются из задних или передних медиальных отделов легких при прямых положениях больных.
Кортикальное расположение туберкулом, которые обнаруживаются преимущественно в верхних половинах легких, обусловливает быстрое вовлечение в процесс плевры. Вследствие этого тени плевральных изменений в виде апикальных и костальных наслоений, уплотнений междолевой плевры и плевропульмональных рубцов вблизи туберкулом являются частыми рентгенологическими признаками.
Для туберкулом легких считается также типичной округлая форма тени [Гали (Galy) и Приньо (Prignot), Санти (Santy) и др.]. Однако, согласно нашим данным, значительно чаще они дают неправильно округлую или неправильно овальную тень. Только в 10% они давали на обычных рентгенограммах шарообразные участки уплотнения. При томографии округлые тени обнаруживаются чаще; это объясняется удалением наслаивающихся теней нормальных элементов легочной ткани и патологических образований, прилежащих к капсуле туберкулом, особенно при их обострении. Следует также подчеркнуть, что послойные снимки выявляют по этой же причине и более гладкие контуры их границ; на этих снимках они часто имеют несколько фестончатый характер. Последнее зависит, несомненно, от того, что эти фокусы являются чаще конгломератами из казеозно-пневмонических очагов лобулярного характера.
В момент обострения и распространения процесса за капсулу иногда ясно отмечаются как бы явления почкования, которые придают некоторым туберкуломам бисквитообразную форму. Однако не всегда правильно круглая форма тени указывает на их хорошее осумкование. У нас имеются отдельные наблюдения формирующихся и концентрически растущих прогрессирующих туберкулом, которые долгое время сохраняют совершенно шарообразную форму и четкие очертания. Следующим очень важным рентгенологическим признаком туберкулом легких является неоднородность их тени; в них обычно отмечаются как более темные тени, так и участки небольших просветлений.
Естественно, что вследствие более частого формирования как инфильтратов, так и туберкулом вокруг старых туберкулезных изменений удается в большинстве случаев отмечать на их фоне отдельные кальцинированные очаги. Если к тому же добавить, что и сами туберкуломы как казеозно-пневмонические образования способны подвергаться при длительном существовании частичному уплотнению и даже кальцинации, то структура их тени часто бывает неоднородной. Мы это наблюдали только у 17% больных; у остальных 83% частью на обзорных рентгенограммах, яснее на прицельных снимках и еще более отчетливо на томограммах определялись кальцинированные включения.
Помимо различных уплотнений, у трети больных с туберкуломами были обнаружены и явления распада. Как показывают наши наблюдения, полостные изменения в туберкуломах имеют следующие особенности:
Каверны в туберкуломах определяются эксцентрично, чаще вблизи устья дренирующего бронха, т. е. у внутренненижнего, а также в верхнем полюсе фокусов.
Полости имеют неправильную форму в виде небольших краевых серповидных или бухтообразных участков просветления.
Они не окаймлены равномерной тонкой или широкой стенкой. Последняя неодинакова вследствие разной толщины массы распадающейся туберкуломы.
В бухтообразных выступах полостей распада могут наблюдаться старые кальцинаты.
Иногда полости содержат секвестроподобные включения, способные даже легко перемещаться при изменении положения больного.
Нередко распад может носить мелкофокусный и множественный характер в виде отдельных коротких светлых полосок или мелких округлых расположенных внутри туберкул просветлений расширенных просветов бронхов, пораженных казеозным панбронхитом.
При обострении туберкулом присоединяется ряд изменений в окружающей легочной ткани. В момент вспышки не только появляются вокруг них тени большего числа тяжей, но возникают и новые изменения сетчатого и очагового характера. Эти тени, наслаиваясь на обычно довольно ясные границы туберкулом, обусловливают в таких случаях размытые контуры. Иногда они настолько затушевывают тень туберкулом, что последние при их небольших размерах почти полностью теряются на этом фоне или приобретают вид ограниченных инфильтратов.
На обзорных рентгенограммах при неактивных туберкуломах бывают неярко выражены явления воспалительного или рубцового периваскулярного и перибронхиального уплотнения. При обострении они усиливаются и появляется тень выраженной «дорожки» к корню легкого.
Поскольку туберкуломы чаще развиваются из группы старых очагов, последние определяются у большого процента больных в виде единичных образований кругом туберкуломы. Так, очаговые туберкулезные изменения в окружающей легочной ткани нами были обнаружены у 51% больных, в другом легком — у 29% и только у 20% больных туберкуломы являлись единственными туберкулезными образованиями в легочной ткани; у 56% больных в бронхиальных лимфатических узлах, преимущественно на стороне, соответствующей туберкуломе, имелись кальцинированные очаги. Поэтому следует особенно тщательно исследовать все участки легочных полей, области корней и средостения. Это может иметь определенное значение для дифференциального диагноза этих специфических образований от других формирований нетуберкулезной этиологии.
Множественные туберкуломы легко распознаются, поскольку они сформированы около или вокруг старых плотных очагов. Однако имеются наблюдения, где бластоматозный процесс развивается на фоне старых кальцинированных туберкулезных очагов и является неожиданностью для рентгенолога и хирурга. Но в подавляющем числе случаев очаги обызвествления — признак туберкулезной этиологии таких образований и наличия действительно инфильтративных фокусов или туберкулом.
В тех же 17% наблюдений, где туберкуломы как единичные формирования имели однородный характер тени и являлись единственными патологическими изменениями в легких, в их дифференциальной диагностике от рака нам помогали в основном следующие клинические и рентгенологические признаки:
преимущественно более молодой возраст больных (18—30 лет);
довольно ясно выраженные специфические явления туберкулезной интоксикации;
высокая чувствительность к туберкулину;
умеренный левый палочкоядерный сдвиг формулы крови и небольшое ускорение РОЭ; 5) обнаружение микобактерий в скудно выделяемой мокроте или в промывных водах желудка;
положительные цитологические данные при исследовании пунктата;
рентгенологические и особенно дополнительные томографические особенности;
медленная динамика процесса.
Данные обычных рентгенологических исследований при единичных однородных туберкуломах, естественно, бедны: ни более частое расположение в верхних половинах легочных полей, ни кортикальная локализация, ни форма и характер их границ не могут являться вполне надежной опорой для диагноза туберкуломы. Лишь тщательное послойное исследование не только самой туберкуломы, но и прилежащих к ней легочных участков, при выявлении скрытых в них деталей, может привести к правильному заключению.
Творожистая пневмония
В клинической группировке легочного туберкулеза творожистая пневмония выделена в самостоятельную форму. Она может иметь вид рассеянных лобулярных очаговых изменений или лобарных пневмонических уплотнений. Лобулярная казеозная пневмония является чаще фазой, чем формой, и встречается при развитии некоторых других форм туберкулеза легких.
Иногда ее приходится наблюдать при остром и тяжелом течении гематогенно-диссеминированного туберкулеза. Это отмечается преимущественно при свежих генерализованных формах у детей раннего возраста и пожилых людей. Чаще же она встречается при аспирационной пневмонии после кровохарканья или в терминальном периоде хронического фиброзно-кавернозного туберкулеза. В таких случаях очаговые изменения локализуются в одной или двух легочных долях. Значительно реже эту форму можно наблюдать только в верхних участках легких при острой вспышке инфильтративного туберкулеза.
Лобарная казеозная пневмония в гораздо большей мере представляет самостоятельную форму туберкулеза. Она имеет много общего с долевыми инфильтративно-пневмоническими процессами. В этих случаях туберкулезный процесс развивается в большинстве случаев остро и захватывает сразу целую долю. Эта быстрота развития патологического процесса давно занимала исследователей. Она не укладывается в обычные рамки распространения инфекции, тем более что в очагах казеозной пневмонии туберкулезные бактерии иногда обнаруживаются с трудом.
Уже В. К. Высокович высказывал сомнения в возможности объяснить патогенез казеозной пневмонии особой вирулентностью туберкулезных микобактерий и полагал, что туберкулезная инфекция развивается на фоне неспецифической пневмонии. На основании экспериментальных моделей, выработанных советскими учеными (А. Л. Сперанский, А. М. Чернух, А. В. Тонких, Г. С. Кон), надо признать, что в генезе долевых пневмоний у человека ведущим является неврогенный механизм. Инфекционный фактор является вторичным, если не по времени проявления, то по своему действию. Поэтому туберкулезная долевая пневмония имеет большое сходство в клинической картине с крупозной, патогенез которой в последние годы связывался с аллергической перестройкой организма.
Казеозная пневмония начинается как острое заболевание с ознобом и потом. Температура устанавливается высокая, лихорадочная, неправильного типа. Сознание менее затемнено, чем при крупозной пневмонии. Тифозное состояние наблюдается редко и иногда наряду с возбуждением появляется эйфория. К мокроте может примешиваться кровь, но без ржавой окраски, как это обычно бывает при крупозной пневмонии. Туберкулезные микобактерии в ней обнаруживаются чаще не в первое время заболевания.
Дыхание бронхиальное по характеру, но ослабленное, а не усиленное, как при крупозной пневмонии. Типичная для крупозной пневмонии альвеолярная крепитация встречается лишь местами. Главные акустические изменения проявляются разнокалиберными хлюпающими влажными хрипами, нередко с примесью скудных сухих хрипов. Лейкоцитоз при казеозной пневмонии редко превышает 12 000; нейтрофильный сдвиг и лимфопения в начальный период менее резко выражены, чем при крупозной пневмонии; РОЭ колеблется в пределах от 40 до 50 мм в час.
Рентгенологическая картина при лобарной форме творожистой пневмонии очень сходна с картиной инфильтративно-пневмонического туберкулеза легких. При ней также отмечаются большой протяженности участки уплотнения легочной ткани, захватывающие часть или всю долю целиком. Хотя характер тени вначале может быть почти однородным, все же чаще при казеозных пневмониях скоро возникают крупные с размытыми очертаниями и довольно интенсивные очаги и фокусы. Они обычно объединены сплошным затемнением, лишь несколько меньшей интенсивности.
В отдельных местах этой сплошной тени, как и при крупозной пневмонии, удается различать светлые проекции расширенных бронхов. Особенно отчетливо они определяются как в продольной, так и в осевой проекциях на суперэкспонированных снимках. При такой технике снимка возникает картина, которую можно назвать «воздушной бронхографией». Выявляется хорошо определяемый богатый рисунок бронхиальных просветов. Он представлен многочисленными воздушными проекциями бронхов разного калибра, которые расходятся веерообразно из области корня.
В срединной зоне легочного поля воздушные просветы бронхов местами прерываются, деформированы и расширены. Они заканчиваются в отдельных более периферично расположенных участках уплотненной ткани легкого хорошо заметными ампулярными расширениями. Едва ли бронхографическое исследование с применением того или иного контрастного вещества добавило бы много существенно нового к этой типичной картине казеозного панбронхита с образованием множественных мелких бронхоэктатических участков распада.
При острой казеозной пневмонии нередко наблюдается довольно быстрое нарастание явлений спадения пораженной доли. Это сказывается в перемещении междолевых борозд в сторону уплотнения и возникновении нерезко выраженного симптома Гольцкнехт— Якобсона. Однако эти уменьшения объема никогда не достигают той степени, которая наблюдается при стенозе или обтурации крупного бронхиального ствола.
Наблюдаемые спадения обусловлены не только обычно возникающей потерей нормальной эластичности легочной ткани при любом воспалительном процессе, но и местными ателектазами отдельных долек. Они вполне объяснимы теми патоморфологическими казеозными изменениями, которые развиваются в бронхиальных разветвлениях. Но рентгенологически их не удается выделить из общего комплекса различных специфических формирований как при инфильтративно-пневмонических формах, так и при творожистой пневмонии.
При казеозных процессах менее резко, чем при инфильтратах, определяются долевые границы уплотненного участка. При остром прогрессировании это связано, с одной стороны, с переходом специфических изменений через листки междолевой плевры на прилежащие легочные участки (lobite depasse — французских авторов), с другой — с быстро возникающим обсеменением в соседних долях легкого. Это ведет либо к появлению на границе уплотнения вначале сетчатых теней от воспалительных явлений в интерстициальной ткани, вслед за которыми формируются в короткие сроки очаговые и инфильтративные изменения, либо к возникновению в кортикальном слое прилежащей доли сразу очаговых теней. В дальнейшем вновь образованные, обычно неясно очерченные и крупные очаги сливаются между собой и стирают прежнюю более резко очерченную границу долевого уплотнения.
При лобарных казеозных пневмониях очень скоро наблюдаются очаговые отсевы и в других более отдаленных участках легочной ткани как на одноименной стороне, так и в противоположном легком. Они имеют вид свежих бронхоацинозных или бронхолобулярных очагов, которые склонны к конгломерации и образованию новых фокусов значительной протяженности.
При появлении очагов бронхогенного обсеменения всегда следует предполагать наличие распада. Это обязывает использовать все возможные добавочные рентгенологические средства для выявления его прежде всего в области основного места поражения, а также в позднее появившихся очагово-инфильтративных участках. При этих формах быстро развиваются единичные или множественные полости распада. Вначале они плохо заметны в массивно уплотненной ткани легкого, так как неясно контрастируют на фоне интенсивной тени казеозной пневмонии. В дальнейшем граница просветленного участка становится более определенной и четкой.
При формировании полости распада наблюдается быстрая смена рентгенологической картины вновь образованной каверны: из неправильно очерченной или бухтообразной она очень скоро становится гладкостенной. В ней нередко вначале отмечается значительное количество жидкости с горизонтальным уровнем, которая перемещается при изменении положения больного. Все это лучше бывает заметно при просвечивании более жесткими лучами.
В прежние годы при прогрессировании, расплавлении, образовании больших каверн и новых участков творожистого некроза казеозная пневмония почти всегда, обычно через 6—8 недель, приводила к смертельному исходу. В настоящее время при применении специфических препаратов удается задержать развитие болезни. При лобарной пневмонии раннее энергичное лечение ведет к тому, что казеозное перерождение не распространяется на всю захваченную воспалением долю. Зона перифокальных инфильтративно-пневмонических изменений рассасывается, казеозные участки отграничиваются и инкапсулируются, вокруг каверн развивается фиброз и процесс приобретает хроническое течение с переходом в фиброзно-кавернозный туберкулез легких.
В детском возрасте и у подростков эти формы могут закончиться и фиброзноочаговыми изменениями с формированием групп мелких и более крупных очагов, пропитанных солями кальция.
При лобулярной форме творожистой пневмонии имеются то ограниченные, то захватывающие все поля легочной ткани очаговые уплотнения. Рентгенологическая картина характеризуется тенями крупных очагов или сливных фокусов с диаметром 1—2,5 см. Форма очагов редко бывает округлой. Они чаще имеют неправильные очертания с размытыми границами. Интенсивность тени лобулярных казеозных фокусов, обычно перибронхиально расположенных, несколько больше, чем при инфильтративных и свежих очагах из-за компактности их расположения.
Даже при тесной группировке и слиянии между ними всегда видны размытые, неправильной полигональной формы более прозрачные участки. Они обусловлены меньшей степенью уплотненными и частично еще воздушными участками легочной ткани. Их не следует смешивать с множественными кавернами, которые также могут быстро возникать и при этом типе творожистой пневмонии. Действительные полости распада имеют резко очерченные внутренние контуры в отличие от обычно размытых границ просветленных мест, являющихся следствием группового расположения очагов.
Рассеянные формы лобулярных казеозных поражений редко переходят в типичный сегментарный или долевой тип творожистых пневмоний. При благоприятном их течении они последовательно проходят этапы рассасывания или уплотнения очаговых изменений, описанные при гематогенных процессах и очаговых формах туберкулеза легких.
Дифференциальная диагностика инфильтративно-пневмонического туберкулеза
Диагностика бронхолобулярного характера инфильтративно-пневмонических форм туберкулеза требует дифференцирования в основном от воспалительно-пневмонических процессов другой этиологии, а округлого вида инфильтративно-пневмонические процессы — от опухолевых образований. Не возвращаясь к дифференциально-диагностическим рентгенологическим признакам различного рода неспецифических пневмоний, здесь необходимо подчеркнуть только те из них, которые наиболее важны для распознавания этих форм.
Ограниченные инфильтраты сами по себе почти не требуют дифференцирования с другими процессами в легочной ткани. Воспалительный характер уплотнения доказывается при них наличием протяженности изменений и очагов в области инфильтрата или вне его тени. Факт преимущественной локализации ограниченных туберкулезных изменений в верхних отделах легочных полей больше указывает также на туберкулезный характер заболевания. Кроме того, относительно длительный срок существования процесса, кроме своеобразной структуры тени, говорит против острых и хронических пневмоний.
Эти общие и основные признаки необходимо иметь в виду особенно для ограниченных пневмоний, летучих инфильтратов, которые сопровождаются эозинофилией, и метастатических фокусов на почве гнойных септических процессов. Они часто образуют единичные небольшие участки уплотнения легочной ткани, которые имеют такие же однородного характера тени и нерезко очерченные контуры. От них также может идти «дорожка» к корню, обусловленная воспалительно уплотненной периваскулярной и перибронхиальной тканью.
По структуре своей тени все они почти не отличимы друг от друга. Лишь грубые тени уплотненной интерстициальной ткани, проецирующиеся особенно вокруг септических очагов и имеющие мало общего с сеткообразными тенями тех же интерстициальных изменений при туберкулезе, дают при рентгенологическом исследовании опорный пункт для дифференциальной диагностики. Остальные, иногда более существенные черты, можно получить обычно с помощью общеклинических методов исследования.
Ограниченные тени воспалительного уплотнения легочной ткани наблюдаются редко и при грибковых заболеваниях легкого, актиномикозе и др. Они имеют значительно большую интенсивность теней, в структуре которых ясно видно участие грубых трабекул соединительной ткани. Поэтому отдельные фокусы неравномерно уплотнены и окружены выраженными сетчато-тяжистыми изменениями. Отточная «дорожка» по направлению к корню легкого обычно при них отсутствует.
Рентгенодиагностика сегментарных и лобарных инфильтративнопневмонических форм легочного туберкулеза при первом исследовании возможна лишь при наличии других туберкулезных изменений в легких. К ним относятся старые плотные туберкулезные очаги, изменения в корне легкого от первичной пневмонии и бронхогенные метастатические процессы в других отделах легочной ткани, которые могут проявляться уже через несколько дней после их образования.
Наличие крупных лобулярных очагов, располагающихся в верхних участках поражения, не может служить доказательством туберкулезного процесса, так как они наблюдаются при пневмонии любой этиологии. Полости распада в участке уплотнения и метастазы в другие отделы легкого являются важными рентгенологическими данными, указывающими на туберкулезное заболевание. Однако основой для диагностического заключения все же являются общеклинические симптомы и часто последующее наблюдение с учетом определенной терапии.
При дифференциальной диагностике инфильтративно-пневмонического туберкулеза сегментарной и долевой протяженности следует иметь в виду ателектазы. Однако, кроме подобных изменений и других нарушений легочной вентиляции при первичном туберкулезе с явлениями бронхоаденита, приходится отметить, что они наблюдаются крайне редко при всех остальных формах легочного туберкулеза.
Кроме того, тени от ателектатических уплотнений отличаются иной структурой и характером очертаний в зависимости от величины и проекции на пленку безвоздушного участка. Поэтому нечасто встречаются большие трудности в рентгенологическом дифференцировании этих изменений. В тех же относительно редких случаях легочного туберкулеза, когда ателектатические изменения наблюдаются или возникают, особенно у больных пожилого возраста, они являются более подозрительными для бластоматозных процессов.
Остро протекающие формы инфильтративно-пневмонического туберкулеза и казеозной пневмонии с образованием каверн могут симулировать рентгенологическую картину абсцесса легких. Обнаружение единичных микобактерий в мокроте не всегда говорит в пользу специфического процесса, поскольку абсцедирующие пневмонии иногда развиваются в зоне старых или остаточных туберкулезных изменений. То же следует сказать относительно наличия свободно перемещающейся жидкости в полости распада, которое может наблюдаться в значительном количестве и при туберкулезных кавернах, правда, не в той степени, как это чаще отмечается при абсцессах. В равной мере это относится и к форме полости распада, образующейся при абсцессе и туберкулезной каверне. И в том и в другом случае они имеют вначале ландкартообразные очертания, которые в дальнейшем, несколько быстрее при абсцессах, становятся гладкостенными.
Значительно большее значение для дифференциальной диагностики имеют изменения в прилежащей к абсцессу легочной ткани. Они представлены обычно сначала широкой зоной воспалительного уплотнения с переплетающимися грубыми тяжами от воспалительно уплотненной интерстициальной основы легкого и периваскулярными и перибронхиальными изменениями, которые выходят за пределы пневмонической зоны.
Характерно и то, что среди этих ветвящихся тяжеобразных теней видны проекции только дренирующих бронхов. При острых абсцессах легкого зона воспалительного уплотнения вокруг распада часто быстро меняется, как и величина полости. В хронических случаях полость окружается тонкой соединительнотканной капсулой. Это иногда напоминает кистозное образование. Однако в окружающей легочной ткани обычно надолго остаются характерные изменения для хронической интерстициальной пневмонии без типичных для туберкулеза очаговых теней. Повторные обострения и вспышки в области указанных изменений могут приводить к развитию «неспецифической легочной чахотки» (по номенклатуре И. В. Давыдовского).
При дифференциальной диагностике округлых инфильтратов и туберкулом приходится главное внимание уделять разнообразным доброкачественным и злокачественным опухолям легкого. Из доброкачественных опухолей следует иметь в виду гамартомы и хондромы. Они располагаются чаще всего вблизи корня легкого и имеют небольшую величину, 2—5 см. Рентгенологически они характеризуются волнистостью контуров и неравномерностью тени, которая увеличивается еще больше в случаях образования в них костной ткани. Интенсивные тени костных вкраплений при хондромах располагаются неравномерно и не образуют по наружному контуру плотного прерывистого кольца или овала, как это бывает при обызвествлении эхинококка, а иногда дермоидной кисты.
Окружающая легочная ткань обычно не изменена; это характерно вообще для всех доброкачественных опухолей. Реже в легочной ткани встречаются фибромы, липомы, аденомы, лимфомы. Все они дают хорошо ограниченные, округлые или овальные однородные тени, отчего дифференциальный диагноз между этими новообразованиями при жизни является невозможным.
Вместе с доброкачественными опухолями легочной ткани следует иметь в виду и случаи дермоидных кист средостения. Они характеризуются полуокруглыми или полуовальными тенями. Распространяясь в сторону легочной ткани, они связаны при всех проекциях грудной клетки с передним средостением. Их резкие очертания при очень большой величине могут иметь бугристые контуры. Тень их почти равномерна, если нет плотных включений. Нередко на границе ее заметна тень капсулы, но не на всем протяжении. Это является важным дифференциальным отличием их от злокачественных опухолей, развившихся из средостения.
Задачей рентгенолога является также дифференциальная диагностика с эхинококковым пузырем. Первоначально он дает округлое затемнение. Если его росту не мешают какие-либо ткани и органы грудной клетки, то эта форма тени остается и у значительно выросшего эхинококкового пузыря. Но большей частью при увеличении он начинает встречать препятствия со стороны крупных сосудисто-бронхиальных разветвлений, листков плевры, стенки грудной клетки и средостения. Это меняет правильную форму пузыря, и он принимает нередко овальную или почковидную форму.
Легочная ткань, кроме образования фиброзной капсулы вокруг хитиновой оболочки пузыря эхинококка, почти не изменена. Граница тени от эхинококкового пузыря всегда резкая. Однородность тени эхинококкового пузыря является его основным признаком, и такого характера тень встречается лишь при ограниченном скоплении жидкости (плевриты). Известный симптом Эскудеро—Неменова — изменение формы тени эхинококка в разные фазы дыхания — объясняется в настоящее время изменением положения пузыря и разной его проекцией, а не сжатием эхинококка легочной тканью (В. Н. Штерн).
Особенно затруднительно диагностировать эхинококковый пузырь, когда он располагается в нижних участках легочной ткани и примыкает к диафрагме. Полуовальная тень, являющаяся как бы добавлением к тени печени, заставляет дифференцировать такие случаи с базальным плевритом, опухолями печени, с парамедиастинально-диафрагмальным плевритом, диафрагмальной грыжей и поддиафрагмальным абсцессом. Нет точных опорных рентгенологических признаков и при редкой локализации эхинококка в средостении.
При дифференциальной диагностике со злокачественными опухолями легких необходимо иметь в виду прежде всего рак бронха. При периферическом раке наблюдается образование неправильно округлых или овальных теней, которые не имеют резкого и гладкого очертания из-за лимфангоитических изменений. При более крупных образованиях отдельные узлы образуют конгломерат, имеющий бугристые контуры.
Неравномерность тени, дольчатость и выраженная тенденция к распространению на легочную ткань в виде мелкосетчатых теней являются характерными чертами раковой опухоли. Значительная примесь теней уплотненной интерстициальной основы легкого и периваскулярные изменения в направлении к корню указывают больше на раковый процесс, чем на первичную саркому в легком. Вокруг раковых узлов редко наблюдается развитие специфических туберкулезных изменений, так же как сравнительно редко возникают и раковые процессы в области старых туберкулезных формирований.
Труднее рентгенологически дифференцировать от центрального первичного рака бронха, развивающегося в крупных медиальных отделах бронхиального дерева. Это может симулировать корневые инфильтративные специфические процессы. Развивающаяся здесь опухоль при росте в направлении просвета бронха может обусловить нарушение его проходимости с признаками гиповентиляции, обтурационной эмфиземы и ателектаза. Обычно они наступают незаметно для больного, если не считать симптом усиления кашля, обычно рано появляющегося при раке бронха, кровохарканья и нарастающей одышки. В гиповентилируемых и спавшихся участках легкого нередко возникают воспалительные неспецифические процессы, протекающие клинически в виде острой или чаще хронической пневмонии.
При далеко зашедших случаях первичного рака бронха со вторичным спадением легочной ткани и плевральными изменениями, при которых к тому же развиваются склеротические и ателектатические изменения, возможны три варианта диагностических заключений:
фиброторакс при специфическом туберкулезном процессе;
фиброторакс как следствие неспецифических хронических воспалительных процессов;
далеко зашедшие раковые процессы.
Без применения дополнительных диагностических рентгенологических методик, как, например, бронхография, суперэкспонированные снимки, томография и др., нельзя сделать выбора из этих предположительных диагнозов. В таких случаях помогает также цитологическое исследование мокроты или пунктата.
Иная рентгенологическая картина наблюдается, когда раковая опухоль, развившаяся из клеток слизистой бронха, при дальнейшем росте распространяется преимущественно вокруг бронха. По соединительнотканным щелям и лимфатическим сосудам процесс прогрессирует и в сторону лимфатических узлов корня легкого, откуда ретроградно распространяется на прилежащие участки легкого. Патологоанатомы называют эту форму «раком корня легкого», подчеркивая этим названием участие в раковом процессе не только стенок бронха. В таких случаях медленнее наступают явления обтурации бронха.
Рентгенологическая картина в таких случаях характеризуется появлением радиарно расположенных тяжистых теней в расширенной и уплотненной корневой области. Они имеют не вполне четкие очертания, не доходят до края легочного поля, тупо оканчиваясь на его середине и наслаиваясь друг на друга, образуют грубопетлистую сетку. Эти изменения в мало выраженных случаях несколько сходны с хронической интерстициальной пневмонией и рассасывающимися специфическими прикорневыми инфильтратами.
При развитии долевых ателектазов дифференциальное заключение приходится базировать на уменьшении размеров доли. Иногда при лобарном раке без ателектаза наблюдается бугристое выбухание междолевой щели. Доказательством ракового процесса легочной ткани являются также данные бронхографии с дефектами выполнения бронхиальных разветвлений и увеличение лимфатических узлов средостения. При далеко зашедших раковых процессах появляется нередко скопление жидкости в плевральной полости.
Однако в противоположность воспалительным экссудативным плевритам, которые дают обычно оттеснение средостения в противоположную сторону, при раковом процессе отмечается часто обратное явление: оно остается перетянутым в пораженную сторону. Это объясняется уменьшением объема легкого из-за сопутствующего ателектаза. Плевральные пункции и их цитологические исследования помогают хорошо дифференцировать разные виды плевральных изменений.
Второй тип злокачественных опухолей, развивающихся в легочной ткани, это саркомы. Они имеют первичную локализацию в легком реже, чем рак. Располагаясь преимущественно в нижних отделах легкого, они образуют одиночные округлые узлы, которые не дают той гомогенной тени, которой характеризуется эхинококковый пузырь. Их границы имеют также менее резкие очертания, чем доброкачественные опухоли, и вокруг них не видно сетчатого уплотнения легочной ткани, как при первичном раке. Это отсутствие указаний на выраженные изменения лимфатических сосудов, как и ясных признаков нарушения вентиляции, дает возможность отделить эти случаи от ракового процесса.
Третья группа изменений охватывает метастазы злокачественных опухолей. Лимфогенное и гематогенное метастазирование из лимфатических узлов при раке легкого с развитием ракового лимфангоита и милиарной формы не имеет прямого отношения к дифференциальной диагностике инфильтративно-пневмонических форм туберкулеза. В этих случаях наблюдаются почти тождественные картины со свежими и подострыми формами гематогенно-диссеминированных туберкулезных процессов. Поэтому многие авторы указывают на то, что диагноз возможен только при обнаружении основной опухоли.
Однако все же можно рекомендовать следующий признак: если при милиарном туберкулезе, как правило, не видно изменений в области корней легких и их тени в большинстве редуцированы, то при рассеянных карцинозных процессах удается отмечать почти всегда расширение тени корней легкого. Кроме того, при них быстрее прогрессирует процесс с нарастанием клинических проявлений болезни, чем при туберкулезных генерализациях, особенно в условиях современной специфической терапии.
Формы вторичного метастатического рака легкого в виде средней и крупной величины узлов встречаются значительно чаще. То же наблюдается и при других злокачественных опухолях, которые образуют одиночные или множественные узлы при метастазировании из различных органов и систем. Иногда приходится отмечать их формирование значительно раньше, чем диагностируется основная опухоль. Для большинства из них нет четких патогномоничных рентгенологических симптомов, хотя некоторые из них отличаются отдельными особенностями.
Например, саркоматозная опухоль при метастазировании в легочную ткань образует чаще множественные узлы. Они дают слабо интенсивные, большей частью равномерные по величине округлые тени, асимметрично лежащие в разных участках легочной ткани, преимущественно в нижних отделах. Величина отдельного фокуса множественного метастаза невелика и редко достигает в диаметре 4—5 см. Очертания метастазов довольно ясны. При их росте незаметно наклонности к слиянию отдельных узлов друг с другом. Сосудистый рисунок между ними проецируется усиленным, но без той сетчатости, которая наблюдается при раковых метастазах или при интерстициальных воспалительных процессах.
Из других злокачественных опухолей, дающих гематогенные метастазы в легочную ткань, необходимо иметь в виду гипернефромы, семиномы и хорионэпителиомы. Метастазы гипернефромы встречаются чаще всего. Они образуют одиночные и реже множественные узлы, которые располагаются преимущественно в нижних половинах легочных полей. Они имеют также округлую форму и достигают 6—8 см в диаметре. Границы гипернефромы несколько нерезко очерчены, как и контуры большинства других злокачественных опухолей. Значительный размер узлов наряду с относительно небольшим числом их является характерной чертой метастазов гипернефромы.
Семиномы и хорионэпителиомы при метастазировании в легочную ткань характеризуются множественными круглыми узлами. Они неодинаковы по величине, бывают более крупными при семиномах (до 9—10 см), чем при хорионэпителиомах. Их рентгенологическая картина похожа на крупноочаговые гематогенные метастазы рака. Главное отличие состоит в отсутствии выраженного уплотнения интерстициальной основы легкого, что всегда видно при раке.
Из округлых образований, которые не относятся к опухолям легких, но могут симулировать округлые туберкулезные фокусы, надо иметь в виду эозинофильный инфильтрат, нагноившуюся бронхогенную кисту, инфаркт легкого, сифилис легкого — гумму, аневризматические расширения сосудов, некоторые паразитарные заболевания легких и др. Диагностика большинства из них базируется на комплексном обследовании больных, использовании данных специальных Клинических и рентгенологических методик исследования и применения для исключения туберкулезного заболевания специфической терапии.
Инфильтративный туберкулез легких – клинические формы
[pericessurits] Перельман М. И., Корякин В. А.
Инфильтративный туберкулез легких объединяет процессы, представленные одним или несколькими казеозными очагами с перифокальным воспалением и распространяющиеся на несколько долек или на доли легкого, склонные к острому и прогрессирующему течению.
Среди впервые выявленных больных туберкулезом органов дыхания инфильтративным туберкулезом страдают 55—65 %, у состоящих на учете в противотуберкулезных диспансерах — 30— 40 %.
Заболевают инфильтративным туберкулезом в основном взрослые, чаще лица молодого возраста, но заболевание может наблюдаться у лиц пожилого и старческого возраста.
В последние годы происходит относительное увеличение доли больных инфильтративным туберкулезом среди всех больных туберкулезом органов дыхания.
Это обусловлено увеличением числа людей, не проходящих обязательные флюорографические обследования на туберкулез. В результате заболевание у них выявляют «по обращаемости», т. е. при появлении различных жалоб, свидетельствующих о наличии уже распространенного инфильтративно- пневмонического процесса.
Инфильтративный туберкулез в структуре смертности от туберкулеза составляет менее 1 %. Летальный исход заболевания наблюдается в основном при осложнениях (легочное кровотечение и др.).
Различают следующие клинические формы:
бронхолобулярный инфильтрат;
округлый инфильтрат;
облаковидный сегментарный и полисегментарный инфильтрат;
лобит
перисциссурит.
Патогенез и патологическая анатомия. Патогенетически инфильтративный туберкулез связан с прогрессирующим очаговым туберкулезом, в патоморфологической картине которого преобладает перифокальное воспаление.
Инфильтрат у большинства больных развивается в результате обострения заживших капсулированных казеозных очагов. Реже он возникает при прогрессировании свежего очагового туберкулеза, когда наряду с новыми очагами появляется перифокальное воспаление, объединяющее очаги в единый фокус.
Развитие инфильтрата, т. е. возникновение перифокального воспаления, является следствием гиперергической реакции легочной ткани на большое количество быстро размножающихся высоковирулентных МБТ.
При размножении и гибели МБТ высвобождаются различные токсические продукты. Одни токсины индуцируют чувствительность замедленного типа, которая в свою очередь индуцирует экссудативный компонент воспаления, другие (как корд фактор микобактерии) провоцируют остроту воспалительного процесса.
При этом в развитии перифокального воспаления существенное значение имеют такие факторы, снижающие резистентность организма, как массивная суперинфекция, наличие различных заболеваний (сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки, алкоголизм и наркомания и др.), психические травмы и т. д.
В зависимости от иммунологической реактивности организма патогенное воздействие МБТ на легочную ткань проявляется различной по характеру воспалительной реакцией.
При большом количестве активно размножающихся МБТ в условиях ПЧЗТ и сохранении местного и общего иммунитета перифокальное воспаление представлено преимущественно экссудатом с примесью альвеолярных макрофагов, лимфоцитов, моноцитов и гистиоцитов.
При малой популяции МБТ в условиях ПЧЗТ и эффективном фагоцитозе процесс приобретает продуктивную реакцию. В этих случаях перифокальное воспаление вокруг очага казеоза образовано преимущественно клеточной реакцией; альвеолы содержат макрофаги, эпителиоидные плазматические клетки и небольшое количество экссудата.
Если бурное развитие МБТ сопровождается угнетением ПЧЗТ и функции Т-хелперов на фоне повышения активности Т-супрессоров, в инфильтрате начинает превалировать казеозный некроз.
При дальнейшем прогрессировании казеозные массы постепенно расплавляются и выделяются в бронх. Образовавшаяся в инфильтрате полость является источником бронхолимфогенного распространения МБТ и формирования новых очагов и инфильтратов.
По характеру перифокального воспаления инфильтраты дифференцируются только в период формирования. При регрессировании и прогрессировании происходит смена тканевой воспалительной реакции, а следовательно, теряются и характерные для различных инфильтратов клинические особенности.
При регрессировании инфильтрата его динамика зависит от распространения поражения, объема казеозного некроза, характера перифокального воспаления. Инфильтраты с серозным и катаральным экссудатами, возникающие остро, обычно регрессируют с восстановлением нормальной структуры ткани легкого.
Серозно-фибринозный и катарально-фибринозный экссудаты, а также экссудат геморрагического характера не подвергаются полному рассасыванию и при регрессировании оставляют после себя соединительнотканное уплотнение.
Свежий (ранний) бронхолобулярный инфильтрат нередко регрессирует с полным рассасыванием или с формированием небольшого склероза. Однако чаще перифокальное воспаление в инфильтрате рассасывается, а очаги казеоза отграничиваются соединительнотканной капсулой.
Склероз образуется и вокруг инфильтрата в перибронхиальной, периваскулярной ткани, в плевральных листках, где имелось воспаление лимфатических сосудов. Капсулированные очаги в зависимости от казеозного ядра инфильтрата имеют различную величину: при образовании очагов менее 1 см говорят о формировании очагового туберкулеза, более 1—1,5 см — туберкулемы.
По объему поражения выделяют инфильтраты, занимающие одну или несколько долек (бронхолобулярный инфильтрат), субсегмент, сегмент (чаще I, II, VI), всю долю (лобит) или только край доли (перисциссурит).
Симптоматика. Больные инфильтративным туберкулезом легких в большинстве случаев выявляются при обследовании в связи с различными жалобами — от нерезко выраженных симптомов поражения органов дыхания и симптомов интоксикации до остро возникшего лихорадочного состояния.
Клиническая картина заболевания определяется главным образом величиной инфильтрата и характером перифокального воспаления. Общее состояние больных остается относительно удовлетворительным, даже при наличии высокой температуры тела.
Больных с бронхолобулярным инфильтратом могут беспокоить небольшая слабость, снижение аппетита, эпизодические повышения температуры тела после физической нагрузки. Однако чаще заболевание протекает бессимптомно.
Больные с округлым инфильтратом, распространением процесса на один сегмент (не более) жалуются на незначительно выраженную общую слабость, недомогание, повышенную утомляемость, субфебрильную температуру тела.
Иногда наблюдаются более острое развитие и тяжелое течение заболевания, напоминающие клиническую картину острого воспаления легких или гриппа. Однако нередко круглый туберкулезный инфильтрат обнаруживают у больных случайно при профилактической флюорографии.
Инфильтрат облаковидный, перисциссурит и лобит характеризуются острым началом с высокой температурой тела и выраженными симптомами интоксикации. Больные жалуются на кашель с выделением мокроты, иногда с примесью крови.
Прогрессирование инфильтрата, его казеозный некроз сопровождаются резким ухудшением состояния больного, повышением температуры тела, появлением кашля с мокротой, слабости, потливости.
С образованием в инфильтрате полости симптомы интоксикации несколько уменьшаются, но спустя некоторое время с появлением новых бронхогенных очагов вновь усиливаются.
В связи с тем, что туберкулезный инфильтрат обычно локализуется в периферических отделах легких, в воспалительный процесс вовлекается плевра. С появлением локального плеврита больных беспокоит боль в боку, обнаруживаются напряжение дыхательных мышц, отставание пораженной стороны грудной клетки при дыхании.
У больных с бронхолобулярным и округлым инфильтратами с помощью перкуссии и аускультации изменений в легких выявить обычно не удается.
При облаковидном инфильтрате, лобите, перисциссурите, для которых характерна распространенная экссудативная воспалительная реакция, соответственно области уплотнения обнаруживаются укороченный перкуторный легочный звук, усиление голосового дрожания, везикобронхиальное дыхание.
Могут выслушиваться немногочисленные влажные мелкопузырчатые хрипы, свидетельствующие о наличии экссудативного компонента воспаления, а при появлении свежей полости (острой каверны) — и среднепузырчатые хрипы.
Хрипы непостоянны, выслушиваются после покашливания на вдохе и исчезают через 2—3 нед эффективного лечения.
Рентгеносемиотика. Инфильтративный туберкулез легких рентгенологически представлен тенями от 1 см до размера доли легкого и более.
Бронхолобулярный инфильтрат диаметром 1,5—2 см, округлой или полигональной формы, имеет вид однородного затенения или конгломерата из нескольких очагов, объединенных менее интенсивным перифокальным воспалением. В тени иногда можно видеть просвет бифуркации мелкого бронха, вокруг которого сформировался инфильтрат.
Округлый инфильтрат образует фокусную тень более 2 см в диаметре, неправильной округлой или овальной формы, малой или средней интенсивности. Фокус неоднороден, в его тени обычно выявляются плотные и кальцинированные очаги — важный признак туберкулезной этиологии поражения.
Контуры инфильтрата нечеткие, он связан с корнем легкого «дорожкой» в виде линейных и полосковидных теней уплотненных бронхов и лимфатических сосудов. При распаде инфильтрата в нем появляются одно или несколько просветлений — полостей, а вокруг — очаги лимфогенного и бронхогенного обсеменения.
Инфильтрат, образованный из многих слившихся лобулярных фокусов, — облаковидный инфильтрат — представлен тенью неправильной формы с нечеткими, постепенно исчезающими в здоровой легочной ткани контурами. Он занимает 1—2 сегмента.
Инфильтрат склонен к распаду, тогда в его наиболее плотных участках, соответствующих казеозу, обнаруживаются просветления. При появлении в полости грануляционного слоя ее контур отграничивается более плотной кольцевидной тенью (формирующаяся каверна).
Краевой инфильтрат — перисциссурит — чаще располагается в верхней доле, на границе с малой междолевой бороздой. На прямой рентгенограмме видна тень треугольной формы с основанием на грудной клетке и вершиной у корня легкого. Нижняя граница тени четкая, верхняя — расплывчатая, постепенно переходящая в здоровую легочную ткань. Перисциссурит реже, чем облаковидный инфильтрат, подвергается распаду.
Рентгенологическая картина лобита зависит от его локализации. Форма лобита соответствует форме несколько спавшейся пораженной доли. Лобит в одних случаях визуализируется в виде сплошного почти однородного затенения, в других — разноплотностной тени.
Границы лобита подчеркнуты уплотненной междолевой плеврой. Лобит в фазе рассасывания и уплотнения в результате разрастания соединительной ткани представлен интенсивной тенью резко уменьшенной пораженной доли.
Туберкулинодиагностика. Реакция на туберкулин у больных с ограниченными инфильтратами и без выраженных симптомов интоксикации умеренно положительная. Она более выраженная и иногда гиперергическая при инфильтратах преимущественно экссудативного характера.
При рассасывании перифокального воспаления чувствительность к туберкулину снижается, отражая меньшее напряжение противотуберкулезного иммунитета.
Лабораторные исследования. Обнаружение у больного МБТ имеет важное, часто решающее значение в диагностике инфильтративного туберкулеза легких.
У больных инфильтративным туберкулезом в фазе распада в мокроте или в содержимом бронхов МБТ обнаруживаются постоянно. У таких больных в мокроте можно определить также обызвествленные эластические волокна, кристаллы холестерина, отложения солей кальция, свидетельствующие о реактивации и расплавлении в полости инфильтрата давно заживших обызвествленных туберкулезных очагов.
Изменения показателей гемограммы и СОЭ зависят от величины инфильтрата и характера воспалительной реакции. При распространенных инфильтратах экссудативного характера количество лейкоцитов увеличивается до (16—18)-10/л, отмечаются увеличение числа палочкоядерных нейтрофилов, лимфопения, моноцитоз, увеличение СОЭ до 20—23 мм/ч.
При бронхолобулярном и округлом инфильтратах продуктивного характера обнаруживаются увеличение СОЭ и нормальные показатели гемограммы.
Для острой фазы инфильтративного туберкулеза характерно повышение в крови содержания свободного кортикостерона и в меньшей степени — гидрокортизона, при преобладании в инфильтрате казеоза отмечается уменьшение содержания гормонов.
Соответственно выраженности интоксикации в крови снижается содержание альбуминов и повышается содержание альфа- и гамма-глобулинов. При выраженной вспышке в моче появляются белок, гиалиновые цилиндры (токсическая почка).
Бронхоскопическое исследование. Бронхоскопию проводят в основном больным инфильтративным туберкулезом легких в фазе распада, у которых возможны туберкулез бронха и дренажный неспецифический эндобронхит.
Туберкулез бронхов выявляется у 4—5 % больных. При инфильтративном фокусе, когда отсутствуют достаточные данные для установления диагноза туберкулеза, проводят бронхоскопию с биопсией бронха или легкого.
Исследование функций дыхания и кровообращения. При ограниченных инфильтратах не выявляются нарушения функций дыхания, в зоне поражения можно обнаружить изменения вентиляции при регионарной сцинтиграфии.
При распространенных формах, сопровождающихся интоксикацией, функции дыхания и кровообращения обычно значительно ухудшаются.
Диагностика. При постановке диагноза инфильтративного туберкулеза следует учитывать, что он развивается на фоне свежих очагов или остаточных посттуберкулезных очаговых или рубцовых изменений. Он часто протекает под маской других заболеваний.
Для этой формы характерно несоответствие удовлетворительного состояния больного, скудости физикально выявляемых изменений в легких и большого распространения поражения легочной ткани.
Основная роль в обосновании диагноза инфильтративного туберкулеза принадлежит рентгенологическому исследованию, при котором в легких обнаруживают фокусы от 1,5—2 см в диаметре до поражений одной или нескольких долей легкого, с наличием вокруг разной плотности очагов, а также кальцинированных лимфатических узлов в корнях легких.
Диагноз подтверждается обнаружением в мокроте МБТ. Реакция на туберкулин имеет относительное диагностическое значение: если гиперергическая чувствительность указывает на туберкулез, то при анергии не исключается туберкулезная этиология воспаления в легких.
При постановке диагноза инфильтративного туберкулеза нередко приходится учитывать безуспешность терапии антибиотиками широкого спектра действия, так как многим больным вначале ставят диагноз пневмонии.
Лечение. При инфильтративном туберкулезе лечение должно быть комплексным и длительным. Назначают 3 (а при лобитах 4) противотуберкулезных препарата.
При экссудативном типе инфильтрата к специфической химиотерапии в зависимости от состояния функции коры надпочечников присоединяют лечение кортикостероидными гормонами и антиоксидантами.
Если происходит формирование каверны, то используют внутрикавернозное введение противотуберкулезных препаратов, искусственный пневмоторакс, пневмоперитонеум или хирургическое вмешательство — резекцию пораженного сегмента, его части или доли легкого.
7.4. Инфильтративный туберкулез легких
Эта клиническая форма туберкулеза характеризуется преимущественно экссудативным типом воспаления со склонностью к быстрому образованию казеозного некроза и деструкции. Следует подчеркнуть, что инфильтративному туберкулезу легких свойственна относительно быстрая динамика. Если очаговый туберкулез протекает хронически и волнообразно, то инфильтративная форма характеризуется или быстрым развитием распада, или же, при своевременной диагностике и правильном лечении, инфильтрат подвергается инволюции и рассасыванию. На месте инфильтрата остаются более или менее выраженные остаточные изменения. Частота формы 40 — 80 %. Это наиболее частая форма туберкулеза на современном этапе. Выявляется форма в основном при обращению к врачу. Протекает под масками пневмонии, бронхита, простудных заболеваний.
Развитие инфильтративного туберкулеза связывают как с эндогенной реактивацией старых посттуберкулезных изменений, прогрессированием свежего очагового туберкулеза, так и с экзогенной суперинфекцией, особенно при неблагоприятной эпидемиологической обстановке. Большое значение в патогенезе инфильтративного туберкулеза имеют ослабляющие факторы.
Развитие инфильтрата объясняется наличием зон гиперсенсибилизации в легком, т.е. инфильтративный туберкулез не возникает в интактных зонах, а развивается, как правило, в тех участках легких, в которых уже «побывала» туберкулезная инфекция. Наличие гиперергического воспаления обусловлено большим количеством микобактерий в условиях быстро размножающейся бактериальной популяции.
По характеру рентгенологических данных и, отчасти, в связи с особенностями клинической картины и течения заболевания выделяется несколько клинико-рентгенологических вариантов инфильтративного туберкулеза.
Облаковидный вариант характеризуется наличием нежной, не очень интенсивной гомогенной тени с нечеткими, размытыми контурами. Часто отмечается быстрое формирование распада и свежей каверны.
Круглый вариант характеризуется округлой гомогенной тенью слабой интенсивности. Также возможно образование распада, определяемого в виде просветления на ранних этапах только при томографическом исследовании.
Лобит — обширный инфильтративный процесс, захватывающий целую долю легкого. Тень чаще негомогенная с наличием одиночных или множественных полостей распада. У отдельных больных возможно формирование полости больших и гигантских размеров.
Перисциссурит — обширная инфильтративная тень с наличием с одной стороны четкого края, с другой — размытого. Такой характер тени определяется поражением 1 — 2 сегментов, располагающихся вдоль междолевой борозды. Нередко отмечается также поражение междолевой плевры, иногда с накоплением выпота. Так же, как и при других вариантах, может быть распад.
Лобулярный вариант характеризуется негомогенной тенью, представляющей собой слившиеся в один или несколько конгломератов крупные и мелкие очаги. В центре некоторых конгломератов выявляется распад.
ИФИЛЬТРАТИВНЫЙ ТУБЕРКУЛЁЗ.
Инфильтративный туберкулёз лёгких характеризуется выраженной экссудативной реакцией воспаления и наклонностью к быстрому распаду казеозного некроза, а также довольно быстрой динамикой:
- он либо прогрессирует с образованием каверны и очагового обсеменения либо;
- подвергается регрессии и переходит в очаговую форму туберкулёза.
Инфильтративный туберкулёз, как правило, развивается на фоне старых туберкулёзных очагов в результате реактивации в них инфекции.
По рентгенологической картине различают четыре основных варианта инфильтративного туберкулёза лёгких:
1. Лобулярный или ограниченный инфильтрат.
2. Облаковидный или круглый инфильтрат.
3. Сегментарная, долевая туберкулёзная пневмония.
4. Перисциссурит.
(По А.И. Рабухину, 1983.: 1.Бронхолобулярный инфильтрат, 2. Ок-руглый или овальный инфильтрат, 3. Облоковидный инфильтрат, 4.Перисциссурит, 5. Лобит, 6. Казеозная пневмония, 7. Ложноопухолевая форма инфильтрата.
Обязательными условиями для установления диагноза инфильтративного туберкулёза являются размер патологической тени более 15 мм. и нерезкость хотя бы части контура тени.
Лобулярный инфильтрат морфологически представляет собой фокус казеозного некроза, захватывающий дольку лёгкого. Процесс развивается на фоне старых очаговых изменений.
Облаковидный и круглый инфильтрат (инфильтрат Ассмана, инфильтрат Редекера) оба образования считаются од-ним и тем же вариантом инфильтративного туберкулёза, но нахо-дящимся в различных фазах развития. Диаметр инфильтратов 3 – 5 см., контуры нечеткие, часто в них формируются деструкции и ка-верны. Заживление идет путём отторжения казеоза и образованием рубца или очагов. Если деструкция не образуется, то инфильтрат превращается в туберкулому. В окружающей легочной ткани обнаруживаются очаговые изменения.
Сегментарное или долевое поражение имеет различное происхождение.
1. При прогрессировании ограниченного инфильтрата процесс может захватить один – два сегмента лёгкого.
Рентгенологическая картина:
- неоднородное затемнение пораженного участка лёгкого, на фоне которого видны отдельные очаги и более крупные фокусы с деструкцией или без неё;
- при слиянии этих фокусов могут формироваться полости распада значительных размеров с неровным внутренним контуром и секвестрами казеоза внутри полости.
2. Туберкулёзное поражение сегмента или доли лёгкого может быть обусловлено лимфо – бронхиальным туберкулёзом, осложненным стенозом бронха. При лимфобронхиальном туберкулёзе, когда имеется фистула, через которую в просвет бронха выделяются казеозные массы, и иногда частицы обызвествленных лимфатических узлов (бронхолиты), возникают условия для нарушения бронхиальной проходимости, бронхогенному обсеменению доли и развитию в ней воспалительного процесса. Чаще такие изменения наблюдаются в средней доле, в верхней доле слева и справа.
Рентгенологическая картина:
- затемнение доли или сегмента с хорошо подчеркнутой междолевой щелью, причем уменьшение пораженной доли или сегмента может быть выражено незначительно;
- на фоне затемнения видны более интенсивные участки, напоминающие очаги, а также просветы долевого и сегментарных бронхов.
3. Перисциссурит – это вариант инфильтративного поражения лёгкого, при котором процесс локализуется в верхней доле вдоль междолевой щели, занимая частично 2 – 3 сегмента. Нижняя граница тени прилужит к междолевой плевре, поэтому чётко отграничена, а верхняя нечеткая, размытая. Так же, как и при других вариантах инфильтративного туберкулёза может наблюдаться распад.
Рентгенологическая картина инфильтративного туберкулёза сходна с пневмонией. Наиболее частой локализацией инфильтративного туберкулёза является верхняя и задняя зоны, причем в 1/3 случаев процесс носит полисегментарный характер.
Дифференциальная диагностика.
1. Пневмонит на почве центрального рака, доброкачественной эндобронхиальной опухоли, бронхолитиаза, инородного тела бронха.
2. На томограммах при туберкулёзе просвет бронха хорошо виден.
3. Наличие полостей распада, «туберкулёзного архива».