Привожу клиническое наблюдение с поражением лёгких при системной склеродермии.
Системная склеродермия (ССД) - аутоиммунное заболевание соединительной ткани с характерным поражением кожи, сосудов, опорно-двигательного аппарата и внутренних органов (лёгких, сердца, пищеварительного тракта, почек), в основе которого лежат нарушения микроциркуляции, воспаление и генерализованный фиброз. Среди заболевших преобладают женщины в возрасте 15-44 лет. Поражение лёгких при ССД встречается чаще, чем при других болезнях соединительной ткани и наблюдают у 70-80% больных. Чаще поражение лёгких развивается на фоне уже развернутой картины ССД. При рентгенологическом исследовании лёгких выявляют изменения, сходные с таковыми при идиопатическом фиброзирующем альвеолите (ИФА), которые проявляется рентгенологическим синдромом диссеминации (Чучалин А.Г., Илькович М.М. 2009). Заболевания с синдромом диссеминации, представляет собой сложную дифференциально-диагностическую проблему в пульмонологии.
Больная (43 года) служащая. Жалобы на момент обследования: слабость, одышка, кашель со скудной слизистой мокротой, боль в грудной клетке, сердцебиение.
Анамнез заболевания. Считает себя больной с декабря 2004 г., когда впервые появились боли в поясничном отделе позвоночника, боли и припухлость в голеностопных суставах. Далее присоединилось покраснение, припухлость и шелушение кожи правого предплечья, глазных век. В конце 2004 года состояние улучшилось: боли в позвоночнике и суставах уменьшились. В 2005 году - ухудшение состояния. Летом появилось уплотнение кожи на спине и животе, а осенью - боли и скованность в лучезапястных суставах и суставах кистей. Также отмечалась слабость мышц шеи. В этом же году больная перенесли левосторонний паротит, по поводу чего лечилась амбулаторно и получала антибактериальную терапию.
Осенью 2006 года - сухость во рту, а далее - частичная адентия. На разгибательных поверхностях локтевых суставов появился зуд, покраснение, а затем подкожные узелковые уплотнения (кальцинаты), отмечает боли в руках при движениях.
В феврале 2007 г. появились эпизоды похолодания и синюшности кистей и стоп, припухлости коленных суставов. Больная консультирована ревматологом. Диагноз «Смешанное заболевание соединительной ткани. Синдром Шегрена».
В марте мес. 2007 г. - впервые проведено стационарное лечение в г. Воронеже. Диагноз. Системная склеродермия. Лечение: преднизолон 20 мг/сут., вазонит 600 мг/сут с положительным эффектом (уменьшилась мышечная слабость).
В мае 2007 года - госпитализирована в институт ревматологии РАМН. Диагноз: перекрестный синдром: системная склеродермия, лимитированная форма, подострое течение, синдром Рейно, склеродактилия, палиартриты. Дерматомиозит. Синдром Шегрена. Вредные привычки отрицает. Аллергический анамнез не отягощен. При рентгенологическом исследовании органов грудной клетки патологических изменений не обнаружено (Рис. №1 от 14.5.2007 г.) После выписки состояние оставалось стабильным. В течение года принимала 16 мг метипреда с постепенным снижением до 12 мг/сутки, трентал, витамины. Летом обследована у стоматолога: синдром Шегрена, выраженная стадия, ксеростомия 2-3 степени.
В октябре 2007 г. появились сильные боли в левом тазобедренном суставе. Диагностирован «асептический некроз головки левого тазобедренного сустава». В связи с ухудшением общего состояния больная была вновь госпитализирована в 1-ое ревматологическое отделение ИР РАМН, где находилась с 30.4.2008 по 04.06.2008 г. При КТ органов грудной клетки патологических изменений не выявлено (по данным выписки из истории болезни). После выписки из стационара пациентка выполняла рекомендации врачей.
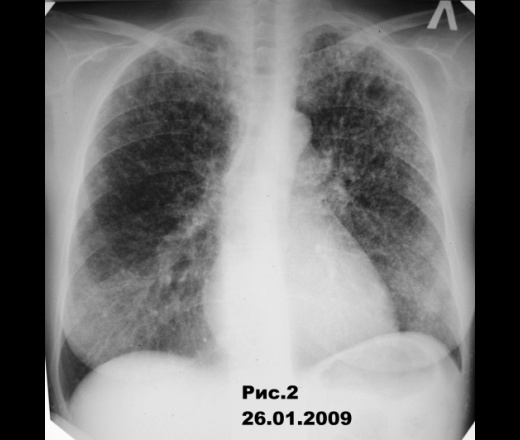
В начале января 2009 больная стала отмечать нарастание одышки, которая вначале проявлялась только при физической нагрузке, а затем в покое. Одышка иногда сопровождалась сердцебиением. Периодически появлялся кашель с небольшим количеством слизистой мокроты. Обратилась в поликлинику. Температура тела нормальная. При аускультации над лёгкими выслушивалось жесткое дыхание. Выполнена обзорная рентгенограмма органов грудной клетки в передней прямой проекции (Рис. №2 от 26.01.2009 г.).
С диагнозом «диссеминированный туберкулёз лёгких» больная направлена в противотуберкулёзный диспансер на обследование. Врачи диспансера, учитывая данные анамнеза, связали поражение лёгких с ССД и направили больную в институт ревматологии РАМН, где данный диагноз подтвердился. После проведенного лечения при контрольной рентгенографии органов грудной клетки отмечена выраженная положительная динамика процесса в лёгких. (Рис. №3 от 6.05. 2009 г.).
По мнению профессора М.М. Ильковича (2011), дифференциальную диагностику поражений лёгких, выявленных на фоне достоверной ССД, проводить нет необходимости. Дифференциальную диагностику проводят в случаях раннего поражения лёгких при отсутствии явных признаков ССД (вариант дебюта заболевания с висцеральным проявлением, что встречается крайне редко). Лёгочные проявления ССД дифференцируют с ИФА, экзогенным аллергическим альвеолитом (ЭАА), системными васкулитами, туберкулёзом, бактериальной пневмонией, раком лёгкого и др.
Литература. Диссеминированные заболевания лёгких. /под ред. М. М. Ильковича. - М.: ГЭОТАР-Медиа, 2011. Справочник по пульмонологии /под ред. А.Г.Чучалина, М.М.Ильковича. М.,2009
Уважаемые коллеги. Благодарю Вас за внимание.
Женщин Радиомеда поздравляю с днем 8 Марта.




Спасибо!
Уважаемый коллега Dr.AndreyR! Вы написали, что "картина совсем не та", чтобы "направить в тубик" #1. Хотелось бы прочитать Ваши аргументы притив диагноза "диссеминированный туберкулез лёгких", который поставили врачи поликлиники и направили больную на обследование в ПТД. Уверен, что это будет полезно врачам Радиомеда.
В отечественной медицинской литературе пишут, что практически у всех больных эти изменения преобладают в базальных отделах лёгких. У данной больной имеется верхнедолевая локализация процесса, что представляет определенный интерес. Это была одна из причин, что побудило меня опубликовать данное клиническое наблюдение.
Nikolas, спасибо!
Мног лет назад было дело, когда я сильно ошибся в диагностике такого процесса. Вел как туберкулёз, а он не лечится и всё. Потом диагноз сняли после консультации в ЦНИИТ. Оказалось проявлением ревматоидного процесса...