МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА ТРАВМАТОЛОГИИ И ОРТОПЕДИИ
Е.Р. Михнович
ОСТЕОХОНДРОПАТИИ
Методические рекомендации
ОБЩАЯ ХАРАКТЕРИСТИКА ОСТЕОХОНДРОПАТИЙ
Остеохондропатии (osteochondropathii; от греч. osteon – кость, chondros – хрящ, pathos – страдание; синонимы: остеохондрит, эпифизионекроз, остходролиз, асептический некроз костей) – это особая группа заболеваний костно-суставного аппарата с характерными клинико-рентгенологическими симптомами, в основе которых лежит асептический некроз губчатой костной ткани в местах повышенной механической нагрузки.
Как самостоятельное заболевание остеохондропатия впервые выделена в 1923 г. Аксхаузеном, затем эту патологию описал в 1927 г. Бергман. Однако еще раньше, в 1909 г., асептический некроз головки бедренной кости был описан Леггом, а в 1910 г. – Пертесом.
Этиология остеохондропатий до конца не выяснена. Можно выделить несколько факторов, которые играют определенную роль в развитии заболевания.
Врожденный фактор обусловлен особой врожденной или семейной предрасположенностью к остеохондропатиям. Известны случаи остеохондропатии бедра, наблюдавшиеся у членов одной семьи в течение нескольких поколений.
Эндокринные (гормональные) факторы связаны с нередким возникновением патологии у лиц, страдающих дисфункциями эндокринных желез, в том числе при акромегалии, миксидеме, гипотиреоидизме.
Обменные факторы проявляются в нарушении метаболизма при остеохондропатиях, в частности обмена витаминов и кальция. Опубликованы сообщения об асептическом некрозе костей, возникающем в связи с нарушениями метаболизма при длительном употреблении кортикостероидов, например, после трансплантации почек.
С давних пор отдельные авторы выдвигали инфекционные факторы как причину заболевания. Согласно их утверждениям, асептический некроз губчатой кости обусловлен эмболией кровеносных сосудов микробного происхождения, однако, с течением времени данное предположение не нашло убедительного подтверждения.
На сегодняшний день многие исследователи отдают предпочтение травматическим факторам. Здесь имеет значение как частая травма, так и чрезмерные нагрузки, в том числе и усиленные мышечные сокращения. Они приводят к прогрессирующему сдавлению, а затем и облитерации мелких сосудов губчатой кости, особенно в местах наибольшего давления.
Наряду с острой и хронической травмой, огромное внимание уделяется и нейротрофическим факторам, приводящим к сосудистым расстройствам. Согласно мнению М.В. Волкова (1985), изменения в скелете при остеохондропатиях являются следствием остеодистрофии ангионеврогенного характера.
Патологическая анатомия. В основе патологоанатомических изменений лежит асептический подхрящевой некроз тех участков губчатой костной ткани апофизов и эпифизов, которые находятся в условиях повышенной статической и функциональной нагрузки. В результате асептического остеонекроза постепенно развивается деструкция пораженной кости и суставного хряща с отделением секвестра и перестройкой внутренней костной структуры. При этом наступает изменение формы не только зоны поражения кости, но и развивается нарастающая деформация всего сустава с нарушением конгруэнтности суставных поверхностей.
Характерные признаки остеохондропатий
- Наблюдаются исключительно в детском и юношеском возрасте (кроме рассекающего остеохондрита суставных поверхностей – болезни Кенига и остехондропатии полулунной кости кисти – болезни Кинбека).
- Для остеохондропатий присуща определенная стадийность развития анатомических и рентгенологических признаков.
- Характеризуются хроническим сравнительно доброкачественным клиническим течением и относительно благоприятным исходом.
- Длительность заболевания зависит от локализации процесса и варьирует от 1 года до 5-6 лет (в отдельных наблюдениях – до 8 лет).
- Остеохондропатии поражают эпифизы и апофизы трубчатых костей (длинных и коротких), некоторые короткие губчатые кости, апофизы и тела позвонков. Чаще всего процесс локализуется в костях нижних конечностей.
- При локализации патологического процесса в области суставного эпифиза может возникать значительная деформация суставной поверхности и развиваться вторичный остеоартроз пораженного сустава.
- Учитывая высокие репаративные возможности кости в период роста, основной метод лечения остеохондропатий – консервативный. При этом первостепенное значение имеет разгрузка пораженной конечности и проведение физиотерапевтических процедур.
- Хирургическое лечение применяется не очень часто, в основном при развитии выраженной деформации в области поражения или наличии внутрисуставных тел, блокирующих движения в суставе (болезнь Пертеса, Кенига, Келлера II, Кинбека).
Стадии остеохондропатий
В течении остеохондропатий различают 5 стадий, которые отличаются друг от друга анатомической и рентгенологической картиной.
В I стадии (асептического некроза) вследствие сосудистых расстройств возникает субхондральный некроз губчатой кости и костного мозга, при этом суставной гиалиновый хрящ еще сохраняет жизнеспособность. В первые недели при рентгенологическом исследовании не обнаруживается четких признаков заболевания, однако, впоследствии (через 2-3 мес.) возникает незначительный остеопороз и смазанность костной структуры, происходит расширение суставной щели (за счет утолщения покровного хряща вследствие его дегенеративных изменений). В исходе данной стадии появляется слабое ограниченное уплотнение костного вещества в зоне некроза.
Стадия II (импрессионного перелома) наступает спустя несколько месяцев (обычно 3-4 мес., реже 6 мес.) от начала заболевания. Рентгенологически характерен так называемый «ложный склероз», обусловленный сдавлением, сплющиванием костных балок. Трабекулярная структура кости нарушается, уплотненная тень эпифиза уменьшается по высоте, ее контуры становятся волнистыми, фестончатыми. Суставная поверхность под действием нагрузки деформируется, а рентгеновская суставная щель расширяется. Длительность данной стадии около 3-5 мес. (иногда 6 мес.).
В стадии III (рассасывания или фрагментации) происходит медленное рассасывание некротизированной кости вследствие врастания тяжей молодой соединительной ткани. Пролиферация суставного и росткового хрящей в виде выступов хрящевой ткани приводит к разделению некротизированного участка кости на отдельные мелкие фрагменты. Рентгенологически определяются плотные секвестроподобные глыбки, разделенные участками просветления. Увеличивается деформация суставной поверхности, щель сустава остается расширенной. Продолжительность III стадии – 1-3 года.
В стадии IV (продуктивной или репарации) некротизированные костные фрагменты, а также соединительно-тканные и хрящевые тяжи постепенно замещаются новообразованным губчатым костным веществом. На рентгенограмме можно видеть рассасывание некротизированных костных балочек и образование новой кости с грубой структурой (иногда с развитием кистовидных полостей), в большей или меньшей степени приближающейся по форме к здоровому эпифизу. Длительность данной стадии от 6 мес. до 2 лет.
Следует подчеркнуть, что перечисленные стадии не строго отграничены друг от друга, а, напротив, тесно взаимосвязаны и взаимообусловлены. Поэтому процесс некроза сменяется процессами рассасывания и восстановления без резких и четких границ.
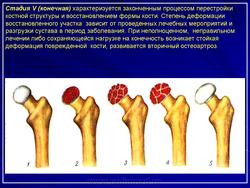
Стадия V (конечная) характеризуется законченным процессом перестройки костной структуры и восстановлением формы кости. Степень деформации восстановленного участка зависит от проведенных лечебных мероприятий и разгрузки сустава в период заболевания. При неполноценном, неправильном лечении либо сохраняющейся нагрузке на конечность возникает стойкая деформация поврежденной кости, развивается вторичный остеоартроз.
Классификация остеохондропатий
В зависимости от локализации патологического процесса выделяют 4 группы остеохондропатий:
I. Остеохондропатии эпифизарных концов трубчатых костей: 1) головки бедренной кости (болезнь Легга-Кальве-Пертеса); 2) головки II, реже III, плюсневой кости (болезнь Фрейберга-Келера II); 3) грудинного конца ключицы (болезнь Фридриха); 4) акромиального конца ключицы (болезнь Кливза); 5) головки плечевой кости (болезнь Хасса); 6) головки лучевой кости (болезнь Нильсона); 7) локтевого отростка (болезнь О’Коннора); 8) дистального эпифиза локтевой кости (болезнь Бернса); 9) шиловидного отростка локтевой кости (болезнь Мюллера); 10) головок пястных костей (болезнь Дитерикса); 11) проксимальных эпифизов фаланг пальцев кисти (болезнь Тиманна).
II. Остеохондропатии коротких губчатых и сесамовидных костей: 1) тела позвонка (болезнь Кальве, или плоский позвонок); 2) надколенника (болезнь Синдинга-Ларсена); 3) ладьевидной кости стопы (болезнь Келера I); 4) сесамовидной кости I плюснефалангового сустава (болезнь Ренандера-Мюллера); 5) полулунной кости (болезнь Кинбека); 6) ладьевидной кости кисти (болезнь Прайзера); 7) большой многоугольной кости (болезнь Хармса); 8) крючковидной кости (болезнь Фогеля); 9) гороховидной кости (болезнь Шмира).
III. Остеохондропатии апофизов (апофизиты): 1) апофизов тел позвонков (болезнь Шойерманна-Мау, или юношеский кифоз); 2) гребней подвздошных костей (болезнь Муше-Сорреля-Стефани); 3) лонно-седалищного сочленения (болезнь Ван Нека); 4) бугристости большеберцовой кости (болезнь Осгуда-Шлаттера); 5) бугра пяточной кости (болезнь Хаглунда-Шинца); 6) бугристости V плюсневой кости (болезнь Изелина).
-
Частичные клиновидные остеохондропатии суставных поверхностей (osteochondritis dissecans, рассекающий остеохондроз): 1) головки и дистального эпифиза бедренной кости (болезнь Кенига); 2) головки плеча; 3) дистального эпифиза плечевой кости (болезнь Паннера); 4) тела таранной кости (болезнь Диаза).
ХАРАКТЕРИСТИКА НАИБОЛЕЕ РАСПРОСТРАНЕННЫХ ОСТЕОХОНДРОПАТИЙ
Остеохондропатия головки бедренной кости
(болезнь Легга-Кальве-Пертеса)
(Osteochondropathia caput femoris)
Остеохондропатия головки бедренной кости впервые была описана в 1909-1910 гг. независимо друг от друга Вальденстромом в Швеции, Леггом в США, Кальве во Франции и Пертесом в Германии.
Патология относится к числу распространенных: среди ортопедических больных встречается в 0,17-1,9% случаев. Среди заболеваний тазобедренного сустава в детском возрасте остеохондропатия головки бедра составляет до 25,3%.
Болеют дети преимущественно в возрасте от 4 до 12 лет, но известны случаи заболевания в более раннем и более позднем возрасте. Мальчики страдают чаще девочек (в 4-5 раз). Левый тазобедренный сустав поражается несколько чаще, чем правый. Двусторонняя локализация процесса наблюдается в 7-10% случаев. Для остеохондропатии головки бедра характерно длительное течение (в среднем, 2-4 года, а иногда до 5-6 лет).
Заболевание протекает по типу первичного асептического некроза и возникает вследствие сосудистых расстройств в субхондрально расположенном губчатом веществе головки бедренной кости. В качестве этиологических факторов рассматриваются микротравма, перегрузка на фоне конституциональной предрасположенности, нарушение нормального процесса окостенения эпифиза головки бедренной кости в возрасте 3-8 лет (Пертес-возраст), связанное с субкритическим его кровоснабжением вследствие врожденного недоразвития локальной сосудистой сети. Не исключается наследственный фактор в развитии заболевания, а также влияние очагов хронической инфекции. В последние десятилетия высказывается мнение о диспластической природе патологии, согласно которому причиной сосудистых нарушений и некроза головки является патологическая ориентация компонентов тазобедренного сустава.
На сегодняшний день с помощью современных методов исследования (радиоизотопного, капилляроскопического, термометрического и др.) установлено, что нарушения артериального и венозного кровообращения имеются на всей нижней конечности, а не только в области тазобедренного сустава. Кроме того, согласно современному представлению о патогенезе болезни Пертеса, имеет место поражение не только головки бедра, но и всех элементов тазобедренного сустава – вертлужной впадины с суставным хрящом, эпифизарного хряща, шейки бедра вместе со всем метафизом проксимального отдела бедренной кости, капсулы сустава. Поэтому, по мнению многих авторов, есть все основания называть болезнь Пертеса остеохондропатией тазобедренного сустава.
Клиника. Остеохондропатия головки бедренной кости развивается медленно, вначале незаметно, что затрудняет диагностику заболевания на ранних стадиях развития процесса. Первые симптомы болезни – боль и щадящая хромота. Боль часто носит приступообразный характер, сменяясь светлыми промежутками. При этом в начальной стадии у 75% детей болевые ощущения локализуются не только в тазобедренном суставе, но иррадиируют в область коленного сустава (так называемые «отраженные» боли). Появляется утомляемость при ходьбе, щадящая хромота. Со временем нарастает гипотрофия мышц бедра и ягодичной области, наступает ограничение движений, особенно отведения и внутренней ротации. Возникает укорочение конечности, которое вначале является кажущимся (вследствие сгибательно-приводящей контрактуры в тазобедренном суставе). С прогрессированием процесса и уплощением головки бедренной кости, а также в связи с развивающимся ее подвывихом появляется истинное укорочение бедра на 2-3 см. Большой вертел на стороне поражения смещается выше линии Розера-Нелатона. Иногда выявляется положительный симптом Тренделенбурга. При неправильном лечении патологический процесс заканчивается деформацией головки и развитием остеоартроза с упорным болевым синдромом и нарушением функции тазобедренного сустава.
Рентгенологическое обследование помогает в постановке диагноза. Для сравнительного анализа производят рентгеновские снимки обоих тазобедренных суставов, а также рентгенограмму в положении Лауэнштейна. Наиболее полную информацию о локализации и распространенности патологических изменений в головке бедра дает компьютерная и ядерно-магнитно-резонансная томография тазобедренных суставов. В ранней диагностике заболевания высокоэффективно радиоизотопное исследование (сцинтиграфия).
Изменения на рентгенограммах зависят от стадии процесса.
В I стадии (асептического некроза губчатой кости эпифиза и костного мозга) изменения отсутствуют либо незначительные: в виде остеопороза костей, образующих тазобедренный сустав, извилистости и неравномерности хрящевой эпифизарной пластинки, неоднородности и пятнистости шейки бедра, некоторого расширения щели сустава.
Во II стадии (импрессионного перелома) головка бедренной кости утрачивает характерную трабекулярную структуру, шейка бедра становится более остеопоротичной. Суставная щель отчетливо расширяется по сравнению со здоровым тазобедренным суставом. Эпифиз головки уплотняется, склерозируется и деформируется (вследствие сохраняющейся нагрузки).
В III стадии (фрагментации эпифиза) суставная щель по-прежнему расширена, головка сплющена и как бы разделена на отдельные глыбки или неправильной формы мелкоочаговые фрагменты. Обычно определяется от 2 до 5 таких фрагментов, а иногда и больше. Вертлужная впадина уплощается.
В IV стадии (репарации) определяется формирование новых костных балочек, эпифиз полностью замещается новообразованной костью с участками просветления в центре.
В V стадии (конечной) завершается структурная перестройка и восстановление формы головки и шейки бедра. Суставная щель суживается и приближается по своей величине к нормальной. Если лечение было правильным, форма восстановленной головки незначительно отличается от сферической; в противном случае формируется грибовидная головка с укороченной расширенной шейкой. При этом вертлужная впадина не полностью покрывает увеличенную деформированную головку, что впоследствии приводит к развитию вторичного коксартроза.
Лечение при болезни Пертеса должно начинаться как можно раньше, чтобы предотвратить развитие морфологических изменений и нарушение функции сустава.
В основе консервативного лечения лежит ранняя и длительная разгрузка конечности, что позволяет сохранить форму головки бедренной кости. Назначают постельный режим с накожным или скелетным вытяжением за больную ногу, ходьбу на костылях без нагрузки на пораженную конечность, применяют специальную петлю для подвешивания ноги, согнутой в коленном суставе, за нижнюю треть голени. Используют отводящие шины с шарнирами на уровне суставов или ортопедические аппараты, обеспечивающие значительное уменьшение избыточного давления на головку бедренной кости. Разгрузка не должна исключать движения в суставе, поэтому для укрепления мышц тазобедренного сустава и всей нижней конечности назначают лечебную физкультуру, плавание в бассейне, массаж.
С целью улучшения репаративных процессов назначают медикаментозное лечение и физиотерапевтические процедуры. В зависимости от стадии заболевания применяют препараты, улучшающие кровообращение (трентал, никотиновая кислота, никошпан) и стимулирующие репаративные процессы (неробол, АТФ, витамины группы В). Используют электропроцедуры (УВЧ, электрофорез, ультразвук, диатермию), способствующие рассасыванию некротической ткани и процессу костеобразования, а также тепловые процедуры (парафин, озокерит, грязелечение, тепловые ванны), улучшающие кровоток в зоне поражения. Наилучшие условия для консервативного лечения созданы в специализированных санаториях. Средний срок консервативной терапии – 2-3 года.
Виды оперативных вмешательств. В начальных стадиях заболевания без признаков выраженной деформации для ускорения репаративных процессов осуществляют введение костного аутотрансплантата в эпифиз головки бедренной кости. Широкое распространение в последние десятилетия приобретают и микрохирургические операции по удалению некротизированного участка эпифиза с его полным замещением трансплантатом на сосудистой питающей ножке.
При прогрессировании патологических изменений в головке и шейке бедра и нарушении пространственных взаимоотношений компонентов тазобедренного сустава применяют различные внесуставные реконструктивные вмешательства, позволяющие не только вывести из-под нагрузки пораженный участок эпифиза, но и произвести восстановление нарушенных взаимоотношений в тазобедренном суставе. Чаще всего используют межвертельную деторсионно-варизирующую остеотомию бедра, позволяющую уменьшить шеечно-диафизарный угол и корригировать избыточную антеторсию проксимального отдела бедра. В случаях формирования деформации с уменьшенным шеечно-диафизарным углом, что сопровождается укорочением конечности, применяют деторсионно-вальгизирующую остеотомию бедра. В результате данных вмешательств не только улучшается центрация головки бедренной кости в вертлужной впадине, но и происходит биологическое раздражение тканей, приводящее к реактивной гиперемии и активно способствующее быстрейшему восстановлению структуры головки.
Исключительно важным и успешным этапом поиска новых оптимальных оперативных вмешательств при болезни Пертеса является ротационная остеотомия бедренной кости, разработанная в 1978 г. японским ортопедом Sugioka (передняя ротационная чрезвертельная) и в 1980 г. белорусским ортопедом А.М. Соколовским (задняя ротационная межвертельная, или операция взаимозамещения). При операции взаимозамещения проксимальный фрагмент, включающий головку и шейку бедренной кости, поворачивается на 45-90° кзади. Данное вмешательство позволяет вывести пораженный верхний полюс эпифиза бедра из-под нагрузки и полностью заменить его сохранившимся в целости неповрежденным сегментом.
Корригирующие остеотомии бедренной кости при болезни Пертеса не всегда приводят к восстановлению правильных соотношений в тазобедренном суставе. Поэтому для коррекции тазового компонента деформации используют надвертлужную остеотомию таза по Солтеру, позволяющую увеличить покрытие головки бедра.
Хирургические вмешательства при остеохондропатии головки бедра позволяют сократить сроки лечения заболевания в 1,5 раза и способствуют снижению инвалидизации данной категории больных.
Остеохондропатия бугристости большеберцовой кости
(болезнь Осгуда-Шлаттера)
(Osteochondropathia tuberositas tibiae)
Заболевание впервые описано Осгудом (США) и Шлаттером (Швейцария) в 1903 г. В научной литературе известно как асептический некроз бугристости большеберцовой кости, апофизит большеберцовой кости, болезнь Лауба, болезнь Ланелонга-Осгуда-Шлаттера.
Чаще болеют мальчики в возрасте от 13 до 15-18 лет. Нередко встречается двусторонняя локализация процесса. В основе заболевания лежит нарушение процессов окостенения бугристости большеберцовой кости. Остеохондропатия часто развивается без видимой причины, однако, иногда удается установить связь с повторной травмой или повышенной функцией четырехглавой мышцы бедра (например, при занятиях спортом или балетом).
Клиника. Отмечается припухлость и локальная боль в области бугристости большеберцовой кости, усиливающаяся при пальпации. Зачастую определяется выраженное увеличение апофиза большеберцовой кости (в 2 раза и более). Движения в коленном суставе болезненны, особенно после физической нагрузки. Крайняя степень сгибания конечности в коленном суставе сопровождается выраженными болевыми ощущениями, нередко сохраняющимися и в состоянии покоя.
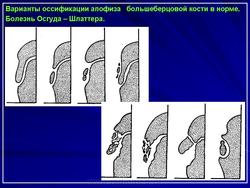
При рентгенологической диагностике болезни Осгуд-Шлаттера необходимо иметь в виду множество вариантов нормальной оссификации апофиза большеберцовой кости. Чаще всего апофиз окостеневает в виде хоботообразного отростка в возрасте 10-13 лет, но встречаются варианты с добавочными мелкими ядрами окостенения. Слияние апофиза с метафизом происходит в 16-18 лет.
При остеохондропатии определяются неправильные нечеткие контуры бугристости и ее фрагментация на несколько секвестроподобных фрагментов.
При диагностике всегда следует учитывать несоответствие между значительным выбуханием бугристости при клиническом исследовании и почти нормальными размерами апофиза на рентгенограмме. Предпочтение необходимо отдавать клиническим данным.
Заболевание продолжается около года и заканчивается восстановлением структуры апофиза. Функция коленного сустава, как правило, не страдает.
Лечение, прежде всего, требует исключения всяких перегрузок и создания относительного покоя, вплоть до кратковременной иммобилизации, и основано на физиотерапевтических методах (магнитотерапия, электрофорез с кальцием и новокаином, бальнеотерапия и грязелечение). Оперативное лечение, как правило, не применяется, за исключением единичных случаев отрыва бугристости при повышенной физической нагрузке. Отшнуровавшиеся в результате перенесенного заболевания болезненные костно-хрящевые тела также могут быть удалены хирургическим путем.
Остеохондропатия апофизов тел позвонков
(болезнь Шойерманна-Мау)
(Osteochondropathia apophisis corpus vertebrae)
Остеохондропатия апофизов тел позвонков (асептический некроз апофизов тел позвонков, или болезнь Шойерманна-May, болезнь Шморля, остеохондропатический кифоз, юношеский кифоз) встречается чаще у юношей в период роста организма в возрасте 11-18 лет. Заболевание впервые было описано в 1921 г. ортопедом Шойерманном, патологоанатомом Шморлем и хирургом May (1924). Относится к довольно распространенному заболеванию детского возраста, составляя от 0,42 до 3,7%.
Основой остеохондропатии позвоночника считают врожденную неполноценность дисков и недостаточную прочность замыкательных пластинок тел позвонков. Отмечают влияние гормональных факторов (заболевание нередко сочетается с эндокринными расстройствами), а также наследственную предрасположенность (возможно наследование по аутосомно-доминантному типу). В прогрессировании деформации немаловажную роль играет фактор нагрузки (неправильный режим, долгое сидение в согнутом положении, тяжелая физическая работа, перенос грузов на спине).
Как показывают рентгенологические исследования нормального позвоночника, в возрасте 10-12 лет в межпозвонковых хрящевых дисках появляются добавочные апофизарные точки окостенения тела позвонка, имеющие треугольную форму на рентгенограмме в боковой проекции (рис. 6). Процесс их костного слияния начинается в возрасте 14-15 лет, а в 18-20 лет заканчивается. В результате тело позвонка из двояковыпуклой формы, характерной для детского возраста, превращается в двояковогнутую, которая присуща взрослому человеку.
Нарушение энхондральной оссификации в области зон роста тел позвонков (апофизарных зон) при болезни Шойерманна-May и приводит к возникновению их клиновидной деформации и формированию кифоза. Чаще поражаются 3-4 средних или нижнегрудных позвонка, локализация процесса в поясничном отделе позвоночного столба довольно редкая. Наиболее типично вовлечение в патологический процесс VII, VIII, IX и X грудных позвонков.
Клиника заболевания отличается медленным развитием и в течение ряда лет проходит 3 стадии.
I стадия продолжается до появления оссификации апофизов тел позвонков и характеризуется несколько увеличенным грудным кифозом.
Во время II стадии (с появлением окостенения апофизов) формируются все типичные признаки заболевания. Появляется боль в спине, особенно при длительной ходьбе и сидении, возникает быстрая утомляемость и слабость мышц спины. Происходит увеличение патологического кифоза с вершиной, расположенной на уровне Th8-L1. Его образование сопровождается усилением лордоза в шейном и поясничном отделах, одновременно может сформироваться и сколиоз. Деформация приобретает фиксированный характер. Присоединение корешкового синдрома дискогенного происхождения приводит к еще большему ограничению подвижности позвоночника.
В III стадии процесса, соответствующей полному слиянию апофизов с телами позвонков, кифоз и клиновидная деформация тел позвонков несколько уменьшаются. Однако фиксированный кифоз и увеличенный поясничный лордоз остаются в течение всей жизни. Со временем развиваются явления остеохондроза позвоночника с нарастающим болевым синдромом.
Рентгенологически изменения, характерные для остеохондропатии, определяются во II стадии заболевания. Выявляются зазубренность апофизов, клиновидная деформация тел позвонков с увеличением их переднезаднего размера, сужение межпозвонковых дисков, нарушение целостности замыкательных костных пластинок позвонков с образованием грыж Шморля. Формируется патологический кифоз грудного отдела позвоночника.
Лечение. Рекомендуют общеукрепляющее лечение, витаминотерапию, рациональный режим труда и отдыха (спать на жестком), выработку правильной осанки, разгрузку позвоночника. С целью укрепления мышечного корсета назначают лечебную гимнастику, плавание в бассейне, массаж мышц спины. Некоторые авторы рекомендуют ношение корсета с пелотом на вершине деформации в положении разгибания позвоночного столба. При рано начатом лечении удается приостановить развитие процесса и образование выраженной деформации. В единичных случаях при выраженном кифозе с неврологическими проявлениями показано оперативное лечение.
Остеохондропатия тела позвонка
(болезнь Кальве, плоский позвонок)
(Osteochondropathia corpus vertebrae)
Заболевание впервые описано Кальве в 1925 г. Встречается редко, в основном у мальчиков в возрасте 7-14 лет. В основе патологии лежит асептический некроз губчатого вещества тела позвонка. Длительность заболевания от 2 до 5-6 лет.
Клиника. Проявляется чувством усталости в спине, болью в позвоночнике, болезненностью при надавливании на выступающий остистый отросток пораженного позвонка. Наклон кпереди и разгибание позвоночника могут быть ограниченными, возможны корешковые симптомы. У большинства детей общее самочувствие хорошее, температура тела нормальная, однако, в отдельных случаях заболевание начинается с подъема температуры до 39,0°С, повышения СОЭ и эозинофилии.
На рентгенограмме в профильной проекции пораженный позвонок уплотнен, равномерно сплющен и расширен в переднезаднем направлении (платибрахиспондилия). Тело позвонка приобретает вид узкой полоски, передний край его выступает кпереди, межпозвонковые щели расширены.
Лечение. Основа лечения – разгрузка позвоночного столба (постельный режим на спине на жесткой постели или в гипсовой кроватке с реклинирующим валиком под пораженным позвонком) и лечебная гимнастика. Лежа проводят массаж, общую и лечебную гимнастику, направленную на реклинацию уплощенного позвонка и укрепление мышц спины (создание мышечного корсета). В стадии восстановления рекомендуют ношение съемного ортопедического корсета, разгружающего позвоночный столб. Отдельные авторы считают целесообразным выполнение заднего спондилодеза с целью стабилизации позвоночника и быстрейшей вертикализации (подъема в вертикальное положение) пациента.
Остеохондропатия головок II-III плюсневых костей
(болезнь Фрейберга-Келера II)
(Osteochondropathia metatarsalis)
Остеохондропатия головки II плюсневой кости впервые описана Фрейбергом в 1914 г. и Келером в 1920 г. Заболевание встречается преимущественно у девочек в возрасте 10-20 лет. Локализуется в эпифизе головки II, реже III, плюсневой кости. В единичных случаях возможно вовлечение в патологический процесс IV и V, а также одновременное поражение II и III плюсневых костей.
Причинами патологии считают хроническую микротравму, статические перегрузки переднего отдела стопы при плоскостопии или вследствие ношения обуви на высоком каблуке. Заболевание чаще возникает справа. Длительность течения процесса 2-2,5 года, развитие болезни постепенное.
Клиника. Отмечается боль в области головки соответствующей плюсневой кости, усиливающаяся при ходьбе и длительном стоянии. На тыле стопы в области поражения появляется отек без признаков воспаления. Активные и пассивные движения в плюснефаланговом суставе ограничены, может возникнуть укорочение соответствующего пальца. Больные ходят с опорой на пятку, разгружая передний отдел стопы. Боль сохраняется довольно продолжительное время, затем постепенно стихает.
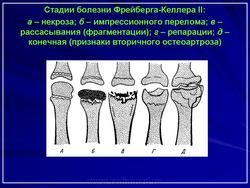
В классическом варианте заболевание проходит 5 стадий, как и при болезни Легга-Кальве-Пертеса.
Рентгенологические изменения в I стадии могут отсутствовать. Во II стадии (импрессионного перелома) головка плюсневой кости теряет свою правильную шаровидную или овоидную форму и уплощается, длина ее уменьшается в 2-3 раза, приводя к укорочению соответствующего пальца. В III стадии происходит выраженное расширение суставной щели, секвестрация головки с образованием нескольких фрагментов, а в IV (репарации) – резорбция некротизированной кости с ремодуляцией головки, приобретающей блюдцеобразную форму. V стадия характеризуется развитием вторичного остеоартроза пораженного сустава.
Заболевание не всегда повторяет классическую стадийность остеохондропатий, поэтому отдельные авторы выделяют лишь 3 основные стадии: склероза, фрагментации и деформации головки с частичным восстановлением костной структуры губчатого вещества кости.
Лечение консервативное. При острых болях и выраженном отеке стопу фиксируют гипсовой лонгетой. После исчезновения острых явлений назначают ортопедическую обувь или стельки-супинаторы, обеспечивающие разгрузку соответствующей головки плюсневой кости. Одновременно проводят электропроцедуры, грязелечение, аппликации парафина и озокерита.
При развитии в области плюснефалангового сустава выраженной деформации с краевыми остеофитами и сильным болевым синдромом выполняют субтотальную моделирующую резекцию измененной головки. Известны операции эндопротезирования удаленной головки плюсневой кости, однако, они не получили широкого практического применения.
Остеохондропатия ладьевидной кости стопы (болезнь Келера I)
(Osteochondropathia os naviculare)
Асептический некроз ладьевидной кости стопы встречается преимущественно у мальчиков в возрасте 3-6 лет, но может наблюдаться и в более позднем возрасте (до 12 лет). Впервые описан Келером и Генишем в 1908 г.
В качестве этиологических факторов называют травму, а также нарушение развития ладьевидной кости, обусловленное рахитом. Длительность заболевания – 1-2 года.
Клиника. Возникают боли, усиливающиеся при ходьбе, и отек тыльной поверхности стопы по ее медиальному краю. Пальпация в проекции ладьевидной кости вызывает выраженную болезненность. С прогрессированием процесса болевой синдром усиливается, при ходьбе опора идет на наружный край стопы, появляется хромота.
На рентгенограмме в начальной стадии выявляется легкий остеопороз, затем уплотнение костной структуры ядра окостенения ладьевидной кости (ядер окостенения может быть несколько). Появляется сплющивание и фрагментация ладьевидной кости, ее деформация в виде чечевицы или полумесяца. Прилежащие суставные щели расширяются.
Лечение консервативное: разгрузка и иммобилизация конечности гипсовой повязкой с моделированием продольного свода стопы до 1-1,5 мес., затем ограничение статических нагрузок, тепловые процедуры, массаж, электрофорез иодида калия и новокаина, ношение стелек-супинаторов или ортопедической обуви.
Частичные клиновидные остеохондропатии
суставных поверхностей (рассекающий остеохондроз,
osteochondritis dissecans) (болезнь Кенига)
Рассекающие остеохондриты суставных поверхностей – это остеохондропатии с единым этиопатогенезом и различной анатомической локализацией. В основе заболевания лежит нарушение кровообращения в ограниченном участке эпифиза. В результате формируется краевой асептический некроз небольшого участка субхондрально расположенной губчатой кости, форма которого напоминает чечевицу, двояковыпуклую или плосковыпуклую линзу. В дальнейшем происходит полное отделение этого костного фрагмента, покрытого гиалиновым хрящом, в полость сустава и превращение его в «суставную мышь», блокирующую движения в суставе.
Заболевание впервые описано Монрое в 1726 г. и Кенигом в 1888 г. По данным Центрального НИИ травматологии и ортопедии, среди ортопедических больных составляет 0,8%, а у пациентов с заболеваниями коленного сустава – 2%. Встречается в возрасте 11-60 лет, однако, преимущественно наблюдается у молодых мужчин от 20 до 40 лет.
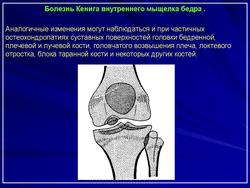
В 90-93% случаев заболевание поражает коленный сустав, в основном внутренний мыщелок бедра. Патологический очаг может также локализоваться в области головки бедра, головки плеча, дистального эпифиза плечевой кости – болезнь Паннера (1929), головки луча, локтевого отростка, тела таранной кости – болезнь Диаза (1928), тела позвонка, головки I плюсневой кости.
Этиология заболевания окончательно не выяснена. Наибольшее признание получила сосудистая теория, согласно которой аваскулярный некроз возникает вследствие рефлекторного спазма или эмболии конечных сосудов, питающих ограниченный участок эпифиза. Высказываются предположения о влиянии
диспластических, нервно-сосудистых, травматических и эндокринных факторов.
Клиника. В развитии патологического процесса выделяют 3 стадии (З.С. Миронова, И.А. Баднин, 1976).
Клиническая картина в I стадии заболевания бедна симптомами. Боль в коленном суставе разной интенсивности, носит неопределенный перемежающийся характер, возникают явления умеренного синовита с небольшой припухлостью сустава.
С прогрессированием заболевания (II стадия) боль принимает более постоянный характер, усиливается при ходьбе. Больные испытывают чувство тугоподвижности в суставе, снижается опорная функция конечности, появляется хромота.
После отделения в полость сустава некротизировавшегося костно-хрящевого фрагмента (III стадия), иногда удается прощупать свободно перемещающееся внутрисуставное тело. Величина его может быть от крупной чечевицы до фасоли средних размеров, при ущемлении «суставной мыши» между суставными поверхностями возникает резкая боль и внезапное ограничение движений – блокада сустава. Со временем развивается гипотрофия четырехглавой мышцы бедра и возникают явления остеоартроза.
Рентгенологически в I стадии в субхондральной зоне выпуклой суставной поверхности мыщелка бедра выявляется ограниченный участок уплотнения кости. Обычно он двояковыпуклый, достигает размеров 1,0×1,5 см и ограничен узким ободком просветления. Затем (во II стадии) происходит отграничение уплотненного костно-хрящевого фрагмента от материнского ложа: расширяется зона просветления вокруг него, фрагмент начинает выступать в полость сустава (рис. 10). В III стадии определяется ниша в области суставной поверхности мыщелка бедренной кости, а внутрисуставное тело обнаруживается в любой части коленного сустава (обычно, в одном из заворотов, а при блокаде сустава – между суставными поверхностями).
Аналогичные изменения могут наблюдаться и при частичных остеохондропатиях суставных поверхностей головки бедренной, плечевой и лучевой кости, головчатого возвышения плеча, локтевого отростка, блока таранной кости и некоторых других костей.
Лечение рассекающего остеохондрита зависит от стадии заболевания.
При I и II стадии показано консервативное лечение, включающее ограничение нагрузки с полным исключением прыжков и бега, иммобилизацию пораженной конечности лонгетой, физиотерапевтические процедуры (фонофорез хондроксида или гидрокортизона, электрофорез хлорида кальция, парафино-озокеритовые аппликации), применение хондропротекторов (мукосата, структума).
Оперативное лечение показано в III стадии заболевания (при наличии свободного костно-хрящевого фрагмента, блокирующего сустав и поддерживающего явления хронического синовита), а также является методом выбора при II стадии патологических изменений.
Хирургическое вмешательство выполняют с использованием артроскопической техники. При артроскопии не только уточняют диагноз, но одновременно удаляют некротически измененный участок суставной поверхности, распознаваемый по пожелтевшему, потерявшему блеск, размягченному гиалиновому хрящу. Костное ложе обрабатывают, края его заглаживают, при необходимости выполняют туннелизацию.
Если указанный фрагмент отделился и располагается в полости сустава в виде свободного тела, его находят и также удаляют. При больших размерах «суставной мыши», специальным инструментом фиксируют фрагмент в наиболее доступном отделе сустава, а удаление проводят через дополнительный разрез. В последние годы при значительных дефектах суставной поверхности мыщелков бедра, возникающих при болезни Кенига, выполняют замещение дефектов костно-хрящевыми ауто- или аллотрансплантатами.
Остеохондропатия полулунной кости кисти (болезнь Кинбека)
(Osteochondropathia ossis scaphoidei manus)
Заболевание впервые описано австрийским рентгенологом Кинбеком (1910). В основе патологии лежит субхондральный некроз полулунной кости запястья. Наблюдается преимущественно у лиц мужского пола в возрасте от 17 до 40 лет, подверженных частым повторным травмам кисти. Играет значение и постоянное перенапряжение кисти в процессе интенсивного ручного труда у слесарей, токарей, плотников, столяров. Процесс чаще локализуется на правой руке.
Клиника. Отмечается локальная боль и припухлость в области полулунной кости. При движениях и пальпации болевые ощущения усиливаются, особенно при разгибании кисти, сжатой в кулак. Постепенно нарастает ограничение подвижности в лучезапястном суставе, больше страдает тыльная флексия кисти. Сила сжатия пальцев в кулак значительно снижена, развивается гипотрофия мышц предплечья. Исход заболевания – остеоартроз суставов запястья, обусловленный возникновением в них подвывихов из-за уменьшения в объеме полулунной кости.
При рентгенологическом исследовании в ранней стадии заболевания отмечается смазанная картина структурного рисунка полулунной кости. Со временем тень ее становится более интенсивной по сравнению с соседними костями запястья, размеры уменьшаются, появляется неровность контуров, могут возникать кистозные изменения. В дальнейшем развивается фрагментация, сплющивание и прогрессирующая деформация полулунной кости, которая часто приобретает треугольную форму. Смежные суставные щели при этом расширяются. В редких случаях происходит уменьшение размеров полулунной кости с явлениями повышенного склероза костной ткани, напоминающего мраморную болезнь. В позднем периоде заболевания рентгенологически определяются явления остеоартроза.
Лечение. В начальных стадиях применяют консервативное лечение: фиксацию лучезапястного сустава гипсовой лонгетой в положении легкой тыльной флексии, тепловые процедуры, ультразвук, магнито- и лазеротерапию. При ранней диагностике и длительном лечении консервативная терапия дает определенный положительный эффект.
Существует более 20 способов оперативного лечения болезни Кинбека. В начальных стадиях заболевания для уменьшения сплющивания полулунной кости применяют метод лигаментотензии (растяжения) в аппарате Илизарова. При развитии выраженной деформации достаточно высокой эффективностью в плане улучшения функции кистевого сустава обладают частичные артродезы, включающие полулунную кость: полулунно-лучевой, запястный, полулунно-трехгранный артродез. При субтотальном и тотальном поражении прибегают к полному удалению некротизированной полулунной кости. Выполняют остеотомию головчатой кости и транспонируют ее головку на место полулунной по Гранеру (1966). Образовавшийся диастаз между фрагментами головчатой кости заполняют костным аутотрансплантатом.
Разработаны способы полного замещения полулунной кости силиконовыми эндопротезами ЦИТО и Свенсона, но они не получили широкого распространения.
Остеохондропатия бугра пяточной кости
(болезнь Хаглунда-Шинца)
(Osteochondropathia tuber calcanei)
Остеохондропатия апофиза пяточной кости описана Хаглундом в 1907 г. и Шинцем в 1922 г. как асептический некроз апофиза пяточной кости. Чаще встречается у девочек в возрасте 12-16 лет. Причина возникновения – частая травма пяток и перенапряжение ахиллова сухожилия и сухожилий подошвенных мышц при занятиях спортом.
Клиника. Заболевание начинается с острых или постепенно нарастающих болей в области бугра пяточной кости, возникающих после нагрузки. При пальпации или разгибании стопы болевой синдром усиливается. Над пяточным бугром, у места прикрепления ахиллова сухожилия, отмечается припухлость. Пациенты ходят с опорой на передний отдел стопы; бег, прыжки, занятия спортом становятся невозможными.
На рентгенограммах, особенно в боковой проекции, определяется уплотнение апофиза, расширение щели между апофизом и пяточной костью. Трудности рентгенологической диагностики связаны с тем, что в норме апофиз пяточной кости у детей имеет до 4-х ядер окостенения, среднее из которых, как правило, уплотнено, а смежные поверхности пяточной кости и апофиза зазубрены.
Наиболее характерным рентгенологическим признаком остеохондропатии является пятнистая структура уплотненного ядра окостенения. В дальнейшем наступает фрагментация апофиза, а затем и его перестройка – формируется новое губчатое вещество кости.
Лечение консервативное. Ограничивают физическую нагрузку, на время лечения прекращают занятия спортом. Применяют теплые ванночки и физиотерапевтическое лечение: электрофорез новокаина, ультразвук, диатермию. При сильном болевом синдроме назначают постельный режим, накладывают гипсовую повязку с моделированием сводов стопы. После ликвидации болей разрешают нагрузку на конечность в обуви с широким устойчивым каблуком. Для ослабления нагрузки на пяточную кость рекомендуют ношение ортопедических стелек-супинаторов с выкладкой продольного и поперечного сводов. В отдельных случаях применяют туннелизацию бугра пяточной кости по Беку.


















Болезнь Левена - остеохондропатия надколенника,
Болезнь Кенига- рассекающий остеохондроз медиального мыщелка бедра,
Болезнь Осгуд-Шлаттера - остеохондропатия бугристости большеберцовой кости,
Болезнь Келлера I - остеохондропатия ладьевидной кости стопы,
Болезнь Келлера II - остеохондропатия головки П или Ш плюсневых костей,
Болезнь Гаглунд - Севера - остеохондропатия пяточного бугра,
Болезнь Кальве - остеохондропатия тел позвонков,
Болезнь Шоерман-Мау - остеохондропатия апофизов тел позвонков,
Болезнь Кинбека - остеохондропатия полулунных костей кистей рук,
Болезнь Кюммеля - травматический спондилит.
Эпонимы. В зависимости от локализации остеохондропатии подразделяют на следующие болезни:
- Бернса – для локтевой кости
- Бланта – для проксимального эпифиза большеберцовой кости
- Брейлс-Форда (головка лучевой кости)
- Бьюкенена (гребень подвздошной кости)
- Ван-Нека (V плюсневая кость)
- Кальве – для тел позвонков
- Келера – Келера I (ладьевидная кость предплюсны)
- Келера - для II, III, IV головок плюсневых костей
- Кинбека (полулунная кость запястья0
- Ларсена-Юханссона – для надколенной чашечки
- Легга-Кальве-Пертеса (головка бедренной кости)
- Моклера – для головок костей пястья
- Осгуда-Шлаттера (бугристость большеберцовой кости)
- Паннера – для головки дистального мыщелка плечевой кости
- Пирсона – для лонного сочленения
- Прейсера – ладьевидная кость кисти
- Ренандера-Мюллера – для сесамовидной кости I плюснефалангового сустава
- Севера – для пяточной кости
- Тиманна – для эпифизов фаланг
- Фрайберга (Фриберга) – для головки II плюсневой кости
- Хааса – для головки плечевой кости
- Хаглунда – для аномальной кости, расположенной между ладьевидной костью предплюсны и головкой таранной кости
- Хаглунда-Шинца – для апофиза пяточной кости
- Шейерманна – для акромиона лопатки
- Шейерманна-Мау – для апофизов грудных позвонков (Th7-Th10)
АСЕПТИЧЕСКИЙ НЕКРОЗ ГОЛОВКИ БЕДРА
Талако Т. Е., г. Минск
Введение
Асептический некроз головки бедренной кости (АНГБК), аваскулярный некроз является следствием нарушения кровотока и некроза элементов костного мозга головки бедренной кости.
Идиопатический остеонекроз головки бедренной кости представляет собой тяжелое дегенеративно-дистрофическое поражение тазобедренного сустава, наблюдаемое в наиболее трудоспособном возрасте. Заболевание до настоящего времени остается малоизученным разделом костной патологии.
В последние годы интерес к асептическому некрозу головки бедра заметно возрос, что объясняется следующим рядом факторов:
В детском возрасте дегенеративно-дистрофические изменения в эпифизе головки бедренной кости являются наиболее частыми и тяжелыми осложнениями бескровного вправления врожденного вывиха бедра. По данным различных авторов это осложнение встречается у 14-80% случаев.
Два последних фактора объясняют особое внимание ортопедов к хирурги-ческому лечению данного заболевания. Однако недостаточность сведений об этиологии и патогенезе, трудность ранней диагностики осложняют организацию и проведение профилактических мероприятий, снижают эффективность оперативного лечения.
Этиология и патогенез
Этиология и патогенез до сих пор остаются неясными, что нашло свое отражение в определении «идиопатический». Термин "аваскулярный некроз" обычно используется для описания сосудистого инсульта проксимальной части бедра, встречающегося при лечении врожденного вывиха. Под ним подразумевается полное отсутствие кровоснабжения указанного отдела. Сосудистые же нарушения, наблюдающиеся при закрытом вправлении вывиха бедра, являются частичными, так как в процесс вовлекаются только отдельные сосуды, питающие проксимальный отдел бедренной кости и проходящие с последующим восстановлением кровотока. Поэтому термин "ишемический некроз" нам кажется более точным.
Некоторые исследователи, основываясь на заметном сходстве этого процесса с болезнью Пертеса, рассматривают его как асептический некроз головки бедренной кости, развившийся в результате нарушения питания эпифиза. Имеющиеся же незначительные различия между указанными заболеваниями объясняются особенностями кровоснабжения эпиметафиза при недоразвитии тазобедренного сустава и относительно большими компенсаторными возможностями организма в раннем детском возрасте.
Вместе с тем, из патогенеза ишемического некроза нельзя исключить и роль избыточной нагрузки на головку, что подтверждается данными некоторых авторов, наблюдавших некроз в непораженном суставе у детей с односторонним врожденным вывихом бедра. Избыточная нагрузка на "здоровый" сустав привела к развитию дистрофических изменений при отсутствии таковых на стороне вывиха.
Однако, по мнению большинства ортопедов, такие изменения в головке "неповрежденного бедра" являются "естественным адаптационным процессом в условиях повышенной нагрузки". При этом процессы рассасывания костной ткани сохраняют равновесие с процессами новообразования. Они протекают одновременно и клинически себя ничем не проявляют.
Рентгенологически эти нарушения могут проявляться остеопорозом и неоднородностью костной структуры.
Концепцию патофизиологии "незрелого" тазобедренного сустава предложили Ogden and Bucholz (1974). Она состоит в выделении четырех типов ишемического некроза, вызванного сосудистой окклюзией. Эти авторы впервые описали рентгенологические изменения во всем проксимальном отделе бедренной кости у пациентов с врожденным вывихом, леченным консервативными методами.
Морфологические изменения в эпифизе, ростковой зоне и проксимальном метафизе бедра разделялись на четыре определенных рентгенологических типа.
Авторы предположили, что специфическая окклюзия сосудов может привести к характерным морфологическим изменениям, и что они могут быть очень важными в прогнозировании остаточных деформаций, развившимся в проксимальном отделе бедренной кости.
Наиболее распространенными теориями возникновения некроза признаны травматическая и сосудистая, причем в первом случае имеют ввиду как однократную значительную травму, так и микротравму, чаще хроническую. Принято считать, что первично наступает перелом костных балок, а вторично развивается асептический некроз.
Клиника и диагностика
Клиника и диагностика асептического некроза головки бедренной кости на ранних стадиях трудны, при этом часто (36-58,7%) встречаются диагностические ошибки. В большинстве же случаях больные лечатся по поводу «поясничного остеохондроза», «радикулита» или «ишиаса», «артроза» коленного сустава. Каждому третьему больному диагноз не выставляется вовсе.
Причины плохой и запоздалой диагностики следующие:
·недостаточное знание практическими врачами этой патологии;
·скрытое, постепенное начало заболевания;
·отсутствие четких патогномоничных симптомов;
·особенности болевого синдрома;
·длительное сохранение достаточной подвижности в суставе, создающее видимость клинического благополучия;
Первый признак асептического некроза головки бедра - боли, которые характеризуются неопределенной локализацией и склонность к широкой иррадиации: в область поясницы и ягодицы, голени; в паховую область, а особенно часто (до 70% случаев) - в область коленного сустава. Именно эти отдаленные болевые ощущения воспринимаются как основные и легко уводят от правильного диагноза.
Вначале боли малоинтенсивны, появляются при ходьбе, плохой погоде и исчезают в покое, постепенно становятся постоянными и более интенсивными, усиливаясь при нагрузке. После периода обострений порой наступает облегчение, но затем симптомы заболевания нарастают. В ряде случаев начало заболевания может быть внезапным.
При атипичной локализации болей возникает необходимость дифференцировки асептического некроза от пояснично-крестцового радикулита.
Одним из наиболее ранних симптомов заболевания - ограничения ротационных движении бедра, особенно внутренней ротации (80-85% случаев), сопровождающееся болевым синдромом. Затем отмечается ограничение отведения, а в последнюю очередь уменьшение подвижности. в сагиттальной плоскости. Это объясняется тем, что на первых порах остеонекроз по существу является внесуставным заболеванием, поскольку патологический процесс локализуется в субхондральной зоне кости под толщей интактного суставного хряща, очень долго сохраняющего свою жизнеспособность, и таким образом обеспечивающего на длительный срок хорошую функцию сустава (В. П. Прохоров, 1981).
Salter et all.(1969), Gage, Winter (1972) разработали критерии рентгенологической диагностики тотального и частичного ишемического некроза головки бедренной кости после закрытого вправления врожденного вывиха. Наличие тотального некроза можно предположить, если:
1) не происходит образования ядра окостенения головки в течение 1 года после вправления,
2) в существующих точках окостенения не происходит рост кости,
3) в течение 1 года после вправления остается расширенной шейка бедра,
4) повышена рентгенологическая плотность шейки бедренной кости,
5) определяется рецидивирующая деформация головки и шейки после завершения процесса реоссификации. Эти деформации включают в себя coxa magna, coxa plana, coxa vara и укорочено - расширенную шейку бедра.
В большинстве же случаев ишемический некроз не захватывает весь эпифиз и часть его способна к дальнейшему росту.
Критериями для диагностики частичного некроза головки бед-ренной кости по данным Gage and Winter (1972) являются:
1) рецидивирующая деформация головки в течение 2 лет после закрытого вправления (обычно выражается в уплощении среднего отдела эпифиза);
2) дефект части эпифиза, определяемый на рентгенограммах в течение 1 года после вправления (это чаще всего проявляется нарушением процесса окостенения);
3) рентгенологически достоверный признак жизнеспособности оставшейся неповрежденной части эпифиза.
Salter et all. (1969) указывали на возможность развития кратковременных сосудистых нарушений, которые могли бы быть реакцией на закрытое вправление и характеризовались ускоренным окостенением. Их критериями являлись:
1) нарушение окостенения головки бедренной кости, возникающее в результате фрагментации в течение года после репозиции, но без повышенной рентгенологической плотности;
2) отсутствие рецидива ишемического некроза после завершения окостенения головки.
Keret and McEven (1991) провели анализ рентгенограмм 90 больных, у которых консервативное лечение врожденного вывиха бедра осложнилось нарушением роста проксимального метаэпифиза. На момент наблюдения у всех пациентов рентгенологически определялось закрытие зоны роста эпифиза пораженного бедра. Все случаи были разделены на 3 группы соответственно степени сосудистых нарушений:
1) малая недостаточность бедренных сосудов, имеющая незначительное влияние на рост;
2) средняя сосудистая недостаточность, вызывающая частичную задержку роста;
3) сильная сосудистая недостаточность, вызывающая полную задержку роста проксимального отдела бедренной кости. Авторами была найдена корреляция между степенью сосудистой недостаточности и рентгенологическими показателями у большинства ближайших наблюдений.
Достоверными рентгенологическими признаками последствий ишемического некроза головки бедра считались:
а) серповидная форма эпифиза,
б) короткая и резко выгнутая внутренняя кривизна шейки (между малым вертелом и проксимальным метафизом, т.е. латеральная порция линии Шентона),
в) латеральный наклон эпифиза,
г) преждевременное закрытие росткового хряща (особенно наружной порции) и др.) гипертрофия большого вертела.
Самым надежным признаком для прогнозирования развития тазобедренного сустава считался второй.
Keret (1981) заметил, что нарушение роста и развития суставного хряща у детей, леченных по поводу врожденного вывиха бедра, соответстввало рентгенологическим признакам, описанным предварительно у пацентов с болезнью Пертеса.
При рентгенологическом обследовании больных на ранних стадиях асептического некроза в наиболее нагружаемом верхненаружном участке головки бедра выявляется:
- очаговое уплотнение костной ткани в ее субхондральной области, связанное с эндостальным костеобразованием по периферии очага некроза и реактивным остеопорозом окружающей жизнеспособной кости,
- иногда отмечается пятнистый неравномерный пороз головки и шейки бедра или малые зоны уплотнения выглядят в виде дымки на фоне нормальной костной ткани (Francia u. а., 1979),
- нередко удается выявить достоверный признак асептического некроза головки - симптом «яичной скорлупы» в виде серповидной полоски просветления в верхнем полюсе головки непосредственно под субхондральным слоем костной ткани. Он связан с возникновением импрессионного перелома некротических трабекул и начинающейся деформацией головки.
В начальной стадии процесса контуры головки и суставная щель не изменены.
В дальнейшем по мере рассасывания мертвых костных балок происходит ослабление их прочности и образуется импрессионный перелом.
Некротический участок треугольной или дискообразной формы локализуется в самом нагружаемом - верхненаружном сегменте головки.
Очаг некроза в виде плотной тени окруженной светлой остеолитической зоной, за которой отчетливо определяется зона склероза.
По мере прогрессирования патологического процесса костная перестройка сопровождается вовлечением в заболевание суставного хряща и возникновением симптомов деформирующего артроза.
Заболевание, как правило, выявляется с опозданием. Способствовать более ранней диагностики этой патологии признаны дополнительные методы исследования, в частности - метод контрастной флебографии головки бедренной кости, позволяющий подтвердить диагноз на ранних стадиях заболевания. С помощью чрескостной флебографии чаще всего выявляются бессосудистые зоны, симптомы «ампутации» сосудов, участки варикозного расширения сосудов, замедленный отток контрастированной крови.
Единого мнения о стадиях течения асептического некроза головки бедренной кости нет, что отрицательно влияет на все аспекты решения данной проблемы.
На сегодняшний день существует множество классификаций заболевания с выделением от 3 до 6 стадий развития процесса.
Наиболее соответствует указанным требованиям классификация с выделением 4 стадий заболевания, разработанная в институте им. М. И. Ситенко (Н. И. Кулиш, В. А. Филиппенко, 1986).
Первая стадия - стадия начальных явлений - клинически характеризуется периодически возникающими, чаще после нагрузки, болями в тазобедренном суставе, порой иррадиирующими. Движения в тазобедренном суставе сохранены.
Рентгенологически:
- контуры головки бедра сохранены,
- суставная щель обычной высоты;
- имеются очаги остеопороза и остеосклероза,
- на профильных рентгенограммах возможно выявление тонкой субхондральной линии просветления (симптом «яичной скорлупы»).
Вторая стадия - стадия импрессионного перелома, который сопровождается интенсивными болями. Боли становятся постоянными, не исчезая даже в покое. Отмечается характерная иррадиация болей и область коленного сустава, наблюдается атрофии мышц бедра. Наступает резкое ограничение ротационных движений, появляется ограничение отведения.
Рентгенологически:
- нарушение контура головки бедра в виде уплощения или ступенеобразной деформации в её наиболее нагружаемой верхненаружной части за счет импрессии некротического очага, вокруг которого расположена зона остеолиза и реактивного склероза;
- суставная щель неравномерно расширенна, вертлужная впадина остается интактной.
Третья стадия - стадия вторичного артроза, когда в патологический процесс вовлекается вертлужная впадина. Клинически отмечаются значительные боли - которые носят постоянный характер, а интенсивность их уменьшается лишь в покое Движения в тазобедренном суставе ограничены в трех плоскостях. Появляются сгибательно-приводящие контрактуры в пределах 10-15° и, как следствие - функциональное укорочение конечности. Нарушение походки, атрофия мышц.
Рентгенологически:
- костные разрастания по краям вертлужной впадины, неравномерное сужение суставной щели;
- контуры головки резко изменены, имеются костные разрастания;
- очаг некроза, захватывающий до 1/2 и более головки, определяется отчетливо, по окружности его наблюдается широкая зона остеолиза и склероза.
Четвертая стадия - стадия исхода - характеризуется постоянными болями локализующимися в области тазобедренного сустава и часто в пояснично - кресцовом отделе позвоночника. Атрофия мышц бедра достигает 5-8 см. ротационные движения отсутствуют, движения в сагитальной плоскости резко ограниченны. Значительно нарушает походку выраженная сгибательно - приводящая контрактура. Из-за болей больные вынужденны пользоваться тростью или палочкой.
Рентгенологическая картина соответствует запущенной стадия деформирующего коксартроза:
- определяется значительная деформация вертлужной впадины с грубыми краевыми разрастаниями;
- суставная щель резко сужена,
- головка бедра седловидно деформирована,
- имеет краевые разрастания, часто находится в положении подвывиха;
- очаг некроза дифференцируется хуже, фрагментирован, склерозирован, ширина окружающих его зон остеолиза и склероза уменьшена, эти зоны пятнисты и неравномерны.
Болезни, сопровождающиеся некрозом костей
Айзелина болезнь
Асептический подхрящевой некроз основания первой плюсневой кости.
Блаунта болезнь
Асептический некроз внутреннего мыщелка большеберцовой кости.
Вайса-Мюллера болезнь, Диаза болезнь
Асептический некроз таранной косги. Встречается преимущественно у детей от 6 до 12 лет.
Гаглунда-Шинца болезнь
Асептический некроз бугра пяточной кости.
Келлера болезнь
Асептический некроз ладьевидной кости.
Кальве болезнь, Шойермана-Мау болезнь
Остеохондропатия позвоночника, асептический некроз тела позвонка, причины которого до настоящего времени не выяснены. Некоторые авторы предполагают эмболию мелких артерий. Наблюдается в возрасте 4-8 лет. Очень редко встречается у детей до 2-х и после 12 лет. В результате возникает юношеский горб.
Осгуда-Шлатера болезнь
Избыточный рост костной ткани в результате асептического некроза бугристости большеберцовой кости при неизменённой коже. Этиология травматическая. Основной симптом: боли в области бугристости большеберцовой кости при активном сгибании. Пассивные сгибания безболезненны.
Паннера болезнь
Асептический подхрящевой некроз возвышения головки плечевой кости.
Пертеса болезнь
Асептический подхрящевой некроз головки бедренной кости у детей 6-14 лет.
Пирсона болезнь
Асептический подхрящевой некроз лобковой кости.
Тиманна болезнь
Асептический подхрящевой некроз головок костей пальцев рук и ног. Процесс развивается между 12 × 17 годами жизни и заканчивается после сращения головки с телом кости. Остаются деформации.
Фридриха болезнь
Субхондральный некроз грудинного конца ключицы, вызывающий болезненный отек и покраснение кожи в области грудино-ключичного сочленения.
Хасса болезнь
Асептический подхрящевой некроз головки плечевой кости. В отличие от болезни Паннера некротизируется вся головка плечевой кости. Встречается у детей от 6 до 14 лет.
Асептический остеонекроз как осложнение терапии глюкокортикоидами
… в последней МКБ-10 остеонекроз включен в классификацию с выделением идиопатического асептического некроза кости и вторичного лекарственного, связанных с травмой (посттравматический) и другими причинами.
Под влиянием глюкокортикоидов может развиться не только остеопороз, но и асептический остеонекроз, чаще в головках длинных трубчатых костей, приводящий к вторичному поражению суставов.
Асептический остеонекроз наблюдается при длительной (в течение 3 - 12 месяцев) терапии гормонами различных заболеваний, преимущественно ревматических (СКВ, системная склеродермия, ревматоидный артрит).
Причины и патогенетические механизмы асептического остеонекроза при ревматических заболеваниях. По этому вопросу в литературе имеется две основные точки зрения.
По данным R.T. Todnunter и соавт. (1996), решающая роль отводится терапии глюкокортикоидами. участие их в патогенентических механизмах развития асептического остеонекроза может реализоваться непосредственно, вызывая или усиливая остеопороз, способствуя микропереломам и компрессии участков костей, находящихся под нагрузкой, а также через сосудистую систему вследствие развития внутрисосудистой гиперкоагуляции с образованием тромбов или жировой эмболии конечных сосудов костных эпифизов.
M.P. Zizic и соавт. (1985) показали, что асептический остеонекроз является осложнением терапии высокими дозами глюкокортикоидов, которые приводят к элиминации кальция, остеопорозу и последующем к развитию интрамедулярной липоцитарной гипертрофии, что в свою очередь увеличивает внутрикостное давление и снижает кровообращение в пораженной кости.
Другие исследователи, не отрицая значения глюкокортикоидов, не рассматривают их как единственный патогенетический фактор. Обращают внимание на связь с основным заболеванием. Роль самого заболевания, а именно вовлечение в патологический процесс внутрикостных, пери- и гиперартикулярных сосудов с развитием их окклюзии и ишемии, приводящих к асептическому остеонекрозу, подчеркивают D.S. Hyngerford и соавт. (1980).
Исследования В.А. Насоновой и соавт. (1980) связывают возникновение асептического остеонекроза с назначением высоких доз гормонов в наиболее активную фазу волчаночного процесса, в период генерализованного васкулита, в том числе и с поражением внутрикостных сосудов иммунного характера. В этих исследованиях было показано, что больные с СКВ получали большие дозы их (глюкокортикоидов) в активную фазу заболевания и к моменту установления диагноза асептического остеонекроза находились уже на малых поддерживающих дозах или совсем не получали их.
Поэтому вполне вероятно участие глюкокортикоидов в развитии асептического остеонекроза как дополнительного фактора.
Клинические признаки асептического остеонекроза. Основными клиническими симптомами асептического остеонекроза являются боль в соответствующем суставе, чаще при движении, прекращающаяся в покое, а также нарушение внутренней ротации и флексии.
Болевой синдром наиболее выражен при локализации процесса в крупных костях, образующих тазобедренные и коленные суставы, несущих максимальную нагрузку. Боли, как правило, развиваются постепенно, реже появляются во время неловкого движения или травмы.
При поражении головки бедренной кости отмечаются боли в области тазобедренного сустава с иррадиацией в паховую или поясничную области, а также в бедро или коленный сустав. Из-за наличия болевой контрактуры в тазобедренном суставе определяется ограничение как внутренней, так и наружной ротации, а также сгибания и разгибания. Постепенно развивается хромота, атрофия мышц бедра, а затем укорочение конечности.
Отмечается диссоциация между сравнительно слабыми болями и степенью деформации в тазобедренном суставе при длительном лечении глюкокортикоидами. !!! Поэтому появление даже незначительных болей во время гормонотерапии должно насторожить в отношении асептического остеонекроза.
Диагностика. Ранние нарушения (изменения) в костной ткани при асептическом остеонекрозе выявляются при выполнении изотопной сцинтиграфии и магнитнорезонансной томографии (МРТ). Появление характерных рентгенологических изменений свидетельствуют о далеко зашедшем процессе.
Использование сцинтиграфии на основе использования технеция-99 - позволяет увидеть повышенный захват радиоизотопа изменённым участком кости, связанный либо с образованием новой кости, либо с повышением метаболической активности вокруг некротического участка (Stinberg M., 1993). Ограничение применения данного метода связано, во-первых, с его неспецифичностью (исключение составляют случаи, когда внутри зоны повышенного захвата визуализируется зона пониженного захвата - изображение «холодного в горячем», однако, подобный симптом встречается достаточно редко (Stinberg M., 1993)). Во-вторых, суждение о повышенном захвате технеция-99 возможно только при сравнении со здоровым бедром, однако, учитывая возможную билатеральность процесса 50-90% (Вест С., 2001; Stinberg M., 1993), не исключена неадекватная интерпретация полученных результатов.
Метод магнито-резонансной томографии (МРТ), на сегодняшний день, является наиболее чувствительным для ранней диагностики асептического остеонекроза. Его применение целесообразно, когда клинически присутствует болевой синдром, а рентгенологические изменения не выявляются. При применении МРТ на ранних стадиях асептического остеонекроза визуализируются сигналы низкой интенсивности, особенно в субхондральной зоне. По сравнению с другими методами он отличается самой высокой чувствительностью и достоверностью получаемого изображения (более 91-95%). Использование МРТ позволяет отказаться от инвазивной диагностики. Но в тоже время, у пациентов, имеющих изменения на МРТ и при отсутствии клинических и ренгенологических изменений необходим более осторожный подход к лечению (Donohue J. 2002).
!!! Рентгенологические признаки асептического остеонекроза возникают значительно позже, чем первые клинические симптомы, и указывают на уже далеко зашедший процесс.
При рентгенологическом исследовании определяются: изменение структуры субхондральной кости с участками неравномерного разрежения и уплотнения; секвестрация и фрагментация некротического костного скелета с последующим развитием вторичного деформирующего остеоартроза. Деление асептического остеонекроза на рентгенологические стадии, на сегодняшний день, остается предметом дискуссий.
Дополнительными методами исследования являются: измерение внутрикостномозгового давления, интрамедуллярная венография. Данные методы отражают снижение кровотока на фоне повышенного костномозгового давления, что характерно для ранных стадий асептического остеонекроза, однако вышеперечисленные методы в настоящее время практически не используются, в связи с внедрением для диагностики асептического остеонекроза метода МРТ.
Проспективные исследования показывают, что в группах высокого риска, таких как больные системной красной волчанкой и с трансплантацией органов, которые нуждаются в длительном лечении глюкокортикоидами, необходимо в течение 2 - 3 лет повторное сцинтиграфическое и МРТ-исследования для контроля за обратным развитием остеонекроза или выявлением его новых локализаций. Впечатляет, что проведение лечебно-профилактических мероприятий при зоне остеонекроза в виде тонкой рентгенонегативной линии позволяет предотвратить прогрессирование заболевания почти у 70% больных (T.Kakobo и соавт., 1992).
Так небольшое дополнение. Очень обстоятельное сообщение.
Из литературных источников.
ОСТЕОХОНДРОПАТИИ
Остеохондропатии
Можно узнать источники информации в комментариях 6 и 8?
https://www.youtube.com/channel/UCBGxoBUOqUT_bFhSeUgtWEw
Для 6 коммента источник ниже.
Спасибо!
https://www.youtube.com/channel/UCBGxoBUOqUT_bFhSeUgtWEw
Да 80$! Можно купить легко( ну, на на неск. чел. )
Паннера болезнь
https://radiopaedia.org/articles/spontaneous-osteonecrosis-of-the-knee
Спонтанный остеонекроз коленного сустава , известный также как болезнь Альбека.