Том I/N 5/1999
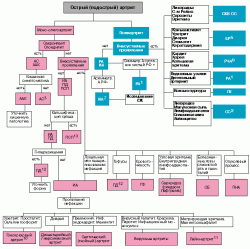
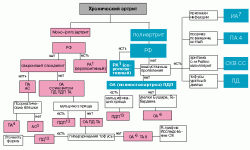
Диагностический алгоритм при остром и хроническом артритеСокращения: РА - ревматоидный артрит; РЧА - ревматический артрит; ПА - псориатический артрит; БР - болезнь Рейтера; АС - анкилозирующий спондилоартрит; ААК - артрит, ассоциированный с заболеваниями кишечника; ИА - инфекционный артрит; ОА - остеоартроз; ПД - подагра; ПСП - псевдоподагра; СБ - синдром Бехчета; СC - синдром Стилла; СКВ - системная красная волчанка; СС - системная склеродермия; ТА - туберкулезный артрит; СЖ - синовиальная жидкость; РФ - ревматоидный фактор; ГВ - геморрагический васкулит; ГФ - гемофилия
Дифференциальный диагноз при суставном синдроме
Л.И. Дворецкий, ММА им. И.М. Сеченова
Суставным синдромом принято обозначать клинический симптомокомплекс, обусловленный поражением анатомических структур суставов при разнообразных заболеваниях и патологических процессах. Клинические проявления поражения суставов неспецифичны и характеризуются болями, местными признаками воспаления (припухлость, местная гипертермия и гиперемия), нарушением функции, деформациями. Эти симптомы могут наблюдаться в различных сочетаниях в зависимости от характера поражения суставов, активности патологического процесса и стадии заболевания.
Число заболеваний, при которых может встречаться суставной синдром в различных проявлениях, чрезвычайно велико (до 200 заболеваний и синдромов). В одних случаях поражение суставов является ведущим в клинической картине заболевания и определяет медико-социальный прогноз (ревматоидный артрит, остеоартроз). В других ситуациях суставной синдром является одним из проявлений некоторых заболеваний, маскируя их и затрудняя диагностику (острый вирусный гепатит в дебюте, неспецифический язвенный колит и др.). В каждом конкретном случае врач должен уметь оценить характер суставного синдрома (локализация, число пораженных суставов, течение, внесуставные проявления и др.) для определения направления диагностического поиска с целью установления причины поражения суставов и верификации нозологического диагноза. Диагностический поиск при суставном синдроме условно может быть представлен в виде нескольких, последовательно решаемых клинических задач.
На начальном этапе диагностического поиска необходимо убедиться в том, что имеющаяся симптоматика связана именно с суставной патологией, т.е. верифицировать поражение сустава. С этой целью следует исключить целый ряд синдромно сходных заболеваний (синдромов), первично не связанных с артропатией. Например, боли внесуставного происхождения могут быть обусловлены первичным поражением периартикулярных тканей (мышечный, сухожильно-связочный аппарат), кожи, сосудов, периферических нервов, костных структур и другими факторами. К таким заболеваниям относятся: бурситы; тендовагиниты (теносиновит) и лигаментиты; фиброзиты; миозиты (миалгии); синдром карпального канала; фасциит; ревматическая полимиалгия; поражения кожи и подкожной клетчатки (целлюлит, рожистое воспаление, узловая эритема, флегмона мягких тканей); тромбофлебит; поражение костей (остеопороз, остеомаляция).
Необходимо иметь в виду, что симптоматика поражения сухожильно-связочного аппарата может наблюдаться и при некоторых истинно “суставных” ревматических заболеваниях (тендиниты и бурситы при синдроме Рейтера, миалгии при системной красной волчанке и др.). Однако в большинстве случаев поражения околосуставных тканей представляют собой самостоятельные заболевания дегенеративного или воспалительного характера, требующие соответствующего лечения. Эти заболевания составляют наиболее распространенную группу поражений опорно-двигательного аппарата (до 8%), особенно у женщин в возрасте 30-50 лет, занимающихся физическим трудом. Дифференциальный диагноз артритов и периартритов базируется в основном на клинической симптоматике, отсутствии рентгенологических признаков артрита или остеоартроза, а также лабораторных признаков воспаления. В отличие от артритов периартриты характеризуются болями только при определенных движениях, болезненными точками, ограниченной припухлостью, отсутствием местных признаков воспаления (гиперемия, местная гипертермия), ограничения пассивных движений (активные движения ограничиваются избирательно).
В процессе диагностического поиска практически важным является оценка течения и темпов развития суставного синдрома, который условно может быть квалифицирован как острый (до З мес), подострый (до 6 мес), затяжной (9 мес) и хронический (свыше 9 мес). Практически дифференциальная диагностика при суставном синдроме проводится в рамках острого (подострого) или хронического артрита. Для одних заболеваний типично острое воспаление суставов (острый подагрический артрит, ревматический полиартрит) с полным обратным развитием симптомов, в то время как при других суставной синдром характеризуется длительно текущим, прогрессирующим артритом (ревматоидный артрит, остеоартроз).
Круг диагностического поиска определяется также локализацией суставного процесса, симметричностью и числом пораженных суставов. Суставной синдром может характеризоваться поражением одного сустава (моноартрит), двух или трех суставов (олигоартрит) и вовлекать более трех суставов (полиартрит). Острый моноартрит 1-го плюснефалангового сустава требует исключения подагры, артрит крестцово-подвздошного сочленения заставляет заподозрить анкилозирующий спондилоартрит или другие серонегативные артриты, а при хроническом моноартрите коленного сустава необходимо проводить дифференциальный диагноз с туберкулезным гонитом.
Наличие или отсутствие деформаций суставов (стойкие изменения формы) за счет костных разрастаний, деструкции суставных концов, подвывихов свидетельствует о хронически протекающем процессе и наблюдается при определенных заболеваниях (ревматоидный артрит в далеко зашедших стадиях, узелки Гебердена и Бушара при остеоартрозе).
Важным диагностическим признаком у больных суставным синдромом является наличие внесуставных проявлений, спектр которых достаточно обширен и разнообразен по своим клиническим проявлениям. Характер внесуставных проявлений определяется основным заболеванием и в ряде случаев может быть ключом к расшифровке суставного синдрома (тофусы при подагре, ревматоидные узелки при ревматоидном артрите, ириты и иридоциклиты при анкилозирующем спондилоартрите и т.д.).
Комментарии к алгоритму диагностического поиска
Представленный алгоритм диагностического поиска при наличии суставного синдрома ставит своей целью дать практическим врачам ориентировку в поэтапном решении диагностических задач для достижения конечной цели - выявления заболевания (синдрома), лежащего в основе имеющегося у больного суставного синдрома. Для практического удобства и с учетом реальных клинических ситуаций алгоритм диагностического поиска представлен отдельно для случаев острых и хронических артритов. Круг диагностического поиска и оптимальная последовательность действий врача определяются наличием или отсутствием различных признаков (локализация, количество пораженных суставов, наличие и характер внесуставных проявлений, лабораторные признаки, рентгенологическая картина).
С учетом многообразия суставного синдрома при различных заболеваниях, атипичности его проявлений в ряде случаев и неоднозначности трактовки некоторых признаков необходимо отдавать отчет в условности диагностического алгоритма и рассматривать его лишь как ориентировочную основу действия в проведении диагностического поиска.
1. Ревматоидный артрит (РА) - системное соединительнотканное заболевание с преимущественным поражением суставов. Существуют диагностические критерии РА, к которым относятся:
- артрит 3 суставов и более длительностью более 3 мес;
- артрит суставов кисти;
- симметричный артрит мелких суставов;
- утренняя скованность (не менее 1 ч);
- ревматоидные узелки;
- ревматоидный фактор в сыворотке крови (титр 1/4 и выше);
-
рентгенологические признаки (эрозивный артрит, околосуставной остеопороз).
Для постановки диагноза достаточно 4 из 7 критериев.
Суставной синдром при РА может встречаться в различных клинических вариантах. Наиболее часто наблюдается полиартрит (обычно симметричный) с поражением суставов кистей (II и III пястно-фаланговые и проксимальные межфаланговые), плюснефаланговых, коленных лучезапястных, голеностопных. Приблизительно у трети больных суставной синдром, по крайней мере в раннем периоде, протекает по типу моно- или олигоартрита. Ревматоидный моно- или олигоартрит встречается чаще у мужчин и подростков, характеризуется стойким подострым артритом (чаще коленного сустава), доброкачественным течением. Дифференциальную диагностику с другими моноартритами проводят с помощью рентгенографии суставов, исследования синовиальной жидкости, а в ряде случаев биопсии синовиальной оболочки. Известно, что рентгенологические признаки деструкции выявляются обычно не ранее чем через 1 - 1,5 года течения активного суставного процесса, поэтому рентгенологическое исследование крупных суставов на ранних стадиях утрачивает свое диагностическое значение. Особенностью РА, которую необходимо учитывать при дифференциальной диагностике, является рецидивирующее и прогрессирующее течение, постепенное вовлечение в процесс новых суставов с развитием мышечных атрофий, поражением периартикулярных тканей, деформации суставов и нарушением их функции. Висцеральные проявления при РА многообразны и включают ревматоидные узелки, дигитальный артериит, лимфоаденопатию, увеличение селезенки, легочный фиброз, полисерозиты, поражение почек (нефрит, амилоидоз).
2. Синдром Стилла у взрослых представляет собой серонегативный вариант РА и проявляется наряду с суставным синдромом и миалгиями высокой лихорадкой (до 39,0 С) макулопапулезной сыпью, нейтрофильным лейкоцитозом, лимфоаденопатией, спленомегалией. Нередко у этих больных предполагают наличие инфекции (в частности, септического процесса) и назначают антибактериальную терапию, не дающую эффекта.
Серонегативные артриты. При отсутствии ревматоидного фактора в крови следует иметь в виду группу так называемых спондилоартропатий, основными признаками которых являются следующие: отсутствие ревматоидного фактора в крови (серонегативность); асимметричный неэрозивный полиартрит (часто суставов нижних конечностей); наличие сакроилеита, манифестируемого клинически или выявляемого только рентгенологически; частое наличие спондилита с поражением задних межпозвоночных суставов; вовлечение синхондрозов (хрящевые соединения между костями), особенно в позвоночных телах и дисках, лонного симфиза, рукоятки и тела грудины; наличие внесуставных проявлений (поражение глаз, кожи и слизистых, сердечно-сосудистой системы, кишечника); ассоциация с антигеном В27 системы HLA.
3. Анкилозирующий спондилоартрит (болезнь Бехтерева) - хроническое воспаление суставов с преимущественным поражением суставов позвоночника, ограничением его подвижности за счет анкилозирования, образования синдесмофитов и кальцификации спинальных связок. Заболевают молодые мужчины, носители антигена В 27 системы HLA (у 90% больных болезнью Бехтерева выявляется данный антиген при наличии его в общей популяции лишь у 7-10%). Различают несколько клинических форм заболевания: центральную форму с поражением только всего позвоночника или некоторых его отделов; ризомелическую с поражением позвоночника и коренных (am...rhiso - корень) суставов (плечевых и тазобедренных); периферическую форму с поражением позвоночника и периферических суставов; скандинавскую - поражение позвоночника и мелких суставов кистей и стоп. Основные трудности дифференциальной диагностики суставного синдрома возникают при периферической форме, тем более что поражение периферических суставов может возникать до появления симптомов спондилита и сакроилеита. Суставной синдром проявляется подострым несимметричным моно- или олигоартритом с поражением суставов нижних конечностей. Артрит обычно нестойкий, но может рецидивировать и редко принимает хроническое течение. В редких случаях поражения мелких суставов кистей и стоп (скандинавский вариант) возникают трудности дифференциальной диагностики с РА. Обязательным признаком заболевания является наличие двустороннего сакроилеита. Внесуставные проявления при болезни Бехтерева включают поражение глаз (ириты, иридоциклиты), аортиты, амилоидоз почек.
4. Псориатический артрит (ПА) - самостоятельная нозологическая форма воспалительного заболевания суставов у больных псориазом (встречается у 5-7% больных псориазом). У большинства больных поражение суставов возникает одновременно с псориазом, но в ряде случаев предшествует развитию кожных проявлений. Суставной синдром может проявляться асимметричным моно - или олигоартритом преимущественно крупных суставов (коленных, голеностопных), поражением дистальных межфаланговых суставов кистей. Характерно “осевое” поражение дистального, проксимального и пястно-фалангового сустава одного и того же пальца вплоть до развития анкилозов (см. рис. 5 миниатласа). Сакроилет чаще односторонний, выявляется рентгенологически. Спондилоартрит при ПА напоминает таковой при болезни Бехтерева. В крови повышено содержание мочевой кислоты, что в отдельных случаях требует дифференциальной диагностики с подагрой. Наряду с кожными поражениями при ПА могут наблюдаться поражение глаз (конъюнктивиты) и язвенные поражения слизистых оболочек рта и гениталий (трудности дифференциальной диагностики с болезнью Рейтера). Хронические моно- и олигоартриты, а также полиартритический характер суставного синдрома без вовлечения дистальных межфаланговых суставов напоминают РА.
5. Болезнь Рейтера (БР) - воспалительное поражение суставов, связанное с урогенитальной (хламидии, уреаплазма) или кишечной (сальмонеллы, шигеллы, иерсинии) инфекцией, проявляющееся в классическом варианте триадой - артрит, конъюнктивит, уретрит (у женщин - цистит, вагинит, цервицит). Заболевают чаще молодые мужчины. Суставной синдром характеризуется асимметричным острым (подострым) полиартритом, (реже олигоартритом) с преимущественным поражением суставов нижних конечностей (коленные, голеностопные, межфаланговые суставы стоп). Поражение крестцово-подвздошного сочленения (сакроилеит) носит обычно односторонний характер и выявляется лишь при рентгенологическом исследовании. Наряду с уретритом и конъюнктивитом при БР возможны поражения кожи (ладонная и подошвенная кератодермия, псориазоподобные высыпания), слизистых (баланит, проктит, стоматит), миокарда (нарушение проводимости). Характерным клиническим признаком являются тендиниты, бурситы нижних конечностей (ахилобурситы, подпяточные бурситы и др.), что позволяет заподозрить БР у молодых мужчин даже при отсутствии других внесуставных признаков. Наибольшие диагностические трудности возникают при кратковременных или нерезко выраженных уретритах и конъюнктивитах. Суставной синдром обычно проходит бесследно в течение нескольких месяцев, однако возможны рецидивы заболевания и в редких случаях его хронизация. БР ассоциируется с наличием антигена В 27 системы HLA. Важное диагностическое значение в распознавании БР имеет верификация инфекции с помощью микробиологического исследования различных биологических секретов (моча, простатический сок, слизь цервикального канала, синовиальная жидкость и др.), в том числе и с использованием цепной полимеразной реакции.
Общепринято включение в группу спондилоартропатий следующих заболеваний: анкилозирующий спондилоартрит (болезнь Бехтерева); болезнь Рейтера; псориатический артрит; артриты, ассоциированные с заболеваниями кишечника.
6. Остеоартроз (ОА) - хроническое заболевание суставов, характеризующееся дегенерацией суставного хряща, структурными нарушениями субхондральной кости и вторичным воспалением синовиальной оболочки. Заболевание обычно развивается у женщин пожилого возраста с избыточной массой тела, нередко сочетается с хронической венозной недостаточностью. Различают первичный (идиопатический) ОА, в возникновении которого установлена роль генетических факторов (мутации гена коллагена II) и вторичный ОА, развивающийся на фоне различных заболеваний опорно-двигательного аппарата (травмы, РА), эндокринной и нервной систем, нарушений метаболизма (подагра и псевдоподагра), врожденных соединительнотканных дисплазий. В зависимости от локализации выделяют две клинические формы заболевания - локальный ОА (моно- и олигоартроз) и генерализованный (полиосеоартроз) с поражением трех суставов и более. Локальные формы проявляются поражением главным образом коленных, тазобедренных, реже - голеностопных суставов. При полиостеоартрозе поражаются преимущественно дистальные (узелки Гебердена) и проксимальные (узелки Бушара) межфаланговые суставы.
Основные диагностические трудности возникают при развитии в пораженных суставах воспалительного процесса (вторичного синовита). Чаще всего синовит возникает в коленных суставах (см. рис. 8 миниатласа), а также в проксимальных и дистальных межфаланговых суставах. В связи с этим ОА включается в круг диагностического поиска у больных как хроническим моно- и олигоартритом, так и при наличии хронического полиартрита. Дифференциальный диагноз при ОА приходится проводить с ранними стадиями РА, ПА (при поражении суставов пальцев), подагрическим артритом, туберкулезным поражением суставов (при хронических моноартритах, в частности коленного сустава). Диагностика ОА и его разграничение с другими ревматическими заболеваниями базируется главным образом на клинической симптоматике (боль механического ритма, скованность, хруст при движении, узелки Гебердена и Бушара), данных рентгенологического исследования суставов (сужение суставной щели, субхондральный склероз, остеофитоз), наличии факторов риска (возраст, избыточная масса тела, генетическая предрасположенность, фоновые заболевания и др.).
7. Инфекционные артриты (ИА) - одно из распространенных поражений суставов, возникающее на фоне инфекций, разнообразных по характеру возбудителя (бактерии, вирусы, микобактерии), локализации (мочеполовые, носоглоточные, кишечные), течению (острые или хронические). Условно различают артриты, вызванные непосредственным попаданием микроорганизма в сустав и выявляемого в синовиальной жидкости или в тканях сустава (собственно инфекционные артриты), и так называемые реактивные артриты, обусловленные иммунологически опосредованной реакцией суставов на инфекцию при отсутствии возбудителя в самом суставе. Условность такого разделения постулируется тем, что при проведении более совершенных методов исследования (иммунофлуоресценция с использованием моноклональных антител) в тканях суставов удается обнаружить микробные антигены. Это имеет принципиальное значение не только для верификации диагноза, но и при выборе программы лечения больных различными формами ИА.
Суставной синдром может наблюдаться наряду с другими проявлениями имеющегося у больного инфекционно-воспалительного процесса (пневмония, сепсис, менингит и др.) в разгар заболевания, что обычно не вызывает трудностей в распознавании природы поражения суставов. Основные диагностические проблемы возникают в тех ситуациях, когда проявления инфекции стерты или клиническая симптоматика вообще отсутствует, а основным или единственным проявлением инфекционного процесса является развившийся артрит.
В большинстве случаев ИА протекают по типу острого моно- или олигоартрита, не прогрессируют, проходят бесследно, как правило, не приводят к деформации. Возможно рецидивирующее течение, а в ряде случаев заболевание протекает по типу хронического артрита (хламидийные артриты).
Подозрение на ИА возникает обычно при анализе клинической ситуации (хронологическая связь с перенесенной инфекцией, наличие активного инфекционного очага и др.). Однако верификация инфекционной природы артрита требует тщательного микробиологического исследования различных биологических материалов (кровь, моча, секреты, синовиальная жидкость).
В зависимости от этиологического инфекционного агента возникающие артропатии имеют некоторые особенности, что может быть диагностическим ориентиром, позволяющим заподозрить ту или иную форму ИА.
Острые септические (гнойные) артриты возникают обычно при бактериемии у больных пневмонией, инфекционным эндокардитом, менингитом и некоторыми другими инфекциями. Возможно инфицирование суставов при проведении внутрисуставных диагностических и лечебных манипуляций. Наиболее частыми возбудителями являются стафилококки, стрептококки, реже - грамотрицательные микроорганизмы, которые легко обнаруживаются в суставных тканях или синовиальной жидкости.
8. Туберкулезный артрит возникает при гематогенном проникновении микобактерий из первичного туберкулезного очага (обычно в легком). Чаще всего поражаются крупные суставы (коленный, тазобедренный, голеностопные). Заболевание протекает по типу хронического моноартрита (синовита). Особые трудности в дифференциальной диагностике возникают при туберкулезном синовите, который характеризуется преимущественным поражением синовиальной оболочки при наличии небольшого поверхностного первичного костного очага. Диагностика последнего требует квалифицированного рентгенотомографического исследования (по данным морфологического исследования, первичные поражения обнаруживают почти у 80% больных). Клинически туберкулезные синовиты проявляются наличием выпота в коленном суставе, утолщением синовиальной оболочки и отличаются упорством течения. Дифференциальный диагноз наиболее часто проводится с другими инфекционными артритами, реактивными синовитами при остеоартрозе, синовитами неясной этиологии (интермиттирующий гидроартроз, ворсинчатый синовит). Важное диагностическое значение в неясных ситуациях приобретают исследование синовиальной жидкости с поиском в ней микобактерий (в том числе и методом цепной полимеразной реакции), артроскопия, биопсия синовиальной оболочки. Суставной синдром при туберкулезе может носить параспецифический характер (туберкулезный ревматизм Понсе) и проявляться артралгиями, полиартритом (реже моноартритом). Туберкулезные бугорки и микобактерии в ткани сустава при этой форме отсутствуют. Обычно параспецифический артрит свидетельствует о наличии активного туберкулезного процесса (легкие, лимфоузлы, гениталии).
9. Ревматический полиартрит (ревматическая лихорадка) представляет собой одну из форм реактивного ИА, в основе которого лежит острая стрептококковая инфекция b-гемолитическим стрептококком группы А у предрасположенных лиц, обычно у детей и подростков. Суставной синдром характеризуется острым полиартритом с поражением коленных, локтевых, голеностопных, лучезапястных суставов, кратковременным течением, хорошим ответом на салицилаты и другие нестероидные противовоспалительные препараты. Полиартрит может носить мигрирующий характер. Среди внесуставных проявлений отмечаются признаки поражения сердца (ревматический кардит), нервной системы (ревматическая хорея), ревматические узелки (плотные, безболезненные малоподвижные узелки в подкожной клетчатке, фасциях, апоневрозах, суставных сумках).
10. Гонококковый артрит чаще возникает у женщин в связи с более поздней диагностикой и отсутствием лечения гонококковой инфекции у них из-за стертости клинической картины по сравнению с мужчинами. Как правило, имеет место моно- или олигоартрит, в дебюте суставного синдрома возможно развитие полиартрита. Гонококковый артрит обычно сопровождается высокой лихорадкой, ознобами, лейкоцитозом. Кожные поражения в виде периартикулярных пустул могут быть ключом к диагностике гонококкового артрита (см. рис. 2 миниатласа). В синовиальной жидкости гонококки могут быть выявлены при использовании специальной среды для их культивирования. Наибольшие трудности возникают при дифференциальной диагностике с болезнью Рейтера (обычно у мужчин - наличие конъюнктивита, подошвенной кератодермии, признаки сакроилеита).
11. Лайм-артрит, или лаймская болезнь (название местности в США, где заболевание было впервые выявлено) вызывается боррелией (из рода спирохет), переносимой при укусе иксодовыми клещами. Клиническая картина характеризуется острым, нередко рецидивирующим моно- или олигоартритом в сочетании с мигрирующей эритемой в виде пятна или папулы, неврологической симптоматикой (менингоэнцефалит), миоперикардитом. Диагноз верифицируется при выделении культуры спирохеты. Чаще обнаруживают IgG-антитела к спирохете.
Острые артриты могут возникать на фоне различных вирусных инфекций (вирусный гепатит, инфекционный мононуклеоз, краснуха, паротит), иногда до развития клинических симптомов инфекционного заболевания.
12. Подагрический артрит является одним из проявлений подагры - хронического заболевания, связанного с нарушением обмена мочевой кислоты и отложением ее кристаллов в тканях. Заболевают главным образом мужчины в возрасте после 40 лет, хотя первые приступы подагрического артрита могут наблюдаться в любом возрасте. Различают первичную подагру (генетически обусловленную) и вторичную, связанную с почечной недостаточностью, миелопролиферативными заболеваниями, псориазом, на фоне лечения противоопухолевыми препаратами, при применении некоторых медикаментов (салицилаты, никотиновая кислота, тиазидовые диуретики и др.). Суставной синдром при подагре проявляется в виде острого артрита (чаще всего моноартрит I плюснефалангового сустава (см. рис. 1 миниатласа), реже мигрирующий полиартрит, напоминающий ревматический) или по типу хронического полиартрита с частыми обострениями, развитием деструкции хряща и суставных поверхностей, деформацией суставов и их функциональными нарушениями. Острые приступы сопровождаются высокой лихорадкой, ознобом, лейкоцитозом. При хроническом подагрическом артрите суставов кистей возникают трудности дифференциальной диагностики с РА. Среди внесуставных проявлений подагры наиболее характерным является наличие подкожных подагрических плотных узлов (тофусов) в области ушных раковин, суставов (локтевые, мелкие суставы кистей, сухожилия тыла кисти, пяточные сухожилия), реже на склерах и веках. Обнаружение тофусов при неясных суставных синдромах является ориентиром для включения подагрического артрита в круг диагностического поиска и проведения соответствующего обследования. Наряду с тофусами маркерами подагры могут быть мочекислый (уратный) диатез, интерстициальный нефрит с постепенным развитием почечной недостаточности, артериальная гипертония. Рентгенологические изменения в суставах (сужение суставной щели, эрозии, округлые костные дефекты в эпифизах в виде “пробойников”) обнаруживаются лишь через несколько лет от начала заболевания.
13. Пирофосфатная артропатия (псевдоподагра) характеризуется множественным обызвествлением суставного хряща и околосуставных тканей вследствие отложения в них микрокристаллов пирофосфата кальция. Заболевание проявляется острыми приступами артрита, напоминающего подагрический (псевдоподагрический приступ), или развитием хронической артропатии. Частота пирофосфатной артропатии составляет около 5% среди взрослого населения и увеличивается с возрастом. При остром артрите чаще всего поражается коленный сустав, реже - другие суставы (крупные и мелкие). Приступ сопровождается лихорадкой, ознобом. Артрит продолжается от нескольких дней до нескольких недель, проходит бесследно, но может рецидивировать. Хроническая пирофосфатная артропатия протекает чаще всего с поражением коленных суставов, однако могут вовлекаться лучезапястные, пястно-фаланговые, плечевые, локтевые суставы, а также позвоночник. Клинически проявляется длительными болями, небольшой припухлостью и дефигурацией суставов, по характеру и течению напоминает остеоартроз. Диагностика пирофосфатной артропатии базируется на выявлении кальцификации суставного хряща на рентгенограммах и микрокристаллов пирофосфата кальция в синовиальной жидкости или синовиальной оболочке.


Такие артриты разделяют на 2 вида:
1) собственно инфекционные или септические, при которых возбудитель инфекции находится в полости сустава, что определяет гнойный характер синовиальной жидкости;
2) параинфекционные, или реактивные, возникающие в хронологической связи с определенной инфекцией, но при отсутствии возбудителей в полости сустава, иногда с формированием или отложением в суставах соответствующих иммунных комплексов.
К последним относят ревматический артрит, туберкулезный ревматизм (полиартрит Понсе), артриты при дизентерии, сальмонеллезах, иерсиниозе и т. д.
Острый инфекционный (септический) артрит
Острый инфекционный (септический) артрит может быть проявлением сепсиса, вызванного бактериями, грибами или вирусами, вследствие раневой, послеоперационной, родовой инфекции, криминального аборта или при наличии очага во внутренних органах. Из внутрисуставной жидкости, тканей и крови почти всегда может быть выделен вызывающий заболевание микроорганизм. Инфицирование сустава чаще является результатом гематогенного заноса бактерий из отдаленного очага инфекции, реже отмечается прямое проникновение инфекции в сустав при травмах, колотых ранах стоп, иглоукалывании, повторных инъекциях в сустав и др.
Основными причинами септических артритов являются стафилококковая, стрептококковая, гонококковая инфекции, а также грамотрицательные микроорганизмы (кишечная палочка, протей) и др. Острый инфекционный артрит может возникнуть на фоне фурункулеза, ангины, пневмонии, после цистоскопии, операций на органах брюшной полости и мочеполовой системы и т. д. К развитию инфекционного артрита предрасполагают сахарный диабет, злокачественные новообразования, РА и другие заболевания, хронический алкоголизм.
Поражение сустава (в 80 % случаев - моноартрит) развивается на фоне других симптомов сепсиса. Чаще поражаются коленные и тазобедренные суставы, реже - плечевые, локтевые, лучезапястные, голеностопные.
Типично острое начало артрита, с резкими болями, лихорадкой, ознобами. Инфицированный сустав резко болезненный, покрасневший, горячий-и припухший, содержит выпот, подвижность и функция резко ограничены из-за боли. При инфекции тазобедренного сустава боль может иррадиировать в переднюю поверхность бедра или колено, при инфекции крестцово-подвздошного сочленения - в ягодицы, нижние отделы спины или область прохождения седалищного нерва. Множественное поражение суставов при септическом артрите наблюдается редко, более склонны к нему больные СКВ, получающие иммунодепрессивные средства.
Артриты, вызываемые грибами и микобактериями
Артриты, вызываемые грибами и микобактериями, также обычно моноартриты, начинаются и протекают более незаметно.
При исследовании синовиальной жидкости обнаруживают высокий цитоз (20-104/мл) с преобладанием (до 90%) нейтрофилов. Жидкость мутная, вязкость ее снижена, муциновый сгусток рыхлый. Рентгенологически отмечаются растяжение капсулы и отек периартикулярных тканей, очень рано выявляют эпифизарный остеопороз, сужение суставной щели, субхондральные эрозии, а при неадекватном лечении - быструю деструкцию хряща и кости.
Исходом заболевания может быть вторичный деформирующий остеоартроз или костный анкилоз сустава.
Возможность инфекционной этиологии артрита следует предполагать во всех случаях острого моно- и олигоартрита. Диагноз подтверждается при исследовании синовиальной жидкости - просмотре мазков, окрашенных по Граму, выделении культуры микроорганизмов.
При септическом артрите применяют противомикробные препараты и проводят адекватный дренаж суставной полости. Чем раньше начато лечение, тем больше шансов сохранить функцию сустава, поэтому терапию антибиотиками начинают до получения результатов посева синовиальной жидкости. После идентификации возбудителя при необходимости лечение может быть пересмотрено. Антибиотики, легко проникающие в сустав из крови, вводят парентерально. Внутрисуставное введение антибиотиков не обязательно и может вызвать раздражение синовиальной оболочки. При стрептококковой и стафилококковой инфекции используют пенициллин по 250 ООО ЕД/кг в сутки, в среднем для взрослых 12-20 млн ЕД внутривенно, распределив дозу на 4 введения, или цепорин по 60-100 мг/кг в сутки в 2-3 приема. Лечение проводят в течение 3-6 нед.
При грамотрицательной флоре рекомендуется комбинация аминогликозида (например, гентамицина) с антибиотиком широкого спектра действия (пенициллинового ряда, цефалоспорином).
Показан ежедневный или через день дренаж полости сустава, с аспирацией гноя, что позволяет сохранить суставной хрящ. Необходимо обеспечить покой конечности до уменьшения боли и воспаления, иногда ее иммобилизируют с помощью шины. Пассивные упражнения можно начинать через несколько дней после начала лечения, а активные - после стихания воспаления, нагрузка на сустав запрещается до полного исчезновения симптомов активного воспаления.
Курс лечения составляет 1 - 1.5 мес.
При недостаточно эффективном лечении болезнь принимает длительное течение с образованием стойкой дефигурации сустава и ограничением подвижности.
Гонококковый артрит
Гонококковый артрит - один из вариантов септического артрита. Развивается у больных острой и хронической гонореей при гематогенном распространении инфекции из мочеполового тракта. Чаще встречается у молодых женщин, к чему располагает нередко бессимптомное течение болезни, а также способствующие бактериемии менструации и беременность.
В развитии гонококкового артрита выделяют 2 фазы - короткую (2-4 дня) «бактериемическую», характеризующуюся лихорадкой, ознобами, мигрирующими артралгиями, и длительную «септическую» с поражением одного или двух суставов (чаще коленных, голеностопных, локтевых, лучезапястных). Характерным для гонококковой инфекции считается воспаление пяточного сухожилия, а также поражение голеностопных суставов с развитием так называемой «плоской гонорейной стопы». Последнее связано с распространением инфекции с голеностопного сустава на суставы плюсны и предплюсны с одновременной атрофией мышц стопы и голени и развитием плоскостопия. Исходом гонококкового артрита, как правило, является вторичный деформирующий остеоартроз.
Диагноз заболевания подтверждают положительная гемокультура, выявление гонококка в синовиальной жидкости или специфические кожные проявления инфекции - папулы на красном основании, обычно наполненные гнойным содержимым с некрозом в центре и локализующиеся на спине, дистальных отделах конечностей или вокруг суставов.
Дифференциальную диагностику гонококкового артрита в первую очередь следует проводить с артритом при синдроме Рейтера.
При гонококковом артрите эффективны массивные дозы антибиотиков. Можно использовать следующие сочетания препаратов: пенициллин внутривенно по 10 млн ЕД в сутки до уменьшения клинических проявлений артрита, затем ампициллин по 2,0 г в течение 7-10 дней или высокие дозы пенициллина внутривенно или внутримышечно 3 дня, затем ампициллин 3,5 г в день в течение 7 дней. Целесообразны повторные ежедневные аспирации синовиальной жидкости и назначение нестероидных противовоспалительных препаратов.
Костно-суставной туберкулез - одна из частых внелегочных форм туберкулеза. Различают туберкулезный артрит, туберкулез позвоночника (болезнь Потта) и полиартрит Понсе.
Туберкулезный артрит
Туберкулезный артрит - хроническая деструктивная форма септического артрита, вызванного микобактериями туберкулеза. Он чаще встречается у мужчин в возрасте старше 50-60 лет. Сочетание поражения суставов и легких не является обязательным. Развитие туберкулезного артрита чаще связывают с гематогенным распространением инфекции, формированием первичного костного очага (остита) и переходом специфического воспалительного процесса на сустав. Значительно реже выявляют первично-синовиальную форму туберкулезного артрита.
Как правило, поражается крупный сустав - коленный, тазобедренный, голеностопный, лучезапястный. Пораженный сустав отечный, теплый на ощупь, умеренно болезненный, движения в нем ограничены. У ряда больных функция сустава ограничена из-за болей и рефлекторных мышечных контрактур. Может развиться мышечная атрофия. При поражении лучезапястного сустава часто развивается «синдром запястного канала», клинически проявляющийся ущемлением срединного нерва. Нередко в патологический процесс вовлекаются периартикулярные ткани с развитием «холодного абсцесса», т. е. абсцесса без выраженной эритемы и болезненности при пальпации. В синовиальной жидкости число лейкоцитов (преимущественно нейтрофилов) превышает 10 000, примерно у 20 % больных из синовиальной жидкости высеваются микобактерии туберкулеза. Рентгенологически в ранней стадии артрита выявляют диффузный остеопороз, краевые дефекты костей, редко - ограниченную костную полость с наличием секвестра. В поздней стадии артрита часто происходят разрушение суставных концов костей, их смещение и подвывихи.
Для установления диагноза важное значение имеет высевание специфической культуры из полости сустава, биопсия синовиальной оболочки с выявлением при ее гистологическом изучении характерных туберкулезных гранулем, обнаружение других туберкулезных очагов в организме, положительные реакции на туберкулин при кожных пробах (реакции Пирке, Манту).
Туберкулез позвоночника (болезнь Потта) встречается преимущественно у детей и людей молодого возраста (до 30 лет). У взрослых чаще поражаются нижний грудной и верхний поясничный отделы, у детей - грудной отдел позвоночника. Специфические костные изменения локализуются по краям тел позвонков, при этом поражаются одни или два смежных позвонка. Как правило, отмечаются лизис и склероз кости с деструкцией суставных хрящей, на что указывает сужение суставной щели. По мере деструкции костей передняя часть смежных позвонков сжимается, способствуя формированию горба. Процесс нередко переходит на межпозвоночный хрящ, околопозвоночные ткани, что сопровождается формированием параспинальных холодных абсцессов. Абсцессы могут распространяться вдоль позвоночника или ребра и достигать грудной клетки или грудины. При вовлечении в патологический процесс черепных нервов нередко выявляют тяжелую неврологическую симптоматику вплоть до параплегии. Поражение поясничного отдела наблюдается реже и клинически проявляется, как правило, односторонним сакроилеитом.
Для диагностики туберкулеза позвоночника важное значение имеют данные рентгенологического исследования и компьютерной томографии. Так же и в диагностике туберкулезного артрита, окончательный диагноз базируется на данных бактериологического исследования содержимого холодного абсцесса.
Дифференциальную диагностику проводят с поражениями позвоночника при других инфекциях, метастазами опухоли в позвоночник. Полиартрит Понсе - реактивный артрит, развивающийся на фоне висцерального туберкулеза. Характерно поражение мелких суставов. Клинически отмечают постоянные длительные боли в суставах и их припухлость. Нагноения суставов и образования свищей в них не бывает. Отмечается строгий параллелизм между остротой основного процесса и клиническими проявлениями поражения суставов. При стихании туберкулеза висцеральных органов изменения в суставах полностью проходят. Дифференциальную диагностику проводят с РА. При туберкулезе костно-суставной системы, как и туберкулезе висцеральных органов, проводят длительное (как правило, не менее 2 лет) лечение двумя бактерицидными препаратами, например изониазидом (тубазидом) в сочетании со стрептомицином, ПАСК или рифампицином или другими противотуберкулезными препаратами. Дополнительно необходимо широко использовать специальные ортопедические методы лечения.
Бруцеллезный артрит
Бруцеллезный артрит встречается относительно редко. Он развивается на фоне других клинических проявлений бруцеллеза - волнообразной лихорадки с ознобами и проливными потами, увеличения лимфатических узлов, печени, селезенки, изменений со стороны нервной системы, чаще при хронических формах. Возникает у лиц, имеющих контакт с больными бруцеллезом животными, или использовании продуктов от таких животных.
При остром бруцеллезе артралгии и миалгии кратковременны, быстро исчезают при назначении противомикробной терапии, могут проходить самостоятельно. Наиболее часто при бруцеллезе развиваются спондилит и сакроилеит, особенно у лиц пожилого возраста с тяжелым течением болезни. Сакроилеит развивается в 1-й месяц болезни. Он может быть односторонним или двусторонним. Обычно поражается поясничный отдел позвоночника. Нередко в процесс вовлекается внутрипозвоночный диск, что проявляется сужением межпозвоночных щелей; наблюдаются деструкция тел позвонков и обызвествление продольных связок на уровне пораженных дисков (оссифицирующий лигаментит). Могут быть выявлены остеопороз позвонков, периостальные утолщения, паравертебральные абсцессы. Поражение межпозвоночных суставов не характерно.
Диагноз сложен. Для установления его необходимы эпидемиологический анамнез, специфические пробы на бруцеллез - проба Райта в титре более чем 1 :200, кожная проба с бруцеллезным антигеном (положительная реакция Бюрне).
Дифференциальную диагностику проводят с болезнью Бехтерева, туберкулезным спондилитом, остеомиелитом.
Наиболее эффективно сочетанное использование антибиотиков: тетрациклина по 500 мг 4 раза в день в течение 6 нед и стрептомицина по 1 г внутримышечно в сутки в течение 2 нед.
Лаймская болезнь
Лаймская болезнь, или системный клещевой боррелиоз, - инфекционное заболевание, поражающее преимущественно кожу, нервную систему, сердце и суставы. Известна относительно недавно, выделена в самостоятельную нозологическую форму лишь в 1977 г. Название болезни происходит от названия селенья Лайм в штате Коннектикут (США), где впервые была зарегистрирована эпидемия этой инфекции. В настоящее время доказано, что заболевание распространено не только в США, а повсеместно. Зарегистрированы эпидемии в Европе, Австралии; Азии, Китае, Японии. Болезнь вызывается одной из разновидностей спирохет - Borrelia burgdorferi, переносчиком являются иксодовые клещи. Пик заболеваемости приходится на летние месяцы, болеют преимущественно дети и юноши.
Основной клинический признак - мигрирующая эритема, чаще на бедрах, в паховой и подмышечной областях. Наблюдаются лихорадка, ознобы, головная боль, миалгии, лимфаденопатия, спленомегалия.
Иногда выявляют неврологические расстройства - невриты, особенно с поражением черепных нервов, часто наблюдаются парезы лицевых нервов. В тяжелых случаях отмечают клиническую картину серозного менингита, энцефалита. Поражение сердца развивается у 4-8 % больных, наиболее часто встречается нарушение предсердно-желудочковой проводимости, вплоть до развития полной поперечной блокады. Могут наблюдаться миокардит с левожелудочковой недостаточностью, панкардит.
Поражение суставов развивается у 60 % больных в течение от нескольких месяцев до 2 лет от начала болезни. Обычно поражаются один или несколько крупных суставов (коленные, локтевые, плечевые и др.), нередко встречается симметричный полиартрит. Артрит проходит самостоятельно в течение 1-2 нед, но может рецидивировать в течение ряда лет. У части больных развивается хронический артрит с эрозиями хрящей и костей, анкилоз суставов наблюдается крайне редко.
Диагноз устанавливают при наличии характерного кожного поражения - клещевой эритемы. Необходимо учитывать эпидемиологический фактор: заболевание возникает в местностях, где есть переносчики - иксодовые клещи. Наличие типичных клинических проявлений болезни - неврологических, сердечных и суставных поражений - позволяет подтвердить диагноз. Если кожная эритема отсутствует, диагноз должен основываться на результатах серологического исследования. За рубежом для подтверждения диагноза используют чувствительный и высокоспецифический энзимологический иммуносорбентный метод (ELISA).
Дифференциальную диагностику на первом этапе болезни в период эритемы проводят с поражениями кожи другой природы, при осложнениях со стороны нервной системы - прежде всего с клещевым энцефалитом, который также передается клещами и встречается в средней полосе России.
На ранних стадиях болезни эффективны тетрациклин по 250 мг 4 раза в сутки, пенициллин, эритромицин. Лечение артрита проводят вибрамицииом (гидрохлорид доксициллина) по 100 мг 2 раза в сутки, пенициллином по 20 млн ЕД (дробно) в сутки в течение 14 дней.
Вирусные артриты
Вирусные артриты встречаются при остром вирусном гепатите, краснухе, эпидемическом паротите, оспе, арбовирусной инфекции, инфекционном мононуклеозе и др. При гриппе артрит развивается редко, чаще наблюдаются артралгии и миалгии, связанные с общей интоксикацией. Патогенез поражения суставов при вирусных инфекциях может быть связан с отложением иммунных комплексов, содержащих антиген, и с непосредственным действием вируса на синовиальные оболочки. Характерными признаками вирусных артритов являются кратковременность поражения суставов и обычно полная обратимость процесса.
При остром вирусном гепатите нередко развиваются артралгии, реже - мигрирующие артриты. В процесс вовлекаются как мелкие, так и крупные суставы. Артралгии или артриты могут появиться в продромальный период, исчезая в разгар желтухи. Артрит может сочетаться с крапивницей и головными болями. Иногда суставной синдром сохраняется в течение нескольких месяцев, симулируя картину РА. Описаны также случаи развития у больных вирусным гепатитом классического РА.
При краснухе артриты наблюдаются часто, преимущественно у женщин, а также у детей и взрослых после вакцинации живой вакциной. Симптомы артрита могут быть выявлены одновременно с появлением сыпи или проявляются несколько позже. Наиболее характерно поражение мелких суставов кистей. Длительность артрита в среднем до 2-3 нед. Остаточные явления обычно отсутствуют, хотя не исключена роль вируса краснухи в развитии РА.
При эпидемическом паротите артрит наблюдается редко (у 0,5 % больных), чаще у лиц старше 20 лет. Проявляется на 8-21-й день от начала болезни, у некоторых больных одновременно с развитием паротита или даже раньше появления припухания околоушных желез. Обычно суставы поражаются у больных с двусторонним поражением околоушных желез, часто наряду с другими осложнениями (орхит, панкреатит). Появление артрита сопровождается новой волной повышения температуры телаг Развивается припухлость суставов, движения становятся болезненными. Наиболее характерно поражение крупных суставов, но в процесс могут вовлекаться и мелкие суставы кистей и стоп. Длительность артрита от двух до нескольких месяцев. Он заканчивается полным выздоровлением.
Паранеопластические артропатии. Неспецифические костно-суставные изменения, наблюдающиеся при злокачественных опухолях различной локализации, в рамках паранеопластического синдрома, могут задолго предшествовать появлению других симптомов опухоли («суставные маски» опухолей), развиваются одновременно с ними или позднее.
Клинические проявления заболевания разнообразны. Наиболее часто встречаются синдром Мари - Бамбергера (гипертрофическая остеопатия), амилоидная, дисметаболическая (подагрическая) артропатии, неспецифические моно-, полиартриты, артралгии, тендовагиниты, миалгии.