МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА ТРАВМАТОЛОГИИ И ОРТОПЕДИИ
Е.Р. Михнович
ОСТЕОХОНДРОПАТИИ
Методические рекомендации
ОБЩАЯ ХАРАКТЕРИСТИКА ОСТЕОХОНДРОПАТИЙ
Остеохондропатии (osteochondropathii; от греч. osteon - кость, chondros - хрящ, pathos - страдание; синонимы: остеохондрит, эпифизионекроз, остходролиз, асептический некроз костей) - это особая группа заболеваний костно-суставного аппарата с характерными клинико-рентгенологическими симптомами, в основе которых лежит асептический некроз губчатой костной ткани в местах повышенной механической нагрузки.
Как самостоятельное заболевание остеохондропатия впервые выделена в 1923 г. Аксхаузеном, затем эту патологию описал в 1927 г. Бергман. Однако еще раньше, в 1909 г., асептический некроз головки бедренной кости был описан Леггом, а в 1910 г. - Пертесом.
Классификация остеохондропатий
В зависимости от локализации патологического процесса выделяют 4 группы остеохондропатий:
I. Остеохондропатии эпифизарных концов трубчатых костей: 1) головки бедренной кости (болезнь Легга-Кальве-Пертеса); 2) головки II, реже III, плюсневой кости (болезнь Фрейберга-Келера II); 3) грудинного конца ключицы (болезнь Фридриха); 4) акромиального конца ключицы (болезнь Кливза); 5) головки плечевой кости (болезнь Хасса); 6) головки лучевой кости (болезнь Нильсона); 7) локтевого отростка (болезнь О'Коннора); 8) дистального эпифиза локтевой кости (болезнь Бернса); 9) шиловидного отростка локтевой кости (болезнь Мюллера); 10) головок пястных костей (болезнь Дитерикса); 11) проксимальных эпифизов фаланг пальцев кисти (болезнь Тиманна).
II. Остеохондропатии коротких губчатых и сесамовидных костей: 1) тела позвонка (болезнь Кальве, или плоский позвонок); 2) надколенника (болезнь Синдинга-Ларсена); 3) ладьевидной кости стопы (болезнь Келера I); 4) сесамовидной кости I плюснефалангового сустава (болезнь Ренандера-Мюллера); 5) полулунной кости (болезнь Кинбека); 6) ладьевидной кости кисти (болезнь Прайзера); 7) большой многоугольной кости (болезнь Хармса); 8) крючковидной кости (болезнь Фогеля); 9) гороховидной кости (болезнь Шмира).
III. Остеохондропатии апофизов (апофизиты): 1) апофизов тел позвонков (болезнь Шойерманна-Мау, или юношеский кифоз); 2) гребней подвздошных костей (болезнь Муше-Сорреля-Стефани); 3) лонно-седалищного сочленения (болезнь Ван Нека); 4) бугристости большеберцовой кости (болезнь Осгуда-Шлаттера); 5) бугра пяточной кости (болезнь Хаглунда-Шинца); 6) бугристости V плюсневой кости (болезнь Изелина).
- Частичные клиновидные остеохондропатии суставных поверхностей (osteochondritis dissecans, рассекающий остеохондроз): 1) головки и дистального эпифиза бедренной кости (болезнь Кенига); 2) головки плеча; 3) дистального эпифиза плечевой кости (болезнь Паннера); 4) тела таранной кости (болезнь Диаза).
2.
Классификация
Поскольку в литературе часто встречается использование дублирующих терминов, неточности или разночтения при переводе фамилий авторов, а также отнесение к ОХП заболеваний, близких к ним по клинической картине, но имеющих иной генез, классификации следует уделить особое внимание.
По анатомической локализации, течению и прогнозу ОХП подразделяются на четыре группы.
1. Остеохондропатии эпифизарных отделов трубчатых костей (спонтанный, или идиопатический, асептический некроз):
- проксимального эпифиза (головки) плечевой кости – болезнь Хасса (Гасса);
- дистального эпифиза локтевой кости – синдром Бернса;
- шиловидного отростка локтевой кости – болезнь Мюллера;
- головки лучевой кости – болезнь Нильсона;
- гороховидной кости – болезнь Шнира;
- пястных костей и оснований фаланг пальцев рук и ног – синдром Тиманна (Тимана), или болезнь Тиманна-Флейшнера;
- головок пястных костей – болезнь Дитриха;
- головки бедренной кости, или остеохондрит головки бедра, или псевдококсалгия – болезнь Пертеса (Легга-Кальве-Пертеса);
- медиального мыщелка большеберцовой кости, или tibia vara, или нерахитическая саблевидная голень у детей – синдром Блаунта-Барбера (болезнь Блаунта, синдром Блаунта-Эрлахера-Биезиня-Барбера);
- головки II, реже III, IV плюсневой кости – болезнь Келера II, болезнь Келера-Фрейберга (Фрайберга);
- V плюсневой кости – болезнь Излена;
- головки II плюсневой кости – болезнь Фрейберга;
- внутреннего или грудинного конца ключицы – болезнь Фридриха;
- наружного конца ключицы, соединяющегося с лопаткой, – болезнь Кливза;
- крючковидного отростка или кости – болезнь Фогеля.
2. Остеохондропатии губчатых костей:
- тела одного позвонка в нижнегрудном или верхнепоясничном отделе – болезнь Кальве;
- полулунной кости запястья – болезнь Кинбека;
- ладьевидной кости запястья – болезнь Прайзера;
- метакарпальных костей – синдром Дитриха;
- многогранной кости – болезнь Хармса;
- ладьевидной кости стопы – болезнь Келера I;
- эпифиза медиальной клиновидной кости стопы – синдром Бринсона;
- эпифиза промежуточной клиновидной кости стопы – синдром Кюнчера;
- остеохондропатия коленной чашечки – болезнь Ларсена;
- хондропатия, или хондромаляция коленной чашечки – болезнь Левена (синдром Бюдингера-Лудлоффа-Левена, болезнь Хаглунда-Левена-Фрюнда);
- коленной чашечки в сочетании с гидроартрозом – болезнь (синдром) Синдинга-Ларсена-Иогансона;
- верхнего полюса коленной чашечки – болезнь Земмельрока;
- сесамовидной кости I плюснефалангового сустава стопы – болезнь (синдром) Ренандера-Мюллера.
3. Остеохондропатии апофизов:
- юношеский апофизит грудных позвонков, преимущественно VII–X, как хондроили спондилодисплазия, или круглая спина – болезнь Шейерманна (Шойермана) – Мау (юношеский остеохондропатический кифоз, болезнь Шморля);
- спонтанный асептический некроз вертлужной впадины тазовой кости – синдром Хесслера;
- подхрящевой асептический некроз лобковой кости – болезнь Пирсона;
- остеохондропатия седалищно-лобкового сочленения – болезнь Ван-Некка, или синдром Одельберга;
- бугристости большеберцовой кости – болезнь Осгуда-Шлаттера;
- эпифиза пяточной кости – болезнь Севера;
- бугра (апофиза) пяточной кости – болезнь Хаглунда (Гаглунда-Шинца).
4. Частичные клиновидные некрозы суставных участков костей (так называемый рассекающий, отсекающий суставной край, или расслаивающий остеохондроз):
- дистального эпифиза плечевой кости – болезнь (синдром) Паннера;
- медиального мыщелка бедренной кости – болезнь Кенига;
- частичный асептический некроз, или травматический спондилит одного грудного позвонка – болезнь (синдром) Кюммеля (Кюммеля-Вернея);
- тела таранной кости – болезнь Хаглунда-Севера, болезнь Диаза-Вейса-Мюллера.







Этиология остеохондропатий до конца не выяснена. Можно выделить несколько факторов, которые играют определенную роль в развитии заболевания.
Врожденный фактор обусловлен особой врожденной или семейной предрасположенностью к остеохондропатиям. Известны случаи остеохондропатии бедра, наблюдавшиеся у членов одной семьи в течение нескольких поколений.
Эндокринные (гормональные) факторы связаны с нередким возникновением патологии у лиц, страдающих дисфункциями эндокринных желез, в том числе при акромегалии, миксидеме, гипотиреоидизме.
Обменные факторы проявляются в нарушении метаболизма при остеохондропатиях, в частности обмена витаминов и кальция. Опубликованы сообщения об асептическом некрозе костей, возникающем в связи с нарушениями метаболизма при длительном употреблении кортикостероидов, например, после трансплантации почек.
С давних пор отдельные авторы выдвигали инфекционные факторы как причину заболевания. Согласно их утверждениям, асептический некроз губчатой кости обусловлен эмболией кровеносных сосудов микробного происхождения, однако, с течением времени данное предположение не нашло убедительного подтверждения.
На сегодняшний день многие исследователи отдают предпочтение травматическим факторам. Здесь имеет значение как частая травма, так и чрезмерные нагрузки, в том числе и усиленные мышечные сокращения. Они приводят к прогрессирующему сдавлению, а затем и облитерации мелких сосудов губчатой кости, особенно в местах наибольшего давления.
Наряду с острой и хронической травмой, огромное внимание уделяется и нейротрофическим факторам, приводящим к сосудистым расстройствам. Согласно мнению М.В. Волкова (1985), изменения в скелете при остеохондропатиях являются следствием остеодистрофии ангионеврогенного характера.
Патологическая анатомия. В основе патологоанатомических изменений лежит асептический подхрящевой некроз тех участков губчатой костной ткани апофизов и эпифизов, которые находятся в условиях повышенной статической и функциональной нагрузки. В результате асептического остеонекроза постепенно развивается деструкция пораженной кости и суставного хряща с отделением секвестра и перестройкой внутренней костной структуры. При этом наступает изменение формы не только зоны поражения кости, но и развивается нарастающая деформация всего сустава с нарушением конгруэнтности суставных поверхностей.
Характерные признаки остеохондропатий
- Наблюдаются исключительно в детском и юношеском возрасте (кроме рассекающего остеохондрита суставных поверхностей - болезни Кенига и остехондропатии полулунной кости кисти - болезни Кинбека).
- Для остеохондропатий присуща определенная стадийность развития анатомических и рентгенологических признаков.
- Характеризуются хроническим сравнительно доброкачественным клиническим течением и относительно благоприятным исходом.
- Длительность заболевания зависит от локализации процесса и варьирует от 1 года до 5-6 лет (в отдельных наблюдениях - до 8 лет).
- Остеохондропатии поражают эпифизы и апофизы трубчатых костей (длинных и коротких), некоторые короткие губчатые кости, апофизы и тела позвонков. Чаще всего процесс локализуется в костях нижних конечностей.
- При локализации патологического процесса в области суставного эпифиза может возникать значительная деформация суставной поверхности и развиваться вторичный остеоартроз пораженного сустава.
- Учитывая высокие репаративные возможности кости в период роста, основной метод лечения остеохондропатий - консервативный. При этом первостепенное значение имеет разгрузка пораженной конечности и проведение физиотерапевтических процедур.
- Хирургическое лечение применяется не очень часто, в основном при развитии выраженной деформации в области поражения или наличии внутрисуставных тел, блокирующих движения в суставе (болезнь Пертеса, Кенига, Келлера II, Кинбека).
Стадии остеохондропатий
В течении остеохондропатий различают 5 стадий, которые отличаются друг от друга анатомической и рентгенологической картиной.
В I стадии (асептического некроза) вследствие сосудистых расстройств возникает субхондральный некроз губчатой кости и костного мозга, при этом суставной гиалиновый хрящ еще сохраняет жизнеспособность. В первые недели при рентгенологическом исследовании не обнаруживается четких признаков заболевания, однако, впоследствии (через 2-3 мес.) возникает незначительный остеопороз и смазанность костной структуры, происходит расширение суставной щели (за счет утолщения покровного хряща вследствие его дегенеративных изменений). В исходе данной стадии появляется слабое ограниченное уплотнение костного вещества в зоне некроза.
Стадия II (импрессионного перелома) наступает спустя несколько месяцев (обычно 3-4 мес., реже 6 мес.) от начала заболевания. Рентгенологически характерен так называемый «ложный склероз», обусловленный сдавлением, сплющиванием костных балок. Трабекулярная структура кости нарушается, уплотненная тень эпифиза уменьшается по высоте, ее контуры становятся волнистыми, фестончатыми. Суставная поверхность под действием нагрузки деформируется, а рентгеновская суставная щель расширяется. Длительность данной стадии около 3-5 мес. (иногда 6 мес.).
В стадии III (рассасывания или фрагментации) происходит медленное рассасывание некротизированной кости вследствие врастания тяжей молодой соединительной ткани. Пролиферация суставного и росткового хрящей в виде выступов хрящевой ткани приводит к разделению некротизированного участка кости на отдельные мелкие фрагменты. Рентгенологически определяются плотные секвестроподобные глыбки, разделенные участками просветления. Увеличивается деформация суставной поверхности, щель сустава остается расширенной. Продолжительность III стадии - 1-3 года.
В стадии IV (продуктивной или репарации) некротизированные костные фрагменты, а также соединительно-тканные и хрящевые тяжи постепенно замещаются новообразованным губчатым костным веществом. На рентгенограмме можно видеть рассасывание некротизированных костных балочек и образование новой кости с грубой структурой (иногда с развитием кистовидных полостей), в большей или меньшей степени приближающейся по форме к здоровому эпифизу. Длительность данной стадии от 6 мес. до 2 лет.
Следует подчеркнуть, что перечисленные стадии не строго отграничены друг от друга, а, напротив, тесно взаимосвязаны и взаимообусловлены. Поэтому процесс некроза сменяется процессами рассасывания и восстановления без резких и четких границ.
Стадия V (конечная) характеризуется законченным процессом перестройки костной структуры и восстановлением формы кости. Степень деформации восстановленного участка зависит от проведенных лечебных мероприятий и разгрузки сустава в период заболевания. При неполноценном, неправильном лечении либо сохраняющейся нагрузке на конечность возникает стойкая деформация поврежденной кости, развивается вторичный остеоартроз.
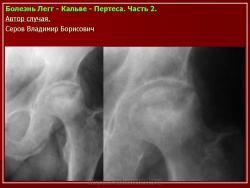
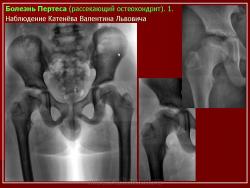
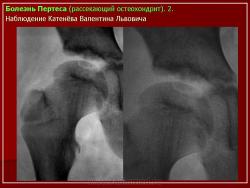
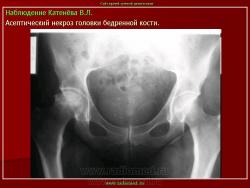
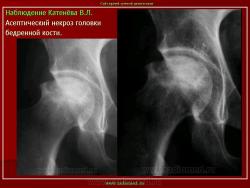
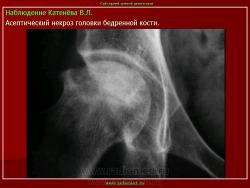
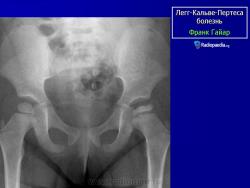
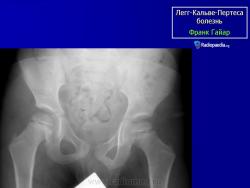
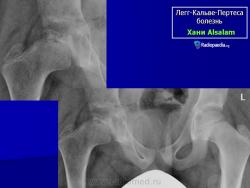
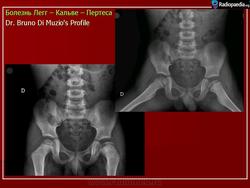
Остеохондропатия головки бедренной кости
(болезнь Легга-Кальве-Пертеса)
(Osteochondropathia caput femoris)
Остеохондропатия головки бедренной кости впервые была описана в 1909-1910 гг. независимо друг от друга Вальденстромом в Швеции, Леггом в США, Кальве во Франции и Пертесом в Германии.
Патология относится к числу распространенных: среди ортопедических больных встречается в 0,17-1,9% случаев. Среди заболеваний тазобедренного сустава в детском возрасте остеохондропатия головки бедра составляет до 25,3%.
Болеют дети преимущественно в возрасте от 4 до 12 лет, но известны случаи заболевания в более раннем и более позднем возрасте. Мальчики страдают чаще девочек (в 4-5 раз). Левый тазобедренный сустав поражается несколько чаще, чем правый. Двусторонняя локализация процесса наблюдается в 7-10% случаев. Для остеохондропатии головки бедра характерно длительное течение (в среднем, 2-4 года, а иногда до 5-6 лет).
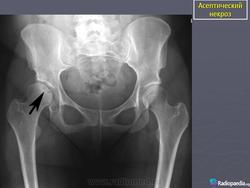
Заболевание протекает по типу первичного асептического некроза и возникает вследствие сосудистых расстройств в субхондрально расположенном губчатом веществе головки бедренной кости. В качестве этиологических факторов рассматриваются микротравма, перегрузка на фоне конституциональной предрасположенности, нарушение нормального процесса окостенения эпифиза головки бедренной кости в возрасте 3-8 лет (Пертес-возраст), связанное с субкритическим его кровоснабжением вследствие врожденного недоразвития локальной сосудистой сети. Не исключается наследственный фактор в развитии заболевания, а также влияние очагов хронической инфекции. В последние десятилетия высказывается мнение о диспластической природе патологии, согласно которому причиной сосудистых нарушений и некроза головки является патологическая ориентация компонентов тазобедренного сустава.
На сегодняшний день с помощью современных методов исследования (радиоизотопного, капилляроскопического, термометрического и др.) установлено, что нарушения артериального и венозного кровообращения имеются на всей нижней конечности, а не только в области тазобедренного сустава. Кроме того, согласно современному представлению о патогенезе болезни Пертеса, имеет место поражение не только головки бедра, но и всех элементов тазобедренного сустава - вертлужной впадины с суставным хрящом, эпифизарного хряща, шейки бедра вместе со всем метафизом проксимального отдела бедренной кости, капсулы сустава. Поэтому, по мнению многих авторов, есть все основания называть болезнь Пертеса остеохондропатией тазобедренного сустава.
Клиника. Остеохондропатия головки бедренной кости развивается медленно, вначале незаметно, что затрудняет диагностику заболевания на ранних стадиях развития процесса. Первые симптомы болезни - боль и щадящая хромота. Боль часто носит приступообразный характер, сменяясь светлыми промежутками. При этом в начальной стадии у 75% детей болевые ощущения локализуются не только в тазобедренном суставе, но иррадиируют в область коленного сустава (так называемые «отраженные» боли). Появляется утомляемость при ходьбе, щадящая хромота. Со временем нарастает гипотрофия мышц бедра и ягодичной области, наступает ограничение движений, особенно отведения и внутренней ротации. Возникает укорочение конечности, которое вначале является кажущимся (вследствие сгибательно-приводящей контрактуры в тазобедренном суставе). С прогрессированием процесса и уплощением головки бедренной кости, а также в связи с развивающимся ее подвывихом появляется истинное укорочение бедра на 2-3 см. Большой вертел на стороне поражения смещается выше линии Розера-Нелатона. Иногда выявляется положительный симптом Тренделенбурга. При неправильном лечении патологический процесс заканчивается деформацией головки и развитием остеоартроза с упорным болевым синдромом и нарушением функции тазобедренного сустава.
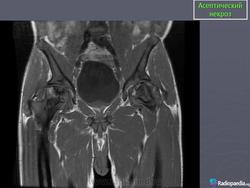
Рентгенологическое обследование помогает в постановке диагноза. Для сравнительного анализа производят рентгеновские снимки обоих тазобедренных суставов, а также рентгенограмму в положении Лауэнштейна. Наиболее полную информацию о локализации и распространенности патологических изменений в головке бедра дает компьютерная и ядерно-магнитно-резонансная томография тазобедренных суставов. В ранней диагностике заболевания высокоэффективно радиоизотопное исследование (сцинтиграфия).
Изменения на рентгенограммах зависят от стадии процесса.
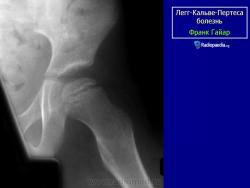
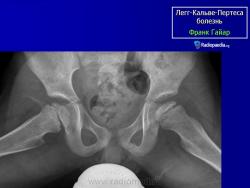
В I стадии (асептического некроза губчатой кости эпифиза и костного мозга) изменения отсутствуют либо незначительные: в виде остеопороза костей, образующих тазобедренный сустав, извилистости и неравномерности хрящевой эпифизарной пластинки, неоднородности и пятнистости шейки бедра, некоторого расширения щели сустава.
Во II стадии (импрессионного перелома) головка бедренной кости утрачивает характерную трабекулярную структуру, шейка бедра становится более остеопоротичной. Суставная щель отчетливо расширяется по сравнению со здоровым тазобедренным суставом. Эпифиз головки уплотняется, склерозируется и деформируется (вследствие сохраняющейся нагрузки).
В III стадии (фрагментации эпифиза) суставная щель по-прежнему расширена, головка сплющена и как бы разделена на отдельные глыбки или неправильной формы мелкоочаговые фрагменты. Обычно определяется от 2 до 5 таких фрагментов, а иногда и больше. Вертлужная впадина уплощается.
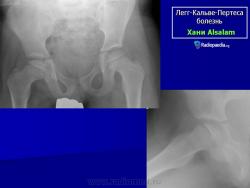
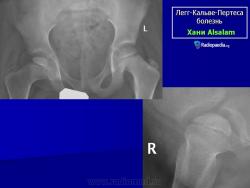
В IV стадии (репарации) определяется формирование новых костных балочек, эпифиз полностью замещается новообразованной костью с участками просветления в центре.
В V стадии (конечной) завершается структурная перестройка и восстановление формы головки и шейки бедра. Суставная щель суживается и приближается по своей величине к нормальной. Если лечение было правильным, форма восстановленной головки незначительно отличается от сферической; в противном случае формируется грибовидная головка с укороченной расширенной шейкой. При этом вертлужная впадина не полностью покрывает увеличенную деформированную головку, что впоследствии приводит к развитию вторичного коксартроза.
Продолжение.
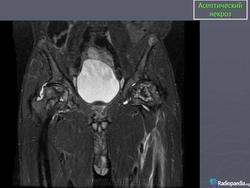
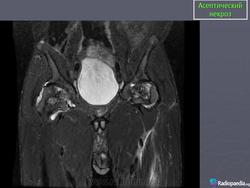
МРТ. Аваскулярный некроз
http://www.radsource.us/clinic/0511
Рисунок 1:
Фигура 2:
Из литературных источников
Продолжение.
http://www.ajronline.org/doi/full/10.2214/AJR.09.2444?src=recsys