Интра- и послеоперационные переломы бедренной кости являются одним из наиболее тяжёлых осложнений как первичного, так и ревизионного эндопротезирования тазобедренного сустава, которое требует пристального внимания и системного подхода.
В последние годы увеличивается частота данного осложнения, что обусловлено неуклонным ростом количества выполняемых операций эндопротезирования тазобедренного сустава, в особенности ревизионных, при которых, как правило, имеет место потеря костной массы, ослабление бедренной кости, что является предпосылками для повышения риска возникновения переломов.
По времени возникновения перипротезные переломы могут быть как интраоперационными (при выполнении этапов операции), так и постоперационными (возникают через дни, месяцы или даже годы после операции). Отдельно стоит отметить связь между частотой возникновения перипротезных переломов и способом фиксации компонента (цементная или бесцементная), а также типом операции (первичная или ревизионная). По данным литературы, частота интраоперационных переломов бедренной кости при установке компонентов цементной фиксации (при первичном эндопротезировании) составляет менее 1%, при бесцементной - от 3 до 20 %. В ревизионном эндопротезировании при установке имплантатов цементной фиксации частота возникновения переломов бедренной кости достигает 3 - 6,3%, при установке компонентов «press-fit» фиксации - от 17,6 до 46 %. С увеличением количества операций первичного эндопротезирования повышается доля осложнений, связанных с данной операцией, что влечет неуклонный рост числа выполняемых ревизий. Соответственно, в будущем частота развития перипротезных переломов бедренной кости также будет увеличиваться. Таким образом, проблема перипротезных переломов в настоящее время является одной из наиболее актуальных в мировой ортопедии, требует детального изучения, разработки мер профилактики и алгоритмов лечения.
Для борьбы с перипротезными переломами необходимо знать факторы, повышающие риск развития данного осложнения. D.S. Garbuz разделил все факторы на три группы: зависящие от пациента (состояние костной ткани), от хирургической техники и от особенностей имплантируемой конструкции. Однако необходимо добавить, что в каждом случае всегда есть свои особенности: наличие и локализация дефектов бедра, степень снижения плотности костной ткани, сопутствующая соматическая патология и индивидуальная реакция на инородный материал. Таким образом, перипротезные переломы бедра являются мультифакторным осложнением операции эндопротезирования тазобедренного сустава.
Интраоперационные переломы бедренной кости
К факторам, зависящим от пациента, относятся качество и плотность костной ткани бедра. Безусловно, риск развития переломов бедра при выполнении ревизионных операций значительно выше, чем при первичном эндопротезировании, что связано со снижением плотности костной ткани после ряда перенесённых операций. Остеолиз является основной причиной перипротезных переломов при ревизионных вмешательствах. Снижение плотности костной ткани, обусловленное остеолорозом, ревматоидным артритом, болезнью Педжета также увеличивает риск развития данного осложнения.
Отдельно стоит отметить возникновение переломов бедренной кости при эндопротезировании у пациентов с деформациями проксимального отдела бедра вследствие диспластического коксартроза. Данная группа больных заслуживает особенного внимания и требует тщательного предоперационного планирования с разработкой превентивных мер, таких как наложение серкляжей до обработки канала бедренной кости, более широкое выделение проксимального отдела бедра.
Интраоперационные переломы бедренной кости могут возникать при обработке костного канала, вывихивании головки эндопротеза, удалении бедренного компонента и костного цемента (при ревизионном эндопротезировании). Особого внимания заслуживают ситуации, когда артропластике тазобедренного сустава предшествовали корригирующие остеотомии, металлоостеосинтез с установкой различных имплантатов. В этих случаях удаление металлоконструкций целесообразно проводить после вывихивания головки бедра.
Иногда при ослаблении проксимального отдела бедренной кости целесообразно проводить остеотомию большого вертела, что снижает напряжение с бедра, обусловленное натяжением мягких тканей.
При проведении ревизионного эндопротезирования переломы бедренной кости наиболее часто возникают на этапе удаления имплантата и остатков костного цемента, при обработке костного канала, установке нового компонента.
Для профилактики переломов бедра при ревизионном эндопротезировании рекомендована адекватная визуализация бедренного канала с использованием при необходимости С-дуги, применение специальных инструментов, позволяющих без особых нагрузок на бедро максимально удалить фрагменты цемента и продукты износа компонентов эндопротеза. В ряде случаев при удалении бедренного компонента для более полной визуализации костного канала и удаления цемента проводят окончатую монокортикальную остеотомию бедра, однако данный способ требует последующей установки длинных ножек, проведения аллокостной пластики области остеотомии кортикальными трансплантатами с целью повышения механической прочности кости.
При проведении первичного эндопротезирования с установкой компонента бесцементной фиксации этапами «риска» являются обработка канала бедренной кости и непосредственная имплантация ножки. Желание хирурга обеспечить «press-fit» эффект, особенно при использовании изогнутых ножек, может привести к перелому бедренной кости. Тщательное предоперационное планирование, определение размера компонента и глубины его посадки при установке компонента бесцементной фиксации являются необходимыми условиями снижения риска возникновения переломов бедра.
При проведении ревизионных операций фактором, влияющим на риск развития перипротезного перелома, является правильное определение формы и направления канала, выбор модели имплантата. Особые сложности возникают, если при ревизионной артропластике ножка предыдущего протеза была установлена неправильно, или вследствие давления на кость сформировались несколько «ложных» ходов.
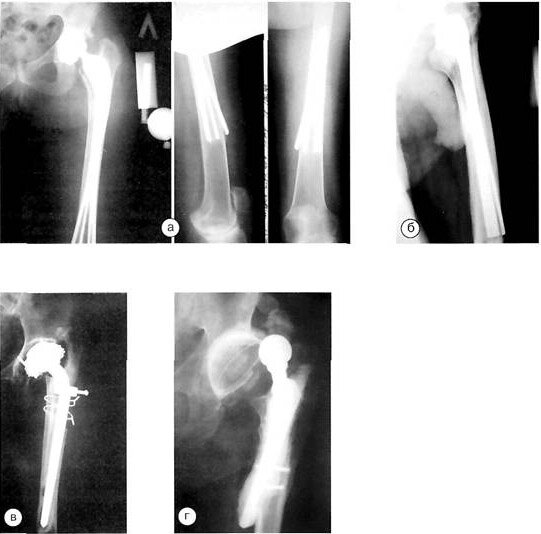
Рентгенограммы больных после первичной артропластики: а, б — с ослабленным диафизом бедренной кости; в, г — с неправильным направлением сформированного канала.
Меры профилактики перипротезных переломов должны определяться при предоперационном планировании. Особое внимание должно быть уделено состоянию костной ткани, выявлению зон остеолиза. Важное место при предоперационном планировании ревизионной операции занимает информация о ранее установленном компоненте: способе фиксации, особенностях установки и дизайна, ориентации ножки по отношению к костному каналу бедра. Таким образом, при проведении первичного, и в особенности ревизионного эндопротезирования, во избежание переломов бедренной кости необходима комплексная оценка состояния костной ткани бедра, тщательное предоперационное планирование с разработкой мер профилактики возникновения перипротезных переломов. В целом имплантация длинных ножек с узкой проксимальной частью значительно снижает риск развития перипротезных переломов. Компоненты клиновидной формы, наоборот, являются частой причиной образования трещин и сколов проксимального отдела бедренной кости.
Послеоперационные переломы бедра
К факторам, повышающим риск развития перипротезных переломов бедренной кости в послеоперационном периоде, относят также снижение плотности костной ткани пациента (остеолиз, остеопения) и особенности техники проведенной артропластики. В послеоперационном периоде, как правило, перипротезные переломы сопутствуют развитию нестабильности имплантата, поэтому ранняя диагностика развивающейся нестабильности бедренного компонента эндопротеза является основной мерой профилактики постоперационных переломов бедра.
Среди факторов, связанных с особенностями хирургической техники, основным является нарушение целостности стенок бедренного канала.
Кортикальные дефекты, такие как трещины, отверстия после удаления винтов, окончатые дефекты после монокортикальных остеотомий (при ревизионном эндопротезировании), очаги остеолиза, должны укрепляться костными трансплантатами, стеркляжами, специальными лентами, либо другими способами, так как являются факторами, повышающими риск развития перипротезных переломов бедра в послеоперационном периоде.
Классификации перипротезных переломов бедренной кости
В современной ортопедии существует ряд классификаций перипротезных переломов. Наиболее известны из них классификации J.E. Johannson, Vancouver (1995) и С.P. Duncan.
Классификация перипротезных переломов J.E. Johannson с соавторами является одной из наиболее простых и распространённых. В ее основе лежит локализация перелома по отношению к бедренному компоненту эндопротеза. Она включает три типа: тип I - переломы бедра в области проксимальной части компонента; тип II - переломы бедренной кости вокруг компонента эндопротеза до его верхушки, в основном выше ее; тип III - переломы дистальнее верхушки эндопротеза. Данная классификация не учитывает степень стабильности компонента, отсутствует оценка остеолиза бедренной кости.
Классификация, предложенная С.P. Duncan и В.А Marsi учитывает локализацию перелома по отношению к бедренному компоненту эндопротеза, степень стабильности самого имплантата, выраженность остеолиза и может быть использована для предоперационного планирования.
К типу А относятся перелом большого или малого вертелов, трещины межвертельной области, которые, как правило, происходят непосредственно во время введения имплантата.
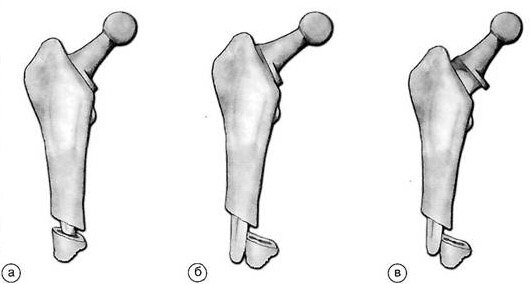
 Тип А перипротезных переломов (по классификации Duncan, 1995).Варианты перипротезных переломов типа В (по классификации Duncan, 1995).Тип С перипротезных переломов (по классификации Duncan, 1995).
Тип А перипротезных переломов (по классификации Duncan, 1995).Варианты перипротезных переломов типа В (по классификации Duncan, 1995).Тип С перипротезных переломов (по классификации Duncan, 1995).
Тип В-1 представляет собой перелом бедренной кости в области ножки эндопротеза при стабильном компоненте. Тип В-2 отличается от типа В-1 потерей стабильности компонента. Тип В-3 представляет перелом бедренной кости на уровне ножки протеза на фоне выраженного остеолиза костной ткани, который и является причиной перелома. Тип С включает переломы бедренной кости дистальнее ножки протеза.
Принципы лечения
В качестве иллюстраций приводим несколько клинических случаев перипротезных переломов бедренной кости.
Тип А. Переломы фиксируются серкляжными швами либо спицами и проволокой (при отрывных переломах большого вертела) и не оказывают существенного влияния на реабилитационный период и результаты операции.
Клинический пример. Больной Г., 64 года. Первичное эндопротезирование с установкой эндопротеза гибридной фиксации. Через 2 года после операции развилась нестабильность бедренного компонента. В ходе ревизионной артропластики произошел перелом большого вертела, который был фиксирован спицами и серкляжом. При контрольной рентгенографии через 2 года - консолидация перелома.
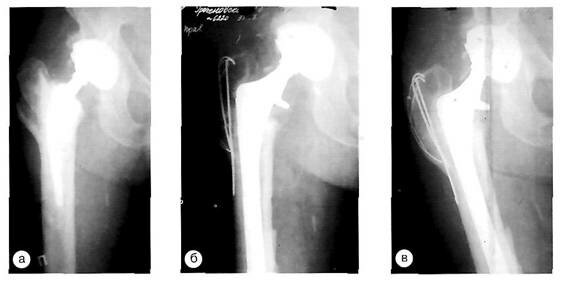
Рентгенограммы больного Г.: а — до операции; б — после операции; в — на контрольном осмотре через 2 года.
Тип В-1. Методом выбора служит остеосинтез перелома, который может быть осуществлен при помощи накостной пластины, кортикальных аллокостных трансплантатов или винтов (при линии перелома дистальнее верхушки протеза). Чаще других применяется комбинация накостной пластины и костных трансплантатов.
Клинический пример. Больной Е., 50 лет, первичное эндопротезирование выполнено по поводу правостороннего коксартроза с установкой эндопротеза бесцементной фиксации. Через 2 месяца после операции больной поскользнулся и при падении получил перелом бедренной кости. В ходе операции выявлена стабильность имплантата, выполнена фиксация перелома винтами и кортикальными аллотрансплантатами. Консолидация перелома с полностью восстановленной функцией сустава.
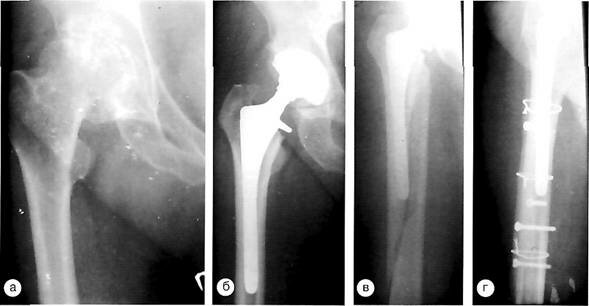
Рентгенограммы больного Е. с правосторонним коксартрозом: а — до операции; б — имплантация эндопротеза бесцементной фиксации; в — перипротезный перелом типа В-1 через 2 месяца после операции; г — консолидация перелома после остеосинтеза и укрепления линии перелома кортикальными аллотраисплантатами.
Тип В-2. Такие переломы лечатся путем замены бедренного компонента на новый, обеспечивающий прочную дистальную фиксацию, с одновременным восстановлением костной основы проксимального отдела бедра на имплантате. Выбор ножки определяется формой канала и состоянием костной ткани.
Клинический пример. Больная В., 36 лет. Первичное эндопротезирование по поводу левостороннего коксартроза выполнено в мае 2002 г., установлена ножка Versys ET (Zimmer, Warsaw). Послеоперационный период протекал без осложнений с полным восстановлением функции и опороспособности ноги через 3 месяца. Через 6 месяцев больная попадает в дорожно-транспортное происшествие. Вследствие прямого удара по коленному суставу возникает перипротезный перелом типа В-2. Особенностью перипротезных переломов при наличии клиновидных ножек является «взрывной» характер повреждения проксимального отдела бедренной кости с образованием множества костных фрагментов. Установлена ревизионная полнопокрытая ножка дистальной фиксации, костные фрагменты уложены вокруг ножки и фиксированы при помощи кортикальных аллотрансплантатов.
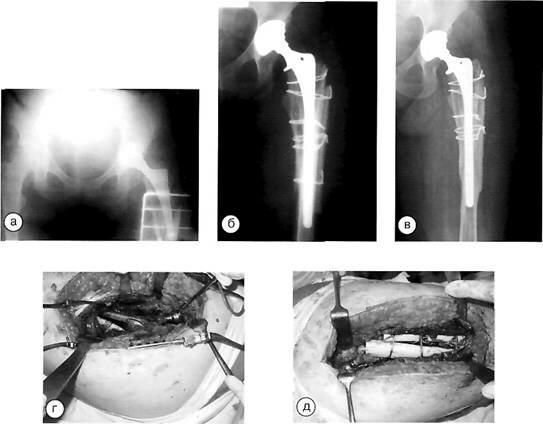
Больная В. с перипротезным переломом бедра типа В-2: а — рентгенограмма до операции; б — после реэндопротезирования; в — через два года после операции; г, д — этапы операции: свободно лежащая ножка эндопротеза, окруженная костными фрагментами, установлена ревизионная ножка, костные фрагменты фиксированы серкляжными швами к ножке, зона перелома укреплена костными аллотраисплантатами
Тип В-3. Это наиболее тяжелый вариант осложнения. Оперативное лечение предполагает применение длинных ревизионных ножек дистальной фиксации (как бесцементных, так и цементных) и костно-пластическое замещение дефектов костной ткани проксимального отдела бедра.
Клинический пример. Больной О., 82 лет, по поводу перелома шейки бедренной кости установлен однополюсный эндопротез. В результате выраженного остеолиза вокруг ножки развился перипротезный перелом. При операции выраженное истончение и перфорации кортикальных стенок проксимального отдела бедренной кости. Установлена ревизионная ножка на костный цемент в комбинации с пластикой аплокостной стружкой и кортикальными трансплантатами.
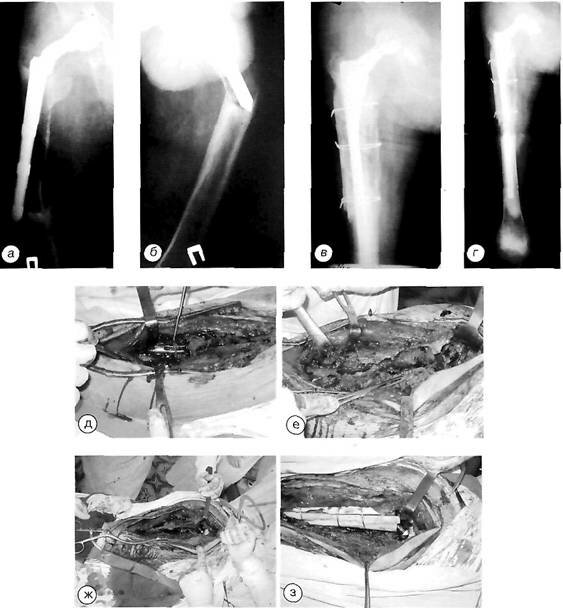
Больной О. с перипротезным переломом типа В-3: а, б — рентгенограммы до операции; в — сразу после операции; г — через 6 месяцев; д, е, ж, з — этапы операции: дефект бедренной кости после удаления эндопротеза и аллокостная пластика кортикальными трансплантатами проксимального отдела бедренной кости вокруг ножки эндопротеза.
К типу С относятся переломы бедренной кости дистальнее ножки протеза, которые лечат с применением стандартных методик остеосинтеза. Винты на уровне ножки эндопротеза проводятся по касательной либо монокортикально.
Клинический пример. Больной В., 67 лет, Выполнено первичное эндопротезирование по поводу перелома шейки правого бедра, установлен эндопротез фирмы «Zimmer» цементной фиксации. Через 8 месяцев в результате травмы произошёл перелом бедренной кости ниже бедренного компонента. Выполнен металлостеосинтез перелома пластиной, винтами, проволочными серкляжами. На контрольных рентгенограммах через 10 месяцев компонент стабилен, выявлены признаки консолидации перелома.
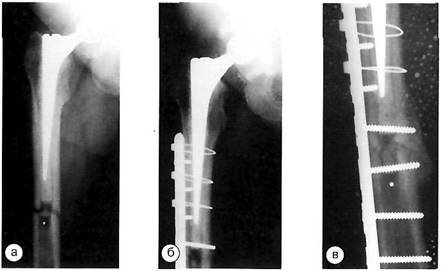
Рентгенограммы больного В. с перипротезным переломом тип С: а — до операции; б — сразу после операции; в — через 10 месяцев после остеосинтеза.
В целом подход к лечению перипротезных переломов определяется его уровнем и стабильностью фиксации имплантата. При стабильной фиксации эндопротеза выполняется остеосинтез бедренной кости, желательно с использованием кортикальных аллотрансплантатов, при наличии патологической подвижности ножки необходима ее замена на ревизионную.
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб

Перипротезные переломы.
Перипротезные переломы.
Парапротезная инфекция
Интенсивное развитие эндопротезирования тазобедренного сустава, наряду с высоким реабилитационным потенциалом данной операции, сопровождается увеличением числа случаев глубокой инфекции в области хирургического вмешательства, составляя, по данным отечественных и зарубежных авторов, от 0,3% до 1% при первичном эндопротезировании, и 40% и более - при ревизионном. Лечение инфекционных осложнений после подобного рода операций - процесс длительный, требующий применения дорогостоящих медикаментов и материалов.
Вопросы лечения пациентов, у которых развился инфекционный процесс после эндопротезирования тазобедренного сустава, продолжают до сих пор оставаться актуальной темой для дискуссий среди специалистов. Когда-то считалось абсолютно недопустимым имплантировать эндопротез в пораженную инфекцией область. Однако развитие понимания патофизиологии инфекции, связанной с имплантатами, а также прогресс в хирургической технике сделали возможным успешное эндопротезирование в данных условиях.
Большинство хирургов согласны, что удаление компонентов эндопротеза и тщательная хирургическая обработка раны являются важным первичным этапом лечения больного. Однако по поводу методик, способных восстановить функциональное состояние сустава без болевых ощущений и с минимальным риском рецидива инфекции, до сих пор не существует единого мнения.
Классификация
Использование эффективной системы классификации важно при сравнении результатов лечения и определении наиболее рационального способа лечения.
При всем многообразии предложенных классификационных систем отсутствие международной системы критериев для построения диагноза и последующего лечения параэндопротезной инфекции свидетельствует о том, что лечение инфекционных осложнений после эндопротезирования достаточно плохо стандартизировано.
Наиболее распространенной является классификация глубокой инфекции после полной артропластики тазобедренного сустава по М.В. Coventry - R.H, Fitzgerald, основным критерием которой является время манифестации инфекции (временной интервал между операцией и первым проявлением инфекционного процесса). На основании данного критерия авторы выделили три основных клинических типа глубокой инфекции. В 1996 г. D.T. Tsukayama с соавторами дополнили эту классификацию IV типом, определяемым как положительная интраоперационная культура. Под данным типом параэндопротезной инфекции подразумевается бессимптомная бактериальная колонизация поверхности эндопротеза, которая проявляется в виде положительных интраоперационных посевов двух и более образцов с изоляцией одного и того же патогенного организма.
Классификация глубокой инфекции после полной артропластики тазобедренного сустава (Coventry-Fitzgerald-Tsukayama)
В зависимости от типа инфекции авторами была рекомендована определенная лечебная тактика. Так при I типе инфекции считается обоснованной ревизия с некрэктомией, заменой полиэтиленового вкладыша и сохранением остальных компонентов эндопротеза. Авторы считают, что при II типе инфекции в ходе ревизии с обязательной некрэктомией требуется удаление эндопротеза, а у пациентов с параэндопротезной инфекцией III типа можно попытаться его сохранить. В свою очередь, при диагностировании положительной интраоперационной культуры лечение может быть консервативным: супрессивная парентеральная антибиотикотерапия в течение шести недель.
Особенности патогенеза параэндопротезной инфекции
Параэндопротезная инфекция представляет собой частный случай имплантат-ассоциированной инфекции и вне зависимости от путей проникновения возбудителя, времени развития и выраженности клинических проявлений является специфической для эндопротезирования. При этом ведущая роль в развитии инфекционного процесса отводится микроорганизмам, их способности колонизировать биогенные и абиогенные поверхности.
Микроорганизмы могут существовать в нескольких фенотипических состояниях: адгезированное - биопленочная форма бактерий (биофильм), свободно живущие - планктонная форма (в растворе во взвешенном состоянии), латентное - спора.
Основу патогенности микробов, вызывающих параэндопротезные инфекции, составляет их способность формировать на поверхностях имплантатов особые биопленки (биофильмы). Понимание этого факта чрезвычайно важно для определения рациональной лечебной тактики.
Существует два альтернативных механизма бактериальной колонизации имплантата. Первый - путем прямого неспецифического взаимодействия между бактерией и не покрытой белками «хозяина» искусственной поверхностью за счет сил электростатического поля, сил поверхностного натяжения, сил Ваан-дер-Вильса, гидрофобности и водородных связей. Было показано, что существует избирательная адгезия микробов к имплантату в зависимости от материала, из которого он выполнен. Адгезия штаммов St. epidermidis лучше происходит к полимерным частям эндопротеза, а штаммов St. aureus - к металлическим.
При втором механизме материал, из которого выполнен имплантат, покрывается белками «хозяина», которые действуют в качестве рецепторов и лигандов, связывающих вместе чужеродное тело и микроорганизм. Следует отметить, что все имплантаты испытывают так называемые физиологические изменения, в результате которых происходит практически моментальное покрытие имплантата плазменными белками, главным образом, альбумином.
После адгезии бактерий и формирования монослоя происходит образование микроколоний, заключенных в экстраклеточный полисахаридный метрике (ЭПМ) или гликокаликс (ЭПМ создают сами бактерии). Таким образом, происходит формирование бактериального биофильма. ЭПМ защищает бактерии от иммунной системы, стимулирует моноциты для создания простагландина Е, который подавляет пролиферацию Т-лимфоцитов, Б-лимфоцитарный бластогенез, производство иммуноглобулинов и хемотаксис. Исследования бактериальных биофильмов показывают, что они имеют сложную трехмерную структуру, во многом аналогичную организации многоклеточного организма. При этом основной структурной единицей биофильма является микроколония, состоящая из бактериальных клеток (15%), заключенных в ЭПМ (85%).
В процессе формирования биофильма сначала происходит адгезия аэробных микроорганизмов, а по мере его созревания в глубоких слоях создаются условия для развития анаэробных микроорганизмов. Периодически, при достижении определенного размера или под действием внешних сил, происходит отрыв отдельных фрагментов биофильма с их последующей диссеминацией в другие места.
В свете новых знаний о патогенезе имплантат-ассоциированной инфекции становится понятным высокая устойчивость адгезированных бактерий к антибактериальным препаратам, бесперспективность консервативной тактики, а также ревизионных вмешательств с сохранением эндопротеза у пациентов с параэндопротезной инфекцией II-III типа.
Диагностика параэндопротезной инфекции
Идентификация любого инфекционного процесса подразумевает интерпретацию комплекса процедур, включающих клинические, лабораторные и инструментальные исследования.
Диагностика параэндопротезной инфекции не представляет сложности, если присутствуют классические клинические симптомы воспаления (ограниченная припухлость, локальная болезненность, местное повышение температуры, гиперемия кожных покровов, нарушение функции) в совокупности с синдромом системной воспалительной реакции, характеризующимся наличием как минимум двух из четырех клинических признаков: температура выше 38°С или ниже 36°С; частота сердечных сокращений свыше 90 ударов в 1 минуту; частота дыхания свыше 20 дыханий в 1 минуту; количество лейкоцитов свыше 12x10 или ниже 4x10, или количество незрелых форм превышает 10%.
Однако значительные изменения иммунобиологической реактивности населения, вызванные как аллергизирующим влиянием многих факторов окружающей среды, так и широким применением разнообразных лечебно-профилактических мероприятий (вакцины, переливания крови и кровезаменителей, лекарственные препараты и т. д.), привели к тому, что чаще имеет место стертая клиническая картина инфекционного процесса, затрудняющая своевременную постановку диагноза.
С практической точки зрения, для диагностики параэндопротезной инфекции наиболее рациональным представляется использование стандартных определений случая инфекции в области хирургического вмешательства (ИОХВ), разработанных в США Центрами по контролю и профилактике заболеваний (CDC) для Национальной программы эпидемиологического контроля за нозокомиальными инфекциями (NNIS). Критерии CDC не только являются фактически национальным стандартом в США, но и практически без изменений используются во многих странах мира, обеспечивая, в частности, возможность сопоставления данных на международном уровне.
По этим критериям ИОХВ подразделяют на две группы: инфекции хирургического разреза (хирургической раны) и инфекции органа/полости. ИОХВ разреза, в свою очередь, подразделяются на поверхностные (в патологический процесс вовлекаются только кожа подкожные ткани) и глубокие инфекции.
Критерии поверхностной ИОХВ
Инфекция возникает в срок до 30 дней после операции и локализуется в пределах кожи и подкожных тканей в области разреза. Критерием постановки диагноза является хотя бы один из перечисленных признаков:
Не регистрируется как ИОХВ абсцесс швов (минимальное воспаление или отделяемое, ограниченное точками проникновения шовного материала).
Критерии глубокой ИОХВ
Инфекция возникает в срок до 30 дней после операции при отсутствии имплантата или не позднее одного года при его наличии. Есть основания считать, что инфекция связана с данной хирургической операцией и локализуется в глубоких мягких тканях (например, фасциальный и мышечный слои) в области разреза. Критерием постановки диагноза является хотя бы один из перечисленных признаков:
Инфекция, вовлекающая как глубокий, так и поверхностный разрезы, регистрируется как ИОХВ глубокого разреза.
Лабораторные исследования
Количество лейкоцитов в периферической крови
Увеличение количества нейтрофилов при мануальном подсчете отдельных видов лейкоцитов, особенно при обнаружении сдвига лейкоцитарной формулы влево и лимфоцитопении, означает наличие инфекционного заражения. Однако при хроническом течении параэндопротезной инфекции данная форма диагностики является малоинформативной и не имеет большого практического значения. Чувствительность этого параметра составляет 20%, специфичность - 96%. При этом уровень предсказуемости положительных результатов составляет 50%, а отрицательных -85%.
Скорость оседания эритроцитов (СОЭ)
Тест на определение СОЭ представляет собой измерение физиологической реакции агглютинации красных кровяных клеток при стимулировании их белковыми реагентами в острой фазе. Обычно этот метод используют в ортопедии при постановке диагноза инфекционного поражения и последующем наблюдении за ним. Раньше значение СОЭ, равное 35 мм/час, применяли в качестве дифференциального порогового критерия между асептическим и септическим расшатыванием эндопротеза, при этом чувствительность параметра составляла 98%, а специфичность - 82%.
Следует учитывать, что на повышение уровня СОЭ могут оказывать влияние и другие факторы (сопутствующие инфекционные заболевания, коллагено-вые поражения сосудов, анемия, недавняя хирургическая операция, ряд некоторых злокачественных заболеваний и т.д.). Поэтому показатель нормального уровня СОЭ может быть использован как доказательство отсутствия инфекционного поражения, в то же время его повышение не является точным показателем исключения наличия инфекции.
Однако тест на определение СОЭ может быть полезен и при определении хронической инфекции после повторного эндопротезирования. Если уровень СОЭ составляет более 30 мм/час через полгода после двухэтапной процедуры по замене тотального эндопротеза, с точностью до 62% можно предполагать наличие хронической инфекции.
С-реактивный белок (СРБ)
СРВ относится к белкам острой фазы и присутствует в сыворотке крови больных при повреждениях и заболеваниях опорно-двигательного аппарата, которые сопровождаются острым воспалением, деструкцией и некрозом, и не является специфичным тестом для пациентов, которым выполнено эндопротезирование сустава. В качестве скринингового теста для пациента с развившейся параэндопротезной инфекцией тест на определение СРБ является весьма ценным инструментом, так как он технически не сложен и не требует больших финансовых затрат. Уровень СРБ уменьшается вскоре после того, как наступает купирование инфекционного процесса, что, в свою очередь, не происходит с СОЭ. Повышенный уровень СОЭ может держаться в течение года после проведения удачной операции, прежде чем вернуться к своему нормальному уровню, в то время как уровень СРБ приходит в норму в течение трех недель после выполненной операции. Поданным разных авторов, чувствительность этого показателя достигает 96%, а специфичность - 92%.
Микробиологические исследования
Бактериологическое исследование включает в себя идентификацию возбудителя (качественный состав микрофлоры), определение его чувствительности к антибактериальным препаратам, а также количественные характеристики (число микробных тел в тканях или содержимом раны).
Ценным диагностическим приемом, позволяющим быстро получить представление о вероятной этологии инфекционного процесса, является микроскопия с окраской полученного материла по Грамму. Данное исследование характеризуется низкой чувствительностью (около 19%), но достаточно высокой специфичностью (около 98%). Изучению подлежит раневое отделяемое при наличии свищей и раневых дефектов, содержимое, полученное при аспирации сустава, образцы тканей, окружающих эндопротез, протезный материал. Успех выделения чистой культуры во многом зависит от порядка взятия, транспортировки, посева материала на питательные среды, а также от вида инфекционного процесса. У пациентов, в оперативном лечении которых были применены имплантаты, микробиологическое исследование дает низкую степень выявления инфекции. В основном материалом для исследования является отделяемое из раневых дефектов, свищей и содержимое, полученное при аспирации сустава. Так как при имплантат-ассоциированных инфекциях бактерии находятся преимущественно в виде адгезивных биопленок, их крайне сложно обнаружить в синовиальной жидкости.
Помимо стандартного бактериологического исследования образцов тканевых культур, разработаны современные методы анализа на молекулярно-биологическом уровне. Так использование полимеразной цепной реакции (ПЦР) позволят определить присутствие в тканях бактериальной дезоксирибонуклеиновой или рибонуклеиновой кислот. Образец культуры помещается в специальную среду, в которой проходит цикл развития с целью экспонирования и полимеризации цепочек дезоксирибонуклеиновой кислоты (необходимо последовательное прохождение 30 - 40 циклов). При сравнении полученных последовательностей дезоксирибонуклеиновой кислоты с рядом стандартных последовательностей можно идентифицировать микроорганизм, вызвавший инфекционный процесс. Хотя метод ПЦР обладает высокой чувствительностью, у него небольшая специфичность. Этим объясняется возможность получения ложноположительных ответов и сложность в дифференциальной диагностике купированного инфекционного процесса от клинически активной инфекции.
Инструментальные исследования
Рентгеногррафия
Существует очень мало специфических рентгенологических признаков, по которым можно определить инфекционное поражение, и ни один из них не является патогномоничным для параэндопротезной инфекции. Есть два рентгенологических признака, которые хотя и не дают возможность диагностировать наличие инфекционного процесса, однако позволяют предположить его существование: периостальная реакция и остеолиз. Быстрое появление этих признаков после успешно проведенной операции, при отсутствии видимых для этого причин, должны усилить подозрения по поводу возможного инфекционного поражения. При этом обязательным является рентгенологический контроль, так как только при сравнении с предыдущими рентгенограммами хорошего качества можно судить о реальном положении вещей.
При свищевых формах параэндопротезной инфекции обязательным методом исследования является рентгенфистулография, позволяющая уточнить расположение свищевых ходов, локализацию гнойных затеков и их связь с очагами деструкции в костях. На основании контрастной ренгено-фистулографии можно проводить дифференциальную диагностику поверхностной и глубокой форм параэндопротезной инфекции.
Рентгенфистулография левого тазобедренного сустава и левого бедра больной П., 39 лет. Диагноз: параэндопротезная инфекция III типа; свищ в нижней трети бедра, послеоперационный рубец состоятелен, без признаков воспаления.
Магнитно-резонансное исследование
Магнитно-резонансные исследования расцениваются как дополнительные и применяются при обследовании пациентов с параэндопротезной инфекцией, обычно с целью диагностики внутритазовых абсцессов, уточнения их размеров и степени распространения внутри таза. Результаты таких исследований помогают при предоперационном планировании и повышают надежды на благоприятный исход при повторной замене эндопротеза.
Радиоизотопное сканирование
Радиоизотопное сканирование с использованием различных радиофармацевтических препаратов (Tc-99m, In-111, Ga-67) отличается малой информативностью, высокой стоимостью и трудоемкостью исследования. В настоящее время не играет важной роли при диагностике инфекционного процесса области оперированного сустава.
Ультразвуковая эхография (УЗИ)
УЗИ эффективно в качестве скринингового метода, особенно в случаях высокой вероятности инфекции, когда обычная аспирация бедра дает отрицательные результаты. В таких ситуациях УЗИ помогает определить месторасположение инфицированной гематомы или абсцесса и при повторной пункции получить необходимые образцы патологического содержимого.
УЗИ правого тазобедренного сустава, пациента Б., 81 года. Диагноз: параэндопротезная инфекция II типа. УЗ-признаки умеренного выпота в проекции шейки правого тазобедренного сустава, ограниченного псевдокапсулой, V до 23 см3.
Аортоангцография
Данное исследование относится кдополнительным, но может быть чрезвычайно важным при предоперационном планировании у пациентов с дефектами дна вертлужной впадины и миграцией вертлужного компонента эндопротеза в полость таза. Результаты таких исследований помогают избежать серьезных осложнений в ходе проведения оперативного вмешательства.
Аортография больной 3., 79 лет. Диагноз: параэндопротезная инфекция III типа; нестабильность, разобщение компонентов тотального эндопротеза левого тазобедренного сустава, дефект дна вертлужной впадины, миграция вертлужного компонента эндопротеза в полость малого таза.
Вывих бедра является наиболее частым осложнением после эндопротезирования тазобедренного сустава, его частота достигает 5%. В то же время следует отметить, что у большинства больных вывих происходит однократно, и после закрытого вправления удается получить благоприятный результат. Вывих бедра является хорошо прогнозируемым осложнением, поэтому важно знать предрасполагающие факторы и минимизировать риск его развития.
Среди возможных предрасполагающих факторов, приводящих к вывиху бедра, следует выделить: хирургический доступ, ориентацию компонентов эндопротеза и «импинджмент»-синдром; восстановление баланса мягких тканей и конструктивные особенности протеза.
Хирургический доступ
Каждый из наиболее распространенных хирургических доступов имеет свои преимущества и недостатки. Задний доступ, несмотря на свои положительные моменты (более щадящее отношение к мышцам), таит в себе опасность вывиха бедра. В положении больного на здоровом боку происходит выпрямление физиологического лордоза, и таз занимает положение сгибания, достигающего 35°. После операции таз разгибается, и вертлужная впадина может принять положение ретроверсии, которая в совокупности с отсечением наружных ротаторов создает предпосылки для заднего вывиха бедра. Поэтому при заднем доступе рекомендуется устанавливать вертлужный компонент в положение антеверсии под углом 25° с обязательным восстановлением капсулы сустава.
Ориентация компонентов эндопротеза и «импинджмент»-синдром
Общепризнанно, что бедренный компонент занимает положение антеверсии под углом 15 - 20°, что соответствует анатомическому положению шейки бедренной кости. Однако при диспластическом коксартрозе ант.еверсия шейки бедренной кости порой достигает 40 - 45°. Сложнее обстоит дело с вертлужным компонентом. Рекомендуемое для наибольшей стабильности сустава положение чашки составляет 30 - 50° отведения и 15-30° сгибания. Обычная ориентация вертлужной впадины - 45° отведения и 20 - 25° антеверсии. Нормальный тазобедренный сустав сохраняет стабильность, что обеспечивается большими размерами головки и сохраненной капсулой. При неправильной ориентации компонентов эндопротеза стабильность сустава может быть защищена мягкими тканями и восстановленной капсулой. Однако, как показали исследования, примерно в 0,4 - 1 % случаев возникают поздние вывихи бедра (через 2 года после операции и позже).
Это свидетельствует о том, что не всегда мягкие ткани способны поддерживать стабильность сустава при нарушенной пространственной ориентации одного из компонентов. Нередко причиной вывиха может быть использование стандартной конструкции бедренного компонента, ориентированного на заднюю стенку шейки бедренной кости, что создает условия для переднего вывиха бедра. Предоперационное планирование и интра-операционная оценка ситуации позволяют избежать осложнений за счет замены ножки либо ее установки с учетом анатомических особенностей проксимального отдела бедренной кости (наиболее удобной в этом отношении является коническая ножка Wagner). Другая причина развития вывиха бедра - это наличие контакта шейки эндопротеза с краем вертлужной впадины в крайних положениях. Такими зонами являются остеофиты задненижнего и переднего краев вертлужной впадины, которые необходимо резецировать.
Восстановление баланса мягких тканей
Концепция «баланса» чаще используется при артропластике коленного сустава, однако она также применяется и при эндопротезировании тазобедренного сустава. После установки пробных имплантатов протеза хирург должен решить два вопроса: стабильно ли положение бедра, и находится ли оно в состоянии баланса. Если протез установлен правильно, то бедро должно быть одинаково стабильно как в положении сгибания, отведения и внутренней ротации, так и при приведении, тракции по оси, сгибании бедра до 15° и наружной ротации. Многие больные с тяжелыми формами диспластического коксартроза имеют порочную установку конечности в виде фиксированной наружной ротации.
Важным моментом операции является устранение этой контрактуры путем рассечения наружных ротаторов, в противном случае избыточное натяжение задних структур области тазобедренного сустава может привести к развитию вывиха бедра. Аналогичная ситуация возникает при тяжелых формах приводящей контрактуры тазобедренного сустава и требует обязательного пересечения сухожилий приводящих мышц. Нередко длительно существующая приводящая контрактура в тазобедренном суставе приводит к компенсаторному развитию вальгусной деформации коленного сустава. В этом случае для увеличения стабильности сустава необходимо предусмотреть более горизонтальное положение чашки и, если это возможно, планировать использование ножки с шеечно-диафизарным углом 126°. Частота вывихов бедра значительно выше у больных, ранее перенесших операции первичной артропластики тазобедренного сустава, а также имеющих нарушение мышечного баланса в связи с длительной гиподинамией (ложные суставы шейки бедра) и неврологическими заболеваниями. При наличии мышечного дисбаланса, наряду с правильной пространственной ориентацией компонентов эндопротеза, важным элементом операции является бережное отношение мышцам, восстановление капсулы сустава.
Дизайн эндопротеза
Дизайн шейки, головки и вертлужного компонента эндопротеза имеют большое значение в профилактике вывихов бедра. Например, важным этапом операции является восстановление «offset». Имея имплантаты с большим шеечно-диафизарным углом, тяжело восстановить нормальный «offset» без существенного увеличения длины ноги, так как это может привести к нарушению баланса мягких тканей и создать угрозу развития «импинджмент»-синдрома. Наряду с «offset», важное значение имеет переднезадний размер конуса шейки протеза. Если используется большой конус, то это ограничивает амплитуду движений сустава за счет контакта края шейки и вертлужного компонента в сравнении с конусом малых размеров. То же самое происходит при установке полиэтиленового вкладыша с наклоном 10°, а тем более 20°. Для увеличения амплитуды движений и уменьшения риска «импинджмент»-синдрома шейка протеза делается уплощенной, а край полиэтиленового вкладыша закругляется.
Следующим важным моментом является выбор размера головки эндопротеза. С увеличением диаметра головки увеличивается не только стабильность сустава, но и износ полиэтилена. Поэтому наиболее сбалансированным размером головки является диаметр 28 мм, который обеспечивает амплитуду движений в 126°. Эта точка зрения начинает пересматриваться с появлением новой генерации полиэтилена, так называемого крестосвязанного, который позволяет использовать головки диаметром 36 мм. Однако отдаленные результаты его применения пока непродолжительные.
Все эти технические нюансы важно учитывать при выборе той или иной модели протеза.
Лечебная тактика при рецидивирующей нестабильности бедра
При первом вывихе бедра и отсутствии признаков выраженной дезориентации компонентов протеза применяют консервативный метод лечения, включающий репозицию и иммобилизацию сустава при помощи ортеза, укороченной гипсовой тазобедренной повязки в положении отведения на срок от 4 до 6 недель.
При развитии повторных вывихов показано оперативное лечение. Важно до операции определить причину развития нестабильности. С этой целью необходимо оценить ориентацию компонентов эндопротеза и возможное наличие «импинджмент»-синдрома. На основании данных стандартных рентгенограмм важно определить степень стирания полиэтилена и эксцентрическое смещение головки эндопротеза внутри чашки. Кроме того, рентгенограммы должны быть изучены на предмет остеолиза, что может указывать на избыточный износ полиэтилена. Даже если вертлужный компонент первично был установлен правильно (прежде всего, с позиции антеверсии), то с течением времени его ориентация может измениться за счет оседания протеза на месте остеолиза, а избыточный износ полиэтилена приводит к нестабильности сустава. Это может сопровождаться развитием вывихов сустава, и в таком случае единственным решением является ревизионная артропластика.
Цель операции при повторяющихся вывихах бедра - создание стабильного положения эндопротеза. Это можно сделать путем увеличения «offset», восстановления натяжения мышц и изменения положения компонентов эндопротеза. Во время операции при правильной ориентации компонентов эндопротеза бывает достаточно увеличить натяжение мышц, стабилизирующих сустав путем низведения большого вертела. Однако как самостоятельная процедура эта манипуляция редко приносит успех. Чаще ее выполняют в комбинации с заменой головки (либо для увеличения длины шейки, либо диаметра головки), заменой вкладыша (на вкладыш с антилюксационным краем), и в крайнем случае изменяют положение вертлужного компонента. Замену бедренного компонента для повышения стабильности эндопротеза выполняют крайне редко, при явной ошибке в ориентации. Нередко причиной вывиха является комбинация провоцирующих отклонений, например: антеверсия чашки 20°, установка ножки с антеверсией 20°, короткая шейка головки при наличии выраженных рубцов заднего отдела капсулы. Устранение одного-двух факторов достаточно для создания стабильности сустава.
Иногда, несмотря на все манипуляции и правильную ориентацию компонентов эндопротеза, вывихи бедра сохраняются. Как правило, причиной этому служат неврологические заболевания или недостаточность отводящих мышц. В этом случае возможным выходом из сложного положения является имплантация связанного эндопротеза (головка эндопротеза прочно связана с вертлужным компонентом). Однако надо помнить, что в этом случае избыточная нагрузка будет приходиться на место контакта вертлужного компонента и кости.
Рентгенограммы больной К., 49 лет, с анкилозом правого тазобедренного сустава, ложным суставом верхней трети бедра после корригирующей остеотомии: а — до операции; б — учитывая выраженную недостаточность отводящих мышц, выполнена установка связанного эндопротеза (чашка Trilogy, ножка Wagner, головка 32 мм, Zimmer),
Рентгенограммы больной Щ., 81 года, с рецидивирующим вывихом левого бедра, нестабильностью бедренного компонента эндопротеза: а — вертлужный компонент установлен вертикально, смещение ножки цементной фиксации каудально; б — удаление эндопротеза; в связи с недостаточностью ягодичных мышц установлен связанный эндопротез (чашка Trilogy, ножка Alloclassic (Zimmer).
При оценке стабильности протеза цементной фиксации необходимо иметь в виду, что в норме между протезом и цементной мантией, а также цементом и костной тканью может существовать линия остеолиза шириной 1 - 2 мм. Это обусловлено минимальной подвижностью имплантата в цементе и всего блока в кости. Данный признак не является прогностически значимым при условии, если зона остеолиза не охватывает полностью весь имплантат и не прогрессирует при динамическом наблюдении. Ширина остеолиза более 2 мм, изменение положения протеза, перелом цементной мантии указывают на нестабильность протеза.
Рентгенограмма больного Б., 68 лет, через 2 года после первичной артропластики правого тазобедренного сустава. Зона остеолиза захватывает все зоны вокруг чашки цементной фиксации. Болевой синдром и рентгенологические признаки нестабильности послужили основанием к выполнению ревизионной артропластики. В ходе операции выявлена подвижность вертлужного компонента.
Рентгенограммы больной К., 66 лет, после первичной артропластики правого тазобедренного сустава: а — через год; б — через 2 года после операции. В зоне 1 имеется узкая полоска просветления (остеолиз), не имеющая тенденцию к увеличению при динамическом наблюдении.
Рентгенограмма больной Г., 52 лет, через 2 года после ревизионной артропластики правого тазобедренного сустава с установкой ножки эндопротеза на костный цемент. Беспокоят боли в бедре, зона остеолиза захватывает все зоны, что свидетельствует о нестабильности бедренного компонента.
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб
Рентгенологическую оценку стабильности эндопротезов бесцементной фиксации осуществляют на основании следующих критериев: миграция имплантата, степень остеоинтеграции и реакция костной ткани на эндопротез.
Для вертлужного компонента наиболее важным критерием стабильности является отсутствие признаков миграции имплантата. Ситуацию можно считать оптимальной, если на серии рентгенограмм, выполненных в динамике, отсутствует изменение положения чашки эндопротеза, а остеолиз не распространяется далее одной зоны. Положение вертлужного компонента также считают стабильным, если нет миграции имплантата, а ширина зоны остеолиза не превышает 2 мм в двух и более зонах без признаков прогрессирования при динамическом наблюдении. Признаком нестабильности вертлужного компонента является изменение его положения. Как правило, этому предшествует прогрессирующее расширение зоны остеолиза. В связи с тем, что вертлужная впадина представлена губчатой костной тканью, адаптационные изменения кости вокруг чашки наблюдаются редко. Признаками износа полиэтиленового вкладыша является эксцентричное положение головки эндопротеза.
При рентгенологической оценке стабильности бедренного компонента бесцементной фиксации различают три возможных состояния: стабильная фиксация с врастанием костной ткани, стабильная фиброзная фиксация имплантата и его нестабильность. Врастание костной ткани обеспечивает биологическую фиксацию имплантата, при этом не происходит его миграции (оседания, наклона или ротации), отсутствует щель на месте контакта костной ткани с шероховатой (пористой) поверхностью, наблюдается эндостальная гипертрофия на месте контакта гладкой поверхности ножки с костью и различной степени атрофия костной ткани в проксимальном отделе бедренной кости. При стабильной фиброзной фиксации признаков миграции ножки либо нет, либо они минимальны, кроме того, имеются реактивные линии, параллельные поверхности имплантата, без атрофии костной ткани в проксимальном отделе бедренной кости. Рентгенологическими проявлениями нестабильности ножки являются: миграция имплантата, широкая зона остеолиза вокруг ножки, образование периостальной и эндостальной костной реакции вокруг верхушки ножки эндопротеза.
Рентгенограммы левого тазобедренного сустава больной Т.: а — до операции; б — через 2 недели после имплантации эндопротеза бесцементной фиксации; в, г — через 2 года после операции: остеоинтеграции в зоне пористого покрытия ножки, эндостальная гипертрофия без признаков миграции бедренного компонента.
Рентгенограмма левого тазобедренного сустава больной П. через 2 года после однополюсного эндопротезирования. Признаки фиброзной стабильной фиксации ножки эндопротеза: отсутствие остеоинтеграции, уплотнение костной ткани вдоль ножки. Во время операции признаков нестабильности ножки не было, однако она достаточно легко была удалена путем выбивания по оси.
Анализ рентгенограмм больных после имплантации эндопротезов бесцементной фиксации, которые не имели жалоб, показал, что наиболее характерными проявлениями реакции костной ткани на имплантат являются: резорбция внутренней поверхности шейки бедренной кости на месте контакта с «воротничком» эндопротеза (69%); наличие остеолиза на границе кость-имплантат шириной до 2 мм, окруженного линией остеосклероза без признаков прогрессирования (79%); ширина остеолиза более 2 мм и прогрессирование изменений указывают на нестабильность эндопротеза; утолщение кортикальной стенки на месте контакта с имплантатом и/или склероз кортикальной стенки (12% и 36% соответственно); оседание ножки до 1 см также не является признаком ее нестабильности при условии отсутствия других патологических изменений.
Наряду со стабильностью фиксации имплантатов, оценивают рентгенологические проявления реакции костной ткани на длительное пребывание имплантата. Наиболее часто встречающейся реакцией является "stress shielding". Суть этого явления заключается в том, что после установки ножки эндопротеза проксимальный отдел бедренной кости выключается из нормальной нагрузки. Согласно закону Wolff происходит адаптивное ремоделирование костной ткани, что рентгенологически проявляется сочетанием резорбции кости в одних зонах, с гипертрофией - в других. Этот феномен в разной степени присущ как ножкам бесцементной, так и цементной фиксации. Однако наличие костного цемента, выступающего в роли некоего буфера, в значительной степени уменьшает пиковые нагрузки на кость. И наоборот, плотное внедрение массивной металлической ножки вызывает реактивные изменения костной ткани на месте контакта. Среди факторов, определяющих выраженность реакции, выделяют размер имплантата, жесткость материала, из которого изготовлена ножка, и протяженность ее пористого покрытия. Ножки, рассчитанные на врастание костной ткани в пористое покрытие в большей степени (примерно в 2,5 раза) вызывают реакцию "stress shielding", чем те, которые не предназначены для этого. При имплантации бедренного компонента диаметром более 15 мм частота реакции увеличивается в 5 раз. Ножки с полным покрытием в два раза чаще вызывают "stress shielding", нежели ножки с пористым покрытием только в проксимальной части. Рентгенограмма с типичным проявлением реакции "stress shielding" представлена на рисунке.
Рентгенограмма правого тазобедренного сустава больного Н., 40 лет, через 2 года после первичного эндопротезирования по поводу асептического некроза головки бедренной кости. Стабильная фиксация ножки, при длительной физической нагрузке отмечается боль в бедре; уплотнение костной ткани в области нижней трети ножки эндопротеза и локальный остеопороз проксимального отдела бедренной кости.
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб
Предваряя описание рентгенологических критериев положения протеза тазобедренного сустава и тех или иных реакций костной ткани на имплантат, следует оговориться, что показаниями к ревизионной артропластике являются совокупность клинических и рентгенологических признаков патологических изменений (неправильная ориентация эндопротеза, нестабильность компонентов и др.). Рентгенограммы лишь ориентируют хирурга на возможные осложнения и последствия операции. Например, разница между клиническими (жалобы на боль в области тазобедренного сустава или бедра) и рентгенологическими признаками нестабильности компонентов эндопротеза (наличие остеолиза или гранулем на границе между имплантатом и костной тканью), порой достигает 20 - 25% от числа обследованных больных. Если же оценивать результаты по разнице между частотой ревизионной артропластики и рентгенологическими проявлениями нестабильности, то она составляет 31 - 33%.
На основании данных рентгенограмм, выполненных в операционной, хирург контролирует положение эндопротеза (ориентация ножки в костномозговом канале бедренной кости и вертлужного компонента), исключает переломы бедра и вертлужной впадины. В ближайшие дни после операции необходимо выполнить качественное рентгенологическое исследование тазобедренного сустава с целью оценки положения протеза и последующего динамического наблюдения за ним. Оценка положения эндопротеза одинаковая для цементного, бесцементного и гибридного вариантов его крепления. В целом предполагается, что тотальный эндопротез повторяет естественное положение вертлужной впадины, головки и шейки бедренной кости. Разработано большое количество моделей эндопротезов, применение которых направлено на создание стабильной и функционально способной конструкции тазобедренного сустава. Однако существуют общие принципы оценки положения компонентов эндопротеза.
Между «фигурами слезы» проводят горизонтальную линию, которая служит ориентиром для всех последующих построений. Положение вертлужного компонента определяют по следующим критериям: латеральный наклон чашки, степень антеверсии, положение центра ротации по отношению к горизонтальной и вертикальной линиям. Позицию бедренного компонента оценивают по длине ноги, антеверсии шейки, варусно-вальгусному положению ножки протеза.
Латеральный наклон вертлужного компонента определяется как угол между чашкой и горизонтальной линией и должен составлять от 30° до 50°. Малый наклон (вертикальное положение чашки) увеличивает опасность вывиха бедра, большой (горизонтальное положение) делает сустав более стабильным, однако при этом имеется недопокрытие чашки. Это может вызвать ограничение отведения ноги, что особенно нежелательно для женщин.
Рентгенограммы больных с различным латеральным наклоном вертлужных компонентов после эндопротезирования тазобедренного сустава: а — слева: латеральный наклон чашки в пределах нормы; справа: вертикальная ориентация чашки; б — горизонтальная ориентация чашки.
Ацетабулярная антеверсия вертлужного компонента также повторяет анатомическую позицию вертлужной впадины и составляет 15± 10°. Положение ретроверсии создает условия для вывиха бедра при его сгибании. Если же вертлужный компонент находится в нейтральной позиции, а шейка бедра - в позиции антеверсии, то этого может быть достаточно для нормального функционирования сустава. С другой стороны, избыточная антеверсия чашки в комбинации с антеверсией шейки протеза может явиться предпосылкой для переднего вывиха бедра при наружной ротации ноги. По данным рентгенограмм в переднезадней проекции невозможно определить антеверсию чашки, можно лишь сказать, имеется ли вообще ее наклон. Антеверсию и чашки, и шейки протеза можно определить лишь по рентгенограммам в латеральной проекции, но даже и в этом случае расчет затруднен, так как точность измерения зависит от укладки больного и ротации таза.
Различное положение вертлужного компонента: а — нормальные отношения между чашкой и шейкой эндопротеза; б — избыточная антеверсия вертлужного компонента; в — его ретроверсия.
Положение горизонтального центра ротации эндопротеза тазобедренного сустава определяют путем измерения расстояния от вертикальной линии, проведенной через «фигуру слезы», до центра ротации сустава (эндопротеза) и сравнивают с противоположной стороной. Избыточная медиализация центра ротации сустава может сопровождаться уменьшением «offset» и развитием хромоты, избыточным давлением имплантата на внутреннюю стенку вертлужной впадины. Недостаточная медиализация может создать проблемы прочности фиксации чашки и стабильности сустава.
Рентгенологические ориентиры измерения горизонтального центра ротации. На стороне операции горизонтальный центр ротации смещен медиально.
Положение вертикального центра ротации сустава во многом определяет длину конечности. Большинство хирургов стараются установить вертлужный компонент в нормальную анатомическую позицию. Однако в ряде случаев, таких как тяжелая ацетабулярная дисплазия, это не всегда возможно, и для лучшего контакта с вертлужной впадиной имплантат устанавливают краниальнее "фигуры слезы". Необходимо иметь в виду, что в этом случае дли на конечности может быть компенсирована за счет высоты положения бедренного компонента, размеров шейки протяеза и головки. Истинное укорочение ноги легко измеряется по рентгенограммам в соответствии с методикой, описанной в предыдущей главе.
Рентгенограммы левого тазобедренного сустава больной Р. с асептическим некрозом головки левой бедренной кости: а — до операции; б — вертлужный компонент установлен выше анатомической локализации вер тлужной впадины, длина ноги была компенсирована более высоким расположением ножки эндопротеза.
Для бедренного компонента оптимальным является нейтральное положение, допускается вальгусное отклонение ножки, тогда как ее варусная ориентация является неблагоприятной.
Рентгенограммы костей таза больного В. с двусторонним асептическим некрозом головок бедренных костей: а — до операции; б — правый тазобедренный сустав после установки протеза бесцементной фиксации, ножка находится в нейтральном положении.
Рентгенограммы правого тазобедренного сустава больной И. с правосторонним коксартрозом, сросшимся переломом бедренной кости после медиализирующей межвертельной остеотомии: а — выраженная контрактура тазобедренного сустава; б — через 4 года после артропластики тазобедренного сустава: гибридный эндопротез, ножка занимает вальгусное положение (чашка Trilogy, ножка — Centreline, Zimmer).
Рентгенограмма костей таза больной У. с двусторонним эндопротезироваиием тазобедренных суставов. Вертикальный центр ротации слева смещен вверх за счет высокого расположения вертлужного компонента. Имеется недопокрытие вкручивающейся чашки, а отсутствие контуров "овала" вертлужного компонента косвенно указывает на отсутствие антеверсии. Ножка превышает размеры проксимальной части бедренной кости, что, по-видимому, явилось причиной продольного перелома.
Наряду с пространственной ориентацией протеза, необходимо определить степень соответствия размеров имплантатов и костного ложа. В норме чашка бесцементной фиксации должна иметь полное костное покрытие, хотя, как уже говорилось, в случае дисплазии минимальное покрытие составляет 70%. Ножка бесцементной фиксации должна быть подобрана по размеру так, чтобы протез на максимальном протяжении плотно контактировал с губчатой костью проксимального отдела бедра и заполнял весь костномозговой канал бедренной кости.
Рентгенограммы левого тазобедренного сустава больной Л. через год после операции: а — неправильно сросшийся перелом заднего края левой вертлужной впадины, посттравматический коксартроз, несостоявшийся артродез тазобедренного сустава; б, в — эндопротезирование тазобедренного сустава. Вертлужный компонент представлен опорным кольцом МиИог с костной пластикой дефекта крыши вертлужной впадины. Отсутствие полного заполнения в проксимальном отделе привело к постепенному смещению бедренного компонента (клиновидная ножка VerSys ET, Zimmer) в варусное положение.
При использовании протезов цементной фиксации оценивают равномерность и толщину цементной мантии. При хорошей прессуризации отчетливо видно заполнение костным цементом межтрабекулярных пространств. Иногда наблюдается попадание цемента в полость малого таза через небольшие перфорации в стенке вертлужной впадины. Это не является осложнением и не оказывает существенного влияния на результаты операции.
Рентгенологическая оценка цементной фиксации эндопротезов: а — цементная мантия вокруг чашки заполняет межтрабекулярные пространства, а также сформированные каналы в подвздошной и лонной костях; б — цементная мантия вокруг ножки расположена равномерно, без дефектов наполнения.
И, наконец, необходимо исключить наличие интраоперационных переломов. Переломы вертлужной впадины встречаются крайне редко. Чаще наблюдаются переломы бедренной кости, частота которых зависит от типа протеза и состояния костной ткани. При имплантации цементных ножек малых размеров переломы кдсти наблюдаются в 0,4%, тогда как при бесцементных протезах, рассчитанных на плотную посадку, этот процент увеличивается до 2,5%, Применение длинных ревизионных ножек сопровождается переломами уже в 7,2%. Как правило, страдает передняя кортикальная пластинка на уровне верхушки протеза. Такие переломы редко имеют большое смещение и легко просматриваются.
Для объективизации оценки реакции костной ткани на протез, степени остеолиза, миграции имплантатов на основании данных рентгенограмм выделяют зоны проекции эндопротеза. Наибольшее распространение получили классификации J.G. DeLee -J. Charnley (для оценки вертлужного компонента) и Т.А Gruen (для описания изменений вокруг ножки эндопротеза).
Зоны проекции ножки эндопротеза на рентгенограмме в прямой проекции по Т.А. Gruen.
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб