Хронический гастрит. Возможности рентгенологической диагностики
П.В. Власов
Хронический гастрит (ХГ) – это хронический диффузный воспалительный процесс слизистой
оболочки желудка, характеризующийся дистрофическими явлениями, прогрессирующей атрофией специализированных клеточных элементов желез, замещением их низкодифференцированным покровным эпителием. Для ХГ характерна также метаплазия железистого эпителия по кишечному типу. Пролиферация незрелых элементов слизистой приводит к потере экскреторной и инкреторной способности желудка.
ХГ самое распространенное заболевание. Как полагают, около 50% взрослого населения мира страдает этой болезнью. По данным M. Surada и соавт., R. Johnsen и соавт., у 50% пациентов, не предъявляющих жалоб на какиелибо диспептические расстройства, при гистологическом исследовании обнаруживают признаки гастрита, а у пациентов с диспептическими расстройствами в 45% случаев выявляют изменения, которые можно было трактовать как гастрит. S.I. Khakoo и соавт. показали, что не существует корреляции между данными эндоскопического и гистологического исследований: в 26% случаев гастроскопически выраженного гастрита при гистологическом исследовании слизистая оболочка оказалась нормальной и, наоборот, у пациентов с нормальной гастроскопической картиной в 62% случаев при гистологическом исследовании были обнаружены признаки гастрита. Все это говорит о ненадежности гастроскопических и микроскопических критериев гастрита.
Несмотря на распространенность гастрита и многочисленные исследования, вопрос о природе этого заболевания остается неясным. Предложено много классификаций гастрита, в основу которых положены морфологические, функциональные и другие критерии, однако существуют не менее серьезные данные, опровергающие правильность выдвигаемых постулатов. Чем больше критериев положено в основу классификации, чем она полнее, тем дальше она отклоняется от собственного понятия “гастрит”. Примером такой “всеобъемлющей”, но далекой от практики является классификация С.М. Рысса. ХГ – понятие собирательное. Оно включает не только истинное воспаление, но также многочисленные дистрофические и гипертрофические процессы, природа и механизм развития которых окончательно не выяснены. Это говорит об условности отнесения некоторых заболеваний к категории гастрита.
В 1990 г. в Сиднее (Австралия) на IX Международном конгрессе гастроэнтерологов была принята новая классификация гастритов, названная Сиднейской системой. Эта классификация получила сегодня повсеместное признание. Целью создания новой классификации ХГ явилась попытка объединить этиологию, патогенез и морфологию изменений в стенке желудка при ХГ. В основу классификации положены три принципа: этиологический, топический и гистологический. Согласно этой классификации, отныне следует различать:
1) аутоиммунный гастрит фундального отдела желудка;
Институт подготовки кадров Федерального медикобиологического агентства, Москва
-
антральный гастрит, ассоциированный с микробным агентом – Helicobacter pylori (Hp);
-
смешанный тип (пангастрит);
-
реактивный гастрит, обусловленный химикотоксическими факторами(сюда относится рефлюкс-гастрит);
-
особые формы (радиационный, гранулематозный, эозинофильный и т.п.
Морфологические признаки оцениваются полуколичественно как слабые, умеренно выраженные и тяжелые. К сожалению, оценка критериев той или иной формы гастрита, согласно Сиднейской классификации, во многом субъективна, а главное, многие случаи из практики не укладываются ни в одну из предложенных форм. Поэтому в 1994 г. в Хьюстоне группа известных морфологов, специалистов в области гастроэнтерологии, приняла Сиднейскую систему в некоторой модификации.
Ассоциированный хеликобактериальный гастрит в соответствии с Сиднейской классификацией – это антральный гастрит, возбудителем, которого, как полагают, является спиралевидная микроаэрофильная палочка Hр. В 1983 г. австралийские ученые B.J. Marshall и J.R. Warren обнаружили в слизистой оболочке пилорического отдела желудка больных гастритом и пептической язвой неизвестные ранее микроорганизмы, названные позже Helicobacter pylori. Нр обладает тропностью к желудочной слизи и эпителию антрального отдела желудка. Тропность бактерий к желудочному эпителию подтверждается нахождением Нр в двенадцатиперстной кишке только в участках желудочной метаплазии. Попадая в желудок, Hр, обладающий протеолитической активностью, проникает под слой слизи, прикрепляется к апикальной части клеток покровного эпителия. Под влиянием выделяемых Нр токсинов и уреазы развивается воспалительная реакция, которая проявляется отеком, гиперемией и дегенерацией клеток эпителия слизистой. Расщепляя белок пищи, Нр образует аммиак и СО2, вызывает тем самым дегенерацию эпителия. При хроническом антральном гастрите обсеменение Нр обнаруживается в 70–90% случаев, причем установлена корреляция между степенью обсемененности Нp и выраженностью повреждения слизистой оболочки. При язвенной болезни этот возбудитель встречается еще чаще. Ассоциированный с Нр антральный гастрит является самой частой формой гастрита, он составляет около 70% всех случаев гастрита. Нр способствует переходу гастрита из антрального отдела в пангастрит. Предполагают, что Нр играет определенную роль в процессе малигнизации слизистой желудка. Во всяком случае, по данным разных авторов, при ассоциированном хеликобактериальном гастрите рак развивается в 4–30% случаев.
Аутоиммунный фундальный гастрит составляет около 15% всех форм ХГ. Причина его не раскрыта. Известно лишь, что при этой форме гастрита происходит выработка антител к париетальным (обкладочным) клеткам, синтезирующим соляную кислоту, вследствие чего происходит их гибель. Потеря обкладочных клеток ведет к прогрессирующей ахлоргидрии. Со временем повреждаются и главные клетки, вырабатывающие ферменты – пепсиногены, вследствие чего развивается ахилия и как следствие снижается синтез пептидов. Поражение фундального отдела ведет к нарушению синтеза фактора Кастла, ответственного за выработку витамина В12, вследствие чего развивается пернициозная анемия. Хронический аутоиммунный фундальный гастрит часто протекает бессимптомно. Боли обычно отсутствуют, так как нет истинного воспаления. В клинической картине преобладают диспептические явления (вздутие, тошнота, эпигастральный дискомфорт, при ахилии – жидкий стул). Опять же следует отметить, что среди больных гастритом пернициозная анемия встречается редко.
Особые формы ХГ. Одной из разновидностей ХГ является лимфоцитарный гастрит. Он характеризуется массивной лимфоцитарной инфильтрацией слизистой оболочки желудка. Природа лимфоцитарного гастрита не раскрыта. Полагают, что это своеобразная иммунопатологическая реакция слизистой оболочки желудка на ее обсеменение микробами Hp. Мелкие лимфоидные агрегаты без герминативных центров в основании слизистой оболочки желудка встречаются в норме. Наличие герминативных центров – свидетельство патологии, прежде всего Нр ассоцированного гастрита. К особым формам ХГ относится гранулематозный гастрит. Это сравнительно редкая форма гастрита. Для него характерно формирование мелких гранулем в слизистой оболочке. В большинстве случаев изменения в слизистой оболочке являются проявлением саркоидоза или болезни Крона.
Эозинофильный гастрит развивается при аллергических заболеваниях и паразитарной инвазии. В морфологической оценке гастрита существует много принятых условностей. Некоторые критерии ненадежны и спорны. Так, например, клеточная инфильтрация стромы слизистой оболочки, принятая в качестве критерия воспаления, присутствует и в норме, причем количество клеточных элементов в строме слизистой человека варьирует в разные фазы пищеварительного процесса.
Так, американские ученые из Массачусетса E.B. Benedict и T.B. Mallory выделили четыре степени клеточной инфильтрации стромы слизистой. Первые три, по их мнению, являются выражением нормальной физиологической клеточной инфильтрации. При этом клеточный инфильтрат не выходит за пределы верхней половины слизистой. Четвертая степень характеризуется инфильтрацией на всю глубину слизистой до muscularis mucosae. В антральном отделе такая степень инфильтрации встречается и в нормальных условиях. Однако клеточная инфильтрация, топически даже выходящая за физиологические рамки, сама по себе в изолированном виде не является достоверным критерием диагностики, поскольку всякие процессы перестройки слизистой сопровождаются активной пролиферацией клеток стромы и скоплением блуждающих клеток. Там, где имеются явления структурной перестройки желез с метаплазией эпителия, закономерно наблюдается наличие круглоклеточной лимфоидной и плазматической инфильтрации стромы. Скопления нейтрофильных клеток, главным образом периваскулярные, считаются, безусловно, патологическим признаком, указывающим на обострение воспалительного процесса. Нет прямой корреляции между данными, полученными разными методами. Так, например, гастроскопически на вполне нормальной слизистой на биопсийных препаратах можно обнаружить совершенно определенные признаки воспаления, и, наоборот, при визуальном осмотре гиперемированная, отечная слизистая на гистологических препаратах может иметь совершенно нормальный вид. Нет параллелизма между клиническими проявлениями и данными рентгенологического, гастроскопического и морфологического исследований. Сиднейская классификация предусматривает выявляемую при гастроскопии макроморфологическую характеристику слизистой при гастрите: отек, экссудацию, кровоточивость, полнокровие сосудов, геморрагии, дегенерацию эпителия, истощение муцинообразования, эрозии, фиброз. Но в ней отсутствует такое понятие, как “атрофический гастрит”. Тем не менее атрофия присутствует при всяком ХГ как обязательный компонент воспаления. При атрофии предполагается истончение слизистой оболочки (о чем судят по просвечиванию сосудов: чем тоньше слизистая, тем больше просвечивают сосуды). Вместе с тем следует учитывать, что не всякая атрофия слизистой желудка является следствием гастрита. Причины атрофии многообразны: это может быть нарушение кровоснабжения, нарушение нейрогуморальной регуляции трофики тканей, токсическое воздействие на организм в целом. Атрофированная слизистая оболочка желудка истончена, лишена обычной складчатости.
При гистологическом исследовании констатируется утрата высокодифференцированных специализированных клеточных элементов, перестройка по кишечному типу. Процесс атрофии, как правило, не затрагивает стромы. Атрофию можно рассматривать как разновидность тканевой дистрофии, где преобладают катаболические процессы над анаболическими. Еще в конце XIX века S. Fenwick описал распространенную атрофию слизистых оболочек всего желудочно-кишечного тракта при злокачественных опухолях иной локализации. Этот факт является свидетельством зависимости состояния слизистой оболочки желудка от протекающих в организме общих метаболических процессов. При гастрите часто наблюдается очаговая атрофия слизистой. Кроме того, при так называемых гипертрофических формах гастрита (в качестве примера может служить полипозный гастрит) обычно наблюдается дисплазия клеточных элементов с потерей дифференцировки специализированных клеток с заменой их низкодифференцированным эпителием покровного типа. С внедрением в клиническую практику гибких гастроскопов получил широкое распространение диагноз гипертрофического гастрита. Термин “гипертрофический”, введеный гастроскопистами, легко был принят рентгенологами, поскольку они часто наблюдали утолщенные складки слизистой оболочки желудка. Между тем патоморфологи, основываясь на гистологической картине, придерживались иного деления гастритов, в терминологии морфологов практически отсутствует понятие гипертрофического гастрита. Американские исследователи E.B. Benedict и T.B. Mallory провели корреляцию гастроскопических данных с патоморфологическими и установили, что описываемому гастроскопистами поверхностностному гастриту патоморфологически соответствует острое экссудативное воспаление. Термином “атрофический гастрит” эндоскопистами и морфологами описывается одно и то же состояние. Используемый гастроскопистами термин “гипертрофический гастрит” в большинстве случаев соответствует чрезмерно выраженной физиологической инфильтрации лимфоцитарными и плазмоцитарными клетками. На основании этих и многих других исследований сформировалось вполне обоснованное убеждение в том, что термин “гипертрофический гастрит” неправомерен, так как он не отражает существа изменений в стенке желудка. В большинстве случаев при этом слизистая желудка либо имеет нормальное строение, либо имеется банальное экссудативноинфильтративное воспаление без выраженной склонности эпителия к пролиферации. Обнаруживаемое эндоскопистами и рентгенологами утолщение складок слизистой, неровность внутренней по верхности желудка в виде булыжной мостовой в большинстве случаев являются выражением не равномерности скопления экссудата в строме слизистой оболочки и подслизистого слоя. Морфологическую основу этого феномена составляет неравномерный отек соединительной ткани, разделенной в виде каркаса на более или менее ограниченные ячейки. На рис. 1 показана рентгенологическая картина банального гастрита с перестройкой внутреннего рельефа желудка за счет отека слизистой оболочки и подслизистого слоя соединительной ткани.
Особую разновидность ХГ составляет эрозивный гастрит. Под эрозиями желудка понимают дефекты слизистой, не выходящие за пределы tunica muscularis mucosae. Более глубокие дефекты расцениваются как язвы желудка. Причины возникновения эрозивного гастрита в общем не известны. Однако установлена его связь с некоторыми инфекционными возбудителями: Hp, цитомегаловирусом и вирусом простого герпеса. Установлена зависимость возникновения эрозий с приемом некоторых лекарственных средств, например нестероидных противовоспалительных препаратов, снижающих резистентность слизистой оболочки желудка за счет подавления в ней синтеза простагландинов. В частности, известна зависимость повреждений слизистой и образования язв при длительном приеме аспирина. Есть основания предполагать в качестве патогенетического фактора несоответствие между резистентностью слизистой оболочки желудка и кислотнопептической агрессией. Подтверждением этому служит преимущественное образование эрозий на фоне нормальной кислотности и особенно гиперхлоргидрии. Можно также считать эрозивный гастрит компонентом язвенной болезни. Свидетельством этому служит частое сочетание гастродуоденальных язв и эрозивного гастрита.
Эрозии слизистой желудка – довольно частое явление. По своему внешнему виду и патогенезу они неоднородны. Следует различать обычные, простые плоские эрозии, которые встречаются на внешне не измененной слизистой или сопутствуют гастриту, и эрозивный гастрит, при котором эрозии носят название “полных”. Простые или плоские эрозии имеют вид дефектов слизистой диаметром несколько миллиметров, не окруженных возвышающимся перифокальным валиком. Полные эрозии представляют собой дефекты слизистой диаметром около 5 мм, окруженные при поднятым над окружающей слизистой валиком. При морфологической оценке следует учитывать, что в отличие от артефактов в истинных (полных) эрозиях имеются отложения фибрина, нейтрофильная инфильтрация, а в окружающем эпителии наблюдаются признаки регенерации. Полные эрозии по внешнему виду напоминают оспенные папулы, в связи с чем такой гастрит называется также вариолярным, или вариолоформным.
При рентгенологическом исследовании и гастроскопии полные эрозии похожи на полипы. Это сходство в прошлом служило основанием для гипердиагностики такого диагноза, как полипозный гастрит. В рентгенологическом изображении полные эрозии имеют вид полипоидных дефектов наполнения, в центре которых при тщательном исследовании выявляются поверхностные депо бария (рис. 2, 3 ). Простые эрозии и эрозивный гастрит часто вызывают желудочные кровотечения, в связи с чем гастрит, сопровождающийся эрозиями, нередко называют геморрагическим. Что касается причины кровотечений при гастрите, то в каждом конкретном случае они разные. Наряду с явными дефектами слизистой наблюдаются профузные, так назы ваемые диапедезные, кровотечения, когда вся слизистая кровоточит при отсутствии какого-либо локального дефекта.
Макроморфологические данные свидетельствуют о том, что любой воспалительный процесс в слизистой желудка изменяет внутреннюю поверхность желудка, она становится неровной за счет появления полипоидных и подушкообразных возвышений, вызванных неравномерным отеком и воспалительной инфильтрацией слизистой оболочки. На рентгенограммах подобные инфильтраты отображаются в виде дефектов наполнения с нечеткими, неровными очертаниями. Переходя на контуры желудка, подобные инфильтраты создают неровность малой и большой кривизны. Изменения обычно локализуются в антральном отделе, а при пангастрите распространяются практически на весь желудок (см. рис. 1).
Гастрит часто сопутствует язве желудка или двенадцатиперстной кишки, фактически он представляет собой один из компонентов язвенной болезни и никаких особенностей не представляет. Следует, правда, отметить, что при язвенной болезни чаще, чем при других формах, встречаются спастические реакции антрального отдела и эрозии. Одно из наблюдений сочетания язвенной болезни и гастрита представлено на рис. 4. В рентгенологическом изображении в желудке при всех формах гастрита обнаруживается гиперсекреция, которая выражается в большем или меньшем количестве жидкости и слизи натощак. Стенки желудка, при гастрите, сохраняют эластичность. Перистальтика обычно не изменена. Вместе с тем при гастрите нередко обнаруживается спазм антрального отдела желудка, который выражается укорочением или сужением препилорического отдела. Рельеф слизистой антрального отдела при этом перестраивается. При укорочении атрального отдела складки располагаются поперечно, антральный отдел приобретает вид гармошки. Такой гастрит называется ригидным антральным гастритом. Одно из наблюдений ригидного антрального гастрита приведено на рис. 5. Многочисленные экспериментальные и клинические исследования свидетельствуют о том, что антральный отдел желудка является своеобразной рефлексогенной зоной, выполняющей важную роль в секреторной и моторноэвакуаторной деятельности пищеварительного тракта. Известно также, что этот отдел четко реагирует на различные патологические процессы в других отделах желудка или отдаленных органах. Многие рентгенологи 30–40 х и 50 х годов прошлого века описывали спастические реакции антрального отдела в ответ на язву тела желудка. Известный французский рентгенолог R.Gutman еще в 1938 г. опубликовал работу, которую прямо назвал “Les deformations pseudoneoplastiques de l’antre dasns l’ulcere de la petite courbure” (“Псевдоопухолевая деформация антрального отдела при язве малой кривизны желудка”). Казалось бы, ясней некуда. Однако в отечественной литературе все подобные деформации антрального отдела в многочисленных публикациях 50–60 х годов XX века, на наш взгляд, ошибочно описывались под названием “ригидный антральный гастрит”. А то, что через 2–3 года у половины больных с подобными изменениями антрального отдела в этой области развивался рак, выдавалось за высокий индекс малигнизации данной формы гастрита. Следовательно, у значительной части больных под маской ригидного антрального гастрита развивается инфильтративный рак. Отрицательные данные гастроскопии и биопсии скорее говорят о пределах возможностей метода, чем об отсутствии рака.
Таким образом, если у больных этой группы исключить спастические реакции антрального отдела при язве малой кривизны желудка, перенесенной в прошлом или существующей в настоящем, если исключить медленно развивающийся инфильтративный рак антрального отдела или тела желудка, то для ригидного антрального гастрита остается очень мало места.
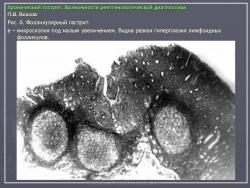
Особую разновидность гастрита составляет так называемый фолликулярный (лимфоидный) гастрит. При этом в слизистой оболочке наблюдается распространенная гиперплазия лимфоидных фолликулов. Природа этого состояния также не установлена. Во всяком случае, при подобных состояниях отсутствует связь с какими-либо системными заболевания гематологического или онкологического характера. Одно из подобных наблюдений представлено на рис. 6.
Много неопределенности связано с понятием “гипертрофический гастрит”. В рубрику так называемых гипертрофических гастритов часто относят различные диффузные паренхиматозные гипертрофии слизистой оболочки желудка невоспалительной природы.
Повышенная складчатость слизистой оболочки желудка может быть обусловлена несколькими обстоятельствами. Во-первых, следует иметь в виду индивидуальные варианты размеров складок при сохранении нормального клеточного состава железистого аппарата слизистой. Установлено также, что при язвенной болезни происходит увеличение массы слизистой, не имеющее ничего общего с воспалением. Это особенно характерно для язвы двенадцатиперстной кишки. При этом происходит утолщение слизистой оболочки за счет истинной гиперплазии железистого эпителия. Как показал американский исследователь A.J. Cox, масса слизистой оболочки при язве двенадцатиперстной кишки заметно больше, чем в норме. При гистологическом исследовании определяется увеличение количества главных и обкладочных клеток, т.е. наиболее нагруженных функционально активных клеток. При этом происходит увепичение калибра и количества складок слизистой оболочки. В основе избыточного развития слизистой, по мнению автора, лежит механизм функционально-морфологической перестройки невоспалительной природы. Эту точку зрения разделяем и мы. Существует понятие язвенного фона, одним из компонентов которого является высокий уровень секреции желудочного сока. Это убедительно показали S. Wolf и H. Wolf в монографии “Human gastric function”. Трудно представить, чтобы существующая на протяжении многих лет гормональная стимуляция железистого аппарата, каковым является слизистая оболочка желудка, в ответ на повышенные требования к слизистой оболочке при хронической гиперпродукции желудочного сока не вызвала рабочей гипетртрофии органа, постоянно работающего с функциональной перегрузкой. Процесс этой перестройки касается не только одной слизистой оболочки. Избыточное развитие слизистой оболочки обычно сопровождается увеличением объема желудка без какоголибо нарушения эвакуаторной функции. Эти факты дают основание полагать, что в основе избыточного развития слизистой оболочки желудка при язвенной болезни лежит процесс функционально-морфологической перестройки желудка как целого органа. К такому же типу функционально-морфологической перестройки относится гипертрофия слизистой оболочки при синдроме Золлингера–Эллисона, при котором инсулиннепродуцирующая не бетацеллюлярная аденома поджелудочной железы, выбрасывая в кровь ульцерогенный гормон, вызывает образование множественных пептических язв, гиперсекрецию и диффузную гипертрофию зрелых высокодифференцированных клеток слизистой оболочки желудка. Данная точка зрения, разумеется, не исключает существования гастрита, сопутствующего язве. Однако гастрит при язвенной болезни, как правило, локализуется в антральном отделе и имеет совершенно иную морфологическую характеристику. Более того, недавними исследованиями показано, что язвенная болезнь и антральный гастрит имеют единый патогенез, индуцированный внедрением микробного агента Hp. Гастрит, сопутствующий язве, является непременной составной частью язвенного фона, на котором развиваются локальные проявления заболевания в виде самой язвы. Учение о нейрогуморальных сдвигах в организме при язвенной болезни в значительной мере заложено благодаря работам отечественных ученых-клиницистов и теоретиков, последователей учения И.П. Павлова о нервизме (К.М. Быков, И.Т. Курцин и др.). Зарубежные ученые также внесли заметный вклад в изучение этого вопроса. S. Wolf и H. Wolf, K. Westphal иW. Kuckuck посвятили данной проблеме фундаментальные работы. Они показали, что прямое раздражение блуждающего нерва ведет к резкой гиперемии, экссудации, набуханию и утолщению слизистой оболочки. Складки при этом становятся толстыми и извилистыми. Эти изменения сопровождаются гиперсекрецией и гипермоторикой желудка. В результате формируется картина, внешне напоминающая картину так называемого гипертрофического гастрита. K. Westphal и W. Kuckuck дали этому состоянию название “reizmagen” (раздраженный желудок).
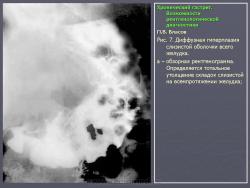
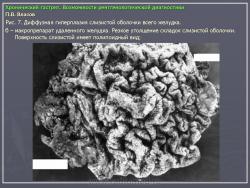
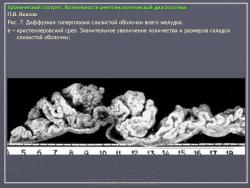
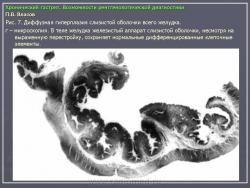
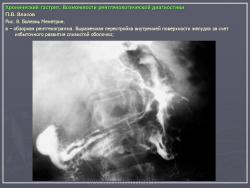
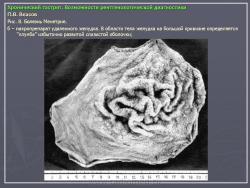
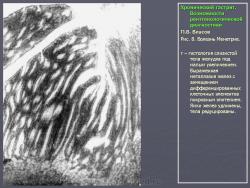
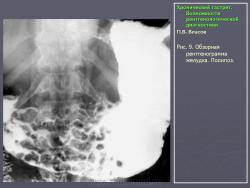
По их мнению, это состояние очень характерно для язвенной болезни и представляет собой тот язвенный фон, на котором развивается язва. Если в подобном стрессовом состоянии поддерживать желудок длительное время, оно может перейти в истинный гастрит. На рис. 7 представлено одно из наших наблюдений диффузной гиперплазии слизистой желудка при хронической язве двенадцатиперстной кишки. Особую форму паренхиматозной гипертрофии слизистой представляет так называемая болезнь Менетрие. Истинная болезнь Менетрие встречается очень редко. Это состояние так же, как и при язвенной болезни, характеризуется выраженной диффузной железистой гипертрофией слизистой оболочки. Толщина слизистой при этом увеличивается в несколько раз. Увеличивается и ее площадь, вследствие чего складки становятся толстыми и извилистыми, поверхность их приобретает зернистый вид. В целом картина напоминает мозговые извилины. Изменения обычно ограничиваются областью тела желудка. При гистологическом исследовании наблюдается глубокая метаплазия железистого эпителия. Нормальные дифференцированные клетки желез замещаются низкодифференцированным эпителием покровного типа. Желудочные ямки при этом резко углубляются, в связи с чем на гистологических срезах слизистая оболочка приобретает вид ворсинчатых разрастаний. Вследствие потери дифференцировки железистого эпителия развивается ахлоргидрия и ахилия. Воспалительная инфильтрация стромы слизистой либо отсутствует, либо выражена незначительно. Строма выражена слабо. Все это свидетельствует о том, что данное состояние не соответствует известным критериям воспаления. В рентгенологическом изображении подобное избыточное развитие слизистой формирует картину, которая напоминает рак. Однако в отличие от злокачественной опухоли желудок не только не уменьшен, но даже увеличен в размерах. Стенки желудка и складки слизистой сохраняют эластичность и нормальную перистальтику. В отличие от распространенного гастрита отсутствует гиперсекреция. На рис. 8 представлено одно из наших наблюдений болезни Менетрие. Особо стоит вопрос с понятием “полипозный гастрит”. Сюда не следует относить одиночные или множественные полипы. На наш взгляд, они к гастриту не имеют никакого отношения. Это особое состояние, которое следует рассматривать как онкологическую и хирургическую проблему. В какой-то мере близко к гастриту стоит стелющийся полипоз желудка, при котором вся или значительная часть выходного отдела желудка покрыта клумбообразными аденоматозными разрастаниями. В литературе они называются “стелющийся аденоматоз”. Подобные состояния встречаются исключительно редко, они также относятся к области онкологии и, на наш взгляд, в рубрике гастритов не должны рассматриваться. К гастритам нередко относят полипоз желудка. Следует различать несколько состояний, сопровождающихся пролиферацией слизистой полипоидного характера. Своеобразным состоянием является диффузная пролиферация с гистологическим строением, характерным для полипов, где полностью отсутствуют высокодифференцированные железистые комплексы. Возможно, в их основе лежит хроническое воспаление. Вместе с тем существует полипоз желудка врожденного генеза, нередко сочетающийся с полипозом кишечника (например, семейный полипоз). Совершенно иное происхождение имеют множественные полипы, располагающиеся на фоне практически не измененной слизистой оболочки, их нельзя относить к гастриту. На рис. 9 приведено одно из наших наблюдений полипоза желудка, не связанного с гастритом. Несостоятельным, по нашему мнению, является деление гастритов по характеру секреции. Распространенные в недавние времена такие понятия, как анацидный, гиперацидный и нормацидный гастриты, по современным представлениям являются неправомерными. Большой вклад в утверждение идеи независимости уровня кислотности от гастрита, а соответственно от морфологического состояния слизистой оболочки внесли европейские ученые M. Einhorn, W. Leube, американские ученые M.W. Comfort и F.R. Vanzant, а также наши отечественные клиницисты М.П. Кончаловский, А.С. Белоусов и др. Перечисленные авторы убедительно доказали, что различные уровни кислотности, включая ахлоргидрию, являются конституциональными вариантами, отражают порог нейрогуморальной возбудимости железистого аппарата слизистой и не имеют под собой определяемой современными методами морфологической основы.
Конечно, ахлоргидрия при аутоиммунном гастрите тела желудка, при распространном дефиците париетальных клеток имеет под собой органическую основу. Но в подавляющем большинстве случаев пониженной кислотности и ахлоргидрии слизистая оболочка желудка имеет нормальное гистологическое строение. Несмотря на то что в большинстве случаев ахлоргидрия не является прямым следствием хронического гастрита, при назначении лечебных мероприятий состояние кислотности желудочного сока следует учитывать.
Итак, новая Сиднейская классификация гастритов в целом основана на данных морфологического исследования и гастроскопии. Данные рентгенологического исследования в классификацию не включены. Наша задача провести параллели между данными морфологического, гастроскопического и рентгенологического исследований и определить возможности рентгенологического исследования в диагностике учтенных новой классификацией форм гастрита и, может быть, установить некоторые дополнительные критерии и преимущества, которые дает рентгенологическое исследование.
Сопоставление всех этих данных позволяет констатировать, что Сиднейская классификация не отвергает ранее принятых рентгенологами форм ХГ. Более того, рентгенологический метод подтверждает и уточняет типы гастрита, принятые на Международном конгрессе гастроэнтерологов в Сиднее.
Таким образом, если отбросить все спорное, что с большой натяжкой, с большими сомнениями и серьезными возражениями относилось к гастритам, то оставшееся наиболее достоверное вполне укладывается в современные представления о ХГ и займет достойное место в современной классификации гастритов.






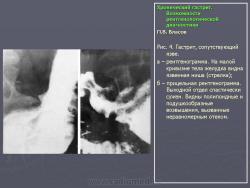
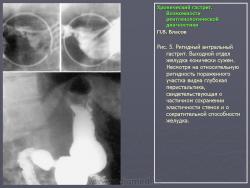
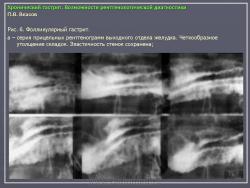
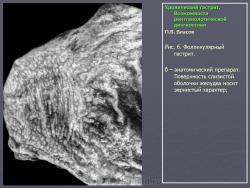

Гастрит.
ХРОНИЧЕСКИЙ ГАСТРИТ
Хронический гастрит составляет около 35% всех заболеваний органов пищеварительной системы, а среди заболеваний желудка - 60 – 85%. Причины развития хронического гастрита чрезвычайно разнообразны. По механизму развития хронические гастриты делят на аутоиммунные, бактериальные и смешанные. Для аутоммунного гастрита характерно раннее начало атрофических процессов и поражение, главным образом фундальных отделов желудка. Бактериальный гастритобусловлен воздействием H. pylori и составляет 80% гастритов. Для него характерно преимущественное поражение антрального отдела и дальнейшее распространение по малой кривизне в кардиальном направлении. Смешанному гастриту присущи признаки как аутоиммунного, так и бактериального гастрита.
Хронический гастрит может быть следствием неэффективного лечения острого гастрита различной этиологии. При этом имеет значение нерегулярное питание с употреблением большого количества острой пищи, алкогольных напитков, очень горячей пищи и др. Определенное значение в развитии хронического гастрита имеет длительный прием лекарственных средств (сульфаниламидные препараты, салицилаты, преднизолон, некоторые антибиотики). При развитии хронического гастрита из острого определяется нарастание воспалительных изменении слизистой оболочки с последующей атрофией желудочных желез.
Патогенез хронического гастрита рассматривается с различных точек зрения. В соответствие с одной из них, заболевание, именуемое хроническим гастритом, представляет собой не воспаление слизистой оболочки желудка, а ее “структурную перестройку”. Согласно другой теории хронический гастрит - воспалительное поражение слизистой оболочки желудка, а ее структурная перестройка является вторичной и возникает в результате хронического воспаления. Хронический гастрит рассматривается как истинный воспалительный процесс, сопровождающийся экссудативно-инфильтративными изменениями с альтеративным компонентом. Хронический гастрит, как правило, начинается как поверхностный и, пройдя ряд промежуточных стадий, заканчивается атрофией слизистой оболочки различной степени выраженности. С годами хронический гастрит медленно прогрессирует, вначале заболевание ограничивается антральным отделом, а в дальнейшем распространяется на тело желудка.
Клиническая картинахронического гастрита, как правило, неспецифична и обычно характеризуется сочетанием болевого синдрома с симптомокомплексом желудочной и кишечной диспепсии. Жалобы больных гастритом обусловлены в основном сопутствующими заболеваниями, диспептическими расстройствами, в первую очередь поражением гастродуоденальной системы и декомпенсацией секреторно-ферментных нарушений.
Классификация хронического гастрита.В практике на сегодняшний день используются следующие клинико-рентгенологическая классификация хронического гастрита:
Классификация П. В. Власова и Ю. Н. Соколова:
1. Хронический распространенный, или универсальный, гастрит.
2. Хронический гастрит антрального отдела.
3. Ригидный антральный гастрит.
4. Хронический эрозивный гастрит.
5. Хронический полипозный гастрит.
6. Гастрит, сопутствующий язвенной болезни.
Более современная классификация А. Н. Кишковского:
I. Острый гастрит:
а) катаральный, или поверхностный; б) эрозивный (коррозивный); в) флегмонозный или гнойный, в том числе эмфизематозный.
II. Хронический гастрит:
1. Распространенный, или диффузный (пангастрит):
а) катаральный или поверхностный; б) эрозивный; в) полипоподобный (бородавчатый).
2. Ограниченный или антральный гастрит:
а) катаральный, или поверхностный; б) эрозивный; в) полипоподобный; г) ригидный (склерозирующий).
III. Хронический гастрит, сопутствующий язвенной болезни.
Современная методика диагностикихронического гастрита в основном базируется на данных эндоскопического исследования с биопсией, так как эндоскопия с биопсией гораздо точнее рентгеноконтрастного исследования в диагностикеповерхностных изменений слизистой желудка.
Рентгенодиагностика хронического гастрита основывается, прежде всего, на тщательном изучении состояния рельефа слизистой оболочки желудка, эластичности его стенок, тонуса, моторной, эвакуаторной и секреторной функций желудка. Характер изменений рельефа слизистой оболочки желудка и нарушений его функции зависит главным образом от вида хронического гастрита и стадии его развития.
Рентгенологическая симптоматика хронического гастрита складывается из рентгенфункциональных и рентгенморфологических симптомов. Рентгенморфологические симптомы хронического гастрита включают увеличение желудочных полей и расширение складок слизистой оболочки.
Увеличение и деформация желудочных полей относятся к характерным признакам хронического гастрита. Выделяют четыре типа желудочных полей:
I тип - очень мелкие ареолы диаметром 0,5 – 1,5 мм, на рентгенограммах видны плохо и часто не дифференцируются; при морфологическом исследовании наряду с нормальным строением слизистой оболочки наблюдаются различные стадии хронического гастрита;
II тип - круглые или овальные желудочные поля диаметром 1,5 - 3 мм; морфологически соответствуют хроническому, чаще поверхностному, гастриту;
III тип - желудочные поля, имеющие большую высоту и глубокие борозды («зернистый тип»); морфологически соответствуют атрофическому гастриту;
IV тип - поля диаметром более 3 мм неправильной формы и разной величины, с переходом к полипозным образованиям; морфологически соответствуют картине глубокого атрофического гастрита с перестройкой и атрофией желез. Возможны также переходные формы.
Различают также три основных типа микрорельефа:
- нежный равномерный рисунок с ареолами, имеющими в поперечнике 1 - 3 мм;
- равномерный гранулярный (зернистый) рисунок, обусловленный большой высотой ареол, поперечник которых ранен 3 – 5 мм;
- грубый неравномерный рисунок с ареолами разной формы и величины при максимальном поперечнике их более 5 мм.
Наибольшее диагностическое значение имеет выявление грубо деформированных, увеличенных (диаметром более 5 мм) и неотчетливо очерченных желудочных полей, как правило, свидетельствующих о наличии атрофического гастрита.
Расширение складок слизистой оболочкинаблюдается в тех случаях, когда воспалительный процесс захватывает не только слизистую оболочку, но и подслизистый слой. Происходит расширение складок и межскладочных пространств различной степени с нарушением их хода. При любой форме хронического гастрита в патологический процесс постоянно вовлекается антральный отдел желудка, широкие поперечные и косые складки слизистой оболочки которого, выходя на контур большой кривизны, также создают картину зубчатости. Хронический гастрит может наблюдаться при нормальном рельефе слизистой оболочки и отсутствовать при выраженных их изменениях. Основное значение в диагностике имеет ригидность складок слизистой оболочки, отсутствие изменчивости их в процессе исследования, во время прохождения перистальтической волны, стабильность выявленных изменений.
К рентгенфункциональным симптомам хронического гастрита относится гиперсекреция; наличие слизи в желудке, а также нарушение тонуса и перистальтики.
Гиперсекреция рентгенологически проявляется наличием жидкости на фоне газового пузыря желудка. В начале исследования жидкости в желудке может не быть, она начинает появляться после пальпации. После попадания бария в желудок при гиперсекреции наблюдается трехслойное содержимое, в котором жидкость занимает интермедиарный слой. Чтобы избавиться от жидкости в процессе рентгенологического исследования необходимо положить больного на правый бок - из желудка вначале эвакуируется жидкость, а затем бариевая взвесь.
Наличие слизи в желудке создает картину нечеткости складок - “мраморный рельеф”, при котором видны темные и белые пятна. Большое количество слизи может привести к тому, что рельеф слизистой оболочки вообще не будет прослеживаться. Чтобы избавиться от слизи можно промыть желудок слабым раствором марганцовки, либо давать больному по 2 таблетки аэрона 2 раза в день и через 2 суток пересмотреть желудок. Бариевая взвесь также хорошо убирает слизь, поэтому исследование можно повторить через 1,5 - 2 часа.
Нарушение тонуса желудка при хроническом гастрите может иметь самый различный характер. Может наблюдаться гипотония желудка в сочетании со снижением перистальтики, также может быть гипертонус желудка с быстрой глубокой перистальтикой. Могут также определяться ограниченные и сегментарные спазмы. Степень выраженности этих изменений зависит главным образом от течения болезни: чем острее процесс, тем ярче функциональные нарушения, выявляемые рентгенологически. Наоборот, в стадии ремиссии нарушения тонуса, моторной, эвакуаторной и секреторной деятельности желудка выражены значительно меньше и самостоятельного диагностического значения не имеют.
Существенное значение в диагностике хронического гастрита имеет наличие дуоденогастрального рефлюкса. При хроническом гастрите также часто выявляется недостаточность физиологической кардии, которая проявляется рефлюксом содержимого желудка в просвет пищевода, рефлюкс-эзофагитом, грыжей пищеводного отверстия диафрагмы.
Острый гастрит
Острый гастрит обычно возникает вследствие приема внутрь слишком острой пищи, раздражающей слизистую оболочку желудка, агрессивных жидкостей или некоторых медикаментов. Острый гастрит могут вызвать и некоторые инфекционные возбудители. Морфологически различают катаральный, эрозивный и флегмонозный острый гастрит.
Рентгенологическая картина острого гастрита включает наличие в желудке большого количества жидкости и слизи, бариевая взвесь при этом тонет в содержимом; складки слизистой оболочки в начале исследования видны плохо или совсем не определяются. Тонус желудка снижен, отмечается начальный спазм привратника, перистальтика вялая. Частыми симптомами острого гастрита являются недостаточность функции физиологической кардии и желудочно-пищеводный рефлюкс. После кратковременного, а иногда и более длительного спазма начинается эвакуация содержимого из желудка в двенадцатиперстную кишку, при этомбариевая взвесь уносит с собой часть слизи, после чего становятся видимыми складки слизистой оболочки. Они бывают неизмененными или немного расширенными. С началом эвакуации повышается тонус желудка и активизируется его перистальтика. Эвакуация из желудка при остром гастрите часто прерывается дуоденогастральным рефлюксом. В просветедвенадцатиперстной кишки также имеется жидкость и слизь.
Катаральный, или поверхностный острый, гастрит - наиболее легкая форма заболевания. Воспалительный процесс захватывает только верхние слои слизистой оболочки, сопровождается ее гиперемией, отеком и повышенным слизеобразованием. При прогрессировании катаральный процесс может перейти в эрозивный или флегмонозный. Рентгенологическая картина характеризуется небольшим утолщением и нечеткостью контуров складок за счет полнокровия слизистой оболочки и избыточного скопления слизи. Тонус желудка повышен, привратник спазмирован, перистальтика усилена.
Эрозивный, или коррозивный, острый гастрит может развиться при проглатывании агрессивных жидкостей - кислоты или щелочи либо вследствие приема алгоколя, салицилатов, стероидов. При приеме внутрь щелочей наряду с желудком повреждается и пищевод, чего обычно не наблюдается при отравлении кислотой. При рентгенологическом исследовании, проведенном вскоре после отравления, обнаруживают выраженный отек складок слизистой оболочки антрального отдела, иногда подушкообразные возвышения и небольшие эрозии, скопления густой слизи, спазм привратника, полное отсутствие перистальтических сокращений. Спустя несколько недель развивается различной степени сужение выходного отдела желудка, которое может усиливаться в последующие годы.
Флегмонозный, или гнойный, гастрит - редкая форма бактериального поражения стенки желудка - сопровождается острыми болями, тошнотой, рвотой, повышением температуры тела, лейкоцитозом. Наиболее частый возбудитель - гемолитический стрептококк. Обычно заболевание является осложнением бактериемии либо развивается вторично при язвенном поражении желудка. Рентгенологическая картина флегмонозного гастрита может колебаться от нормальной до грубого изменения рельефа. Иногда выявляются дефекты наполнения.
Хронический распространенный гастрит
Хронический распространенный гастрит как самостоятельное заболевание встречается сравнительно редко. Несколько чаще он развивается в сочетании с другими заболеваниями. Клинически распространенный гастрит проявляется тупыми давящими болями, возникающими через 30 - 40 минут после еды, отрыжкой, изжогой.
Рентгенодиагностика заболевания основывается на выраженности функциональных и морфологических симптомов. При хроническом распространенном гастрите в желудке всегда имеется жидкость и слизь: в период обострения - в большем количестве, в период ремиссии - в меньшем. В начале исследования тонус желудка снижен, перистальтика поверхностная. По мере наполнения желудка бариевой взвесью повышается тонус желудка и активизируется перистальтика. Функциональные изменения при диффузном хроническом гастрите достаточно разнообразны и изменчивы: повышается или, чаще, понижается тонус желудка, усиливается секреция желудочного сока и слизи, нарушаются перистальтическая и эвакуаторная функции. В то же время, тонус желудка может быть повышен, перистальтика усилена, эвакуация содержимого происходит неравномерно, чаще ускоренным темпом.
Направление и количество складок слизистой остаются обычными. Отмечается лишь некоторое их утолщение и нечеткость контуров за счет полнокровия, набухания слизистой оболочки, а также вследствие избыточной секреции и скопления густой слизи на поверхности. В ряде случаев складки слизистой оболочки желудка могут быть продольными либо широкими, высокими, при этом их ход нарушен. Такие складки создают картину зубчатости по задней стенке верхнего отдела и большой кривизне.
Для хронического универсального гастрита также характерно увеличение и деформация желудочных полей. Поверхностный гастрит может наблюдаться при равномерном нежном микрорельефе, при зернистом рельефе часто выявляется глубокий гастрит. Изменение рельефа слизистой оболочки происходит на всем протяжении желудка, при этом на фоне газового пузыря появляются дополнительные тени, образованные увеличенными расширенными складками.
При резко выраженных проявлениях атрофических процессов гипотоничный желудок принимает трубкообразную форму, свод его уменьшается, большая и малая кривизны почти параллельны. Слизистая оболочка желудка истончается, и поверхность ее становится почти гладкой. Исчезновение складчатости рельефа слизистой оболочки в своде желудка называют иногда симптомом “лысого свода”. Комочки бария и густой слизи, покрывающие слизистую оболочку свода, могут придавать рельефу крапчатый вид. При диффузном процессе могут оставаться зоны нормальной слизистой оболочки, которая на фоне измененной (атрофичной) выглядит как патологическое образование, усложняя диагностику. При растяжении желудка воздухом или барием нежная зубчатость по большой кривизне и в своде исчезает, а свод принимает грибовидную форму (симптом «водородной бомбы»).
Антральный гастрит
Клиническая симптоматика этой самой частой локализации хронического гастрита схожа с таковой при язвенной болезни двенадцатиперстной кишки - высокоинтенсивные боли в эпигастрии, иррадиирующие в спину. При рентгененоологическом исследовании, как и при распространенном хроническом гастрите, в период обострения в желудке определяется большое количество жидкости и слизи. Первые порции бариевой взвеси оседают в синусе и вдоль большой кривизны антрального отдела желудка. В одних случаях тонус желудка вначале понижен, и повышается только в процессе исследования, в других - антральный отдел находится в состоянии спастического сокращения, сужен и укорочен. Тонус антрального отдела может быть значительно повышен, вплоть до появления регионарного спазма. Также могут определяться рентгенологические признаки сопутствующего дуоденита - расширение складок двенадцатиперстной кишки и изменения ее тонуса.
Все возможные варианты перестройки рельефа слизистой оболочки, наблюдающиеся при хроническом распространенном гастрите, при хроническом антральном гастрите выражены в большей степени. Определяется расширение и извитость складок в антральном отделе, частым симптомом при антральном гастрите является равномерная зубчатость по большой кривизне – "симптом пилы". Одной из разновидностей антрального гастрита является так называемый гранулярный гастрит, характеризующийся своеобразным "сосочковым" рельефом внутренней поверхности желудка.
При хроническом антральном гастрите слизистая оболочка в пилородуоденальной зоне имеет различный вид: в одних случаях отечные складки, проходя через привратниковый канал, создают у основания луковицы мелкую фестончатость, в других - возникает истинный пролапс, наблюдается релапс или же отмечается гипертрофия привратника. Пролапс слизистой оболочки связан с тем, что утолщенные складки обладают большей подвижностью и при усиленных сокращениях выталкивают слизистую через канал привратника, создавая картину дефекта наполнения с распадом. Для того, чтобы отличить гипертрофию привратника от спазма, необходимо ввести 1 - 2 мл атропина, после чего сделать снимки в косых проекциях - при спазме наступает расслабление, а при гипертрофии - нет.
Ригидный антральный гастрит
Ригидный антральный гастрит в литературе также встречается под названиями "склерозирующий гастрит", "опухолевидный гастрит". Патоморфологические изменения определяются нарастающей мышечной гипертрофией стенок антрального отдела, а также избыточным разрастанием соединительной ткани в строме слизистой оболочки, в подслизистом и более глубоких слоях стенки желудка. Вследствие склероза развивается ригидность стенок, снижается способность рельефа слизистой оболочки антрального отдела к моделированию, в результате чего рисунок становится стабильным, неизменным и напоминает картину ракового поражения. Ригидный антральный гастрит развивается медленно, течет длительно. Различают две фазы процесса: фаза относительной ригидности, которая проявляется повышением тонуса антрального отела и фаза полной ригидности.
Рентгенологическая картина ригидного антрального гастрита включает три основных симптома: деформация антрального отдела; изменение рельефа слизистой оболочки; нарушение перистальтики. Степень выраженности этих симптомов зависит от выраженности патоморфологических изменений, лежащих в основе заболевания.
В первую фазу заболевания наблюдается сужение и укорочение антрального отдела, которое изменяется в процессе рентгенологического исследования, так как обусловлено регионарным спазмом. Деформация обычно имеет коническую форму - вид суженной трубки или цилиндра, при этом часто определяется удлинение привратника. Выраженность перистальтики при ригидном гастрите также зависит от стадии его развития. Проходящая перистальтическая волна в ранней стадии заболевания способствует изменению деформации антрального отдела. В первую фазу определяется неравномерное утолщение складок слизистой оболочки, косое или поперечное их расположение; обусловливающее зубчатость (фестончатость) контуров, однако складки слизистой оболочки при этом более ригидны.
Во вторую фазу заболевания деформация и сужение антрального отдела становятся стабильными за счет разрастания соединительной ткани. Стойкая деформация антрального отдела при ригидном гастрите очень напоминает таковую при раке, однако доброкачественная деформация, как правило, сопровождается укорочением антрального отдела, а деформация при раке - его удлинением. Имеет значение также характер контуров антрального отдела. При ригидном гастрите контуры равномерно зазубрены по большой кривизне, при раковой деформации зубчатость неправильная, приближается к изломанности контуров и наблюдается по малой и большой кривизне антрального отдела. Рельеф слизистой оболочки сглаживается, отдельные складки не прослеживаются и поверхность ее становится шероховатой, мелкобугристой.
Эрозивный гастрит
Эрозивный гастрит представляет собой экссудативно-инфильтративный воспалительный процесс слизистой оболочки и подслизистого слоя желудка с преобладанием альтеративного компонента. Эрозивный гастрит характеризуется формированием поверхностных дефектов слизистой оболочки, диаметр которых не превышает 0,5 - 1 см и которые локализуются преимущественно в антральном отделе желудка.
Рентгенологические симптомы эрозивного гастрита различны в зависимости от степени выраженности эрозивного процесса. Наиболее типичным является распространенный процесс с множественными эрозиями. При этом преимущественно в антральном отделе желудка на фоне утолщенных складок слизистой оболочки или, значительно реже, на фоне сглаженного рельефа слизистой определяются множественные дефекты, чаще нечетко очерченные, величина которых колеблется от 0,5 до 1 – 1,5 см.
В центре дефектов одновременно могут отмечаться малоинтенсивные, нестойкие депо контрастной взвеси, являющиеся отображением поверхностных изъязвлений. Как правило, обнаруживают также другие признаки гастрита и гастродуоденита - в желудке определяется большое количество жидкости и слизи. Складки слизистой оболочки подушкообразно утолщены, иногда сглажены.
Одиночная эрозия, располагающаяся на передней или задней стенке желудка, обнаруживается в виде округлого дефекта, величина которого обычно не превышает 1 см; в центре дефекта определяется малоинтенсивное контрастное пятно. При отсутствии функциональных изменений, анамнестических данных, указывающих на наличие перенесенных в прошлом желудочно-кишечных заболеваний, а также при значительном отеке, воспалительную эрозию нельзя отличить от полипа. Наибольшие сложности представляет диагностика одиночной эрозии, располагающейся на контуре желудка, основным рентгенологическим проявлением которой является центральный или краевой дефект с небольшой помаркой бариевой взвеси. При диагностике подобных краевых эрозий необходимо проводить дифференциальную диагностику с малым раком. Критериями являются нестойкость рентгенологической картины, изменения величины и формы краевого дефекта, непостоянство депо контрастной взвеси. В ряде случаев можно увидеть плавный переход так называемого краевого дефекта в утолщенную складку слизистой оболочки. Эластичность стенок желудка при этом сохранена.
Эрозивный гастрит может закончиться выздоровлением, но может также протекать длительно, хронически, с периодическими обострениями. В отдельных случаях развиваются язвы в зоне эрозии или постэрозивные изменения в виде очаговых гиперплазий. При распространенных поражениях слизистой оболочки с множественными эрозиями, особенно при их вторичном характере(в анамнезе калькулезный или реже бескаменный холецистит, язвенная болезнь двенадцатиперстной кишки, сахарный диабет и др.), отмечается длительное, хроническое течение заболевания с периодическими обострениями, в момент возникновения которых при рентгенологическом исследовании вновь обнаруживаются эрозивные изменения.
Полипозный (полипоподобный, бородавчатый) гастрит
Этот вид гастрита чаще развивается в антральном отделе и представляет собой одну из поздних стадий хронического гастрита - стадию атрофии. Полипоподобный (бородавчатый) диффузный гастрит характеризуется появлением на подвергшейся атрофии слизистой оболочке бородавчатых и полипоподобных разрастаний. Бородавчатые выступы на поверхности нередко придают слизистой оболочке сходство с шагреневой кожей.
Рентгенологическая картина заболевания включает все характерные функциональные симптомы хронического гастрита: наличие в желудке жидкости, слизи, изменения тонуса и перистальтики, а также морфологические признаки, проявляющиеся разнообразной перестройкой рельефа слизистой оболочки. На фоне измененных или нормального калибра складок слизистой оболочки, а также в бороздах беспорядочно располагаются мелкие, нечетко очерченные дефекты на рельефе неправильной формы. Эти изменения всегда локализуются в антральном отделе, и нередко распространяются на другие отделы желудка. Размер полипозных разрастаний, как правило не превышает 5 мм, контуры нечеткие, в межскладочных пространствах их может быть не видно. Полипозный гастрит необходимо дифференцировать от полипоза желудка, при котором отсутствуют функциональные изменения и не видны складки слизистой оболочки; аденоматозных полипов и аденопапилломатоза.
Хронический гастрит и язвенная болезнь
Хронический гастрит часто сочетается с язвенной болезнью. Хронический гастрит, сопутствующий язвенной болезни, характеризуется теми же морфологическими изменениями слизистой оболочки желудка и подслизистого слоя, что и обычный гастрит. Он может быть распространенным и ограниченным. Во всех случаях поражается преимущественно выходной отдел желудка. Часто в процесс вовлекается и двенадцатиперстная кишка (гастродуоденит). Гастрит не всегда точно соответствует локализации язвы, однако наиболее выражен при локализации язвы в луковице двенадцатиперстной кишки и в антральном отделе желудка.
Патологическая перестройка слизистой оболочки сопровождается значительным утолщением складок, изменением их хода, появлением извилистости. При рентгенологическом исследовании выявляется грубый, беспорядочный рисунок рельефа с полипоподобными и подушкообразными выбуханиями. Большая кривизна становится неровной, грубофестончатой. Эти изменения рельефа могут усиливаться функциональными и органическими деформациями органа, обусловленными самим язвенным процессом.
БОЛЕЗНЬ МЕНЕТРИЕ
Болезнь Менетрие ("избыточная слизистая оболочка желудка", "диффузный аденоматоз") представляет собой истинную паренхиматозную (железистую) гиперплазию слизистой оболочки, напоминающую аденоматозные разрастания при полипах. Заболевание встречается редко, Этиология и патогенез заболевания окончательно не изучены, предполагается связь болезни с хронической интоксикацией, хроническим воспалением, функциональной морфологической перестройкой, аномалией развития слизистой оболочки желудка.
Макроскопически выявляются массивные высокие складки с гребнями, далеко выступающими в просвет желудка, гиперпластические изменения при этом встречаются реже, чем гипертрофические. В толще измененной слизистой оболочки нередко обнаруживают множественные кистозные образования (кистозная аденопатия). Отсутствие морфологических признаков, характерных для воспалительного процесса, свидетельствует о том, что гигантизм складок слизистой оболочки не имеет прямого отношения к хроническому гастриту.
Клинические проявления, как правило, отсутствуют или выражены незначительно. Может отмечаться обильное выделение слизи, сниженная кислотность желудочного сока, гипопротеинемия. Клиническая картина заболевания неспецифична, частыми симптомами являются боли в подложечной области, уменьшение массы тела, рвота, желудочные кровотечения, диарея. Различают универсальную и локализованную формы избыточной слизистой оболочки.
Локальная избыточная слизистая оболочка наиболее часто определяется по большой кривизне синуса в нижней трети тела желудка. Железистая гиперплазия сопровождается резким увеличением калибра и количества складок, высота которых может достигать 2,5 - 3 см, а ширина 2 см. Массивные беспорядочно и тесно расположенные складки внешне напоминают множественные полипоподобные или крупные бугристые образования.
При распространенной форме избыточной слизистой оболочки патологическая перестройка рельефа может достигать уровня субкардиального отдела. Иногда она захватывает и свод желудка, тело желудка, большую кривизну и синус желудка.
При рентгенологическом исследовании в желудке (обычно на ограниченном участке вдоль большой кривизны синуса и нижней половины тела желудка) обнаруживаются длинные, широкие (до 2 см), высокие (до 2,5 - 3 см) и очень извитые крупные складки слизистой оболочки. Иногда патологически изменена почти вся внутренняя поверхность желудка, за исключением антрального отдела.. Высокие гигантские складки или большое их количество обусловливают картину множественных дефектов на рельефе или дефектов наполнения с неровными бугристыми очертаниями при тугом заполнении желудка.
Поверхность слизистой оболочки может быть грубозернистой или напоминать булыжную мостовую, либо имеет мелкокрапчатый рисунок, обусловленный неравномерно смешавшимся со слизью контрастным веществом. В местах перекреста складок формируются полипоподобные просветления, форма и размеры которых в процессе исследования (дозированная компрессия, изменение положения пациента и др.) меняются. Бариевая взвесь задерживается между складками в бороздах в виде пятен, линейных полос, имитируя картину изъязвления. Плотно прилегая, друг к другу и глубоко выступая в просвет желудка, складки могут формировать краевой дефект наполнения, напоминающий раковую опухоль, а скопления бария между складками - мнимые изъязвления. Процесс обычно четко ограничен областью синуса, в то же время малая кривизна и антральный отдел не изменены. По контуру большой кривизны определяется более или менее выраженная зубчатость.
В отличие от рака по мере заполнения желудка бариевой взвесью, а также под влиянием активной пальпации и меняющейся дозированной компрессии рентгенологическая картина резко меняется - четко отграниченный вначале дефект наполнения постепенно разделяется на обусловившие его складки слизистой оболочки, которые при этом меняют свою форму, удлиняются и перестраиваются в продольном направлении (“мешок с червями”). Картина ложного дефекта наполнения при этом исчезает, а резко фестончатая в начале исследования большая кривизна желудка становится более ровной. Одновременно с этим меняются размеры и форма симулировавших изъязвление скоплений взвеси бария в глубоких лакунах и ячейках между увеличенными и извитыми складками вплоть до полного их исчезновения.
Эластичность измененных складок, а также стенок желудка не нарушена. Перистола и перистальтика сохранены. Вне четко отграниченной зоны поражения слизистая оболочка чаще не изменена. Это особенно характерно для антрального отдела, складки которого остаются обычно нормальными. Иногда наблюдаются проявления сопутствующего гастрита. Описанная рентгенологическая картина лучше видна при исследовании желудка в условиях двойного контрастирования. В сомнительных случаях прибегают к фармакологической стимуляции перистальтических сокращений желудка (0,25 - 0,5 мл 1% раствора морфина или 1 мл 0,5% раствора прозерина подкожно).
Особое место занимает избыточная слизистая оболочка верхнего отдела желудка, диагностика которой вызывает большие трудности в связи с атипичной локализацией поражения. За счет избыточно развитых массивных складок слизистой оболочки в области свода, кардиального и субкардиального отделов, вдающихся в просвет желудка, происходит неравномерное утолщение его стенки. Соответственно этим морфологическим изменениям при рентгенологическом исследовании выявляются уменьшение и деформация желудочного пузыря, дополнительные тени на его фоне, увеличение расстояния между сводом желудка и куполом диафрагмы, медиальной стенкой желудка и позвоночником. Просвет верхней трети тела желудка в начале исследования может выглядеть суженным.
При исследовании в боковой проекции отмечается типичная картина: утолщенные складки слизистой оболочки создают тень, состоящую как бы из нескольких продольно расположенных образовании с зубчатыми контурами. Характерны правильное расположение этих зубцов, равномерное их чередование с втяжениями. Как при локализации избыточной слизистой в других отделах желудка, так и при развитии ее в верхнем отделе, выявляется изменчивость картины рельефа слизистой оболочки в разных фазах исследования и сохраненная эластичность стенок.
Наиболее характерным симптомом избыточной слизистой оболочки является перемещение патологического образования вдоль стенок кардиального отдела и свода желудка в сочетании с изменением его формы и величины, а иногда (при сильном растяжении газового пузыря) и с полным исчезновением обнаруженной "опухоли", как в процессе одного исследования, так и при многократных повторных исследованиях. Избыточная слизистая оболочка верхнего отдела желудка морфологически может проявляться в различных вариантах. В большинстве случаев, преобладает утолщение складок без увеличения их количества. В то же время, может также наблюдаться преимущественное количественное увеличение утолщенных складок или складок обычной толщины.
Дифференциальная диагностика избыточной слизистой верхнего отдела желудка должна проводиться с раком верхнего отдела желудка, реже - с изменениями при гемобластозах, а также варикозно-расширенными венами желудка. В последнем случае дифференциальная диагностика основывается на отсутствии клинических признаков портальной гипертензии наличии, как правило, варикозно-расширенных вен в нижнем отделе пищевода. Наибольшее значение имеет дифференциальная диагностика между избыточной слизистой оболочкой и раком верхнего отдела желудка.
См. ссылку -
http://www.radiomed.ru/forum/av-shumakov-luchevoe-issledovanie-slyunnykh-zhelez-pishchevaritelnogo-kanala-pecheni-i-zhelche
Болезнь Менетрие
Продолжение.
Продолжение.
Болезнь Менетрие.
http://www.nejm.org/doi/full/10.1056/NEJMicm1605473
5-летний мальчик