Больная П., 34 года, поступила с жалобами на боли в эпигастральной области и в правом подреберье, тошноту. Из анамнеза болезни: считает себя больной в течение двух недель, когда появились боли в эпигастральной области, тошнота, слабость; обратилась в поликлинику, откуда была госпитализирована по неотложным показаниям с диагнозом хронический панкреатит, обострение.
Из данных объективного исследования отмечается болезненность в эпигастральной области в правом подреберье при пальпации. Общеклинические анализы крови и мочи в норме; биохимические показатели крови в норме, отмечалось повышение альфа-амилазы мочи до 304,4 г/ч-л после проведения эндоскопической ретроградной холангиопанкреатографии.
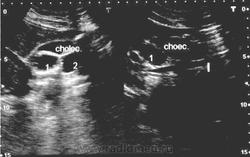
УЗИ органов брюшной полости:отмечается незначительное расширение правого печеночного протока (4мм), в зоне гепатикохоледоха визуализируется жидкостное образование с ровными четкими контурами, размерами 36х20 мм, стенки которого уплотнеы, неравномерно утолщены до 3,5 мм, в просвете лоцируются множественные эхоплотные включения, размером от 2 до 6 мм, последнее из которых дает дистальную эхотень. Указанное образование проксимальным концом продолжается в трубчатую структуру с шириной просвета 4 мм (правый печеночный проток), дистальный конец через изогнутую трубчатую структуру соединен с другим жидкостным образованием, размером 25х18 мм, которое визуализируется в области головки поджелудочной железы, стенки его уплотнены, неравномерно утолщены до 2,5 мм, в просвете имеются мелкие (2-3 мм) эхоплотные включения, не дающие дистальных эхотеней. Заключение: две кисты холедоха с наличием в их просвете множественных мелких конкрементов.
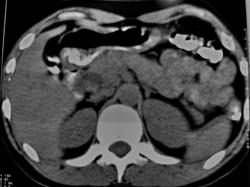
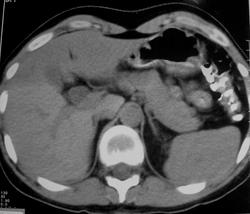
КТ-исследование: в головке поджелудочной железы определяется округлое образование однородной структуры с плотностью жидкости, четкими контурами, диаметром от 1,8 см до 2,0 см, которое над ДПК кпереди от воротной вены распространяется в ворота печени. Заключение: киста головки поджелудочной железы с экстрапаренхиматозным распространением в ворота печени, (киста холедоха?).
Эндоскопическая ретроградная холангиопанкреатография: через большой дуоденальный сосочек (БДС) туго контрастирован холедох и печеночные протоки. Холедох представлен 3-мя полостными образованиями, связанными между собой протоком шириной до 0,3 см: нижняя полость размером 20,х1,7 см на расстоянии до 1,0 см от БДС, средняя 3,0х2,7 см и верхняя размером 3,0х3,0 см на расстоянии до 1,2 см от слияния печеночных протоков (ширина просвета общего печеночного протока 0,7 см, долевого – 0,4 см). В верхнее полостное образование впадает желчный пузырь размером 5,0х4,5 см. Заключение: кисты общего желчного протока. При рентгеноскопии желудка, УЗИ почек и фиброэндогастродуоденоскопии патологических изменений не выявлено.











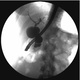


Классное полноценное наблюдение!!! Но можно было заменить одним - МРТ с гадоксетовой кислотой. Дороговато, но эффективно и быстро, особенно, если нет ЭРХПГ.
С уважением, С.Н. Нагорный
Делали на том, что было.
а по мне - чёткое последовательное исследование
Отличное наблюдение и солидная доказательная база. Снимаю шляпу!))))
Болезни ног: виды, симптомы, причины, профилактика и лечение
Описание РХПГ не совсем полное, стоит дополнить МРТ, или пересмотреть снимки РХПГ- не хватает информации о взаимотношении с вирсунговым протоком- такие кисты часто образуются при вариантах слияния холедоха-вирсунгова и их впадения в БДС.
Добавка, к представленному случаю.
Кистозное расширение общего желчного протока упоминается в медицинской литературе под различными названиями. Вот некоторые из них: кисты общего желчного протока, врожденный кистоз общего желчного протока, желчный кистоз, идиопатическое аневризмоподобное или мешковидное расширение и т. д. Эта аномалия внешне проявляется кистами, но с точки зрения строения это не кисты, потому что они никогда не имеют собственной стенки и не покрыты изнутри слизистой оболочкой. Определение «кисты» или «кистозное расширение общего желчного протока» также является неточным, гак как киста не всегда ограничена общим желчным протоком, а может распространяться в общий печеночный проток, частично или полностью его замещая. Более точным определением было бы «сегментарные кистеобразные расширения общего желчного протока». Однако мы продолжим пользоваться классической терминологией.
При описании кист обшего желчного протока авторы часто упоминают лишь один их вариант, описанный в начале данной главы. Этот вариант, несомненно, встречается чаще других, но существуют и другое варианты кист, мало похожие друг на друга и требующие различных подходов к их хирургическому лечению. Поэтому необходимо дать классификацию этих кист, прежде чем описывать методы их хирургического лечения, поскольку имеются глубокие топографические, морфологические и структурные различия между различными вариантами.
Клинико-патологическая классификация, предложенная в 1959 г. Alonso—Lej, используется наиболее часто благодаря ее простоте. Alonso—Lej разделил кисты общего желчного протока на три следующих типа:
Тип I. Это наиболее часто встречающийся вариант (включает 93% всех кист общего желчного протока). Он характеризуется мешковидным расширением сегмента общего желчного протока по всей его окружноатп, которое начинается и заканчивается внезапно. Над расширенным сегментом и ниже его проток не изменен. Величина кистозного расширения очень разнообразна: в пределах от 300 до 1000 мл. У некоторых пациентов расширенный проток может вмещать несколько литров. Киста содержит конпентрированную желчь темного цвета. При посеве содержимого кисты обычно выявляют рост бактерий кишечной группы. Внутри киста лишена слизистой оболочки, за исключением изолированных областей с островками слизистой. Толщина стенки может быть от 3 до 10 мм. Стенка кисты построена из фиброзной ткани, богатой коллагеновыми волокнами, и часто плотно инфильтрирована полиморфно-ядерными клетками и лимфоцитами. Кисты общего желчного протока чаще отмечаются уженщин, чем у мужчин (в пропорции 4 : 1). Желчный пузырь и пузырный проток нормальные. Пузырный проток часто открывается у места соединения общего печеночного протока и кисты. В редких случаях пузырный проток впадает прямо в кисту. Кистозное расширение не используется для анастомозирования с кишечником из-за его фиброзной структуры и несовершенной слизистой оболочки.
До недавнего времени считалось, что кисты общего желчного протока обычно диагностируют в раннем детском или юношеском возрасте, но теперь доказано, что их можно диагностировать в любом возрасте. Последние статистические исследования показали бесспорное увеличение числа кист у взрослых, поэтому кисты общего желчного протока перестали быть прерогативой педиатров и детских хирургов. Большинство исследователей соглашаются с тем, что кисты общего желчного протока являются врожденными по происхождению. Они, как и у старших детей, хорошо различимы у плода, новорожденного и находящегося на грудном вскармливании младенца. Однако некоторые авторы продолжают считать, что расширение может развиваться вследствие структурных изменений или врожденного порока стенки. В 1%9 г. Babbitt указал на повышенную частоту аномально высокого соединения панкреатического и общего желчного протоков, соединяющихся за пределами стенки двенадцатиперстной кишки, у пациентов с 1 типом кист обшего желчного протока по Alonso— Lej. Babbitt считал эту аномалию причиной кистозного расширения. Позже другие исследователи подтвердили интересные наблюдения Babbitt, но не считали эту аномалию причиной дилатации. Недавние исследования в Японии, где кисты общего желчного протока встречаются чаще, чем в Европе или Америке, обнаружили высокое соединение панкреатического и обшего желчного протоков почти у 90% пациентов с кистами общего желчного протока.
Эти авторы показали, что высокое соединение панкреатического и общего желчного протоков при несостоятельности сфинктера способствует забросу секрета поджелудочной железы в общий желчный проток. Увеличение заброса секрета поджелудочной железы является причиной обычно имеющейся у пациентов гиперамилаземии. Некоторые авторы полагают, что рефлюкс является важным фактором в развитии структурных изменений общего желчного протока, способствующих малигнизации кисты, а также других сегментов желчного дерева. Было показано, что даже пациенты более молодого возраста с кистами обшего желчного протока чаще склонны к малигнизации желчного дерева. Наличие высокого соединения панкреатического и общего желчного протоков имеет большое значение для хирурга, поскольку, как будет показано ниже, при выделении нижнего конца кисты и идентификации общего желчного протока необходимо пересекать проток очень близко к кистозному расширению. Если сделать это слишком далеко внизу, возникает риск повреждения места соединения панкреатического и обшего желчного протоков, которое у этих пациентов часто имеет аномально высокое расположение.
Кисты общего желчного протока встречаются не слишком часто, но, если хирургическое вмешательство не выполнено до развития серьезного ухудшения состояния пациента, прогноз их неблагоприятен. Наличие кисты может приводить к многочисленным осложнениям: разрыву кисты в результате травмы или во время беременности, гепатомегалии, билиарному циррозу печени, вызванному стазом, портальной гипертензии, холангиту, панкреатиту, сдавлению кистой двенадцатиперстной кишки с последующим развитием кишечной непроходимости, а также к карциноме кисты или другого сегмента желчевыводящих путей.
О наличии кисты общего желчного протока можно думать, если у пациента имеются определенные симптомы. Однако чаще всего она бывает случайной находкой во время операции, особенно у взрослых. Редко у пациента присутствует классическая триада: боль, пальпируемый инфильтрат и желтуха. Чаще у пациентов бывают лишь один или два симптома этой триады или вовсе нет никаких симтомов. Это наиболее характерно для взрослых, у которых симатоматика обычно неспецифична. Имеются различные методы диагностики кист общего желчного протока: внутривенная холецистохолангиография, ультрасонография, компьютерная томография, эндоскопическая ретроградная холангиопанкреатография и чрескожная чреспеченочная холангиография.
Хирургическое лечение кист обшего желчного протока I типа состоит в резекции кисты с последующим восстановлением непрерывности желчевыводящих путей посредством анастомозирования культи общего желчного протона с тощей кишкой, мобилизованной по Roux-en-Y. Несколько лет назад использовался простой анастомоз кисты с кишечником. Однако в настоящее время он не применяется, за исключением пациентов, которые не могут перенести резекцию из-за тяжелого общего состояния или имеют плотно фиксированную кисту, что делает резекцию слишком опасной или невозможной. Простой анастомоз кисты с кишечником — быстрая и простая операция, но она не всегда дает хорошие результаты, поскольку могут наблюдаться послеоперапионные холангиты. формирование конкрементов и карциноматозная дегенерация. Анастомоз кисты с кишечником не является анастомозом «слизистая к слизистой». Следует чаще формировать анастомоз кисты с петлей тощей кишки, мобилизованной по Roux-en-Y, чем с двенадцатиперстной кишкой, несмотря на го, что эта операция является технически более сложной, потому что в последнем случае чаще развиваются сужение анастомоза и холангит. Желчный пузырь необходимо резецировать всегда, даже если киста не удалена. Было показано, что если желчный пузырь не удален, то в послеоперационном периоде чаще наблюдается холецистит.
Резекция кисты общего желчного протока и анастомоз общего печеночного протока с тощей кишкой, мобилизованной по Roux-en-Y — намного более сложная операция, чем простой цистоеюноанастомоз. Тем не менее, в настоящее время эта операция в руках опытных хирургов сопровождается очень низкой летальностью.
Тип II. Это наиболее редко встречающиеся кисты общего желчного протока, составляюшие только 2.1% всех кист. Для них характерно присутствие бокового дивертикула, соединенного с общим желчным протоком ножкой. Эта ножка обычно тонкая и редко бывает широкой. У большинства пациентов дивертикул обычно бывает в правом печеночном протоке, но у некоторых он может локализоваться и в левом протоке. Ножка дивертикула может быть соединена с общим желчным протоком, в некоторых случаях с общим печеночным протоком или, реже, — с одним из печеночных протоков. Хирургическое лечение этого дивертикула состоит в простой резекции и перевязке ножки в месте ее соединения с желчным протоком, если она тонкая. В случаях, когданожка широкая, ее нужно резецировать около желчного протока и ушить узловыми швами синтетической нерассасывающейся нитью 4—0. После этого операцию завершают, вводя Т-образную трубку выше или ниже шва ножки через маленький поперечный разрез желчного протока для декомпрессии и защиты линии шва.
Тип III. Этот тип, согласно классификации AlonsoLej, имеет очень мало общего с двумя предыдущими группами. Хотя кисты этого типа встречаются и чаще, чем кисты второго типа, но их частота составляет лишь 5,2% от всех кист общего желчного протока. Тип III характеризуется наличием ампулярного расширения интрадуоденального сегмента общего желчного протока, которое выступает в просвет даенадцатиперстной кишки подобно грыже общего желчного протока. В некоторых случаях ампулярное расширение может достигать больших размеров и вызывать обструкцию двенадпатиперстной кишки. Wheeler (Англия) предложил назвать эту аномалию «холедохоцеле» из-за ее сходства с уретероцеле. Abraham Vater первым описал ампулярное расширение нижнего конца общего желчного протока в 1723 г. (28). Описание этой анатомической аномалии Фатером привело к появлению термина «ампула Фатера», под которой в настоящее время подразумевают нормальную ампулу Фатера. Фатер описал расширение ампулы, соответствующее на самом деле III типу кист общего желчного протока по классификации Alonso—Lej, а не нормальной анатомической структуре. Из-за этой ошибочной интерпретации название «ампула Фатера» стало применяться для обозначения нормального фатерова сосочка, который на самом деле не является ни ампулой, ни тем образованием, которое описал в 1723 г. Фатер.
Тип III по классификации Alonso—Lej имеет две формы. Важно дифференцировать эти две формы во время хирургической ревизии, потому что для их лечения должны применяться различные методы операций. Первая, наиболее часто встречающаяся, форма уже описана и состоит из кистозного расширения интрадуоденальной части общего желчного протока. Это кистозное расширение имеет на своей поверхности отверстие, через которое желчь вместе с секретом поджелудочной железы проходит в двенадцатиперстную кишку. Второй вариант, известный как латеральный сосочковый вариант, представлен латеральным дивертикулом общего желчного протока, расположенным вблизи большого дуоденального сосочка и не имеюшим отверстия на его поверхности. Желчь и секрет поджелудочной железы проходят через сосочек, расположенный как обычно. Bass и Cremin обратили внимание на любопытный факт: первый вариант находят в норме у некоторых животных, таких как морская свинка и сумчатые; второй вариант находят у другой группы животных, например, слонов, китов, тюленей и т.д.
Киста общего желчного протока впервые описана Дугласом в 1852 году. В 1959 г. Аланзо-Леи опубликовал классификацию кист:
Тип I - кистозное расширение общего желчного протока.
Тип II - дивертикул общего желчного протока.
Тип III - холедохоцеле. Фланиган в 1975 г. добавил тип IV - внутрипече-ночные кисты и киста холедоха и тип V - внутрипеченочные кисты (болезнь Кароли). Чаще встречаются I и IV типы кист.
Среди множества гипотез патогенеза в настоящее время популярностью пользуется гипотеза панкреатобилиарного рефлюкса, в результате которого наступает химическая и энзимная деструкция стенки и расширение холедоха.
Клиника. Классическим признаком кисты является триада симптомов: легкая переходящая иктернчность склер, боль в правом подреберье, наличие опухолевидного образования в животе. Опухоль хорошо определяется сонографически. Поздняя диагностика кисты ведет к развитию желчнокаменной болезни, циррозу, портальной гипертензии, карциноме печени.