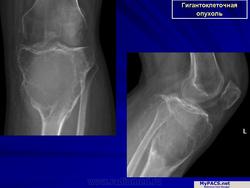
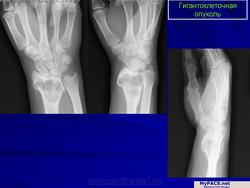
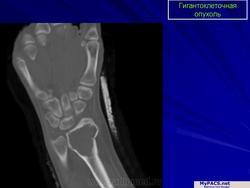
Гигантоклеточная опухоль.
Гигантоклеточная опухоль, как указывает Т.П.Виноградова (1960), была выделена Cooper и Travers в 1818 г. и отнесена к группе сарком. E.Nelaton (1856, 1860), В.Н.Кузьмин (1879), А.Д.Павловский (1884) отметили доброкачественность течения этих опухолей. В 1922 г. Блудгуд (J.C.Bloodgood) считал эту опухоль абсолютно доброкачественной и предложил называть ее «доброкачественная Гигантоклеточная опухоль». А.В.Русаков (1959) установил, что это образование является истинно опухолевым и, обосновав свой взгляд на клеточные элементы опухоли как на остеобластические и остеокластические, назвал эту опухоль остеобластокластомой.


Остеобластокластома (osteoblastoclastoma) - опухоль, происходящая из костной ткани. Ее также называют гигантомой, бурой, или гигантоклеточной опухолью. Название опухоли обусловлено составом ее клеток: гигантские многоядерные клетки, принимающие участие в рассасывании кости (остеокласты), и одноядерные, восстанавливающие последнюю, - остеобласты. Морфологически между периферической и центральной формами остеобластокластомы разницы нет. Если гигантоклеточная опухоль локализуется на деснах, то это периферическая форма. Опухоль центральной формы развивается в кости и отличается от периферической наличием многих геморрагических очагов, поэтому ее называют еще бурой опухолью. Поскольку в полости кровь циркулирует медленно, начинается оседание эритроцитов, распадающихся с образованием гемосидерина, который и определяет бурый цвет опухоли. Если кисты соединены в одну кистозную полость, чаще всего они прорастают фиброзной тканью.
Остеобластокластома центральной формы развивается как солитарное образование, то есть представлена одним конгломератом. В этиологии значительную роль играет травма кости или инфекция.
Жалобы. В начале развития опухоли жалоб немного, она растет медленно, не вызывая никаких ощущений. Иногда может рано появиться боль в зубах, расположенных в зоне поражения, или возникнуть нарушение прорезывания постоянных зубов. С ростом опухоли появляется боль при жевании.
К врачу дети или их родители обращаются при появлении деформации челюсти или опухоль находят случайно, когда проводят рентгенологическое исследование с другой целью (травма челюсти, заболевание зубов или височно-нижнечелюстного сустава). При небольших размерах опухоли асимметрия лица не определяется. Опухоль больших размеров вызывает деформацию челюсти, чаще веретенообразную, а как следствие, - асимметрию.
Клиника. Открывание рта свободное, но может ограничиваться с ростом опухоли, если она локализуется в участке ветви нижней челюсти. Слизистая оболочка над опухолью долго не изменяет цвет.
Остеобластокластома чаще распространяется на внешнюю поверхность нижней челюсти, а со временем может захватывать все тело ее. При достижении больших размеров остеобластокластомы и истончении нижнего края челюсти возникает угроза перелома последней. В опухоли периодически развивается воспалительный процесс, который может заканчиваться образованием свищей на слизистой оболочке.
По данным рентгенографического и морфологического исследований центральную форму остеобластокластомы подразделяют на кистозную, ячеистую и литическую.
Кистозная форма наблюдается у детей приблизительно в 60 % случаев остеобластокластомы. Опухоль растет медленно. Рентгенологически определяется очаг разрежения кости с зоной склероза вокруг, четко отделяющей опухоль от здоровой ткани. Обычно имеется горизонтальная резорбция корней зубов в зоне опухоли, что является патогномоничным признаком кистозной формы. Следует отличать горизонтальную резорбцию корней зубов при остеобластокластоме от несформированных верхушек зубов и физиологической резорбции временных зубов.
Ячеистая форма опухоли у детей встречается очень редко. Клинически она напоминает кистозную форму, но поверхность челюсти чаще бугристая. Рентгенологически ячеистая форма характеризуется маленькими полостями, разделенными между собой перегородками (рисунок "мыльных пузырей") и четко отграниченными от здоровой ткани.
Литическая форма - наиболее агрессивная, встречается в 10-15 % случаев остеобластокластомы у детей раннего возраста и подростков. Для нее характерен быстрый экспансивный рост. При локализации на верхней челюсти может прорастать в верхнечелюстную пазуху и носовую полость, а в некоторых случаях - выйти за пределы кортикального слоя пораженной кости. Опухоль часто приводит к выраженной асимметрии лица. Наблюдаются боль в челюсти, смещение и подвижность зубов.
Рентгенологически определяются нечеткие контуры костной ткани (в отличие от кистозной и ячеистой форм).
Для постановки окончательного диагноза необходимо применить дополнительные методы - пункцию и гистологическое исследование опухоли. Пункцию опухоли следует проводить под местным обезболиванием толстой иглой в участке наибольшего ее выпячивания в нижнем полюсе. При остеобластокластоме получают пунктат буро-вишневого цвета, содержащий гемосидерин, без кристаллов холестерина, или можно получить кровь (особенности кровообращения, о которых уже упоминалось).
При периферической форме остеобластокластомы (гигантоклеточный эпулид) жалобы ребенка будут на безболезненное новообразование, которое располагается на альвеолярном гребне и мешает при еде. При травмировании (приеме пищи, чистке зубов) новообразование кровоточит.
Клиника. При осмотре выявляется ярко-красная опухоль, которая размещена с обеих сторон альвеолярного гребня, будто всадник на коне. Новообразование имеет широкое основание, плотноэластическую консистенцию, покрыто слизистой оболочкой с участками изъязвлений, образующихся от частого травмирования его. Гигантоклеточный эпулид охватывает несколько зубов. Последние могут приобретать подвижность, степень которой зависит от размеров опухоли и произошедших изменений в кости.
Дифференциальная диагностика. Центральную остеобластокластому следует дифференцировать с солидной или кистозной амелобластомой, хроническим деструктивно-продуктивным остеомиелитом, фиброзной дисплазиеи, внутрикостной гемангиомой, саркомой.
Периферическую форму остеобластокластомы без труда отличают от банального эпулида и локальной формы фиброматоза.
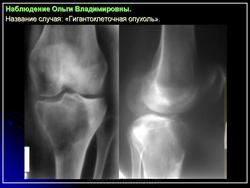
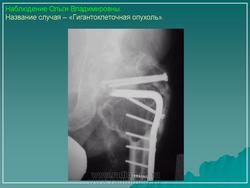
Гигантоклеточная опухоль.
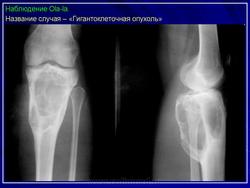
Гигантоклеточная опухоль.
Данные литературы.
Различают две разновидности доброкачественной остеобластокластомы:
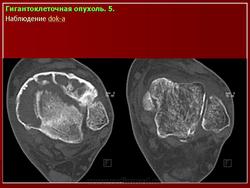
Обычно в пораженном метафизе располагается овальный очаг разрежения, кортикальный слой на его уровне истончен, кость «вздута». При небольшом распространении опухоль располагается несколько эксцентрично, а при обширном поражении — центрально.
При агрессивном течении процесса кортикальный слой истончается до толщины папиросной бумаги, а иногда разрушается. Остеопороз отсутствует. Структура очага крупноячеистая, а при литической форме однородно просветленная. Разрушения суставного хряща не наблюдается.
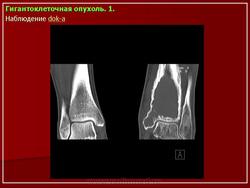
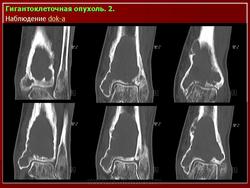
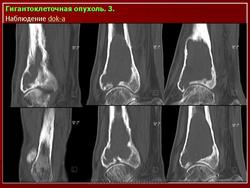
Остеобластокластома (ячеистая форма) дистального эпиметафиза лучевой кости

а — прямая проекция;
б — боковая проекция.
Дистальный конец лучевой кости умеренно «вздут», преимущественно в ладонно-локтевую сторону. Корковый слой кости на этом уровне значительно истончен, но всюду сохранен; контуры его крупноволнистые. Структура «вздутого» участка имеет крупноячеистый рисунок. Дифференциальная диагностика остеобластокластомы с костной кистой трудна и базируется в основном на клинических данных. Для кисты характерно более спокойное, безболезненное течение. Решающее значение имеет костная пункция.
Отсутствие вкраплений извести на фоне разрежения позволяет отличить гораздо реже встречающуюся остеобластокластому от энхондромы. Остеобластокластома может быть принята за литическую форму саркомы. Однако типичной локализацией остеогенной саркомы являются длинные трубчатые кости, и в костях кисти она практически не встречается. Саркома быстро прогрессирует, резко болезненна, боли не зависят от функции конечности. При саркоме выявляется характерная периостальная реакция в виде козырька.
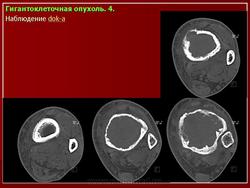
Остеобластокластома (литическая форма) IV пястной кости

а — до операции. Дистальные 2/3 пястной кости резко «вздуты». Корковый слой на этом уровне настолько истончен, что местами прослеживается с трудом. Контуры «вздутого» участка кости относительно ровные. Структура значительно гомогенно разрежена. Граничащий с пораженным отделом, проксимальный участок кости расширен в виде раструба (компенсаторный периостоз);
б — после операции. Состояние после резекции и костной пластики моделированным аутокостным трансплантатом, взятым из большеберцовой кости. Фиксация трансплантата спицей Киршнера с упором в III и V пястные кости.
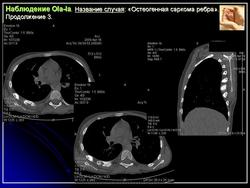
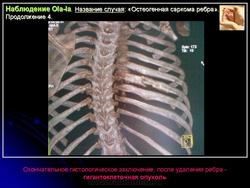
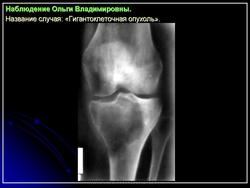
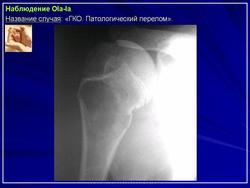
Гигантоклеточная опухоль, хотя и относится к числу доброкачественных новообразований, обладает склонностью к деструирующему росту. Кроме того, она изредка способна дать метастазы в легкие, которые могут долгое время протекать бессимптомно. Частота находок гигантоклеточной опухоли среди первичных опухолей костей составляет 5 %, а среди доброкачественных костных новообразований —20 %. Указанная опухоль возникает, как правило, в зрелых костях с закрытыми эпифизарными зонами роста. Большинство больных находятся в возрасте 20—30 лет, а после 55 лет это новообразование встречается лишь в порядке исключения. Женщины поражаются несколько чаше мужчин. Большинство больных жалуются на боль и припухлость. Примерно 10 % из них обращаются по поводу патологического перелома.
Более 75 % гигантоклеточных опухолей развиваются вблизи суставных концов длинных трубчатых костей, в том числе у половины больных это происходит вблизи коленного сустава. Одной из излюбленных локализаций является также дистальная часть лучевой, проксимальные концы бедренной и плечевой костей, дистальный конец большеберцовой кости. Из плоских костей наиболее типично поражение костей таза. В случае развития гигантоклеточной опухоли при болезни Педжета наиболее типично поражение костей лицевого черепа. Если имеется поражение челюстей и мелких костей кисти и стопы, а при микроскопическом исследовании обнаруживается большое число гигантских клеток, речь идет, как правило, не об истинной гигантоклеточной опухоли, а о гигантоклеточной репаративной гранулеме, описанной ниже. В литературе упоминаются и довольно агрессивные множественные, одновременно возникающие гигантоклеточные опухоли, особенно в мелких костях кистей и стоп. В этом случае нельзя упускать из виду гиперпаратиреоз, для которого характерно развитие множественных «бурых опухолей».
Рентгенологическое исследование гигантоклеточной опухоли показывает, что гигантоклеточиая опухоль локализуется в эпифизе и распространяется на метаэпифизарную часть кости. Поражение носит литический характер, имеет четкие контуры и умеренно или слабо контрастные костные балки. На границе метафиза контуры новообразования менее четкие, чем на остальном протяжении. Склеротические изменения вокруг опухоли развиваются редко, а такие угрожающие признаки, как козырек Кодмена или «лучистый венец», очень редки. Многие гигантоклеточные опухоли не выходят за пределы пораженной кости, но иногда они прорастают кортикальный слой и выходят в мягкие ткани, где покрываются тонким слоем новообразованной кости, едва заметкой при рентгенологическом исследовании. Такие же новообразования кости в виде «яичной скорлупы» имеются в имплантатах опухоли в мягких тканях и в метастазах в легких. Некоторые исследователи различают три стадии развития гигантоклеточной опухоли. На первой стадии узел небольшой, бессимптомный и не выходит за пределы пораженной кости. Вторая стадия документируется довольно объемным новообразованием, вплотную подходящим к наружному контуру кости. На третьей стадии опухоль проявляет агрессивные свойства и дает яркую клиническую симптоматику, связанную с се быстрым ростом и возникновением патологического перелома. На компьютерной томограмме отмечаются деструкция кортикального и медуллярного слоев и проникновение опухоли в окружающие мягкие ткани.
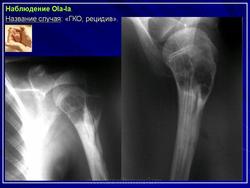
Гигантоклеточные опухоли рецидивируют чаще, чем другие опухоли, особенно если был проведен кюретаж. Большая часть рецидивов отмечается в течение первых 2 лет после операции. Если же рецидив возникает спустя 5 лет и позже, речь идет, скорее всего, о малигнизации гигантоклеточной опухоли. Характерным осложнением при хирургическом лечении гигантоклеточной опухоли является образование имплантационных метастазов в костях и мягких тканях.
Микроскопическое строение гигантоклеточной опухоли весьма характерно. Иногда она напоминает аневризматическую костную кисту, в других случаях имеет вид мясистой ткани бурого цвета, т. е. выглядит как мягкотканная саркома. Опухоль вплотную подходит к суставному хрящу. Довольно типична и периостальная реакция в виде формирования вокруг опухоли обызвествленного ободка («яичной скорлупы») Иногда гигантоклеточиая опухоль прорастает в соседнюю кость, чаще всего сбоку, минуя суставной хрящ. Обращает на себя внимание большое число диффузно рассеянных гигантских клеток. Они крупнее остеокластов и могут содержать до 100 ядер и более. Кроме того, другим диагностически необходимым признаком гигантоклеточной опухоли служит наличие круглых, овальных или полигональных одноядерных клеток, сходных с нормальными гистиоцитами, а также крупных веретеновидных стромальных элементов. Характерно большое количество фигур митоза, нередко по две и более в одном поле зрения при большом увеличении микроскопа. Развитие волокнистой стромы для гигантоклеточной опухоли не характерно. Однако в некоторых новообразованиях можно видеть широкие тяжи бедкой клетками соединительной ткани, в которой определяются гигантские и одноядерные округлые или веретеновидные клетки.
В метафизарной зоне гигантоклеточной опухоли определяется деструирующий, инвазивный рост. Примерно в 40 % наблюдений обнаруживается инвазия гигантских клеток в сосуды, но легочные метастазы в таких случаях встречаются достаточно редко.
Около половины гигантоклеточных опухолей, главным образом в периферических отделах, содержат реактивный остеоид и волокнистую кость. Такие же особенности наблюдаются и в легочных метастазах опухоли. Считается, что это не может служить основанием для того, чтобы трактовать процесс как остеосаркому. Новообразованного хряща в гигантоклеточной опухоли, как правило, нет. Ткань этого новообразования богато васкуляризована и содержит многочисленные тонкостенные капилляры. Встречаются также мелкие кровоизлияния, отложения гемосидерина и небольшие скопления вакуолизированных макрофагов.
Большая часть гигантоклеточной опухолей, описанных под названием «злокачественная гигантоклеточная опухоль», на самом деле являются остеосаркомами, злокачественными фиброзными тистиоцитомами или фибросаркомами с большим количеством гигантских клеток. Поэтому под злокачественной гигантоклеточной опухолью следует понимать остеосаркому любого типа, возникающую в сочетании с типичной гигантоклеточной опухолью или на том месте, где прежде росла типичная доброкачественная гигантоклеточная опухоль. В настоящее время также не рекомендуется называть злокачественной гигантоклеточной опухолью те варианты, при которых в опухоли наблюдаются резко выраженный («дистрофический») клеточный полиморфизм и атипия или имеются метастазы в легких. В связи с этим предложен термин «доброкачественная метастазирующая гигантоклеточная опухоль». Такое новообразование составляет по частоте 1—2 % от типичных злокачественных гигантоклеточных опухолей-
По гистологическому строению метастазы гигантоклеточной опухоли аналогичны основному узлу опухоли. Характерно, что они обнаруживаются через продолжительный срок после удаления новообразования (через 1 год — 10 лет). Обычно метастатические узлы опухоли в легких единичны или число их невелико. Их удаляют хирургическим путем. Больные с метастазирующей доброкачественной гигантоклеточной опухолью требуют особого внимания. Необходимо, прежде всего, убедиться в том, что речь идет действительно о злокачественной гигантоклеточной опухоли, а не об остеосаркоме, и с этой целью повторно исследовать первичный узел опухоли в кости. Кроме того, рекомендуется провести гистологическое исследование хотя бы одного из метастатических узлов в легких, чтобы убедиться в том, что не произошла малигнизация первично доброкачественной гигантоклеточной опухоли.