Подагра - проявление нарушений обмена пуринов, сопровождающихся повторными острыми артритами, отложением уратов в околосуставных мягких тканях и поражением почек, включая нефролитиаз, при обязательном повышении уровня уратов в крови (при рН 7,4 98 % мочевой кислоты находится в крови в виде мононатриевой соли).
Этиология и патогенез
Мочевая кислота образуется на заключительном этапе обмена пуринов при окислении пуриновых оснований экзогенного и эндогенного происхождения - гуанина, гипоксантина и аденина. Важную роль в регуляции синтеза мочевой кислоты играет внутриклеточное содержание 5-фосфорибозил-1-пирофосфата, а также активность ряда ферментов, участвующих в обмене пуринов.
Депо мочевой кислоты в организме составляет примерно 1000 мг и ежедневно пополняется в основном благодаря синтезу нуклеопротеидов de novo (примерно 600 мг), а также поступлению их с пищей. Концентрация мочевой кислоты в жидкостях организма отражает баланс между скоростью ее продукции и выведения. 2/3 образующейся мочевой кислоты выделяется почками, 1/3 - через желудочно-кишечный тракт, где она разрушается бактериями. В норме в крови у мужчин концентрация уратов не превышает 0,07 г/л, у женщин - 0,06 г/л. Увеличение урикемии приводит к образованию перенасыщенного раствора и создает условия для выпадения кристаллов. Если уровень мочевой кислоты в крови постоянно превышает 0,10 г/л, то риск острой атаки подагры составляет 90 %. Для развития подагры имеет значение не только высокий уровень уратов в крови, но и снижение их растворимости, наблюдающееся при низких значениях рН и температуры (например, в области периферических суставов). Концентрация уратов в крови у мальчиков и девочек, не достигших полового созревания, одинаково низка - в среднем около 0,03-0,04 г/л. В последующем она возрастает, в большей степени у мужчин. У женщин уровень мочевой кислоты в крови увеличивается в период менопаузы. Полагают, что возрастные и половые различия урикемии обусловлены почечным клиренсом мочевой кислоты, на который оказывают влияние эстрогены и андрогены.
По эпидемиологическим данным частота гиперурикемии в популяции составляет 2-18 %, а заболеваемость подагрой - 0,2-0,35 случаев на 1000 населения. Подагра развивается при продолжительном сохранении упорной гиперурикемии, поэтому чаще встречается у взрослых мужчин (пик заболеваемости в 50 лет).
Гиперурикемия возникает в результате увеличения продукции мочевой кислоты и снижения ее экскреции.
Причины гиперурикемии:
1. Повышение продукции мочевой кислоты:
а) уменьшение активности гипоксантингуанинфосфорибозилтрансферазы (синдром Леша- Найхана);
б) повышение активности 5-фосфорибозил-1-пирофосфатсинтетазы;
в) неустановленные молекулярные нарушения;
г) увеличение скорости кругооборота пуринов (лимфопролиферативные заболевания, миеломная болезнь, талассемия, гемолитические анемии, полицитемия и др.);
д) недостаточность глюкозо-6-фосфатазы (гликогеноз I типа).
2. Снижение выведения мочевой кислоты:
а) острая и хроническая почечная недостаточность;
б) лекарственная терапия (тиазидовые диуретики и др.);
в) хроническая интоксикация свинцом;
г) повышение продукции молочной кислоты при употреблении алкоголя, интенсивной физической (мышечной) нагрузке, голодании;
д) первичный гиперпаратиреоидизм;
е) гипотиреоидизм.
У определенного числа больных в развитии подагры играют роль оба механизма. При увеличении синтеза мочевой кислоты ее экскреция с мочой после 5-дневной диеты с ограничением пуринов превышает 600 мг в сутки. У большинства больных первичной подагрой причина гиперпродукции мочевой кислоты остается неизвестной, а развитие заболевания, по-видимому, контролируется различными генами. Редкими причинами гиперурикемии являются недостаточность гипоксантингуанинфосфорибозилтрансферазы (синдром Леша - Найхана) и повышенная активность 5-фосфорибозил-1-пирофосфатсинтетазы, которые наследуются сцепленно с Х-хромосомой. Вторичная гиперурикемия наблюдается при ускорении кругооборота нуклеиновых кислот у больных лимфопролиферативными заболеваниями, гемолитической анемией, истинной полицитемией, раком, талассемией и др. Особенно часто уровень мочевой кислоты в крови повышается при активном лечении больных лимфомой, лейкозами; гиперурикемия нередко выявляется при псориазе.
Гиперурикемия часто является результатом уменьшения выведения мочевой кислоты почками вследствие уменьшения клубочковой фильтрации, повышения реабсорбции или снижения секреции в канальцах. Нарушение выведения мочевой кислоты может быть первичным и вторичным. Гиперурикемия осложняет лечение многими лекарственными веществами, прежде всего мочегонными средствами (особенно тиазидовыми), а также этамбутолом, производными салициловой кислоты, никотиновой кислотой и др. Экскреция мочевой кислоты снижается у больных ОПН и ХИН, хотя клинические проявления подагры у таких больных наблюдаются редко. Секрецию мочевой кислоты в канальцах угнетают органические кислоты, уровень которых повышается в организме при голодании, лактат-ацидозе, кетоацидозе. Определенное значение в развитии гиперурикемии имеет уменьшение объема внеклеточной жидкости (при кровотечении, надпочечниковой недостаточности, нефрогенном несахарном диабете) и другие механизмы.
Клиника
Хотя уровень мочевой кислоты в крови повышается уже в юношеском возрасте, однако клинические симптомы обычно появляются у мужчин в возрасте 40-50 лет. Развитию основных проявлений подагры предшествует длительная бессимптомная гиперурикемия, которую иногда обнаруживают случайно или при обследовании родственников больных подагрой. Г. А. Захарьин четко описал людей, у которых может развиться подагра - «хорошего сложения, излишнего питания и с хорошим пищеварением, хорошо кушающие и телесно недеятельные».
Основное проявление подагры, давшее название этой болезни, - суставной синдром, прежде всего внезапно развивающийся острый артрит. Провоцирующими факторами являются прием алкоголя, переедание, травма (в том числе оперативные вмешательства), потеря жидкости (в бане, во время работы в жарком климате), прием мочегонных и других лекарственных средств, острые инфекции, инфаркт миокарда, голодание. Наиболее часто наблюдается моноартрит с поражением большого пальца стопы, реже - полиартрит с вовлечением голеностопных, коленных, локтевых, лучезапястных и других суставов.
Особенностью подагрического артрита является резчайшая боль в суставе, которая появляется внезапно в ранние утренние часы («с пением петухов»). При осмотре пораженный сустав припухлый, имеется яркая гиперемия кожи вокруг него что симулирует рожистое или гнойное воспаление, особенно в связи с наличием лихорадки, лейкоцитоза, увеличения СОЭ. Острый подагрический артрит очень ярко описан крупнейшим английским клиницистом Т. Сиденхемом: «Боль подобна боли при вывихе... Затем появляется озноб, дрожь и небольшая лихорадка... Со временем боль нарастает, становится грызущей, давящей, сжимающей... Прикосновение постельного белья, сотрясение пола при ходьбе другого человека вызывает усиление болей. Ночь проходит в пытке, без сна, в метании». Симптомы острого воспаления обычно исчезают через несколько дней, реже - недель. В течение ближайшего года у большинства больных артрит рецидивирует, хотя возможны и длительные перерывы между приступами, в процесс вовлекаются новые суставы, постепенно развиваются их деформация и тугоподвижность.
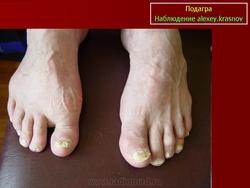
Рецидивирующие артриты нередко сопровождаются образованием тофусов - отложением уратов в околосуставных тканях, хрящах, синовиальной оболочке. В типичных случаях тофусы локализуются на ушных раковинах, локтевой поверхности предплечья, в области пяточного сухожилия. Тофусы похожи на ревматоидные узелки, однако в отличие от них могут изъязвляться, при этом выделяется мелоподобная пастообразная масса, содержащая мочевую кислоту. Иногда тофусы инфицируются. При длительном существовании тофусов развиваются необратимые изменения костной ткани - кистевидное разрежение и лизис. Хроническая подагра с тофусами нередко характеризуется сравнительно мягким течением и редкими приступами артрита.
Рано начатое лечение заболевания не только препятствует образованию тофусов, но и способствует их обратному развитию.
Прогноз чаще всего определяется наличием поражения почек - гиперурикемической нефропатии. До появления гемодиализа ХПН была причиной 25 % смертных случаев цри подагре. Выделяют несколько вариантов гиперурикемической нефропатии: 1) острая уратная; 2) хроническая уратная; 3) нефролитиаз. Острая уратная нефропатии развивается при внезапном массивном поступлении уратов в кровь, которое приводит к выпадению их в канальцах и даже мочеточниках. Обструкция канальцев сопровождается ОПН. В отличие от ОПН другой природы при острой уратной нефропатии гиперурикемия сочетается с гиперурикозурией. Острая уратная нефропатия нередко осложняет активную химиотерапию лейкозов (синдром «распада опухоли»), наблюдается после тяжелой физической нагрузки, при рабдомиолизе.
Хроническая уратная нефропатия характеризуется прогрессирующим поражением интерстициальной ткани почек в результате отложения кристаллов уратов - микротофусов. Основные симптомы - небольшая протеинурия, микрогематурия и снижение концентрационной функции почек, наблюдающееся задолго до появления азотемии. Со временем развивается прогрессирующая ХПН. Следует учитывать, что гиперурикемия и гиперурикозурия могут вызвать функциональные и структурные изменения в почках и при отсутствии других клинических проявлений подагры. Определенную роль в повреждении интерстициальной ткани почек играют иммунные нарушения - активация антигенных свойств базальной мембраны канальцев. Выделение группы больных интерстициальным нефритом или латентным гломерулонефритом, сопровождающихся нарушением пуринового обмена, имеет несомненное практическое значение для выработки рациональных подходов к лечению.
Камни в почках образуются у 20 % больных подагрой в результате повышенной экскреции мочевой кислоты с мочой. Развитию нефролитиаза спбсобствует высокая кислотность мочи. При наличии экскреции мочевой кислоты более 1100 мг/сут частота нефролитиаза достигает 50 %. При подагре учащаются также случаи образования камней, содержащих кальций.
Подагра нередко сочетается с ожирением, артериальной гипертензией, дислипидемией, ИБС.
Диагноз и дифференциальный диагноз
При наличии приступов острого артрита, тофусов и нефролитиаза у тучного мужчины среднего возраста заподозрить подагру нетрудно. Течение хронического подагрического артрита может напоминать таковое при РА. Основное значение в диагностике имеет выявление гипериурикемии. Следует определять также суточную экскрецию мочевой кислоты, которая может быть как сниженной, так и повышенной. При остром подагрическом артрите в синовиальной жидкости обнаруживают кристаллы уратов. Диагностическое значение имеет также эффективность колхицина, действие которого при подагрическом артрите сравнивают с действием нитроглицерина при стенокардии.

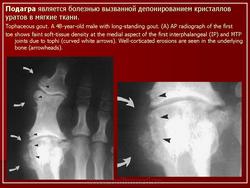



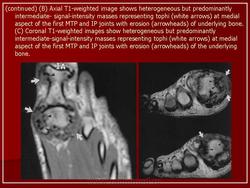
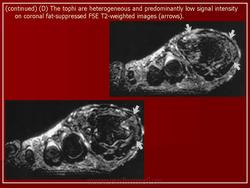
Пирофосфатная артропатия характеризуется обызвествлением суставных и околосуставных тканей, главным образом суставного хряща (хондрокальциноз), в результате отложения в них микрокристаллов пирофосфата кальция. Заболевание встречается преимущественно у людей пожилого возраста с одинаковой частотой у мужчин и женщин.
Этиология и патогенез
Выделяют первичную, или семейную, и вторичную пирофосфатную артропатию. Этиология первичной артропатии, которая наблюдается у 90 % больных, неизвестна. Вторичная пирофосфатная артропатия развивается на фоне болезней, которым свойственны нарушения метаболизма кальция и неорганического фосфата - первичного гиперпаратиреоза, гемохроматоза и др. Полагают, что отложение кристаллов пирофосфата кальция является следствием нарушения обмена веществ в клетках суставных тканей, которое сопровождается накоплением в них пирофосфата, участвующего в процессах кальцификации. Увеличение уровня пирофосфата в синовиальной жидкости может быть результатом недостаточного его разрушения пирофосфатазой, которую ингибируют ионы металлов.
Пирофосфатная артропатия может протекать остро и хронически. Пирофосфатный синовит и (или) периартрит по клинической картине мало отличается от острого подагрического артрита, поэтому заболевание и называют псевдоподагрой. При остром приступе псевдоподагры чаще поражается один коленный сустав, реже - другие суставы, в том числе большого пальца стопы. Боли развиваются очень быстро, сопровождаются припуханием сустава, лихорадкой, ознобом, увеличением СОЭ. Приступ продолжается от нескольких дней до 4-6 нед и заканчивается полным исчезновением воспалительных изменений. При аспирации суставной жидкости обнаруживают кристаллы пирофосфата кальция, которые отличаются от уратных кристаллов по характеру преломления луча.
Хроническая пирофосфатная артропатия характеризуется постоянными болями, утренней скованностью и умеренной припухлостью суставов. Периодически у больных могут - возникать острые псевдоподагрические приступы. У большинства больных течение хронической пирофосфатной артропатии напоминает течение остеоартроза. Могут поражаться лучезапястные, пястно-фаланговые, тазобедренные, плечевые, локтевые суставы. Нередко развивается вторичный радикулит. При рентгенографии выявляют сужение суставной щели пораженного сустава, остеосклероз, кисты. У части больных пирофосфатная артропатия протекает очень тяжело, сопровождается деструктивным поражением различных суставов, прежде всего тазобедренного. Однако возможно и практически бессимптомное течение заболевания, которое диагностируют только на основании наличия кальциноза по данным рентгенографии.
Диагноз и дифференциальный диагноз
Основой диагностики пирофосфатной артропатии является обнаружение множественного кальциноза суставного хряща на рентгенограммах и кристаллов пирофосфата кальция в синовиальной жидкости. Дифференцировать заболевание необходимо с подагрой, РА, деформирующим остеоаптрозом.
Выявляют две формы поражения суставов при подагре; острый подагрический артрит и суставно-околосуставные тофусы. Острый подагрический артрит наблюдается у подавляющего большинства больных.
Заболевание начинается внезапно, обычно ночью, и характеризуется исключительной по интенсивности болью. Провоцирующими факторами могут быть травма, употребление алкоголя, переедание, эмоциональный стресс, хирургическая операция, физическая перегрузка. Боль и признаки воспаления появляются и достигают кульминации в течение нескольких минут или часов. Иногда началу артрита предшествуют слабые приступы болей в пораженной зоне, реже боли нарастают постепенно. Наиболее типично вовлечение плюснефалангового сустава пальца стопы (90% больных). Достаточно часто поражаются голеностопный сустав, суставы свода стопы, колени, реже суставы верхних конечностей. Характерно воспаление суставных сумок, особенно локтевых. Тазобедренные суставы, позвоночник вовлекаются в процесс исключительно редко. Подагрическое воспаление распространяется на околосуставные ткани и кожу. Развивается покраснение, отек, повышение местной температуры, болезненность при пальпации в широкой зоне вокруг сустава. Кожа над областью поражения натянутая и блестящая, после окончания приступа подвергается десквамации. Одновременно с нарастанием боли и воспалительных изменений сустава появляются лихорадка и озноб, развиваются лейкоцитоз и увеличение СОЭ.
При микроскопии синовиальной жидкости обнаруживают остроигольчатые кристаллы мочекислого натрия. Они лежат свободно или в виде включений в нейтрофилы, последние в этом случае приобретают вытянутую форму. Данная картина патогномонична для острого подагрического артрита и может быть обнаружена у 95 % больных. Рентгенологическое исследование суставов не имеет существенного значения для диагностики острого подагрического артрита, если он не сочетается с образованием суставно-околосуставных тофусов. Важно выявить у больного гиперурикемию и другие клинические признаки подагры. Высокоспецифичным для острого подагрического артрита является обрывание приступа колхицином за 12 ч (более 75 % больных).
Без лечения острый подагрический артрит длится от одного дня до нескольких недель, но чаще проходит постепенно за 1—2 нед. Иногда в период выздоровления может возникнуть повторный приступ в том же или другом суставе. В межприступный период у больных подагрой суставные проявления, как правило, полностью отсутствуют.
Лечение проводят нестероидными противовоспалительными препаратами. Индометацин назначают в дозе 75 мг на первый прием и далее по 50 мг каждые 6—8 ч до полного прекращения приступа. Если приступ не купирован в первые 2—3 дня, то дозу индометацина необходимо уменьшить до 75—100 мг/сут в связи с возможностью развития побочных реакций (эрозии желудочно-кишечного тракта, задержка жидкости). Могут быть использованы другие нестероидные противовоспалительные препараты (бутадион, реопирин, вольтарен). Очень эффективен колхицин, который назначают по 1 мг, а затем по 0,5 мг каждые 2 ч. Критериями для прекращения лечения колхицином являются: а) купирование приступа; б) развитие побочных проявлений со стороны желудочно-кишечного тракта (поносы); в) достижение суммарной дозы в 6 мг. Возможно применение глюкокортикоидов, однако после их отмены иногда наблюдается рецидив острого подагрического артрита.
После первого приступа у 10% больных в течение многих лет не отмечается повторных приступов, несмотря на сохраняющуюся гиперурикемию. Однако более характерно возникновение рецидива острого артрита в течение года после первого приступа (более 60 % больных). В течение 5 лет после первого приступа рецидив наступает у 90 % больных. У большей части больных с течением времени частота рецидивов возрастает, приступы становятся более тяжелыми и продолжительными, в них вовлекается все большее количество суставов. У некоторых больных частота рецидивов сохраняется постоянной или даже снижается до полного прекращения приступов. Наконец у части больных отмечается перманентное течение заболевания, когда приступы следуют непрерывно один за другим без характерных ремиссий и быстро приводят к деформациям и функциональным нарушениям суставов.
Профилактика рецидивов острого подагрического артрита включает постоянное антигиперурикемическое лечение и исключение факторов, провоцирующих приступ (употребление алкоголя, переедание пищи, богатой пуринами, резкое похудание, особенно у тучных больных). При недостаточности этих мер назначают колхицин по 1—2 мг/сут. У большинства больных удается достичь прекращения рецидивов и предупредить развитие деформаций и нарушение функции суставов.
Суставно-околосуставные тофусы — плотные безболезненные подкожные узлы, образующиеся в результате отложения кристаллов мочекислого натрия в хрящах, сухожилиях, синовиальных оболочках, эпифизах и диафизах костей, мягких околосуставных тканях.
Поражение суставов при образовании тофусов рентгенологически проявляется плотными подкожными периартикулярными массами, крупными эрозиями кортикального слоя кости, расположенными асимметрично как внутри-, так и внесуставно, расширением плотной, связанной с костью, ткани, увеличением суставного пространства.
Суставно-околосуставные тофусы при подагре следует дифференцировать с узлами Гебердена при деформирующем остеоартрозе, ревматоидными узелками, ксантомами, панникулитом. Располагаясь внутри или в непосредственной близости от суставов, тофусы нередко приводят к их грубым поражениям: разрывам сухожилий и связок с формированием подвывихов суставов; крупным эрозиям и очаговой деструкции костей. Эти изменения являются причиной артралгий, хронического реактивного артрита и в сочетании с рецидивирующим острым подагрическим артритом приводят к формированию схойкой грубой деформации суставов и инвалидизации больного.
Эффективное антигиперурикемическое лечение существенно снижает частоту этого проявления подагры и может приводить к обратному развитию тофусов.
Подагра (дословно с греческого «нога в капкане») - одна из первых болезней, описанных в медицине. Ее называли королевской болезнью, панской хворобой, болезнью аристократов, даже считали признаком гениальности. Сейчас подагру относят к болезням «ошибок метаболизма» и связывают с выпадением солей мочевой кислоты в ткани организма, чаще всего в суставы и почки. Подагра - болезнь отложения кристаллов уратов в суставах и других тканях, возникающая вследствие нарушений метаболизма пуриновых оснований и мочевой кислоты. Причины возникновения подагры Как и много веков назад, подагра выбирает себе жертву среди людей с высоким уровнем жизни. Вот портрет типичного современного «подагрика»: активный, любящий удовольствия мужчина средних лет с хорошим достатком, часто занимающий руководящую должность, весьма темпераментный (обычно холерик). Женщины заболевают подагрой примерно в 10 раз реже, в возрасте после 60 лет. Подагра - болезнь образа жизни. Провоцируют развитие болезни погрешности в диете, употребление алкоголя, стрессы и прочие «излишества нехорошие», когда деловые встречи с фуршетами перетекают в застолье, и день за днем все повторяется. Особенно опасно избыточное содержание в рационе мясных продуктов, копченостей, жирных сортов рыбы. Избыток белков животного происхождения и алкоголя, хорошо приправленный стрессами, вызывает повышение в крови уровня мочевой кислоты и ее солей - уратов. Почему возникает подагра? Причиной болезни является повышенное содержание мочевой кислоты в крови (первичная гиперурикемия). В свою очередь первичная гиперурикемия передается генами (какими именно генами, на сегодня пока не установлено). Поскольку для передачи по наследству данной болезни, необходимо сочетание нескольких патологических генов, проследить наследственность у больных довольно сложно, но у 20 % членов семьи больного подагрой обнаруживается гиперурикемия, без признаков подагры. Длительная гиперурикемия приводит к тому, что мочевая кислота начинает откладываться в почках, суставах, в эпифизах костей. Клетки крови (нейтрофилы) начинают поглощать отложенные ураты и в результате борьбы нейтрофилов с уратами запускается воспалительный процесс и повреждаются синовиальные оболочки суставов. Клиническая картина подагры Первое классическое описание подагрического артрита «Трактат о подагре» принадлежит крупнейшему английскому клиницисту XVII века Сайденхем, который сравнивал боль при подагре с болями «от зажима конечности прессом».
Диагностика заболевания Яррод (1883 г.) с помощью нитки, опущенной в кровь больного подагрой, открыл факт повышения содержания в крови мочевой кислоты. В 1899 г. были обнаружены кристаллы уратов в суставной жидкости во время приступа подагрического артрита, но лишь в 1961 г. Маккарти и Холландер установили роль кристаллов уратов в развитии подагрического воспаления. Диагноз «подагра» врач ставит на основании симптомов соответствующего заболевания, в результате воздействия провоцирующего фактора (употребление алкоголя, несоблюдение диеты, прием лекарственных средств, задерживающих выведение мочевой кислоты). Назначение и трактовку обследований следует доверить специалисту. Для подтверждения диагноза необходимо обследование:
Student_Andrew
Диагностические критерии подагры
В.А. Насонова, М.Г. Астапенко, 1989 г. (в баллах)
При сумме баллов 8 и более - подагра определенная;
при сумме баллов 5 - 7 - подагра вероятная;
при сумме баллов 4 и менее - подагра отрицается.
Диагностические критерии подагры (ВОЗ 2000г)
I. Наличие характерных кристаллических уратов в суставной жидкости
II. Наличие тофусов (доказанных), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией
III. Наличие 6 из 12 ниже представленных признаков:
1-более чем одна острая атака артрита в анамнезе;
2-максимум воспаления сустава уже в первые сутки;
3-моноартикулярный характер артрита;
4-гиперемия кожи над пораженным суставом;
5-припухание или боль, локализованные в I плюсне-фаланговом суставе;
6-одностороннее поражение суставов свода стопы;
7-узелковые образования, напоминающие тофусы;
8-гиперурикемия;
9-одностороннее поражение I плюснефалангового сустава;
10-асимметричное припухание пораженного сустава;
11-обнаружение на рентгенограммах субкортикальных кист без эрозий;
12-отсутствие флоры в суставной жидкости.
Том 07/N 8/2005
Дифференциальная диагностика подагрического артрита
В.Г.Барскова, Ф.М.Кудаева
Институт ревматологии РАМН, Москва
Список сокращений
АС - анкилозирующий спондилоартрит
ГУ - гиперурикемия
МУН - моноурат натрия
НПВП - нестероидные противовоспалительные препараты
ОА - остеоартроз
ПАП - пирофосфатная артропатия
ПФС - плюснефаланговый сустав
РА - ревматоидный артрит
РФ - ревматоидный фактор
Подагра - системное тофусное заболевание, развивающееся в связи с воспалением в месте отложения кристаллов моноурата натрия (МУН) у лиц с гиперурикемией (ГУ), обусловленной внешнесредовыми и/или генетическими факторами.
Дифференциальный диагноз
Необходимо подчеркнуть значение для дифференциального диагноза тщательного анализа анамнеза, предшествующих событий и характера артрита, суммированных в табл. 1.
Тем не менее необходимо помнить, что впервые возникший артрит I ПФС может наблюдаться при инфекциях мягких тканей, бурсите большого пальца стопы, остеоартрозе с острым воспалением, саркоидозе, псориатическом артрите, псевдоподагре и других состояниях (табл. 2).
Травматический артрит
Наибольшее сходство с подагрой по остроте воспалительных проявлений имеют септический и особенно травматический артриты, хотя частота встречаемости их значительно ниже по сравнению с подагрой. В случае травматического артрита выяснение провоцирующего фактора может лишь частично помочь в постановке правильного диагноза, так как и при подагре зачастую наблюдается хронологическая связь с травмой, что и объясняет обращение пациентов в первую очередь к травматологу или хирургу. Рентгенологическое исследование дистальных отделов стоп может оказаться неинформативным, поскольку при первом приступе подагрического артрита еще не бывает характерного рентгенологического симптома "пробойника" (будет обсуждаться далее). Уровень мочевой кислоты в момент приступа также может не превышать лабораторную норму, что объясняется перераспределением уратов в крови с преципитацией их в кристаллы. В данном случае практически единственным методом для верификации диагноза является пункция пораженного сустава. В классических случаях в пользу травматического артрита будет свидетельствовать выявление гемартроза. При отсутствии примесей крови необходимо оценить уровень воспалительной реакции, что может быть затруднено из-за небольшого количества синовиальной жидкости, полученной из этого сустава. Однако для выявления кристаллов МУН достаточно получить минимальное количество жидкости (не более капли). Дополнительным фактом, свидетельствующим в пользу подагрического артрита, может быть довольно быстрое купирование последнего НПВП, особенно в начале болезни.
Септический артрит
Септический артрит клинически сходен с подагрическим и также характеризуется развитием гиперемии, гипертермии, боли, отечности и нарушении функции сустава. Септический артрит сопровождается лихорадкой, повышением СОЭ, лейкоцитозом, что нехарактерно для подагры или наблюдается при позднем хроническом полиартикулярном ее течении. Причинами септического артрита могут быть внутрисуставные инъекции лекарственных препаратов при ревматоидном артрите (РА) и остеоартрозе (ОА), а также иммуносупрессия.
Подагра и септический артрит могут развиться у одного больного, поэтому при обнаружении бактерий в синовиальной жидкости следует исследовать ее и на наличие кристаллов МУН.
Пирофосфатная артропатия
Пирофосфатная артропатия (ПАП) - разновидность микрокристаллических артропатий. Развивается преимущественно у лиц пожилого возраста (обычно не моложе 55 лет), примерно одинаково часто у мужчин и женщин. Клинические и рентгенологические различия подагры и ПАП суммированы в табл. 3. Описаны случаи обнаружения обоих видов кристаллов у одного больного. В 90% случаев при ПАП поражаются коленные, плечевые суставы и мелкие суставы кистей. Примечательно, что начало подагры с артрита коленных суставов не является казуистикой, особенно при наличии травм в анамнезе, и, наоборот, встречается псевдоподагра с вовлечением ПФС. Вовлечение мелких суставов кистей при подагре наблюдается чаще на поздней стадии болезни, а плечевые суставы можно считать суставами "исключения" даже на поздней стадии.
Для верификации диагноза на ранней стадии ключевым моментом является поляризационная микроскопия синовиальной жидкости, что позволяет выявить кристаллы пирофосфата кальция. На более поздних стадиях ПАП появляется характерная рентгенологическая картина: хондрокальциноз, чаще менисков, но также и суставного хряща.
Острый кальцифицирующий периартрит
Эпизоды боли и воспаления в суставах, в том числе и в области ПФС I пальца, могут отмечаться при остром кальцифицирующем периартрите. Наиболее часто поражаются крупные суставы: тазобедренные, коленные, плечевые. Депозиты аморфных гидроксиапатитов, формирующиеся в острой стадии в связках или суставной капсуле, в дальнейшем могут исчезать, а затем вновь появляться, вызывая повторные "атаки" артрита. Чаще кальцифицирующий периартрит встречается у женщин либо у пациентов с уремией, находящихся на гемодиализе.
Классификационные критерии подагры
Для диагностики подагры рекомендуются критерии, одобренные ВОЗ в 2000 г. Рассмотрим значение различных признаков болезни в диагностическом процессе.
A. Выявление кристаллов уратов в синовиальной жидкости*
B. Верификация кристаллов при подозрении на тофусы*
C. Анализ 12 клинико-лабораторных признаков (для диагноза необходимо не менее 6):
1. Максимальное воспаление сустава в первый день
2. Наличие более чем одной атаки артрита
3. Моноартрит
4. Покраснение суставов
5. Боль и воспаление ПФС I пальца
6. Асимметричное воспаление ПФС
7. Одностороннее поражение тарзальных суставов
8. Подозрение на тофусы
9. Гиперурикемия
10. Асимметричное воспаление суставов
11. Субкортикальные кисты без эрозий при рентгенологическом исследовании
12. Отсутствие микроорганизмов в культуре синовиальной жидкости
*Критерии А и В (выявление кристаллов) являются самостоятельными.
Клиническая картина подагрического артрита
Острая атака с быстрым развитием выраженной боли и припухлости сустава, которые достигают максимума в течение 6-12 ч, является высокодиагностическим признаком для подагры, особенно когда она сопровождается эритемой кожи.
Артрит этой локализации может возникать и при других заболеваниях, тем не менее наличие таких типичных признаков, как выраженные гиперемия и припухлость в сочетании с резкой болезненностью в ПФС I пальца, заставляет клиницистов думать именно о подагрическом артрите.
Характерны провоцирующие факторы: прием алкоголя, обильное потребление мясной и жирной пищи, посещение бани (гиповолемия), операции, микротравмы, связанные с длительной нагрузкой на стопу или вынужденным положением (нахождение за рулем, в самолете и др.).
Сочетание артрита с высоким уровнем мочевой кислоты в крови облегчает диагностику. Но, как показывают наши наблюдения, диагноз подагры устанавливают только на 7-8-й год болезни. Связано это прежде всего с особенностью течения подагрического артрита, особенно в начале болезни: довольно быстрое купирование артрита даже без лечения, быстрое облегчение боли при применении нестероидных противовоспалительных препаратов (НПВП) либо анальгетиков. Имеют значение характерологические особенности больных: крайне низкий уровень послушания врачу и приверженности систематическому лечению, что отчасти обусловлено половым диморфизмом болезни: подагрой страдают в основном мужчины социально активного возраста (45-50 лет).
Морфологическая картина подагры
Кристаллы МУН
Независимым и достаточным признаком для диагностики подагры является выявление кристаллов МУН в наиболее доступных для исследования средах - синовиальной жидкости. Формирование кристаллов МУН и возникающее в ответ воспаление составляют патогенетическую суть болезни. Изучение феномена формирования кристаллов МУН показало их уникальность и облигатность для подагры. Их обнаружение - абсолютная достоверность диагноза (рис. А).
Тофусы
Кристаллы МУН, являясь следствием ГУ, откладываются в виде депозитов, называемых тофусами. Как правило, микродепозиты обнаруживаются во многих органах и тканях, а в случае хронического течения подагры образуются и макротофусы.
Тофус описывается морфологами как своеобразная гранулема, состоящая из кристаллических масс, окруженных инфильтратом из воспалительных клеток (рис. Б). Белки, липиды, кальций, полисахариды также являются компонентами тофуса. Наиболее известны подкожные тофусы, так как они легко обнаруживаются. Чаще они локализуются в области пальцев стоп и кистей (рис. В), коленных суставов, на локтях и ушных раковинах. Такие же депозиты образуются в почках, сердце, суставах, в структурах позвоночника. Наконец, недавно нами был обнаружен феномен отложения кристаллов МУН в слизистой оболочке желудка.
Наиболее доступны для исследования синовиальная жидкость, при этом кристаллы могут обнаруживаться даже в невоспаленных суставах. Для выявления кристаллов используется поляризационная микроскопия. Кристаллы МУН обладают двойным лучепреломлением, имеют игловидную форму, голубую или желтую окраску в зависимости от расположения по отношению к лучу; размер их может варьировать от 3 до 20 мм. В целом, несмотря на межлабораторные различия, чувствительность и специфичность этого метода оцениваются как высокие.
Таблица 1. Данные анамнеза - ключ к диагностике моноартрита
Внезапное начало боли (минуты, секунды)
Переломы, травма
Развитие боли в течение нескольких часов или 1-2 дней
Инфекция, микрокристаллические артропатии, другие артриты
Внутривенное введение лекарств, иммуносупрессия
Септические артриты
Атаки артрита в анамнезе со спонтанным выздоровлением
Микрокристаллические артриты
Глюкокортикоидная терапия
Инфекционные артриты, асептические некрозы костей
Коагулопатия, прием антикоагулянтов
Гемартроз
Уретрит, конъюнктивит, диарея, кожные высыпания
Реактивные артриты
Псориатические бляшки, изменения ногтей
Псориатический артрит
Применение диуретиков, тофусы, уролитиаз, алкоголизация
Подагра
Боли в нижней части спины, увеит
Анкилозирующий спондилит
Молодой возраст, полиартралгии, дерматит, тендиниты
Гонококковый артрит
Узловатая эритема
Саркоидоз
Таблица 2. Причины острого моноартрита пястнофалангового сустава первого пальца
Частые причины
Возможные причины
Редкие причины
Микрокристаллические артриты (МУН,
Реактивные артриты
Синдром Бехчета
пирофосфат кальция, гидроксиапатиты,
Саркоидоз
Средиземноморская лихорадка
оксалаты кальция)
Ювенильные артриты
Интермиттирующий гидрартроз
Травма
РА
Вилолезионодулярный синовит
Гемартроз
Псориатический артрит
Рецидивирующий полихондрит
Септический артрит
Гемоглобинопатии
Синовиома
Остеоартроз
Остеосаркома
Синдром Стилла
Остеомиелит
Метастазы опухолей в синовиальную оболочку
Асептический некроз кости
Таблица 3. Клинические и рентгенологические различия подагры и ПАП
Показатель
ПАП
Подагра
Характер воспаления
Зачастую выраженное
Резко выраженное
Вовлекаемые суставы
Тазобедренные, коленные, голеностопные, плечевые, локтевые, суставы запястья, мелкие суставы кистей
ПФС I и , предплюсна, голеностопные, коленные, мелкие суставы кистей, локтевые суставы
Синовиальная жидкость
Обычно присутствуют кристаллы пирофосфата кальция
Выявляются кристаллы МУН
Рентгенологические признаки
Субхондральные кисты, множественные остеофиты Изолированное или доминирующее поражение коленных, лучезапястных, таранно-пяточных ладьевидных суставов Хондрокальциноз Капсулярная или периартрикулярная кальцификация Кальцификация сухожилий
1-я стадия: периартикулярный отек 2-я стадия: депозиты тофусов, эксцентричные или асимметричные узловатые образования в мягких тканях, иногда кальцифицированные 3-я стадия: хрящевая или костная деструкция
4-я стадия: появление внутрикостных депозитов кристаллов или костных анкилозов
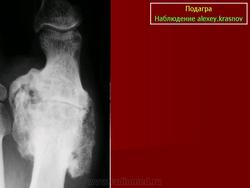
Рентгенологические особенности подагрического артрита
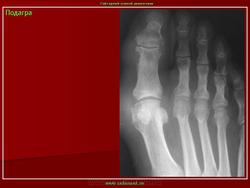
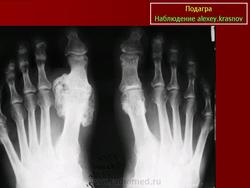
Внутрикостый тофус у больного,
длительность подагры 5 лет.
Диагноз подагры основывается на клинических данных, на ранних стадиях болезни рентгенологическое исследование пораженных суставов малоинформативно. Достаточно хорошо известен рентгенологический феномен, типичный для поздней подагры, - симптом "пробойника". Впервые этот феномен описан в 1896 г. Huber как дефект субхондральной кости, диаметром 5 мм и больше, располагающийся в медиальной части основания диафиза или в головке фаланги, чаще первого плюснефалангового сустава. По мере накопления опыта стало ясно, что чаще наблюдается обратная ситуация, когда у больных подагрическим артритом рентгенологические изменения не обнаруживаются.
При разработке классификационных критериев подагры было показано, что субкортикальные кисты без эрозий обнаруживались у 11,9% больных подагрой и у 1-3,4% больных псевдоподагрой, РА и септическим артритом. Тем не менее несмотря на низкую чувствительность и специфичность, этот рентгенологический признак был включен в клинико-лабораторный перечень критериев подагры.
Обсуждая симптом "пробойника", необходимо отметить ряд моментов, определяющих значимость его выявления. Во-первых, патоморфологическим субстратом этого рентгенологического феномена является внутрикостный тофус (впечатление о кистозном образовании создается из-за того, что кристаллы МУН не задерживают рентгеновских лучей). Выявляя "пробойник", мы определяем стадию болезни как хроническую тофусную. Общепринято считать тофусы любой локализации прямым показанием для начала противоподагрической терапии.
На основании собственных исследований нами был сделан вывод, что симптом "пробойника" у больных первичной подагрой является поздним признаком, ассоциируется с длительным течением болезни и хроническим артритом.
Ранним рентгенологическим признаком при подагре является обратимое диффузное утолщение мягких тканей во время острой атаки. При этом может быть обнаружен транзиторный локальный остеопороз. С течением болезни может возникать костная деструкция. Вначале может образовываться небольшая краевая эрозия в виде раковины или скорлупки с нависающими костными краями, с подчеркнутыми контурами. Последнее очень типично для эрозий при подагре в отличие от таковых при ревматоидном артрите, туберкулезе, саркоидозе, сифилисе, лепре. Эрозии могут обнаруживаться как в самом суставе, так и вне суставов. При внутрисуставной локализации тофусов чаще повреждаются края суставов. В дальнейшем деструктивные изменения распространяются на центральные отделы сустава. Внесуставные эрозии обычно локализуются в кортикальном слое метамифизов и диафизов костей. Часто внесуставные эрозии связаны с прилежащим мягкотканым тофусом и определяются в виде округлых или овальных краевых дефектов костной ткани с выраженными склеротическими изменениями в основании эрозии. Если лечение не проводится, описанные изменения увеличиваются в размерах, захватывая более глубокие слои костной ткани и напоминая "крысиные укусы". Типичны асимметричные эрозии с разрушением хряща; редко формируется костный анкилоз.
Подагрический "пробойник" на рентгенограмме (см. рисунок) выглядит как киста, близко прилежащая к краю кости, обрамленная четким склеротическим венчиком. На самом деле, это образование истинной кистой не является, так как содержит кристаллы МУН. В случае отложения в тофусных структурах кальция могут выявляться рентгенопозитивные включения, которые иногда стимулируют хондромы. Ширина суставной щели пораженных суставов обычно остается нормальной вплоть до поздних стадий заболевания. По мнению ряда авторов, эти изменения могут имитировать остеоартроз. По нашему мнению, чаще в таких случаях имеют место оба заболевания.
При хронической подагре могут быть выявлены выраженные пролиферативные периостальные изменения, что отражает реакцию периоста на прилежащие мягкотканые тофусы. Типичными местами таких изменений являются первые ПФС, суставы предплюсны и коленные суставы.
Ревматоидный артрит
В ряде случае дифференциальная диагностика подагры проводится с РА. Моноартикулярное начало РА с изолированным поражением коленного и локтевого сустава может имитировать подагрический артрит. Однако эта клиническая ситуация обычно больших трудностей не вызывает. При получении достаточного количества синовиальной жидкости из крупного сустава возможно проведение не только поляризационной микроскопии для поиска кристаллов, но и полноценного анализа, включающего определение ревматоидного фактора (РФ). В случае недоступности анализа синовиальной жидкости дополнительным критерием могут служить результаты применения НПВП или глюкокортикоидов (внутрисуставно). Это лечение обычно полностью купирует подагрический артрит в отличие от ревматоидного.
Часто встречается ситуация, когда позднюю полиартикулярную форму подагры с вовлечением мелких суставов путают с РА. Однако для РА характерно симметричное поражение суставов с воспалением проксимальных межфаланговых, лучезапястных, височно-нижнечелюстных суставов, шейного отдела позвоночника, тогда как для подагры - несимметричность воспаления суставов кистей даже на поздней стадии болезни, тенденция к преимущественному поражению суставов нижних конечностей. Ульнарная девиация и амиотрофия кистей наблюдаются лишь в единичных случаях при подагре в отличие от PA. При обоих заболеваниях образуются подкожные узелки, которые бывает довольно сложно различить. Рентгенологически для РА характерны краевые костные эрозии, а для подагры - симптом "пробойника". Лабораторные тесты, морфологические исследования узелков, определение РФ и уровня МК в крови помогают окончательно разрешить диагностические трудности. Сочетание РА и подагры - казуистика, так как синовиальная жидкость больных РА ингибирует кристаллообразование.
Остеоартроз
ОА и подагра могут сочетаться у одного больного, особенно пожилого возраста. В процессе микрокристаллического воспаления могут вовлекаться узлы Гебердена и Бушара. Изменения синовиальной жидкости при ОА характеризуются слабовыраженным воспалением, могут выявляться отличающиеся от МУН кристаллы, они состоят из жидких липидов и пирофосфатаз кальция.
Псориатическая артропатия
Серьезные трудности вызывает дифференциальная диагностика подагры с псориатической артро-патией. Для последней характерно поражение дистальных межфаланговых суставов, хотя могут воспаляться любые суставы. Сходными могут быть рентгенологические изменения суставов (за исключением классической картины "карандаша в стакане" и "пробойника"). Главным признаком, заставляющим проводить диагностический поиск, является ГУ, нередко сопровождающая псориатический артрит и являющаяся косвенным признаком активности кожных проявлений. Следует помнить, что даже при наличии кожного псориаза окончательный диагноз поражения суставов устанавливается после исследования синовиальной жидкости на кристаллы. В нашей практике встречалось сочетание кожного псориаза и подагры, подтвержденной выявлением кристаллов.
Синдром Рейтера
Синдром Рейтера так же, как и подагра, поражает в основном лиц мужского пола, при этом воспаляются суставы нижних конечностей, чаще крупные, но также и мелкие суставы стоп. Отличительными особенностями синдрома Рейтера являются конъюнктивит и уретрит, предшествующие артриту. В этой ситуации верифицировать диагноз помогают тщательный сбор анамнеза и исследование синовиальной жидкости.
Анкилозирующий спондилоартрит
Достаточно часто приходится разграничивать подагру и анкилозирующий спондилоартрит (АС). Это связано с тем, что для данных заболеваний характерна схожесть ряда признаков, а именно: мужской пол, частое вовлечение суставов нижних конечностей, моноартрит, внезапное возникновение артрита. Тем не менее клиническая картина АС имеет свои особенности. Это боли в позвоночнике со скованностью и ограничением экскурсии грудной клетки, ночные боли в нижней части спины с иррадиацией в ягодицы, большая длительность артрита (от нескольких недель до месяцев). Рентгенологическое исследование показывает наличие сакроилеита. Помогает в диагностике АС определение HLA-B27, выявляемого почти у 90% пациентов.
Страдают подагрой примерно три человека из тысячи, причем мужчины составляют подавляющее большинство.
Подагра подобна коварной женщине, которая заманивает в свои объятия представителей сильного пола в самом расцвете сил - чуть старше 40 лет, энергичных, жизнерадостных, любящих комфорт и обильные застолья. Недуг может обнаружиться и у женщин, но только после менопаузы, в климактерический период.
Небезынтересно отметить, что подагра - одно из древнейших заболеваний. Ее впервые описал Гиппократ, а упоминают это грозное заболевание на протяжении веков не только в медицинской, но и в художественной литературе.
Подагра, или артрит подагрический, - хроническое заболевание, возникающее в результате нарушения обмена веществ. Для него характерно отложение солей мочевой кислоты (уратов) в тканях с развитием в них воспалительных, а затем деструктивно-склеротических изменений. Подагра проявляется главным образом острым и рецидивирующим артритом, образованием подкожных узелков и симптомами мочекаменной болезни.
Подагрический артрит относится к группе дистрофических неинфекционных артритов. Заболевание относится к так называемым неследственно-конституциональным состояниям, поскольку подагра чаще всего встречается в определенных семьях в ряде поколений.
Исследования ученых показывают, что подагрой чаще всего страдают те, кто предпочитает высококалорийную пищу с преобладанием продуктов животного происхождения, а также те, кто любит дополнить трапезу рюмкой спиртного. Причина «любви подагры» к таким людям объяснима: одним из источников образования мочевой кислоты в организме являются так называемые пурины, содержащиеся по преимуществу в белковых продуктах питания. При обильном поступлении пуринов с пищей повышается содержание мочевой кислоты в крови, а любые алкогольные напитки способствуют замедлению выведения вышеназванной кислоты почками. В результате мочевая кислота начинает откладываться в суставах в виде кристаллов, вызывая сильный болевой приступ. Мочевая кислота и ее соли откладываются также в мочевыводящих путях в виде камней.
Различают первичную и вторичную подагру.
Первичная подагра характеризуется как наследственное нарушение пуринового обмена.
Вторичная подагра может наблюдаться при болезнях крови, эндокринных заболеваниях, новообразованиях, болезнях почек, при сердечно-сосудистой патологии, алкоголизме, псориазе, приеме некоторых медикаментозных средств.
Причины заболевания подагрой
- Повышенный синтез уратов может быть первичным и генетически обусловленным (первичная подагра).
- Ряд заболеваний почек (поликистоз, гидронефроз, нефропатии) могут сопровождаться нарушением выведения мочевой кислоты с мочой и, соответственно, накоплением в организме ее солей (уратов).
- Нарушение выведения мочевой кислоты возможно при ее избыточном образовании (некоторые эндокринные заболевания, болезни кожи, крови). Подагра, например, может развиваться при лейкозах, миеломной болезни, псориазе, гемолитической анемии у взрослых, а также при гиперпаратиреозе. Избыток мочевой кислоты образуется и при массивном разрушении мышечных волокон - при их травме, размозжении, отморожении и др.
Симптомы подагры
Обычно наблюдаются артриты суставов нижних конечностей. Часто воспалительным процессом охвачен большой палец стопы, затем по частоте - голеностопные и коленные суставы. Реже наблюдается артрит мелких суставов кистей и локтевых суставов.
Подагрический артрит имеет ряд характерных особенностей:
- он часто развивается ночью;
- интенсивность боли нарастает очень быстро и за несколько часов достигает максимума;
- боль очень сильная, движения в суставе становятся невозможными;
- наблюдаются покраснение кожи и повышение температуры тканей над суставом; может повышаться температура тела; продолжительность первых приступов составляет, как правило, трое-четверо суток.
У 15-20 % больных подагрой возникает мочекаменная болезнь, причем приступ почечной колики нередко является первым признаком подагры.
Характерной особенностью артрита при подагре является также его спонтанное (без лечения) полное обратное развитие за несколько часов или дней.
Как правило, приступ подагры развивается на фоне приема алкоголя (особенно пива) или переедания. Подагра проявляется через внезапную и интенсивную боль, возникают покраснение и жар в суставе. Приступы подагры случаются, как правило, ночью. Острая боль в пораженном суставе может быть вызвана даже весом простыни. Повторному приступу подагры обычно предшествует ощущение покалывания в пораженном суставе. Появлению нового острого приступа способствуют любые резкие изменения содержания мочевой кислоты в крови, как повышение ее уровня, так и понижение. Провоцировать колебание ее концентрации могут травмы (даже легкие ушибы), эмоциональный стресс, физическая нагрузка, резкое изменение диеты (как переедание, так и голодание), употребление алкоголя, кровотечение. Из медицинских манипуляций провоцировать приступ могут хирургические вмешательства, лучевая терапия, прием витаминов, особенно В12, введение белковых препаратов или гепарина.
При хроническом течении подагры, наряду с рецидивирующим артритом, происходит образование мелких очагов отложения уратов в тканях - так называемых тофусов. Тофусы в виде округлых беловатых шишечек могут быть видны на краю ушной раковины, на пальцах кистей, в области локтей или коленей. Они безболезненны и, как правило, располагаются в большом количестве вокруг стойких изменений суставов. Тофусы могут откладываться и в костной ткани, но диагностика их возможна только на рентгене. Более редко они обнаруживаются в гортани, сердце, структурах глаза, разумеется, нарушая функционирование этих органов.
Если подагру не лечить, приступы становятся чаще, а периоды обострения - продолжительнее. Подагра «обживает» все новые суставы, нередко поражаются почки и мочевыводящие пути, может возникнуть почечная недостаточность, и тогда уже невозможно предотвращение избыточного образования кристаллов мочевой кислоты.
Диагностика подагры
Диагноз устанавливает ревматолог в результате осмотра и опроса больного. Как правило, диагноз подтверждается анализом крови, взятой из вены, для выявления повышенного содержания мочевой кислоты. Однако в некоторых случаях врач может взять шприцом пробу суставной жидкости, чтобы убедиться в наличии кристаллов мочевой кислоты под микроскопом.
Римские диагностические критерии подагры (1963 г.)
- гиперурикемия - мочевая кислота в крови более 0,42 ммоль/л у мужчин и более 0,36 ммоль/л у женщин;
- наличие подагрических узелков (тофусов);
- обнаружение при химическом или микроскопическом исследовании кристаллов мочекислого натрия (уратов) в синовиальной жидкости или тканях;
- наличие в анамнезе приступов острого артрита, сопровождавшегося сильной болью, начавшегося внезапно и стихнувшего за 1-2 недели.
Диагноз подагры считается определенным, если выявляются, по крайней мере, два любых признака.
Диагностические критерии подагры в баллах (В. А. Насонова. М. Г. Астапенко. 1989 г.)
- наличие в анамнезе или при наблюдении больного не менее двух атак опухания и/или покраснения и сильной боли в суставе (суставах) конечности с выздоровлением через 1-2 недели.
Острый артрит плюснефалангового сустава большого пальца стопы в анамнезе или статусе
Анамнез (греч. апатпеsis - воспоминание) - сведения об условиях жизни больного, предшествовавших болезни, а также вся история развития болезни.
тофусы - 4 балла мочекаменная болезнь - 1 балл
симптом «пробойника» или крупные кисты на рентгенограмме - 2 балла гиперурикемия - 3 балла
При сумме баллов 8 и более - подагра определенная;
при сумме баллов 5-7 - подагра вероятная;
при сумме баллов 4 и менее - подагра отрицается.
Профилактика подагры
Для профилактики обострений подагры рекомендуется ограничить до минимума употребление пищи, при расщеплении которой образуется значительное количество мочевой кислоты: печень, говяжий язык, грибы, сардины, рыбная икра, фасоль, горох, пиво. Необходимо пить много жидкости - до трех литров в день, поскольку обезвоживание ухудшает функцию почек и ведет к повышению концентрации мочевой кислоты в плазме крови.
И. Котешева
Рентгенодиагностика.
ПОДАГРИЧЕСКИЙ АРТРИТ (мочекислый диатез)
Подагра встречается только у людей. Это общее заболевание всего организма, связанное с нарушением обмена пуринов и сопровождающееся повышением уровня мочевой кислоты и отложением мочекислых соединений в различных тканях в виде так называемых тофусов. Подагра — в переводе с греческого — нога жертва.
Генетики считают, что происхождение рода homo sapiens возможно связано с мутагенными изменениями, которые за счет нарушения функции ферментов могут привести к нарушению пуринового обмена. Эти вещества сходны по своему действию на мозг с кофеином, т. е. стимулируют его активность. Генетики этим фактом объясняют усидчивость, целеустремленность, работоспособность людей, склонных к подагре.
Этиология подагры до конца не выяснена. В патогенезе определенное место отводится алиментарному фактору—злоупотреблению жирной и мясной пищей, а также алкоголем. Имеет значение наследственная предрасположенность к гиперурекемии. Чаще подагрой болеют мужчины среднего и пожилого возраста. Поражаются преимущественно мелкие суставы нижней конечности.
Таблица 11.
Ревматоидный полиартрит
Подагра
Возраст
Пол
Чаще болеют женщины молодого и среднего возраста
Чаще болеют мужчины среднего и пожилого возраста
Локализация
Начинается в мелких суставах кистей
Начинается чаще в 1 пальце стопы
Клинические и лабораторные данные
Незначительные боли, скованность движений в мелких суставах по утрам
Боли более значительные. Увеличение содержания мочевой кислоты в сыворотке крови
Рентгенологические проявления
Регионарный остеопороз. В последующем диффузный остеопороз с мелкими узурами, ульнарная девиация, подвывихи. Анкилозы в костях запястья.
Более крупные узуры, нет диффузного остеопороза. Беспорядочное смещение пальцев.
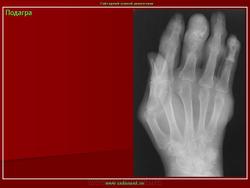
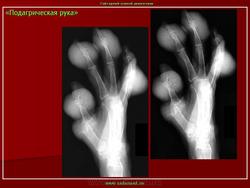
Наиболее часто процесс начинается в 1 пальце стопы (головка плюсневой кости и основание основной фаланги), в дальнейшем могут поражаться и другие отделы. Происходит отложение мочекислых солей внутри сустава, в связках и суставных элементах, обычно в местах прикрепления суставной капсулы.
Клиника острого подагрического артрита характеризуется сильными болями в области пораженного сустава, кожа над суставом отечна, гиперемирована, напряжена. Повышено содержание мочевой кислоты в крови (в норме 0,35 ммоль/л) и выделение мочевой кислоты с мочой — гиперурикозурия (в норме колеблется в пределах 2,9—5,9 ммоль). Могут определяться тофусы, в частности в ушных раковинах, иногда они сопровождаются изъязвлением с выделением крошковидной массы. Рентгенологически — чаще в типичном месте отмечается вздутие эпифизарного отдела с кистоподобной перестройкой костной структуры, с истончением кортикального слоя. В случаях нарушения целостности кортикального слоя образуются краевые узуры с ровными, четкими контурами, окруженные ободочком склероза, размером 5—6 и даже 9 мм. Суставная щель представляется суженной. Даже при значительных деструктивных изменениях наблюдается лишь нерезко выраженный остеопороз в прилежащих отделах костей. В далеко зашедших случаях в проекции костно-мозгового канала могут отмечаться множественные мелкие плотные включения без четких контуров, создающие «мраморность» костной структуры. Эти включения
обусловлены мочекислыми солями. Могут наблюдаться также анкилозы, подвывихи и беспорядочное смещение пальцев в разные стороны. В ряде случаев приходится проводить дифференциальный диагноз между ревматоидным полиартритом и подагрой.
В таблице 11 представлены основные клинико-рентгенологические дифференциальные симптомы ревматоидного полиартрита и подагры.