Том 04/N 6/2002
БОЛЕЗНИ КИШЕЧНИКА
Болезнь Крона в детском возрастеВ.Г.Румянцев, Н.Е.Щиголева
Центральный научно-исследовательский институт гастроэнтерологии, Москва
Болезнь Крона – хроническое трансмуральное воспаление, которое может вовлекать любой отдел пищеварительного тракта от ротовой полости до анального канала, сочетаясь со многими внекишечными проявлениями. Она возникает в любом возрасте. Первое описание заболевания у подростка было сделано в 1934 г. B.Crohn, а спустя 11 лет опубликована уже серия наблюдений за 48 детьми с этим заболеванием (Schiff, 1945). С расширением диагностических возможностей, широким использованием эндоскопического метода диагностики в педиатрической практике и гистологического исследования биоптатов представления о болезни Крона как о редко встречающемся заболевании у детей претерпели изменения. С середины 80-х годов отмечается неуклонный рост частоты выявления болезни Крона в детском возрасте. Заболеваемость в Великобритании и Швеции возросла вдвое, достигнув 3,1 на 100 000 детского населения, а распространенность в 1993 г. составила 16,6 на 100 000 (Cosgrove и соавт., 1996).
Эпидемиология и генетика
Эпидемиологические исследования с постоянством демонстрируют семейную предрасположенность к болезни Крона и повышенную конкордантность у монозиготных близнецов. Риск развития воспалительных заболеваний толстой кишки у родственников 1-й степени родства составляет 10%, а положительный семейный анамнез имеют до 30% больных с болезнью Крона, развившейся в молодом возрасте. Заболевание имеет полигенный характер наследования с неполной пенетрантностью. Выявлены 7 локусов, ответственных за восприимчивость к воспалительным заболеваниям толстой кишки в хромосомах 1, 3, 6, 12, 14, 16 и Х. Изменения в хромосомах 6 и 16 более характерны для болезни Крона. Мутация гена NOD 2 в хромосоме 16 служит независимым фактором риска заболевания, вызывая изменения воспалительного ответа на бактериальные триггеры (Schreiber, 2001). Генетическими различиями следует объяснять особенности клинической картины заболевания и ответа на проводимое лечение. Так, индивидумы, имеющие HLA-DR 103-й аллель, подвержены высокому риску развития острого реактивного полиартрита, HLA-DR B1* 0301 ассоциированы со свищевой формой болезни Крона (Jewell, 2001).
Большинство исследователей обнаруживают относительно эквивалентную частоту болезни Крона у обоих полов. Заболевание чаще встречается в Северных регионах Европы и США, особенно у лиц еврейской национальности. Факторы риска болезни Крона у детей оценивали многие авторы, но доказательств взаимосвязи заболевания и грудного вскармливания, пассивного курения, низкой массы тела при рождении или недоношенности не получено.
Этиология и патогенез
Факторы внутренней и внешней среды служат триггерами для развития патологического ответа при болезни Крона. Роль пусковых механизмов могут играть питание, дефекты иммунной системы, стресс, микроорганизмы. В последние годы активно обсуждается гипотеза о взаимосвязи болезни Крона и коревого вируса, воздействующего внутриутробно или в период новорожденности. Эта гипотеза возникла из-за частого обнаружения на ранних стадиях болезни Крона, еще до появления изъязвлений, сосудистых нарушений. Предполагается, что парамиксовирусы, присутствующие в слизистой оболочке кишечника, индуцируют иммунный ответ с гранулематозным васкулитом и мультифокальными инфарктами. В пользу этой концепции свидетельствует тот факт, что вакцинация против кори повышает риск развития заболевания в 3 раза (Thompson и соавт., 1995). Придается значение повышенной проницаемости кишечного барьера, выявленной как у больных с болезнью Крона, так и у их родственников.
В патогенезе болезни Крона задействованы аутоантитела и цитокины. Однако еще не ясно – являются ли они вторичными маркерами заболевания или непосредственными виновниками повреждения и воспаления. Для болезни Крона характерен Th 1-тип ответа лимфоцитов, секретирующих провоспалительные цитокины, такие как IL-2 и IFN гамма (Mosman, Sad, 1996), что имеет значение для терапевтической стратегии – нейтрализации провоспалительных цитокинов специфическими моноклональными антителами.
Патоморфология
Наиболее ранними признаками поражения слизистой оболочки при болезни Крона является повреждение крипт нейтрофилами с формированием крипт-абсцессов с очаговым распределением. Вслед за этим появляются изъязвления над лимфоидными фолликулами. Макрофаги и другие воспалительные клетки проникают и пролиферируют в собственной пластинке, где организуются в дискретные гранулемы. Они могут обнаруживаться в воспалительном инфильтрате во всех слоях кишечной стенки, лимфатических узлах и брыжейке. Гранулемы являются патогномоничным признаком болезни Крона и отмечаются в 50% наблюдений в резецированном материале.
В отсутствие гранулематозной реакции обращают внимание на трансмуральный характер поражения. Преобладание воспалительного процесса в глубоких слоях кишечной стенки приводит к выраженной ишемии кишки и формированию глубоких язв-трещин. Поперечные и продольные изъязвления придают поверхности вид "булыжной мостовой". Характерна ориентация язв по длиннику кишки. К более ранним макроскопическим признакам болезни Крона относят афтоподобные изъязвления.
По мере прогрессирования заболевания кишечная стенка утолщается, суживается, становится ригидной. Брыжейка на вид жирная, отечная; мезентериальные узлы плотные, увеличенные. Воспаление серозы и брыжейки приводит к слипанию наружных поверхностей – к спайкам и инфильтрату. Свищи образуются путем распространения глубоких изъязвлений на всю толщу кишки в наиболее пораженных отделах. Характерный признак болезни Крона – сегментарность. Пораженные участки рассеяны и четко отграничены от малоизмененной слизистой.
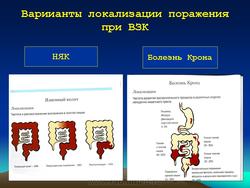
Хотя болезнь Крона может поражать любой отдел пищеварительной системы, большинство больных подразделяются по анатомической локализации на 3 группы: изолированные– илеит (30–40%) и колит (15–25%), а также сочетанные поражения – илеоколит (40–55%). Среди тех, у кого поражена тонкая кишка, терминальный отдел подвздошной составляет 90%. У детей по сравнению со взрослыми чаще наблюдается вовлечение в патологический процесс двенадцатиперстной, тощей кишки и обширное поражение тонкой кишки (еюноилеит). Больные с толстокишечной локализацией процесса в трети случаев имеют и сопутствующие перианальные осложнения.
Клинические проявления
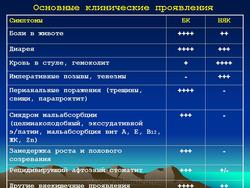
Большинство детей с болезнью Крона – это подростки, средний возраст которых составляет 12 лет. Классическая триада: боли в животе, диарея и потеря массы тела. Чаще, чем у взрослых, наблюдается лихорадка. Однако признаки болезни могут быть и минимальными, при этом на первый план в клинической картине выступают снижение массы тела и задержка физического развития.
Болевые ощущения обычно локализуются в околопупочной или подвздошных областях в зависимости от локализации процесса. Параумбиликальные боли предполагают тонкокишечную локализацию воспаления. Они, как правило, схваткообразные и усиливаются после приема пищи. Иногда начальные проявления болезни Крона симулируют острый аппендицит. До 20% детей могут иметь инфильтрат в правой подвздошной области. Левосторонняя локализация болевых ощущений, ослабление болей после дефекации соответствует поражению толстой кишки.
Большинство больных имеют диарею различной тяжести как в дневные, так и ночные часы. Императивные позывы и тенезмы не характерны. Выделение крови отсутствует или носит непостоянный характер в отличие от язвенного колита. Профузное кровотечение, требующее для его остановки заместительных трансфузий или операции, наблюдается редко.
Отсутствие аппетита, обусловленное болезнью Крона, может быть столь значительным, что возникает предположение о нервной анорексии, особенно при выраженной потере массы тела. У ряда больных наиболее серьезной жалобой, а иногда и первым признаком болезни, могут быть перианальные проявления – трещины анального канала, парапроктиты, свищи.
По течению болезни Крона и характеру осложнений выделяют стриктурирующую, свищевую и воспалительную формы заболевания.
Для стриктурирующей формы характерна обструкция – важный признак естественного течения болезни Крона. На ранних этапах к преходящим явлениям кишечной непроходимости приводят отек кишечной стенки и спазм, в более поздних – рубцовое сужение и обтурация суженного сегмента непереваренной пищей. Спустя 8–10 лет большинству больных с тонкокишечной локализацией потребуется операция из-за стриктур, а 40% из них будут оперированы и повторно.
Свищевая форма отличается особенной тяжестью. Свищи и абсцессы возникают уже в первые годы заболевания и служат частой причиной хирургического лечения. Свищи могут быть разнообразны и изредка заканчиваются слепо с формированием внутрибрюшных абсцессов. Свищи, исходящие из подвздошной кишки, направляются чаще всего кзади в забрюшинную клетчатку, что ведет к придавливанию правого мочеточника к поясничной мышце. В итоге развивается гидронефроз или псоас-абсцесс. Его классическими проявлениями являются боли в боку, бедре или колене, сопровождающиеся хромотой. Когда свищи проникают в петли кишечника, формируются энтероэнтеральные свищи, обычно илеоилеальные, илеоцекальные или илеосигмоидные. Свищи могут быть бессимптомными и обнаруживаться случайно при рентгенологическом исследовании с барием. Зона поражения в толстой кишке чревата образованием свищей с желудком, двенадцатиперстной кишкой, мочевым пузырем или влагалищем. Энтеровезикальные свищи проявляются дизурией, рецидивирующей инфекцией, реже пневма- или фекалурией. Хотя перфорация при болезни Крона носит "прикрытый" характер, у 1–2% больных она может быть в свободную брюшную полость с развитием разлитого перитонита.
Системные проявления
Системные проявления болезни Крона наблюдаются у 70% детей. Наиболее часто отмечается задержка роста и полового развития. У 25% детей рост ниже 3 центилей от их возрастной нормы, 50% – истощены. Эти изменения носят вторичный характер и связаны с анорексией, потерей белков, электролитов кишечником, реже с мальабсорбцией.
"Барабанные пальцы" обнаруживаются у 10% детей, узловатая эритема у 6%. Другие проявления, такие как гангренозная пиодермия или папулонекротическая сыпь, встречаются редко. Кожные проявления возникают в периоде обострения заболевания, но гангренозная пиодермия не всегда коррелирует с активностью и плохо поддается системной и интенсивной местной терапии. Артралгии и артриты встречаются у 15% детей. Они могут предшествовать кишечным симптомам, опережая на несколько месяцев или лет. Поражаются крупные суставы: коленные, плечевые, голеностопные. Сообщается об анкилозирующем спондиллите у детей с болезнью Крона, ассоциированном с HLA B27. Редко заболевание осложняется передним увеитом, хроническим активным гепатитом или первичным склерозирующим холангитом. У 6% детей с болезнью Крона обнаруживается нефролитиаз в связи с повышенной абсорбцией оксалатов.
Диагностика
Диагноз болезни Крона у детей базируется на клинических, рентгеноэндоскопических и гистологических признаках.
Рентгенологическое исследование
Диагноз болезни Крона нуждается в рентгенологическом подтверждении. Первоначально исследование проводят с целью установления локализации, характера и тяжести поражения. Исследование с бариевой клизмой предпочтительнее колоноскопии, поскольку оно менеее инвазивно и позволяет получить снимки, которые могут быть изучены и сравнены при последующих исследованиях. Оно имеет преимущества в оценке таких признаков, как ригидность, подслизистый отек, псевдодивертикулы и свищи. Отек слизистой выглядит как расширение и сглаженность клапанных образований в кишке. Афтозные язвы определяются как мелкие вкрапления задерживающегося бария, окруженные венчиком отечной слизистой. Так как изъязвления прогрессируют, они могут сливаться с образованием обширных обнаженных участков слизистой, имеющих вид "булыжной мостовой". Воспаление в исходе ведет к фиброзу и характерному симптому "струны". Ложная мешотчатость появляется в результате ассиметричного укорочения кишечника, что характерно для брыжеечного края тонкой кишки. Свищи исходят из трансмуральных язв, проходя через всю толщу кишки и проникая в прилежащие структуры. Это могут быть простые изолированные ходы или "звездчатый" комплекс, распространяющийся в различных направлениях.
Эндоскопия
Эндоскопия имеет вспомогательное значение и показана при необходимости взять биопсию из толстой и терминального отдела подвздошной кишки. Эндоскопические данные включают пятнистую гиперемию, эрозии, диффузно утолщенные складки с зернистостью, афтами и продольными язвами. Следует обратить внимание на частое обнаружение у детей лимфоидной гиперплазии терминального отдела подвздошной кишки как варианта нормы.
Гистологическое исследование
Хотя биопсия слизистой имеет поверхностный характер, все же она позволяет отметить ряд гистологических признаков болезни Крона. Характерно наличие очаговости, прерывистости поражения; скопления гистиоцитов и лимфоцитов, так называемые микрогранулемы. Истинные гранулемы встречаются достаточно часто в подслизистой основе или собственной пластинке. С увеличением числа биоптатов вероятность их обнаружения возрастает. Гистологическое исследование позволяет разграничить язвенный колит и инфекционный колит (см. таблицу). У маленьких детей с подозрением на болезнь Крона необходимо также дифференцировать хронический гранулематоз, характеризующийся рецидивирующими инфекциями из-за неспособности к завершенному фагоцитозу.
Лабораторная оценка активности
Индексы активности, применяющиеся у взрослых (индекс Беста), малопригодны у детей. В целом изучаемые лабораторные показатели либо служат отражением активности и тяжести болезни Крона, либо осуществляются с целью дифференциальной диагностики. В анализе крови могут быть выявлены анемия, обусловленная дефицитом железа и фолиевой кислоты, тромбоцитоз, повышение СОЭ и белки острой фазы – С-реактивный белок (СРБ), альфа-кислый гликопротеин, альфа-1-антитрипсин. СРБ – хороший прогностический признак, позволяющий предсказать обострение у бессимптомных или малосимптомных больных. При длительно текущем заболевании из-за потери белка и мальабсорбции развиваются гипоальбуминемия, дефицит витаминов, электролитов и микроэлементов. Рекомендуется исследование фекалий на патогенную флору, яйца глистов, простейшие; серологические исследования на антитела к иерсиниям и амебам; реакция Манту и рентгенологическое исследование грудной клетки.
В последние годы за рубежом предлагается программа диагностики, основанная на исследованиях специфических маркеров воспалительных заболеваний толстой кишки. Наличие антинейтрофильных цитоплазматических антител (рANCA) характерно для язвенного колита, антител к грибам Saccharomyces cerevisiae (ASCA) – для болезни Крона (Dubinski, 2001).
Дифференциальный диагноз болезни Крона и язвенного колита: патоморфологические данные
Изменения
Частота
Болезнь Крона
язвенный колит
Макроскопические
утолщение кишечной стенки
+++
+
сужение просвета
+++
+
прерывистость поражения
++
0
дискретные язвы
++
0
сливные линейные язвы
++
0
глубокие трещины и свищи
++
0
Микроскопические
трансмуральное воспаление
+++
+
подслизистая инфильтрация
+++
+
подслизистое утолщение, фиброз
+++
0
язва через всю слизистую
+++
++
трещины
+++
+
очаговые гранулемы
++
0
Продолжение.














Продолжение.