Практика мануальной терапии заставляет врачей рентгенологов обращать внимание на все детали и особенности строения позвоночника каждого больного. И в этом смысле важнейшую роль играют аномалии развития позвонков. В данной статье рассматриваются только наиболее часто встречающиеся аномалии развития, с которыми сталкивается врач рентгенолог практически ежедневно.
Орел А.М.
д.м.н.
Многочисленные классификации пороков и аномалий развития позвоночника построены на опыте ведущих хирургических клиник. Они полезны для хирургов и лучевых диагностов с точки зрения общего понимания процессов эмбриогенеза и онтогенеза позвоночника. Практика работы с мануальными терапевтами показывает, что куда важнее знать те аномалии, которые не требуют хирургического вмешательства, но необходимо учитывать для анализа пространственного положения позвонков. Аномалии развития помогают рентгенологу объяснить, почему возник сколиоз, откуда взялся ранний остеохондроз у данного больного именно в данных позвоночных двигательных сегментах.
Аномалии и пороки развития оказывают существенное влияние на статику позвоночника в целом и движение в каждом позвоночном двигательном сегменте. Пороки развития чаще бывают множественными. В 88% случаев их обнаруживают на всем протяжении позвоночника, причем в среднем у одного больного наблюдалось пять порочно развитых позвонков [Ульрих Э.В.,1995].
Наиболее часто встречаются изменение числа поясничных и крестцовых позвонков. Сакрализация пятого поясничного позвонка происходит, когда поперечные отростки становятся большими и образуют с крестцом и подвздошными костями таза анатомическую связь, которая бывает костной, хрящевой, в виде сустава; неподвижной или подвижной. В последнем случае она может служить причиной болей. Функционально в поясничном отделе остается только четыре позвонка [Майкова-Строганова В.С., Финкельштейн М.А., 1952]. Сакрализация пятого поясничного позвонка встречались при исследованиях скелетов в 8,1% случаев, односторонняя у 5,8% и двухсторонняя у 2.3%. [Дьяченко В.А. 1954].
Противоположная ситуация встречается когда имеет место люмбализация первого крестцового позвонка. Он не срастается с крестцом, формируясь в свободный позвонок. В этом случае в поясничном отделе функционируют шесть позвонков. Люмбализация первого крестцового позвонка встречается у 1,1% скелетов. Процесс может иметь односторонний характер, когда один из поперечных отростков вырастает больше другого, что создает условия для сколиотической деформации позвоночника. П.Л.Жарков предлагает классифицировать виды сакрализации и люмбализация по характеру влияния этого вида дисплазий на статическую и динамическую функцию позвоночника. Автор различает 1) костную (двухстороннюю, одностороннюю), 2) хрящевую (двухстороннюю, одностороннюю), и суставную (двухстороннюю, одностороннюю) формы дисплазии [Жарков П.Л., 1994].
Асимметричное положение суставных площадок позвонков называется аномалией тропизма. Один из суставных отростков занимает обычное положение, ближе к сагиттальной плоскости, а второй выходит своей продольной осью во фронтальную плоскость. Аномалии тропизма грудного, поясничного и крестцового отделов встречается (по скелетам) 33% случаев [Дьяченко В.А. 1954]. Укорочение суставных отростков обнаруживались у 19%. Полное незаращение дужек позвонков (Spina bifida posterior) встречаются в 19% случаев. Наиболее часто эта аномалия развития происходит в первом крестцовом позвонке 5 - 10%. Открытый канал крестца (S1-S5) обнаруживается в 3,6% случаев, [Дьяченко В.А. 1954; Ульрих Э.В.,1995]. Неслияние тел позвонков (Spina bifida anterior) наиболее часто встречается в грудном отделе, достигая 5,28% [Дьяченко В.А. 1954; Ульрих Э.В.,1995]. Врожденное двухстороннее незаращение дужки (спондилолиз) чаще встречается у пятого поясничного позвонка и составляет 4,5-5%. Нарушение числа ребер может оказать существенное влияние на статику позвоночника. Так, формирование добавочных ребер, особенно асимметричное, может привести к сколиозу. Шейные ребра формируются от 0,5-1,5% (по данным Дьяченко В.А. 1954) до 7% (по данным Майковой-Строгановой В.С., Финкельштейна М.А, 1952) больных, поясничные у 8-9%.
Недоразвитие (гипоплазия) или полное отсутствие (агенезия) XII ребер встречаются в 0,5-0,9% случаев. Ограничения подвижности и функционирования грудной клетки часто связывают с вариантами развития ребер (расщепление, синостоз, экзостозы, удвоение, конкресценция ребер и др.), которые обнаруживают у 0,5-1% больных. Особое значение придается аномалиям развития позвонков краниовертебральной зоны. В исследованиях М.К.Михайлова (1983) они встречались у 8% обследованных. Незаращение задней дуги первого шейного позвонка встречается у 1,3% пациентов, блокирование (конкресценция) второго - третьего шейных позвонков у 2%, а полная ассимиляция первого шейного позвонка и затылочной кости у 1-2% скелетов. Для вертебрологов представляет интерес выявление ассимиляции атланта, то есть спаяние его с затылочной костью (встречается у 1-2 %), седловидная гиперплазия атланта [Майкова-Строганова В.С., Финкельштейн М.А., 1952; Дьяченко В.А. 1954; Королюк И.П.,1996; Ульрих Э.В.,1995].
Превращение борозды позвоночной артерии, располагающейся на атланте в канал вследствие образования костного мостика над этой бороздой (аномалия Киммерле). Выделяют медиальное положение костного мостика, когда он связывает суставной отросток и заднюю дугу атланта и боковое, если мостик перекидывается между суставом и реберно-поперечным отростком атланта, образуя аномальное кольцо латеральнее суставного отростка. Аномалия Киммерле встречается в 3% случаев и может играть немаловажную роль в развитии дисциркуляторных нарушений в бассейне позвоночных артерий [Луцик А.А., 1997; Ульрих Э.В., Мушкин А.Ю., 2002].
Синдром Клиппеля - Фейля - Шпренгеля тяжелая врожденная аномалия развития шейного отдела позвоночника с его резким укорочением, ограничением подвижности и конкресценцией нескольких позвонков. Рентгенологически определяются разнообразные аномалии: бабочковидные позвонки, задние или боковые полупозвонки, конкресценция или неслияние отдельных его частей [Лагунова И.Г., 1989; и др.].
Спондилоэпифизарные дисплазии характеризуются изменениями формы тел позвонков по типу платиспондилии, наиболее резко выраженными на уровне Th8 - L3. Причина этих проявлений - нарушение энхондрального окостенения во всех отделах скелета, где формируется спонгиозная кость. Позвонок приобретает вытянутую форму и напоминает бутылку, направленную горлышком вперед, что получило в литературе название "центральный язык". Спондилоэпиметафизарные дисплазии характеризуются уменьшением высоты передних отделов и сближением между собой тел грудных позвонков. Дети отстают в росте, постепенно укорачивается шея и туловище, усиливаются грудной и шейный кифоз, и особенно поясничный лордоз, деформируется грудная клетка [Лагунова И.Г., 1989; и др.].
Иллюстрации
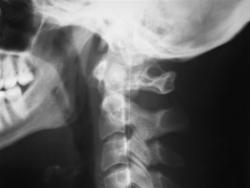
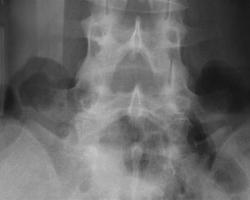
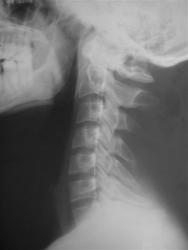
Рис 1. Аномалия Киммерли
На рентгенограмме краниовертебральной зоны в сагиттальной проекции дифференцируется костная перемычка, соединяющая задний край боковой массы и заднюю дужку атланта.
Рис 2. Незаращение задней дужки атланта
На рентгенограмме краниовертебральной зоны в сагиттальной проекции отмечается удвоение контура задней дужки атланта, задний контур позвоночного канала атланта отсутствует.
Рис 3. Седловидная гиперплазия боковых масс атланта
На рентгенограмме краниовертебральной зоны в сагиттальной проекции отмечается увеличение боковых масс атланта, верхняя площадка которых формирует изгиб в форме седла для сочленения с мыщелками затылочной кости.
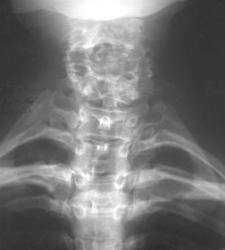
Рис 4, 4a. Шейные ребра
На рентгенограммах шейного отдела позвоночника во фронтальной сагиттальной проекциях отмечаются шейные ребра, головки которых сочленяются с реберно-поперечными отростками С7. На рентгенограмме в боковой проекции на уровне суставных отростков С7 дифференцируется округлая головка шейного ребра.
Рис 5. Аномалия Клиппеля-Фейля-Шпренгеля
На рентгенограмме шейного отдела позвоночника во фронтальной проекции шейные позвонки С3 - С7 представляют собой костную массу, среди которой трудно определить отдельные тела позвонков.
Рис 6. Гипоплазия XII ребер
На рентгенограмме пояснично-грудного перехода во фронтальной проекции XII ребра с обеих сторон утончены и уменьшены в размерах.
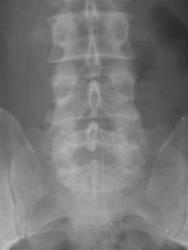
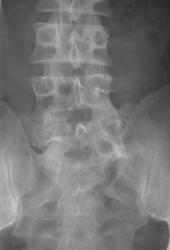
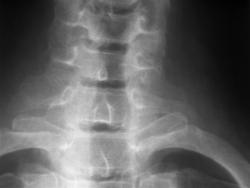
Рис 7. Сакрализация L5 (двухсторонняя суставная по В.А. Дьяченко)
На рентгенограмме пояснично-крестцового перехода во фронтальной проекции дифференцируется неравномерное увеличение левого поперечного отростка пятого поясничного позвонка, который контактирует с крестцом. Правый поперечный отросток в размерах не увеличен, но также контактирует с крестцом.
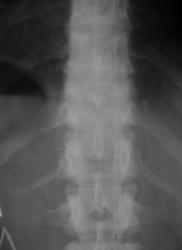
Рис 8. Сакрализация L5 Гипоплазия XII ребер
Иллюстрирует типичную ситуацию, когда сакрализация L5 и создание в силу этого биомеханических условий с четырьмя поясничными позвонками компенсируется гипоплазией XII ребер. На этом же снимке можно распознать аномалию тропизма суставных отростков S1 и межостистый неоартроз (симптом Бострупа) на уровне L3 - L4.
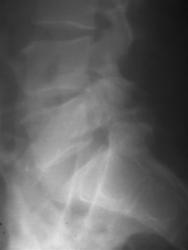
Рис 9. Аномалия тропизма суставных отростков
На рентгенограмме пояснично-крестцового перехода правый суставной отросток S1 расположен фронтально и на рентгенограмме суставная щель не различима, тени суставных отростков накладываются одна на другую. Суставная щель левого дугоотростчатого сустава хорошо дифференцируется, левый суставной отросток расположен в сагиттальной плоскости.
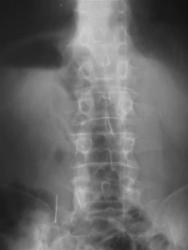
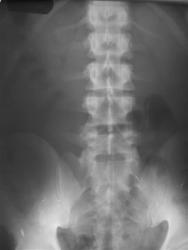
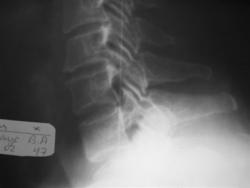
Рис 10. Люмбализация S1
На рентгенограмме поясничного отдела позвоночника во фронтальной проекции дифференцируются шесть поясничных позвонков с наличием двухсторонней костной люмбализацией с крестцом. Верхние суставные отростки L6 различаются по форме, размерам и положению, что создает условия для выше расположенных позвонков.
Рис 11, 11a. Спондилолистез и спондилолиз дужки L5
На вертеброграмме пояснично-крестцового перехода во фронтальной проекции отмечается дополнительная тень костной плотности, проецирующаяся на S1, продолжение этой линии приводит к поперечным отросткам L5 с обеих сторон - линия Брайлсфорда, (симптом шапки жандарма или Наполеона).
На вертеброграмме пояснично-крестцового перехода в сагиттальной проекции отмечается передний спондилолистез L5 на 3 мм. Имеет место полное не сращение дужек, дифференцируется полоса просветления, отделяющая верхние и нижние суставные отростки L5. Переднезадняя дистанция от передней поверхности тела до верхушки остистого отростка L5 больше, чем у выше лежащих позвонков.
На рентгенограмме крестца во фронтальной проекции отмечается отсутствие костных элементов задних дуг, охватывающее все крестцовые позвонки. В проекции этой расщелины видны ядра остистых отростков S1 - S4, костной плотности.
Список литературы
1. Дьяченко В.А. Рентгеноостеология (норма и варианты костной системы в рентгеновском изображении). Пособие для изучающих рентгенологию. - М., Медгиз, 1954, - 298 с.
2. Жарков П.Л. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей, М., Медицина, 1994, - 191 с.
3. Луцик А.А. Компрессионные синдромы остеохондроза шейного отдела позвоночника. Новосибирск, Издатель, 1997, - 400 с.
4. Майкова - Строганова В.С., Финкельштейн М.А. Кости и суставы в рентгеновском изображении (общие установки в трактовке снимков в норме и патологии). Туловище. Под ред. и при участии чл. - корр. АМН СССР проф. Д.Г Рохлина, Л., Медгиз, 1952, - 219 с.
5. Михайлов М.К. Рентгенодиагностика родовых повреждений позвоночника. Казань, Татарское кн. изд-во, 1983, - 120 с.
6. Клиническая рентгеноанатомия. Антонова Р.А., Васильев Н.А., Загородская М.М., Коваль Г.Ю., Литвинова Г.С., Нестеровская В.И., Розенфельд Г.И., Сизов В.А., Симонова З.Н. //Под ред. д.м.н., проф. Коваль Г.Ю., Киев : "Здоровья", 1975, - 599 с.
7. Королюк И.П. Рентгеноанатомический атлас скелета (норма, варианты, ошибки интерпретации), М., Видар, 1996, - 191 с.
8. Кузнецов В.Ф. Справочник по вертеброневрологии: Клиника, диагностика. - Минск., "Беларусь", 2000, - 351 с.
9. Лагунова И.Г. Рентгеноанатомия скелета - М.: Медицина, 1980. 367 с.
10. Ульрих Э.В. Аномалии позвоночника у детей (руководство для врачей), Спб., "Сотис", 1995, - 336 с.
11. Ульрих Э.В., Мушкин А.Ю. Вертебрология в терминах, цифрах, рисунках. - СПб.: ЭЛБИ-СПб, 2002 - 187 с.
| Вложение | Размер |
|---|---|
| 23.5 КБ | |
| 13.98 КБ | |
| 21.47 КБ | |
| 24.64 КБ | |
| 17.51 КБ | |
| 21.48 КБ | |
| 13.42 КБ | |
| 16.3 КБ | |
| 14.57 КБ | |
| 26.63 КБ | |
| 14.31 КБ | |
| 14.05 КБ | |
| 11.39 КБ | |
| 14.47 КБ |



Аномалии развития позвоночникаБольшое число деформаций позвоночника в своей основе имеет различные аномалии развития позвонков. «Поясничные боли» также часто связывают с врожденными неправильностями в пояснично-крестцовом отделе позвоночника. Поэтому изучение аномалий развития позвоночного столба представляет собой важный раздел в проблеме патологии позвоночника.
Изучение аномалий развития позвоночника имеет большое дифференциально-диагностическое значение. Нередко врожденный синостоз позвонков принимают за туберкулезный спондилит, добавочное ядро окостенения поперечного отростка - за травматический отрыв верхушки его.
Раннее выявление «активного» бокового клиновидного полупозвонка, обусловливающего выраженное прогрессирование деформации позвоночника (сколиоз), позволяет своевременно применить патогенетически обоснованное лечение (в частности, эпифизеодез тел позвонков). Внимание исследователей к аномалиям развития позвоночника было привлечено еще в прошлом и начале текущего столетия. Однако лишь с появлением работы Putti (1910) в основу изучения аномалий развития позвонков были положены глубокие исследования эмбриогенеза и сравнительной анатомии позвоночника.
Предложенные ранее классификации аномалий развития позвоночника не охватывали всех видов аномалий и не касались генеза их. Современным представлениям отвечает классификация В. А. Дьяченко, построенная по морфо-генетическому принципу.
Классификация аномалий развития позвоночника по В. А. Дьяченко
I. Аномалии онтогенетического значения
1. Аномалии развития тел позвонков
щели и дефекты в теле позвонка
клиновидные позвонки (боковые)
клиновидные позвонки (задние)
отсутствие развития тела позвонка (асома)
платиспондилия и микроспондилия
2. Аномалии развития дужек позвонков
щели дужек позвонков
недоразвитие половины дужки
аномалия развития отростков
аномалии развития в интерартикулярном пространстве
дужки (спондилолиз)
3. Аномалии развития смешанного характера
аномалии сегментации: 1) целых отделов (синдром Клиппеля-Фейля); 2) локальные, распространяющиеся на соседние позвонки блокирования
недоразвитие отделов позвоночника
недоразвитие отдельных позвонков
II. Аномалии филогенетического значения
1. Аномалии в черепно-шейной границе
ассимиляции атланта
манифестации атланта
2. Аномалии в шейно-грудной границе
дорсализация нижних шейных позвонков (шейные ребра)
цервикализация I грудного позвонка (агенезия первой пары ребер)
3. Аномалии в пояснично-крестцовой границе
сакрализация
люмбализация
4. Аномалии в крестцово-копчиковой границе (типы ассимиляций)
Боковые клиновидные позвонки и полупозвонкиБоковые клиновидные позвонки и полупозвонки относятся к сравнительно нередкому виду врожденных аномалий развития позвоночника и являются одной из причин возникновения врожденного сколиоза. Встречаются также задние клиновидные позвонки, которые ведут к развитию кифотической деформации позвоночника. Боковые клиновидные полупозвонки наблюдаются в любом отделе позвоночника, но чаще всего в пограничной шейно-грудной области и в поясничном отделе. Типичный клиновидный полупозвонок состоит из полутела с поперечным отростком и полудужки. В грудном отделе позвоночника полупозвонок несет добавочное ребро.
Встречаются одиночные, двойные и множественные полупозвонки. В последнем случае речь уже идет о широком нарушении сегментации. Если два полупозвонка располагаются с противоположных сторон и лежат на разной высоте (через 2-3 нормальных позвонка) их называют альтернирующими.
Когда тело позвонка оказывается состоящим из двух клиновидных половин, сходящихся вершинами, говорят о бабочковидной аномалии развития.
Изредка встречаются двойные и даже тройные односторонние боковые полупозвонки. Однако выявление при рентгенографии лишь одного клиновидного полупозвонка еще не свидетельствует о том, что в позвоночнике не имеется второго полупозвонка. Изучение макропрепаратов позвоночника с наличием клиновидных полу позвонков показывает, что якобы односторонний полунозвонок, определяемый по рентгенограмме, на самом деле оказывается альтернирующим - второй полупозвонок может быть представлен лишь частью дужки. Поэтому в ряде случаев при изучении прямой рентгенограммы наличие полупозвонка можно заподозрить только по косвенным признакам, например па асимметричному положению и неодинаковому количеству поперечных отростков и ребер с обеих сторон.
Большой практический интерес имеет изучение динамики искривления позвоночника в процессе роста при различных соотношениях клиновидных полупозвонков. В одних случаях при наличии клиновидного полупозвонка развивается локальная непрогрессирующая форма сколиоза, в других, наоборот, искривление позвоночника бывает значительным.
Как известно, рост позвонков в высоту осуществляется за счет эпифизарных пластинок, прилежащих к верхней и нижней поверхностям тел позвонков. Естественно предположить, что каждый клиновидный полупозвонок также имеет две эпифизирных пластинки, расположенные в силу локализации полупозвонка с одной стороны, - позвоночника. Следовательно, рост последнего с этой стороны должен происходить быстрее, чем с другой стороны. В то же время, поскольку при альтернирующих полупозвонках общее число эпифизарных пластинок с обеих сторон позвоночника одинаковое, деформация последнего (при близко расположенных альтернирующих полу позвонках) вследствие компенсации носит ограниченный, локальный характер. Дисплазию которого многие авторы относят к наиболее тяжелой группе аномалий развития позвоночника.
Однако, если клиновидный полупозвонок не блокирован или, что еще хуже, имеется два односторонних позвонка, создаются условия для прогрессирования деформации, поскольку на выпуклой стороне искривления оказываются дополнительные эпифизарные пластинки. Такой изолированный полупозвонок в отличие от блокированного И. А. Мовшович определяет как «активный». Наличие «активного» полупозвонка, обуславливающего прогрессирование деформации позвоночника, является показанием к патогенетически обоснованному вмешательству на зонах роста полупозвонка - производству операции типа эпифизеодеза.
При динамическом изучении рентгенограмм позвоночника с клиновидными полупозвонками в ряде случаев на ранних рентгенограммах выявляется изолированный клиновидный полупозвонок, в то время как спустя несколько лет он оказывается, однако, блокированным с одним из соседних позвонков. При этом важно подчеркнуть, что синостоз возникает именно с тем позвонком, который от полупозвонка был отделен более узким межпозвонковым промежутком. Эти рентгенологические наблюдения дали основание высказать предположение, которое затем было подтверждено на морфологическом материале, о том, что в узком межпозвонковом промежутке лежит недоразвитый межпозвонковый диск с неполноценными эпифизарными ростковыми пластинками. В таких случаях, несмотря на наличие полупозвонка, число эпифизарных ростковых пластинок с обеих сторон позвоночника одинаковое, и деформация последнего заметно не прогрессирует.
В то же время наличие «активного» полупозвонка может обусловить развитие выраженной деформации позвоночника. Иллюстрацией сказанного служит наблюдение, касающееся девочки 13 лет, у которой в раннем детстве появился левосторонний грудо-поясничный прогрессирующий сколиоз, достигший к 12-летнему возрасту IV степени с дугой искривления позвоночника в 90°. При рентгенологическом исследований обнаружен клиновидный X и бабочковидный XI грудные позвонки и spina bifida V поясничного позвонка.
Изучение макропрепарата позвоночника больной (она погибла от причины, не связанной с основным заболеванием) показало, что межпозвонковое пространство между телами X и XI грудных позвонков на выпуклой стороне имеет такую же высоту, как нижележащие пространства, а на вогнутой стороне межпозвонковое пространство не выражено.
При гистологическом исследовании: межпозвонкового диска и прилежащих к нему участков тел X и XI грудных позвонков установлено, что на вогнутой стороне фиброзное кольцо практически не выражено, а ростковые хрящевые эпифизарные пластинки истончены. На выпуклой стороне искривления колончатое строение хряща чередуются с участками скопления хрящевых клеток в виде округлых образований. На вогнутой же стороне хрящевые клетки расположены в основном в виде тонкого слоя, причем на некоторых участках этот слой прерывается и отдельные хрящевые клетки расположены здесь изолированно. Помимо того, на вогнутой стороне отмечается истончение замыкательной костной пластинки и нарушение ее непрерывности.
Полученные данные свидетельствуют о неполноценности межпозвонкового диска (в том числе ростковых эпифизарных хрящевых пластинок) на вогнутой стороне искривления, причем эти изменения носят врожденный характер.
Таким образом, при изучении рентгенограмм позвоночника следует обращать особое внимание на межпозвонковые промежутки непосредственно выше и ниже клиновидного полупозвонка, и если одно из пространств значительно уже другого, можно предположить, что это «неактивный» полупозвонок и что в дальнейшем именно здесь наступит синостоз с ближайшим к нему позвонком.
Вместе с тем нельзя думать, что прогрессировать врожденного сколиоза при наличии клиновидного полупозвонка связано только с соотношением числа эпифизарных ростковых пластинок на обеих сторонах позвоночника. Несомненно, процесс этот более сложный и касается он не только области расположения клиновидного полупозвонка, правда,при «активном» иолу позвонке дуга искривления позвоночника имеет меньший радиус кривизны (более крутая), чем при идиопатическом сколиозе.
По-видимому, «активный» полупозвонок сочетается с каким-то другим фактором, обусловливающим нарушение роста целого сегмента позвоночника.
Относительно часто клиновидные позвонки и полупозвонки сочетаются с другими аномалиями развития позвоночника, в частности с нарушением сегментации в более широких масштабах. Эта аномалия относится к раннему периоду эмбриогенеза.
Согласно исследованиям Broman, Keyes и Compere, Bradford и Spur-ling, у человеческого эмбриона 5 недель клетки, окружающие хорду, разделяются межсегментарными артериями на сегменты - склеротомы.. В дальнейшем клетки склеротомов, располагающиеся вблизи межсегментарных артерий, дифференцируются в позвонок, а удаленные от них - в межпозвоночный диск. Это приводит к тому, что происходит пересегментировка позвонков - если на более ранней стадии развития межсегментарные артерии разделяли склеротомы, то в дальнейшем они соответствуют середине тела позвонка.
Именно к этой стадии эмбрионального развития, по-видимому, и относятся аномалии сегментации. По тем или иным причинам (например, вследствие нарушения формирования сосудистой системы позвоночника) пересегментировка позвонков происходит не «по горизонтали», а по косой плоскости.
Таким образом формируется сегмент позвоночника, состоящий из наклоненных позвонков и заканчивающийся клиновидными полупозвонками. Обычно такая аномалия развития позвоночника не ведет к значительной деформации его, поскольку при нарушении сегментации происходит, по-видимому, равномерное распределение ростковых элементов с обеих сторон позвоночника.
Spina bifida anterior et posteriorБольшую группу врожденных аномалий развития позвоночника составляют передняя и особенно задняя расщелины позвонка - spina bifida anterior и spina bifida posterior. Прежде чем излагать вопросы, связанные с этими аномалиями развития, следует напомнить, что позвонок -в своем развитии проходит 3 стадии: перепончатую, хрящевую и костную, причем оссификадия его происходит, согласно данным большинства авторов, из трех ядер - одного в теле и двух в дужке. К моменту рождения ребенка еще не происходит слияния ядер оссификации.
По мнению большинства авторов, синостоз ядер окостенения в области основания остистого отростка (т. е. закрытие spina bifida) наступает к 3 годам. Однако Б. Г. Михайловский указывает, что в некоторых случаях слияние этих ядер в пояснично-крестцовой области затягивается до 12 - 13 лет.
Большая частота spina bifida posterior в этой области послужила основанием для некоторых авторов рассматривать ее не как аномалию развития позвоночника, а как вариант нормы.
Неполное заращение дужек I крестцового позвонка наблюдается, по С. А. Рейнбергу, в 30-35% случаев, а в 3-5% случаев крестцовый канал остается сзади открытым - spina bifida sacralis totalis.
О происхождении расщелин позвонка имеются различные точки зрения. Одна группа авторов полагает, что первичным в механизме возникновения spina bifida является порок развития медуллярной трубки, другая группа авторов считает, что первичным является порок развития мезобласта или позвоночника в более позднем периоде развития зародыша. Вместе с тем генез spina bifida до сих пор остается неясным.
Передняя и задняя расщелины позвонка могут проходить по срединной линии, а также располагаться асимметрично. В ряде случаев щель располагается косо. Нередко концы незаращенной дужки вдавливаются в просвет позвоночного канала и вызывают компрессию дурального мешка. В области незаращенных дужек позвонков отмечаются различные патологические образования в виде плотных фиброзных тяжей, хрящевой ткани, фибром, фиброзного изменения паутинной оболочки, спаек между корешками. Указанные образования могут явиться основой, даже при spina bifida occulta (скрытой), для развития болевого синдрома, который протекает по типу пояснично-крестцового радикулита.
Рахишизис - одновременное незаращение тела и дужки позвонка. Эта аномалия развития чаще всего встречается в поясничном отделе позвоночника и обычно комбинируется с другими неправильностями развития позвонков. Если расщепление позвонков происходит по срединной линии, то деформация позвоночника может быть незначительной или вовсе не выражена. Однако при асимметричном и косом расположении щели в сочетании с другими аномалиями развития этих позвонков (например, односторонней микроспондилией половины позвонка, аномалией суставных отростков) развивается выраженная деформация позвоночника.
Аномалии суставных отростковБольшую главу врожденных аномалий развития позвоночника составляют аномалии суставных отростков пояснично-крестцовой области. И. Л. Тагер и В. Ф. Куприянов приводят следующие разновидности их:
отсутствие суставных отростков и т. п.
Авторы полагают, что аномальные суставные отростки, в силу своей функциональной неполноценности, механически или рефлекторно могут вызывать нарушение статического равновесия позвоночника. Аналогичная мысль высказывается и рядом других авторов, которые связывают аномалии суставных отростков с развитием сколиоза. Однако наблюдения показывают, что аномалии суставных отростков не могут считаться безусловной причиной деформации позвоночника. Вместе с тем при наличии других факторов неправильности развития суставных отростков могут усугубить условия, ведущие, как пишет Г. И. Турнер, к нарушению параллелизма основных опорных площадей и соответственно влияющих на равновесие и вызывающих развитие деформации позвоночника.
Аномалии развития суставных отростков, так же как и другие аномалии пояснично-крестцовой области, часто ставят в связь с появляющимися поясничными болями. Такая связь действительно логична, поскольку неправильное врожденное соотношение суставных фасеток способствует развитию явлений деформирующего спондил артроза в более ранний период, чем это может иметь место при нормальных суставных отростках. II совершенно справедливо поэтому замечание С. А.
Рейнберга о том, что для возникновения пояснично-крестпрвых болей важна не анатомия сама по себе, т. е. не анатомия должна оцениваться как непосредственная причина возникновения болей, а осложнение аномалии приобретенным вторичным патологическим процессом, чаще всего деформирующим спондилартрозом.
ОртСпондилолизК аномалиям развития позвоночника относят также большую часть случаев спондилолиза, который может быть односторонним или двусторонним. При спондилолизе отмечается несращение дужки в межсуставной области. Вследствие этого при двустороннем спондилолизе задняя часть дужки с нижними суставными отростками позвонка оказывается отделенной от ножек дужки с верхними суставными отростками. Передний и задний отделы дужки соединены при этом лишь хрящевой тканью.
Двусторонний спондилолиз является патологической основой для соскальзывания тела позвонка с передним отделом дужки, несущим верхние суставные отростки, с нижележащего тела позвонка - возникает спондилолистез.
К аномалиям развития позвоночника относятся также платиспондилия и брахиспондилия.
В тему аномалий
https://www.youtube.com/channel/UCBGxoBUOqUT_bFhSeUgtWEw
Спасибо Людмила Григорьевна!
Пожалуйста))
https://www.youtube.com/channel/UCBGxoBUOqUT_bFhSeUgtWEw
Она ещё яблочко предлагает. Наверное тоже непростое...
Неоднозначно всё
ВРОЖДЕННАЯ ПАТОЛОГИЯ
Отклонения от нормального формирования позвоночного столба весьма разнообразны и встречаются относительно часто. В зависимости от степени выраженности и тяжести вызываемых ими нарушений функций позвоночника и других отделов опорно-двигательного аппарата, эти отклонения подразделяются на варианты развития (не сопровождающиеся функциональными нарушениями), аномалии развития и уродства. Наиболее распространены такие виды вариантов развития позвоночника, как избыточная выраженность processus mamillaris и processus accessorius поперечных и суставных отростков поясничных позвонков и spina bifida posterior occulta. По данным ряда авторов, эти варианты с равной частотой встречаются как при различных деформациях позвоночника и проявлениях миелодисплазии, так и у практически здоровых людей.
Аномалии развития компонентов позвоночного столба разделяются на аномалии развития тел позвонков, задних их отделов, межпозвонковых дисков и аномалии численности позвонков.
АНОМАЛИИ РАЗВИТИЯ ТЕЛ ПОЗВОНКОВ
Тела шейных позвонков состоят из двух половин – правой и левой; тела грудных и поясничных позвонков – из четырех частей: двух вентральных и двух дорсальных. Слияние их происходит на последних этапах антенатального развития. Аномалии развития тел позвонков могут являться следствием двух видов патологии энхондрального формирования: недоразвития или даже полной агенезии одной или двух частей тела, либо неслияния их между собой. В результате первого вида нарушения формирования тел позвонков происходит образование клиновидных позвонков и полупозвонков, первые из которых являются следствием недоразвития части тела, вторые – полной ее агенезии. Диспластический процесс в обоих случаях захватывает две части тел поясничных и грудных позвонков (обе боковые или обе вентральные). Случаев недоразвития или агенезии двух дорсальных частей описано не было. Результатом второго вида нарушения формирования тел позвонков (неслияния отдельных его частей между собой) является spina bifida anterior – неслияние правой и левой половин тела позвонка при нормальном соединении передней и задней частей каждой из половин. Выраженность дисплазии может колебаться в широких пределах (от полной разъединенности половинок тела позвонка до сохранения только небольшого углубления по его вентральной поверхности). Умеренно выраженное неслияние, распространяющееся от вентральной поверхности в дорсальном направлении на глубину не более 1/2 сагиттального размера тела позвонка, обозначается термином «бабочковидный позвонок», полная разъединенность правой и левой половин – термином «spina bifida anterior totalis».
Рентгенологические признаки боковых полупозвонков и глубокой spina bifida anterior: в первом случае на задних рентгенограммах выявляется только одна половина тела позвонка, а пространство, соответствующее должному расположению второй его половины, выполнено частично телами верхнего и нижнего, смежных с аномальным, позвонков, частично изображением связанных с ними межпозвоночных дисков.
Рентгенологическим признаком неслияния правой и левой половин тела позвонка на значительном протяжении является вертикальная полоска просветления по средней линии тела позвонка на задних рентгенограммах. Высота обеих половин тела позвонка может быть как одинаковой, так и различной. Это зависит от того, имеется ли, кроме spina bifida anterior, отставание в развитии одной из половинок тела позвонка или нет. Задний отдел аномального позвонка прослеживается полностью. Этими же рентгенологическими признаками проявляется тотальная spina bifida anterior, частичное расщепление тела позвонка, и достоверное разграничение этих двух состояний возможно только в том случае, когда первое из них сочетается с разнонаправленным листезом разъединенных половинок тела позвонка. Признаками такого спондилолистеза является выступание наружных контуров тела аномального позвонка кнаружи от линии, которая соединяет центральные отделы боковых поверхностей тел выше– и нижележащего позвонка, а также ширина центрального диастаза более двух миллиметров. Легкая степень такой аномалии развития проявляется на рентгенограммах наличием плавно очерченных углублений в центральных отделах краниальной и каудальной поверхности тела позвонка, большей или меньшей степени выраженности.
Задние полупозвонки лучше всего выявляются на рентгенограммах, произведенных в боковой проекции, и характеризуются рентгенологическими признаками, сходными с признаками боковых полупозвонков. При рентгенанатомическом анализе выявляется только задняя половина тела аномального позвонка, а пространство, соответствующее нормальному расположению его переднего отдела, выполнено телами смежных с аномальным позвонков, разделенных полосой просветления, являющейся отображением межпозвоночного диска. Высота комплектного заднего полупозвонка может равняться высоте тел смежных с ним позвонков, но, как правило, она намного ниже. Кзади от тени полупозвонка отмечается изображение обеих половин дуг с двумя парами верхних и нижних суставных отростков и остистым отростком. Рентгенодиагностика задних полупозвонков представляет трудности в связи со схожестью характеризующих его признаков с рентгенологической картиной туберкулезного спондилита, а также доброкачественных и злокачественных опухолей и других деструктивных процессов. Наличие четкой и ровной замыкающей пластинки по переднему контуру тела полупозвонка является основным отличительным признаком аномалии развития.
Врожденные клиновидные позвонки, как правило, образуются в результате неравномерности развития правой и левой половин тела позвонка, поэтому возникающая при этом деформация ориентирована во фронтальной плоскости и выявляется на рентгенограммах, произведенных в задней проекции. Рентгенодиагностика врожденных клиновидных позвонков с сопутствующей spina bifida anterior не представляет трудностей, так как имеется ее четкая рентгенологическая семиотика.
К числу аномалий развития передних отделов позвонков относятся аномалии развития зуба II шейного позвонка; выделяют пять вариантов нарушения его развития: неслияние зуба с телом II шейного позвонка, обозначаемое термином «os odontoideum», неслияние верхушки отростка с самим отростком, обозначаемое термином «ossiculum terminalae», а также три варианта агенезии – средних отделов зуба, апикального его отдела и всего отростка целиком. Наибольшую клиническую значимость имеют первый и последний из названных вариантов аномалий; первый – как создающий условия для острого или постепенного листеза зуба, второй – как создающий условия для развития нестабильности верхнешейного отдела позвоночника. Оба эти состояния часто сопровождаются неврологическими расстройствами, выраженными в большей или меньшей степени.
АНОМАЛИИ РАЗВИТИЯ ЗАДНИХ ОТДЕЛОВ ПОЗВОНКОВ
К основным видам аномалий развития дуг позвонков относятся несращение правой и левой их половин (spina bifida posterior), тотальная или частичная конкресценция дуг смежных позвонков и неравномерность развития парных суставных отростков. Spina bifida posterior может являться следствием двух различных видов нарушения процесса формирования дуги – простого несращения нормально развитых ее половин и более или менее выраженной агенезии центральных ее отделов. Первый из этих видов, который обозначается термином «spina bifida posterior occulta», представляет собой скорее вариант, чем аномалию развития, а второй является истинной аномалией.
Рентгенологический диагноз spina bifida posterior occulta достоверно может быть установлен в грудном и верхнепоясничном отделе позвоночника у детей старше четырех лет, в нижнепоясничном и верхнекрестцовом – только лишь после 12 лет, т. е. по истечении последнего физиологического срока слияния правой и левой половин дуги. Диагноз spina bifida posterior вследствие частичной агенезии центральных отделов дуги возрастных ограничений иметь не будет, а рентгенологическим признаком данной аномалии развития является ширина диастаза между половинами дуги, превышающая 2 мм.
Тотальная конкресценция задних отделов смежных позвонков проявляется на рентгенограммах, выполненных в задней проекции, отсутствием промежутков между обращенными друг к другу контурами смежных дуг, а также отсутствием рентгеновских суставных щелей межпозвонковых суставов. Подобными признаками проявляется и односторонняя конкресценция, однако с той разницей, что межпозвоночная и суставная щели межпозвонкового сустава не прослеживаются только с одной (правой или левой) стороны.
Наибольшие трудности для диагностики представляет изолированная конкресценция суставных отростков. Заключение об отсутствии рентгеновской суставной щели одного или нескольких межпозвонковых суставов из-за особенностей пространственной их ориентации в грудном отделе позвоночника и значительной вариабельности этой ориентации в поясничном может быть с уверенностью вынесено только на основании анализа рентгенограмм, произведенных в специальных проекциях.
Кроме названных видов конкресценции дуг наблюдается и так называемая спиралевидная. При данной патологии дуги нескольких позвонков расщеплены, одна из половин дуги каждого позвонка отклонена кверху и конкресцирована с отклоненной книзу, противоположной ей половиной дуги вышележащего позвонка, а вторая, соответственно, отклонена книзу и конкресцирована с противоположной ей дугой нижележащего позвонка.
Асимметрия развития парных суставных отростков отмечается в основном в нижнепоясничном и I крестцовом позвонках. К группе аномалий она относится потому, что разновеликая высота правого и левого суставных отростков создает биомеханические предпосылки для развития бокового искривления поясничного отдела позвоночника.
АНОМАЛИИ РАЗВИТИЯ МЕЖПОЗВОНКОВЫХ ДИСКОВ
К классическим видам аномалии развития межпозвонковых дисков относится их гипоплазия или даже полная аплазия с развитием конкресценции тел смежных позвонков. Рентгенодиагностика гипоплазии основывается на выявлении равномерного снижения высоты одного или нескольких межпозвоночных пространств, при отсутствии рентгеноанатомических и рентгенофункциональных признаков дегенеративно-дистрофического поражения межпозвоночных дисков и признаков деструкции в телах позвонков. При полной аплазии диска и конкресценции тел позвонков (нарушение сегментации позвоночника) возникает необходимость дифференциальной диагностики с исходами воспалительных процессов. Признаками, позволяющими отдифференцировать эти патологические состояния, являются нормальная высота тел позвонков при врожденной их конкресценции и наличие ровной, интенсивной поперечной полоски (или полосок) на границе двух смежных тел позвонков, представляющей собой отображение их замыкающих пластинок.
К числу отклонений от естественного развития дисково-связочного аппарата позвоночника относится и повышенная растяжимость, создающая состояние нестабильности двигательных сегментов. Такое состояние мягкотканых компонентов позвоночного столба может встречаться как в изолированном виде, так и при некоторых врожденных системных заболеваниях скелета.
АНОМАЛИИ ЧИСЛЕННОСТИ ПОЗВОНКОВ
Аномалия численности позвонков выражается в увеличении или уменьшении их числа в том или ином отделе позвоночника и в сохранении разъединенности крестцовых позвонков. Увеличение (или уменьшение) числа позвонков шейного, грудного и поясничного отделов позвоночника может быть следствием либо приобретения одним или несколькими позвонками одного отдела особенностей анатомического строения позвонков смежного с ним другого отдела, либо формирования добавочных (сверхкомплектных) позвонков, которые, как правило, являются полупозвонками и характеризуются теми же рентгенологическими признаками, что и комплектные врожденные полупозвонки.
Установление факта увеличения или уменьшения числа поясничных позвонков за счет люмбализации SI или сакрализации Lv при анализе рентгенограмм не представляет особых трудностей. На снимке хорошо видны выраженные отличия форм и размеров боковых отделов дуг, свойственных в норме поясничным и крестцовым позвонкам. Изменение числа поясничных позвонков вследствие люмбализации Т12 или торакализации L1, как правило, определяется на основании выявляющегося при рентгеноанатомическом анализе уменьшения или увеличения количества ребер.
ВРОЖДЕННАЯ ПАТОЛОГИЯ ПОЗВОНОЧНИКА
Пороки развития позвоночника встречаются на всем его протяжении и делятся на пороки развития осевого скелета (позвонки, ребра) и нарушения развития спинного мозга в комбинации с аномалиями осевого скелета. Оба вида патологии всегда сопровождаются ограничением или значительным нарушением функции позвоночника и нередко обусловливают отклонения в деятельности других звеньев опорно-двигательного аппарата и внутренних органов.
ПОРОКИ РАЗВИТИЯ ОСЕВОГО СКЕЛЕТА
Клиника вертебрального порока не всегда одинакова при однотипных анатомических вариантах. Нередко пациент и не предполагает наличие врожденной аномалии, и она проявляет себя в процессе жизнедеятельности, иногда даже в зрелом возрасте. Примером удивительно разной экспрессии может служить очень часто распространенный вариант порока – полупозвонок. У части больных его наличие приводит к значительной деформации позвоночника в первые годы жизни, а у других – проявляет себя только при бурном росте в пубертатный период или случайно выявляется при исследовании позвоночника в связи с признаками остеохондроза у взрослых.
Подавляющее большинство пороков позвоночника приводит к его искривлению во фронтальной или сагиттальной плоскостях, образуя врожденные сколиозы и кифозы. Обычно в основе этих деформаций лежат грубые врожденные анатомические изменения позвонков, а их максимум приходится на вершину основной дуги. В этом заключается одно из ведущих отличий врожденных сколиозов (кифозов) от диспластических, при которых умеренно выраженные отклонения развития позвонков находятся вне основной дуги, а сама деформация обычно развивается у детей старшего возраста на фоне миелодисплазии или дизрафического статуса.
В настоящей главе рассматриваются только пороки позвоночника, возникающие на ранних этапах формирования осевого скелета и в процессе его развития и образующие вершину дуги деформации. Диспластические варианты развития, которые рассматриваются как фетопатии, у части больных могут комбинироваться с пороками развития осевого скелета, осложняя или видоизменяя их течение.
Определить частоту возникновения пороков позвоночника довольно трудно, так как некоторые из них протекают скрытно и выявляются в различные возрастные периоды. Ориентировочное представление о частоте вертебральных пороков можно получить из статистики сколиозов. Врожденные пороки развития позвоночника обнаруживаются примерно у 11 % всех амбулаторных больных, обратившихся по поводу сколиотической деформации, а среди стационарных больных врожденные пороки позвоночника лежали в основе деформации у 2,4 % больных.
Наличие или отсутствие компенсации деформации можно внести в развернутый диагноз при выполнении рентгенограммы в положении стоя с отвесом.
Этиология вертебральных пороков до конца не выяснена. Имеется достаточно много данных о воздействии вредных физических, химических и биологических факторов, которые, действуя на организм плода в тератогенный терминационный период (для осевого скелета он приходится на 5-10-ю недели эмбриональной жизни), могут вызвать отклонение в развитии отдельных сегментов или позвоночника в целом.
Проводя тщательный опрос родителей, удалось выяснить, что около 17 % матерей страдали патологическими нарушениями беременности (угрожающий выкидыш, токсикоз I половины беременности), 14 % болели инфекционными, преимущественно вирусными, заболеваниями на протяжении первых 3 месяцев беременности, 20 % указывают на вредные химические и физические факторы, действовавшие в первые недели беременности.
В литературе имеются сведения о наследовании пороков развития позвоночника, но эти показатели, видимо, значительно занижены, так как основываются исключительно на анамнестических данных.
Прогноз при врожденных пороках позвоночника второго вытягивания
Обычно только в старшем возрасте родители или врач впервые замечают деформацию позвоночника, но в последнее время в связи с ростом культуры населения и улучшением методов обследования врожденные патологические нарушения позвоночника стали распознавать раньше. Нет сомнений, что позднее выявление порока связано с незаметным течением заболевания у некоторых больных в первые годы жизни и появлением прогрессирующей деформации позвоночника только в период интенсивного роста. Уже по тому, что деформация появляется у детей, ранее считавшихся здоровыми, можно сделать вывод о ее прогрессирующем характере.
Аномалии развития позвоночника считаются одной из главных причин его тяжелых ортопедических заболеваний у взрослых (остеохондроз, спондилез, спондилоартроз и т. п.), даже если эти аномалии не вызывают деформаций позвоночника (34,3 % взрослых больных с врожденными аномалиями). Многолетние клинические наблюдения подтверждают, что непрогрессирующие деформации позвоночника, вызванные пороками развития, встречаются крайне редко. Прогресс деформации происходит практически без исключения у всех больных, но у 50–60 % он заканчивается формированием тяжелых сколиозов и кифосколиозов, а у остальных останавливается в пределах I–II степени. Для течения врожденных деформаций характерным является не отсутствие прогресса, а медленное развитие сколиотической дуги на протяжении всего периода роста с некоторым увеличением темпов в возрасте 5–7 лет и на фоне полового созревания. При врожденных сколиозах отмечается прогрессирование вторичной (компенсаторной) дуги, которое связано с наличием диспластических признаков. В этих случаях сочетания врожденного и диспластического сколиозов, особенности деформации и прогрессирования были иными, чем в вариантах «чистых» врожденных сколиозов.
В практике приходится встречаться с различной комбинацией пороков развития позвоночника. У таких больных необходимо определить роль каждого аномального позвонка в генезе деформации и достаточно четко представлять синергическое (или антагонистическое) влияние соседствующих пороков.
Тщательный анализ спондилограммы с большой вероятностью дает возможность предсказать характер деформации и течение заболевания. Только темпы прогресса и тяжесть окончательного искривления позвоночника удается предвидеть не всегда. При любых вариантах вертебральных аномалий необходимо проводить прогнозирование вида деформации и ее прогресса.
В каждой группе пороков позвоночника можно выделить варианты аномалий, которые не прогрессируют или дают очень небольшую дугу на протяжении многих лет жизни в пределах деформации I, реже – II степени. В группе нарушения образования позвонков (односторонний полный и неполный дефекты) деформация, как правило, не возникает при наличии неактивных позвонков.
Понятие активности позвонка было введено А. И. Мовшовичем, считавшим, что деформация должна прогрессировать, если в ее основе лежит полупозвонок, имеющий две хорошо сформированные эпифизарные пластинки. Так, клиновидные позвонки и полупозвонки с рудиментарными зонами роста или же при наличии костного блока между порочными и контактными с ними позвонками не должны приводить к асимметрии роста и прогрессированию.
Непрогрессирующие деформации также отмечаются при альтернирующих дефектах образования с равномерно развитыми противостоящими полупозвонками или клиновидными позвонками, обычно такие пороки возникают в связи с неправильным слиянием парных закладок, из-за чего на разных уровнях позвоночного столба формируются противостоящие полупозвонки. Отсутствие прогрессирования или очень медленное и незначительное нарастание дуги может быть в случае сочетания активного полупозвонка с одной стороны с двумя противостоящими неактивными полупозвонками или клиновидными позвонками.
В группе больных с нарушениями сегментации непрогрессирующие деформации встречаются достаточно редко. Благоприятный прогноз может иметь место при конкресценции 2–3 ребер кпереди от средней подмышечной линии. Если блокировано большее количество ребер, то высказывать какие-либо предположения трудно, такие больные нуждаются в осмотре врача не менее одного раза в год. Альтернирующие варианты нарушения сегментации с блокированием одноименных отделов позвонков или ребер и на одинаковом, но небольшом протяжении не приводят к выраженным деформациям позвоночника. Такое сочетание пороков обусловливает формирование крутых и коротких дуг, уравновешивающих друг друга. Одним из вариантов симметричного блока является двусторонняя сакрализация, которая не приводит к сколиотической деформации.
АНОМАЛИИ РАЗВИТИЯ ТЕЛ ПОЗВОНКОВ
Тела шейных позвонков состоят из двух половин – правой и левой; тела грудных и поясничных позвонков – из четырех частей: двух вентральных и двух дорсальных. Слияние их происходит на последних этапах антенатального развития. Аномалии развития тел позвонков могут являться следствием двух видов патологии энхондрального формирования: недоразвития или даже полной агенезии одной или двух частей тела, либо неслияния их между собой. В результате первого вида нарушения формирования тел позвонков происходит образование клиновидных позвонков и полупозвонков, первые из которых являются следствием недоразвития части тела, вторые – полной ее агенезии. Диспластический процесс в обоих случаях захватывает две части тел поясничных и грудных позвонков (обе боковые или обе вентральные). Случаев недоразвития или агенезии двух дорсальных частей описано не было. Результатом второго вида нарушения формирования тел позвонков (неслияния отдельных его частей между собой) является spina bifida anterior – неслияние правой и левой половин тела позвонка при нормальном соединении передней и задней частей каждой из половин. Выраженность дисплазии может колебаться в широких пределах (от полной разъединенности половинок тела позвонка до сохранения только небольшого углубления по его вентральной поверхности). Умеренно выраженное неслияние, распространяющееся от вентральной поверхности в дорсальном направлении на глубину не более 1/2 сагиттального размера тела позвонка, обозначается термином «бабочковидный позвонок», полная разъединенность правой и левой половин – термином «spina bifida anterior totalis».
Рентгенологические признаки боковых полупозвонков и глубокой spina bifida anterior: в первом случае на задних рентгенограммах выявляется только одна половина тела позвонка, а пространство, соответствующее должному расположению второй его половины, выполнено частично телами верхнего и нижнего, смежных с аномальным, позвонков, частично изображением связанных с ними межпозвоночных дисков.
Рентгенологическим признаком неслияния правой и левой половин тела позвонка на значительном протяжении является вертикальная полоска просветления по средней линии тела позвонка на задних рентгенограммах. Высота обеих половин тела позвонка может быть как одинаковой, так и различной. Это зависит от того, имеется ли, кроме spina bifida anterior, отставание в развитии одной из половинок тела позвонка или нет. Задний отдел аномального позвонка прослеживается полностью. Этими же рентгенологическими признаками проявляется тотальная spina bifida anterior, частичное расщепление тела позвонка, и достоверное разграничение этих двух состояний возможно только в том случае, когда первое из них сочетается с разнонаправленным листезом разъединенных половинок тела позвонка. Признаками такого спондилолистеза является выступание наружных контуров тела аномального позвонка кнаружи от линии, которая соединяет центральные отделы боковых поверхностей тел выше– и нижележащего позвонка, а также ширина центрального диастаза более двух миллиметров. Легкая степень такой аномалии развития проявляется на рентгенограммах наличием плавно очерченных углублений в центральных отделах краниальной и каудальной поверхности тела позвонка, большей или меньшей степени выраженности.
Задние полупозвонки лучше всего выявляются на рентгенограммах, произведенных в боковой проекции, и характеризуются рентгенологическими признаками, сходными с признаками боковых полупозвонков. При рентгенанатомическом анализе выявляется только задняя половина тела аномального позвонка, а пространство, соответствующее нормальному расположению его переднего отдела, выполнено телами смежных с аномальным позвонков, разделенных полосой просветления, являющейся отображением межпозвоночного диска. Высота комплектного заднего полупозвонка может равняться высоте тел смежных с ним позвонков, но, как правило, она намного ниже. Кзади от тени полупозвонка отмечается изображение обеих половин дуг с двумя парами верхних и нижних суставных отростков и остистым отростком. Рентгенодиагностика задних полупозвонков представляет трудности в связи со схожестью характеризующих его признаков с рентгенологической картиной туберкулезного спондилита, а также доброкачественных и злокачественных опухолей и других деструктивных процессов. Наличие четкой и ровной замыкающей пластинки по переднему контуру тела полупозвонка является основным отличительным признаком аномалии развития.
Врожденные клиновидные позвонки, как правило, образуются в результате неравномерности развития правой и левой половин тела позвонка, поэтому возникающая при этом деформация ориентирована во фронтальной плоскости и выявляется на рентгенограммах, произведенных в задней проекции. Рентгенодиагностика врожденных клиновидных позвонков с сопутствующей spina bifida anterior не представляет трудностей, так как имеется ее четкая рентгенологическая семиотика.
К числу аномалий развития передних отделов позвонков относятся аномалии развития зуба II шейного позвонка; выделяют пять вариантов нарушения его развития: неслияние зуба с телом II шейного позвонка, обозначаемое термином «os odontoideum», неслияние верхушки отростка с самим отростком, обозначаемое термином «ossiculum terminalae», а также три варианта агенезии – средних отделов зуба, апикального его отдела и всего отростка целиком. Наибольшую клиническую значимость имеют первый и последний из названных вариантов аномалий; первый – как создающий условия для острого или постепенного листеза зуба, второй – как создающий условия для развития нестабильности верхнешейного отдела позвоночника. Оба эти состояния часто сопровождаются неврологическими расстройствами, выраженными в большей или меньшей степени.
АНОМАЛИИ РАЗВИТИЯ ЗАДНИХ ОТДЕЛОВ ПОЗВОНКОВ
К основным видам аномалий развития дуг позвонков относятся несращение правой и левой их половин (spina bifida posterior), тотальная или частичная конкресценция дуг смежных позвонков и неравномерность развития парных суставных отростков. Spina bifida posterior может являться следствием двух различных видов нарушения процесса формирования дуги – простого несращения нормально развитых ее половин и более или менее выраженной агенезии центральных ее отделов. Первый из этих видов, который обозначается термином «spina bifida posterior occulta», представляет собой скорее вариант, чем аномалию развития, а второй является истинной аномалией.
Рентгенологический диагноз spina bifida posterior occulta достоверно может быть установлен в грудном и верхнепоясничном отделе позвоночника у детей старше четырех лет, в нижнепоясничном и верхнекрестцовом – только лишь после 12 лет, т. е. по истечении последнего физиологического срока слияния правой и левой половин дуги. Диагноз spina bifida posterior вследствие частичной агенезии центральных отделов дуги возрастных ограничений иметь не будет, а рентгенологическим признаком данной аномалии развития является ширина диастаза между половинами дуги, превышающая 2 мм.
Тотальная конкресценция задних отделов смежных позвонков проявляется на рентгенограммах, выполненных в задней проекции, отсутствием промежутков между обращенными друг к другу контурами смежных дуг, а также отсутствием рентгеновских суставных щелей межпозвонковых суставов. Подобными признаками проявляется и односторонняя конкресценция, однако с той разницей, что межпозвоночная и суставная щели межпозвонкового сустава не прослеживаются только с одной (правой или левой) стороны.
Наибольшие трудности для диагностики представляет изолированная конкресценция суставных отростков. Заключение об отсутствии рентгеновской суставной щели одного или нескольких межпозвонковых суставов из-за особенностей пространственной их ориентации в грудном отделе позвоночника и значительной вариабельности этой ориентации в поясничном может быть с уверенностью вынесено только на основании анализа рентгенограмм, произведенных в специальных проекциях.
Кроме названных видов конкресценции дуг наблюдается и так называемая спиралевидная. При данной патологии дуги нескольких позвонков расщеплены, одна из половин дуги каждого позвонка отклонена кверху и конкресцирована с отклоненной книзу, противоположной ей половиной дуги вышележащего позвонка, а вторая, соответственно, отклонена книзу и конкресцирована с противоположной ей дугой нижележащего позвонка.
Асимметрия развития парных суставных отростков отмечается в основном в нижнепоясничном и I крестцовом позвонках. К группе аномалий она относится потому, что разновеликая высота правого и левого суставных отростков создает биомеханические предпосылки для развития бокового искривления поясничного отдела позвоночника.
АНОМАЛИИ РАЗВИТИЯ МЕЖПОЗВОНКОВЫХ ДИСКОВ
К классическим видам аномалии развития межпозвонковых дисков относится их гипоплазия или даже полная аплазия с развитием конкресценции тел смежных позвонков. Рентгенодиагностика гипоплазии основывается на выявлении равномерного снижения высоты одного или нескольких межпозвоночных пространств, при отсутствии рентгеноанатомических и рентгенофункциональных признаков дегенеративно-дистрофического поражения межпозвоночных дисков и признаков деструкции в телах позвонков. При полной аплазии диска и конкресценции тел позвонков (нарушение сегментации позвоночника) возникает необходимость дифференциальной диагностики с исходами воспалительных процессов. Признаками, позволяющими отдифференцировать эти патологические состояния, являются нормальная высота тел позвонков при врожденной их конкресценции и наличие ровной, интенсивной поперечной полоски (или полосок) на границе двух смежных тел позвонков, представляющей собой отображение их замыкающих пластинок.
К числу отклонений от естественного развития дисково-связочного аппарата позвоночника относится и повышенная растяжимость, создающая состояние нестабильности двигательных сегментов. Такое состояние мягкотканых компонентов позвоночного столба может встречаться как в изолированном виде, так и при некоторых врожденных системных заболеваниях скелета.
АНОМАЛИИ ЧИСЛЕННОСТИ ПОЗВОНКОВ
Аномалия численности позвонков выражается в увеличении или уменьшении их числа в том или ином отделе позвоночника и в сохранении разъединенности крестцовых позвонков. Увеличение (или уменьшение) числа позвонков шейного, грудного и поясничного отделов позвоночника может быть следствием либо приобретения одним или несколькими позвонками одного отдела особенностей анатомического строения позвонков смежного с ним другого отдела, либо формирования добавочных (сверхкомплектных) позвонков, которые, как правило, являются полупозвонками и характеризуются теми же рентгенологическими признаками, что и комплектные врожденные полупозвонки.
Установление факта увеличения или уменьшения числа поясничных позвонков за счет люмбализации SI или сакрализации Lv при анализе рентгенограмм не представляет особых трудностей. На снимке хорошо видны выраженные отличия форм и размеров боковых отделов дуг, свойственных в норме поясничным и крестцовым позвонкам. Изменение числа поясничных позвонков вследствие люмбализации Т12 или торакализации L1, как правило, определяется на основании выявляющегося при рентгеноанатомическом анализе уменьшения или увеличения количества ребер.
ВРОЖДЕННАЯ ПАТОЛОГИЯ ПОЗВОНОЧНИКА
Пороки развития позвоночника встречаются на всем его протяжении и делятся на пороки развития осевого скелета (позвонки, ребра) и нарушения развития спинного мозга в комбинации с аномалиями осевого скелета. Оба вида патологии всегда сопровождаются ограничением или значительным нарушением функции позвоночника и нередко обусловливают отклонения в деятельности других звеньев опорно-двигательного аппарата и внутренних органов.
ПОРОКИ РАЗВИТИЯ ОСЕВОГО СКЕЛЕТА
Клиника вертебрального порока не всегда одинакова при однотипных анатомических вариантах. Нередко пациент и не предполагает наличие врожденной аномалии, и она проявляет себя в процессе жизнедеятельности, иногда даже в зрелом возрасте. Примером удивительно разной экспрессии может служить очень часто распространенный вариант порока – полупозвонок. У части больных его наличие приводит к значительной деформации позвоночника в первые годы жизни, а у других – проявляет себя только при бурном росте в пубертатный период или случайно выявляется при исследовании позвоночника в связи с признаками остеохондроза у взрослых.
Подавляющее большинство пороков позвоночника приводит к его искривлению во фронтальной или сагиттальной плоскостях, образуя врожденные сколиозы и кифозы. Обычно в основе этих деформаций лежат грубые врожденные анатомические изменения позвонков, а их максимум приходится на вершину основной дуги. В этом заключается одно из ведущих отличий врожденных сколиозов (кифозов) от диспластических, при которых умеренно выраженные отклонения развития позвонков находятся вне основной дуги, а сама деформация обычно развивается у детей старшего возраста на фоне миелодисплазии или дизрафического статуса.
В настоящей главе рассматриваются только пороки позвоночника, возникающие на ранних этапах формирования осевого скелета и в процессе его развития и образующие вершину дуги деформации. Диспластические варианты развития, которые рассматриваются как фетопатии, у части больных могут комбинироваться с пороками развития осевого скелета, осложняя или видоизменяя их течение.
Определить частоту возникновения пороков позвоночника довольно трудно, так как некоторые из них протекают скрытно и выявляются в различные возрастные периоды. Ориентировочное представление о частоте вертебральных пороков можно получить из статистики сколиозов. Врожденные пороки развития позвоночника обнаруживаются примерно у 11 % всех амбулаторных больных, обратившихся по поводу сколиотической деформации, а среди стационарных больных врожденные пороки позвоночника лежали в основе деформации у 2,4 % больных.
Наличие или отсутствие компенсации деформации можно внести в развернутый диагноз при выполнении рентгенограммы в положении стоя с отвесом.
Этиология вертебральных пороков до конца не выяснена. Имеется достаточно много данных о воздействии вредных физических, химических и биологических факторов, которые, действуя на организм плода в тератогенный терминационный период (для осевого скелета он приходится на 5-10-ю недели эмбриональной жизни), могут вызвать отклонение в развитии отдельных сегментов или позвоночника в целом.
Проводя тщательный опрос родителей, удалось выяснить, что около 17 % матерей страдали патологическими нарушениями беременности (угрожающий выкидыш, токсикоз I половины беременности), 14 % болели инфекционными, преимущественно вирусными, заболеваниями на протяжении первых 3 месяцев беременности, 20 % указывают на вредные химические и физические факторы, действовавшие в первые недели беременности.
В литературе имеются сведения о наследовании пороков развития позвоночника, но эти показатели, видимо, значительно занижены, так как основываются исключительно на анамнестических данных.
Прогноз при врожденных пороках позвоночника второго вытягивания
Обычно только в старшем возрасте родители или врач впервые замечают деформацию позвоночника, но в последнее время в связи с ростом культуры населения и улучшением методов обследования врожденные патологические нарушения позвоночника стали распознавать раньше. Нет сомнений, что позднее выявление порока связано с незаметным течением заболевания у некоторых больных в первые годы жизни и появлением прогрессирующей деформации позвоночника только в период интенсивного роста. Уже по тому, что деформация появляется у детей, ранее считавшихся здоровыми, можно сделать вывод о ее прогрессирующем характере.
Аномалии развития позвоночника считаются одной из главных причин его тяжелых ортопедических заболеваний у взрослых (остеохондроз, спондилез, спондилоартроз и т. п.), даже если эти аномалии не вызывают деформаций позвоночника (34,3 % взрослых больных с врожденными аномалиями). Многолетние клинические наблюдения подтверждают, что непрогрессирующие деформации позвоночника, вызванные пороками развития, встречаются крайне редко. Прогресс деформации происходит практически без исключения у всех больных, но у 50–60 % он заканчивается формированием тяжелых сколиозов и кифосколиозов, а у остальных останавливается в пределах I–II степени. Для течения врожденных деформаций характерным является не отсутствие прогресса, а медленное развитие сколиотической дуги на протяжении всего периода роста с некоторым увеличением темпов в возрасте 5–7 лет и на фоне полового созревания. При врожденных сколиозах отмечается прогрессирование вторичной (компенсаторной) дуги, которое связано с наличием диспластических признаков. В этих случаях сочетания врожденного и диспластического сколиозов, особенности деформации и прогрессирования были иными, чем в вариантах «чистых» врожденных сколиозов.
В практике приходится встречаться с различной комбинацией пороков развития позвоночника. У таких больных необходимо определить роль каждого аномального позвонка в генезе деформации и достаточно четко представлять синергическое (или антагонистическое) влияние соседствующих пороков.
Тщательный анализ спондилограммы с большой вероятностью дает возможность предсказать характер деформации и течение заболевания. Только темпы прогресса и тяжесть окончательного искривления позвоночника удается предвидеть не всегда. При любых вариантах вертебральных аномалий необходимо проводить прогнозирование вида деформации и ее прогресса.
В каждой группе пороков позвоночника можно выделить варианты аномалий, которые не прогрессируют или дают очень небольшую дугу на протяжении многих лет жизни в пределах деформации I, реже – II степени. В группе нарушения образования позвонков (односторонний полный и неполный дефекты) деформация, как правило, не возникает при наличии неактивных позвонков.
Понятие активности позвонка было введено А. И. Мовшовичем, считавшим, что деформация должна прогрессировать, если в ее основе лежит полупозвонок, имеющий две хорошо сформированные эпифизарные пластинки. Так, клиновидные позвонки и полупозвонки с рудиментарными зонами роста или же при наличии костного блока между порочными и контактными с ними позвонками не должны приводить к асимметрии роста и прогрессированию.
Непрогрессирующие деформации также отмечаются при альтернирующих дефектах образования с равномерно развитыми противостоящими полупозвонками или клиновидными позвонками, обычно такие пороки возникают в связи с неправильным слиянием парных закладок, из-за чего на разных уровнях позвоночного столба формируются противостоящие полупозвонки. Отсутствие прогрессирования или очень медленное и незначительное нарастание дуги может быть в случае сочетания активного полупозвонка с одной стороны с двумя противостоящими неактивными полупозвонками или клиновидными позвонками.
В группе больных с нарушениями сегментации непрогрессирующие деформации встречаются достаточно редко. Благоприятный прогноз может иметь место при конкресценции 2–3 ребер кпереди от средней подмышечной линии. Если блокировано большее количество ребер, то высказывать какие-либо предположения трудно, такие больные нуждаются в осмотре врача не менее одного раза в год. Альтернирующие варианты нарушения сегментации с блокированием одноименных отделов позвонков или ребер и на одинаковом, но небольшом протяжении не приводят к выраженным деформациям позвоночника. Такое сочетание пороков обусловливает формирование крутых и коротких дуг, уравновешивающих друг друга. Одним из вариантов симметричного блока является двусторонняя сакрализация, которая не приводит к сколиотической деформации.
ПОРОКИ С ПРОГРЕССИРУЮЩЕЙ ДЕФОРМАЦИЕЙ ПОЗВОНОЧНИКА
Прогностически неблагоприятные формы пороков встречаются гораздо чаще; считается, что при врожденных сколиозах дуга почти всегда прогрессирует вследствие неравномерного развития центров окостенения. Значительная опасность возникновения прогресса деформации обусловливает необходимость рентгенологического обследования ребенка через каждые 6 месяцев до окончания роста. Наблюдения показывают, что многие дети имеют «благоприятную» дугу, которая стабильна в течение ряда лет, а затем становится «злой». Практическому врачу крайне важно знать варианты вертебральных пороков и их сочетаний, которые опасны возможностью «злокачественного» течения деформации.
Аномалии формирования тел позвонков инициируют образование прогрессирующих пороков, прогноз которых достаточно сложен. Для жизни он, как правило, является благоприятным, однако замечено, что при возникновении выраженных деформаций средняя длительность жизни пациентов укорачивается из-за присоединения вторичных изменений сердечнососудистой и дыхательной систем.
Прогресс деформации позвоночного столба зависит от вида порока, вариантов сочетания различных пороков и уровня поражения позвоночника. Как правило, сколиотическая или кифотическая деформация, вызванная аномалией развития осевого скелета, прогрессирует у большинства пациентов, так развитие деформации происходит примерно у 57 % больных, имеющих врожденные аномалии позвоночника. Тяжелые и прогрессирующие формы наблюдаются почти у 50 % больных. Многими авторами отмечается, что, несмотря на врожденный генез деформации, выявление происходит на первом периоде деформаций или при активных клиновидных позвонках и полупозвонках.
Толчком к прогрессу заболевания является переход ребенка в сидячее или вертикальное положение. Поэтому родители или врач впервые замечают деформацию в возрасте 5–7 месяцев. Следует сказать, что рентгенологическая динамика кривизны нередко появляется еще позже (через 8 месяцев-1,5 года), когда увеличиваются статические нагрузки.
Варианты нарушения слияния тел и дуг позвонков вызывают образование деформации, а также ее прогресс в случаях асимметричного формирования ядер окостенения (асимметричные бабочковидные позвонки). Чаще при этом виде аномалии возникает сколиоз, но возможно формирование кифосколиозов и кифозов, что обусловлено клиновидной формой бабочковидных позвонков в сагиттальной плоскости.
Одиночным асимметричным бабочковидным позвонкам свойственно образование короткой и небольшой дуги, которая достаточно легко компенсируется и почти не прогрессирует. Если ядра окостенения при множественных бабочковидных позвонках имеют преимущественное развитие с одной стороны, то происходит образование больших дуг со значительным прогрессированием. Быстрое прогрессирование и крутые дуги возникают также и при одностороннем расположении нескольких клиновидных, асимметричных бабочковидных позвонков и полупозвонков. Сочетание этих пороков возможно на любом уровне позвоночника, и они могут поражать осевой скелет на большом протяжении. Иногда бывает очень трудно выделить один или группу порочных позвонков, определяющих прогрессирование дуги. Все они располагаются в области вершины дуги и часто имеют одинаково выраженные рентгенологически ростковые зоны.
Для определения сравнительной активности позвонков при множественных пороках развития позвоночника был предложен «индекс активности», который дает возможность не только предполагать участие порочного позвонка в генезе деформации, но и определить интенсивность асимметричного роста каждого отдельного аномального позвонка. Особенно ценен этот метод для определения «уравновешивающей» роли альтернирующих порочных позвонков.
Методика определения индекса активности (на примере бокового полупозвонка) следующая: измеряют расстояние между парой оснований дуг, расположенных краниальнее и каудальнее полупозвонка. Отношение расстояния между дугами на выпуклой стороне дает частное, которое называется «индекс активности». У любого нормально развитого позвонка он всегда равен 1, а при сколиозе превышает 1. Определять индекс активности особенно важно в возрасте от нескольких месяцев до 3–5 лет жизни, это дало бы возможность на раннем этапе оперировать больного, имея к этому показания и не дожидаясь отрицательной динамики. Многолетние наблюдения позволили сделать вывод, что нарастающий индекс активности является более ранним признаком прогрессирующей врожденной деформации, чем ее динамика, определяемая общепринятыми методами.
Нарушения сегментации – порок, который вызывает наиболее тяжелые и прогрессирующие деформации позвоночника. При любом варианте одностороннего блокирования позвонков будет наблюдаться прогрессирование деформации. При одностороннем блокировании не встречается деформаций I степени, у 85 % пациентов наблюдаются деформация II–III степени, а у 15 % – IV степени. Более пологие дуги с медленным прогрессированием отмечаются лишь у больных с нарушением сегментации ребер в пределах от паравертебральной области до средней подмышечной линии и при условии, если в процесс вовлечено не более 2–3 ребер. Если процесс костного блокирования дополняется вертебральным нарушением сегментации, то происходит неизбежный прогресс деформации, особенно в периоды интенсивного роста. Для всех вариантов нарушения сегментации характерным является раннее появление тяжелой деформации позвоночника. Зачастую уже грудные дети имеют дугу II–III степени по Липманну-Кюббу, которая очень быстро прогрессирует и приводит к трудноизлечимым статическим нарушениям. Любая комбинация нарушения сегментации с односторонним дефектом (полным или неполным) приводит к злокачественному течению деформации.
Таким образом, пороки развития позвоночника редко протекают скрыто, не вызывая образования заметной и прогрессирующей деформации, а благоприятное течение наблюдается лишь у больных с некоторыми одиночными аномалиями или при случайных сочетаниях симметричных аномалий с одинаковым потенциалом роста. Однако даже пороки, которые не вызывают прогрессирующую деформацию осевого скелета, нуждаются в клиническом обследовании с периодичностью не менее одного раза в год: ведь даже при благоприятных или рентгенологически симметричных вертебральных аномалиях следует помнить о возможности неравномерного роста, предсказать который всегда сложно.
Клиника врожденных пороков позвоночника зависит от вида порока, возраста пациента и приспособительной реакции позвоночника. Пороков позвоночника, которые не проявляли бы себя каким-либо образом, практически не существует, а ссылки на бессимптомное течение и «случайные» находки некоторых аномалий при рентгенологическом обследовании по поводу заболеваний органов грудной клетки и брюшной полости несостоятельны, так как у всех этих пациентов при внимательном ретроспективном анализе были обнаружены признаки анатомической или функциональной несостоятельности позвоночника. Классический ортопедический осмотр позвоночного столба у маленького ребенка невозможен, поэтому используют оценку передней и задней фронтальных плоскостей в горизонтальном положении ребенка с вытянутыми вдоль туловища руками и установленными на одном уровне ступнями. Осмотр в сагиттальной плоскости проводится при горизонтальном положении ребенка поочередно на правом и левом боку, а отклонения в развитии грудной клетки выявляются при запрокинутых вверх верхних конечностях. Если же ребенок уже садится или встает, то необходимо установить изменения формы позвоночника при переходе в вертикальное положение. Подвижность позвоночного столба в зоне дуги определяется путем потягивания ребенка за руки и за ноги в горизонтальном положении или путем приподнимания его за руки в вертикальное положение. Ригидность позвоночника достаточно хорошо определяется при выполнении упражнений типа «рыбка». При нарушениях формации и слияния (полупозвонок, клиновидный позвонок, асимметричный бабочковидный позвонок) с неполноценностью 1–2 позвонков ребенок рождается с эфемерной сколиотической дугой и вершиной, совпадающей с вертебральной аномалией.
У детей первых трех месяцев жизни легкая девиация позвоночного столба видна невооруженным глазом только при внимательном осмотре сзади. Более отчетливо ее можно определить с помощью пальпации, скользя пальцем по линии остистых отростков. Родителей и врача беспокоит обычно не столько это небольшое отклонение позвоночника, сколько припухлость в паравертебральной области (по ходу длинных мышц спины), которая может быть связана с несколько большим развитием задних отделов порочного позвонка или его ротацией и представляет собой выступающий кзади мышечный валик. Наличие этого валика у ребенка первых месяцев жизни нередко связывают с опухолью, воспалительным инфильтратом или же наличием спинномозговой грыжи, по поводу которых проводят соответствующее обследование. Родители детей, у которых припухлость была замечена в первые месяцы жизни, всегда отмечают ее значительное увеличение при переходе ребенка в вертикальное положение.
Локализация порока оказывает влияние на выраженность деформации и мышечного валика. При расположении полупозвонка в шейном и верхнегрудном отделе у ребенка возможна легкая асимметрия лица и черепа с наклоном головы в «здоровую» сторону. Этот симптом часто связывают с наличием врожденной мышечной кривошеи и нередко прибегают к ее консервативному лечению. Одиночные нарушения формирования позвонков в среднегрудном отделе в первые месяцы жизни могут быть не замечены, так как деформация выражена крайне слабо и имеется мышечный валик. Наиболее скудная клиническая манифестация порока наблюдается при комплектных аномальных позвонках, и в этих случаях необходимо обращать внимание на легкую асимметрию развития грудной клетки, незначительную разницу в высоте стояния лопаток, молочных желез и передневерхних костей таза. Зачастую при комплектных полупозвонках указанные признаки сомнительны, а при клиновидных и бабочковидных позвонках – отсутствуют. При нарушении комплектности появляется разница в развитии правой и левой половин грудной клетки, на стороне дополнительного позвонка грудная клетка производит впечатление более развитой («бочкообразной»), реберная дуга стоит несколько ниже противоположной стороны. Все эти изменения связаны с наличием дополнительного ребра при сверхкомплектном позвонке.
В случаях прогрессирования деформации нарастающая торсия еще более меняет форму грудной клетки: на стороне, противоположной вершине дуги, латеральнее от грудины, появляется деформация ребер – некоторое их выставление кпереди от грудины. В сочетании с небольшим западением ребер в передней фронтальной плоскости на стороне порока создается впечатление образования асимметричной деформации грудной клетки.
Одновременно при прогрессировании возможно появление дополнительных кожных складок в грудно-поясничной области по вогнутой стороне дуги и некоторое «выбухание» переднебоковой части живота на стороне вершины.
Больше всего клиническая симптоматика выражена при расположении порока на уровне десятого грудного – второго поясничного позвонков. При этом обычно хорошо видны сколиотическая установка и выраженный мышечный валик уже вскоре после рождения. Нередко родители отмечают, что появление припухлости (мышечного валика) предшествовало возникновению деформации. Образование короткой поясничной противодуги (нередко вместе с крестцом) рано вызывает перекос таза.
В возрасте 6–8 месяцев, когда ребенок начинает садиться, происходит быстрое нарастание основной дуги, присоединяется кифотический компонент, позвоночник становится более ригидным. Данная локализация порока, как и его расположение в зоне нижних поясничных и крестцовых позвонков, нередко симулирует врожденную дисплазию тазобедренных суставов, так как она сопровождается легкой асимметрией таза, ягодичных и бедренных складок, впечатлением укорочения конечности из-за перекоса таза на стороне, противоположной пороку позвоночника. Пациенты с такой клинической картиной нуждаются в особо тщательном клиническом и рентгенологическом обследовании, поскольку достаточно часто встречается сочетание порока позвоночника с врожденным вывихом тазобедренного сустава.
Наиболее ранним признаком сколиотической деформации в поясничном отделе является асимметрия ямок ромба Михаэлиса. Со стороны вершины дуги ямка расширяется, а по вогнутой стороне дуги наблюдается ее углубление и сужение. Сочетание такого признака с формированием мышечного валика в поясничной области является показанием к рентгенологическому обследованию ребенка, чтобы исключить диагноз врожденного сколиоза.
Врожденные деформации у ребенка первых месяцев жизни необходимо дифференцировать от идиопатического младенческого сколиоза, который протекает без рентгенологически видимых структуральных изменений, часто имеет большую (иногда тотальную) С-образную кривизну и нередко самоизлечивается.
Некоторые исследователи сколиоза в грудном возрасте обращают внимание на наличие деформаций черепа, туловища и конечностей, они считают, что наличие у младенца асимметрии черепа, кривошеи, дисплазии тазобедренных суставов, пяточной стопы, перекоса таза и кифоза («синдром семерки») является показанием к целенаправленному исследованию позвоночника. Необходимо отметить, что все перечисленные признаки могут встретиться как при младенческом идиопатическом сколиозе, так и при врожденном пороке позвоночника. Для описания детей с искривленным положением туловища, возникшим вследствие спастического гемипареза, пареза верхней конечности, мышечной кривошеи, одностороннего вывиха бедра, было выдвинуто понятие «несимметричный грудной ребенок». Таким образом, искривление позвоночника в первые месяцы жизни встречается довольно часто и является симптомом не только его порочного развития. Конечным звеном дифференциальной диагностики искривлений позвоночника, вследствие сопутствующих пороков младенческого идиопатического и врожденного сколиозов, является рентгенография.
В школьном возрасте одиночные односторонние дефекты довольно часто проявляют себя неожиданно для родителей, заметивших появление деформации позвоночника или грудной клетки, на которую ранее не обращали внимания. Основное количество неожиданно выявленных деформаций приходится на два критических возрастных периода: первый охватывает промежуток от 5–6 до 8 лет, второй – пубертатный возраст. Факт внезапного появления деформации уже сам по себе указывает на прогресс, ведь существующая с рождения незаметная для глаза деформация позвоночника может стать хорошо видимой только при прогрессировании.
Дуга очень короткая, со слабо выраженными противодугами или одной противодугой. В среднегрудном и нижнепоясничном отделах течение процесса обычно благоприятное (прогресс медленный, а торсионные изменения невелики). При локализации порока в грудопоясничной области, особенно на уровне T9 и L1 позвонков, наблюдается быстрое прогрессирование с хорошо выраженной торсией. Для данного отдела характерно развитие не только тяжелых сколиозов, но и кифосколиозов. Противодуги при такой локализации порока формируются плохо и крайне редко компенсируют основную дугу полностью. Деформации, выявленные в старшем возрасте, ригидны и практически не могут быть исправлены при вытяжении больного. Рентгенограммы позвоночника в положении стоя и лежа очень часто идентичны, индекс равен 1.
При пальпации позвоночника практически невозможно определить дефект формирования и тем более дать его исчерпывающую характеристику. Исследование руками позволяет лишь заподозрить порок развития на основании таких характерных черт, как короткая дуга и девиации остистых отростков на вершине деформации в сторону искривления.
Клиника нарушения сегментации зависит от ее протяженности и локализации. Так, симметричное или тотальное блокирование тел и дуг позвонков не приводит к формированию деформации. Функция же позвоночника в пораженных сегментах, наоборот, полностью утрачивается. Сгибание, разгибание, а также ротация и боковые наклоны возможны только лишь за счет свободных от конкресценции сегментов. Больные с симметричным блокированием нескольких позвонков имеют характерную скованную походку, стоят подчеркнуто прямо. Физиологические изгибы позвоночника в сагиттальной плоскости у таких больных выражены крайне слабо или отсутствуют вообще. Любое минимальное нарушение симметрии при блокировании вызывает формирование деформации, а особенно тяжелые изменения возникают при варианте одностороннего блокирования – «одностороннем несегментированном стержне».
Нарушения сегментации намного чаще, чем дефекты формирования, обнаруживаются у детей первых месяцев жизни. Большая часть из них выявляется уже у новорожденного ребенка по характерной сколиотической деформации с асимметрично развитым туловищем. Деформация крайне ригидна, исправить ее даже у новорожденного не удается. Зачастую уже в этом возрасте она соответствует III степени сколиотической дуги. При нарушениях сегментации позвоночник практически полностью прекращает рост на стороне стержня и продолжает его только на противоположной стороне. Дети с таким пороком развития обладают небольшим ростом и очень тяжелой деформацией, которая медленно, но неуклонно прогрессирует в течение всего периода детства и юношества.
Вследствие диспропорции роста наблюдается недоразвитие одной половины грудной клетки, она деформирована и сжата в переднезаднем и продольном направлениях. При конкресценции ребер грудная клетка не участвует в дыхании, которое осуществляется только за счет диафрагмы и вспомогательных мышц шеи. Вследствие этого адаптационные возможности дыхательной системы у детей с нарушением сегментации крайне снижены, всякую физическую нагрузку они переносят с большим трудом, стараются избегать подвижных игр.
Нарушения сегментации ребер достаточно легко определяются методом пальпации, особенно если блок располагается кпереди от средней подмышечной линии. У некоторых пациентов при пальпации обнаруживается дефект грудной клетки, который обусловлен недоразвитием ребер или их блокированием в паравертебральной области с последующим измененным направлением роста. Дефекты могут быть большими, сопровождаться истончением мягких тканей и пролабированием через них легкого или диафрагмы, образуя подобие грыжевого выпячивания. При исследовании ребенка, обнаруживая дефект ребер, всегда следует помнить о нарушении сегментации, так как оно является наиболее частой его причиной.
С помощью пальпации позвоночника невозможно определить вертебральное блокирование и его протяженность. Однако, ощупывая позвоночник в различных положениях больного, отмечают стабильность локализации и глубины залегания его выступающих точек; кроме того, пальпацией легко выявляют крайне слабое развитие мышц спины, особенно на стороне расположения несегментированного стержня. Но так как эти признаки могут встретиться при заболеваниях позвоночника другой природы, то окончательный диагноз ставят лишь только после рентгенографического исследования. При подозрении на нарушение сегментации рентгенографию проводят исключительно в положении лежа, поскольку индекс стабильности при ней практически всегда равен 1.
Клиника комбинированных вертебральных пороков зависит от вариантов аномалий, их локализации, отдаленности друг от друга. В большинстве случаев больные с множественными комбинированными пороками имеют нарушение потенциалов роста справа и слева, спереди и сзади. Поэтому практически при всех комбинациях отмечается формирование деформаций позвоночника, а их степень и динамика связаны исключительно с асимметрией роста.
Дети с комбинированными пороками низкорослы, движения их ограниченны. Обычно клиническая картина комбинированных пороков соответствует нарушению сегментации. Наиболее грубые деформации образуются при комбинации несегментированного стержня, с одной стороны, и полупозвонков или клиновидных позвонков – с другой. Такие варианты по своему течению являются самыми злокачественными и очень быстро приводят пациента к инвалидности. Определить комбинацию пороков на основании данных физикального обследования невозможно. Окончательный диагноз ставится только после проведения рентгенологического обследования всего позвоночника. При ригидной деформации обычно ограничиваются рентгенографией в положении лежа.
Одним из проявлений любого варианта аномалии позвонков в клинической картине выступают различные дефекты развития кожи и ее придатков, пороки развития сосудов. Им придается большое диагностическое значение, так как нередко только они, располагаясь вдоль позвоночника, являются единственными указателями на скрытый порок развития осевого скелета.
Зачастую аномалии развития позвоночника сопровождаются различными неврологическими нарушениями. Необходимо различать первичные неврологические расстройства, становящиеся проявлением порока развития ЦНС, в частности спинного мозга, и вторичные, которые появляются как осложнение деформации позвоночника и ее лечения. Первичные расстройства составляют основу неврологических нарушений при врожденных пороках развития осевого скелета, а вторичные относятся к разряду единичных наблюдений.
Клинические проявления неврологических нарушений обычно выражены умеренно. Сигналами возможной неврологической симптоматики может быть атрофия мышц конечностей, деформация стоп, абсолютное укорочение сегментов конечностей, неопределенные изменения походки и т. п. Но поскольку практически все эти больные имеют нарушения статики, указанные признаки могут быть связаны не с неврологическими нарушениями, а с сопутствующими пороками конечностей или объясняться адаптационными механизмами основной аномалии. Клинические исследования показали, что эти признаки следует рассматривать как «пороки пороков», т. е. как ненормальное развитие органа или его функции под управлением диспластических нервных структур.
У подавляющего большинства больных при помощи традиционного метода неврологического обследования выявить патологические нарушения не всегда возможно, лишь у некоторых из них можно отметить асимметрию рефлексов. Исследование вегетативной иннервации дает четкую картину мозаичных или асимметричных нарушений, таких как разница кожного дермографизма справа и слева, локальные отклонения термообмена и интенсивности потоотделения. Эти симптомы вегетативного нервного дефицита выявляются почти у каждого больного, но в большинстве наблюдений они не имеют прямой зональной связи с сегментарным уровнем расположения порока позвоночника. Однако факт существования неврологической симптоматики доказывает наличие дисплазии нервных структур, что имеет большое практическое значение, так как течение и прогноз вертебрального порока при наличии дисплазии ЦНС будут более серьезными, нежели при ее отсутствии.
Следует еще раз подчеркнуть, что традиционный неврологический осмотр должен осуществляться, несмотря на свою малоэффективность. Замечено, что даже при наличии явной дисплазии спинного мозга, доказанной методом пневмомиелографии и компьютерной томографии, патологическая неврологическая симптоматика отсутствует или сомнительна. Для ее выявления необходимо применение специальных методов обследования – определение интенсивности потоотделения и теплообмена, использование пробы ультрафиолетового облучения или горчичного теста, исследование проводимости нервных стволов методом «сила-длительность». Все диагностические приемы надлежит повторять с интервалом в полгода – год, так как при некоторых спинальных пороках неврологическая симптоматика может нарастать, особенно важно это делать при подозрении на диастематомиелию, для которой характерно натяжение спинного мозга в процессе роста на поперечном выросте.
Эпидемиология и рентгенодиагностика аномалий развития по данным одномоментного исследования всех отделов позвоночника
Орел А.М., Кафедра мануальной терапии ФППОВ ММА им. И.М. Сеченова, г. Москва, Россия
Уродства органов и систем человека известны очень давно. Свидетельства об изучении уродств оставили Гиппократ, Аристотель, Плиний, Гален и др. Не имея возможности объяснить их происхождение, древние мыслители рассматривали эти нарушения как чудеса и игру природы. Аномалии развития и анатомические вариации заинтересовали ученых значительно позже, по мере накопления данных о нормальной анатомии. Начиная с XVII века знания об аномалиях позвоночника накапливаются в научной литературе. Галлер в своих «Книгах по анатомии» упоминает об этих аномалиях. Тульпиус ввел понятие spina bifida, а Мери (Меrу) в 1700 году опубликовал случай уродства позвоночника в сочетании с другими пороками развития. Случаи аномалий развития были описаны Колумбом (Columbus, 1752), Морганьи (Morgagni, 1767) и позже Флейшманом (Fleischmann, 1810), Меккелем (Meckel, 1812) и др. (цит. по В.А. Дьяченко, 1949).
Появление мануальной терапии перевело интересы диагностики аномалий развития позвоночника в несколько иную плоскость, поскольку они оказывают существенное влияние на статику позвоночника в целом и на движение в каждом двигательном сегменте. Формы и методы мануального лечения требуют рассматривать позвоночник как целостность. Стало важным диагностировать не только уродства, выраженные аномалии развития, но и минимальные вариации формы и структуры позвонков, придающие своеобразие в выполнении функций каждого позвонка и позвоночника в целом. Эти минимальные различия, собственно говоря, и являются ключевыми при анализе биомеханики позвоночника пациента. Поэтому подход к диагностике аномалий развития позвоночника с точки зрения мануальной терапии направлен на обнаружение «малозначимых» минимальных вариаций его формы и строения, приводящих к существенным изменениям реализации двигательной функции.
Частота выявления аномалий развития позвоночника, по данным разных авторов, различается довольно сильно. Это можно объяснить спецификой изучаемых материалов и особенностями отбора пациентов для обследования и лечения. В.А. Дьяченко (1949) проводил свои исследования аномалий развития позвоночника на материале анатомических препаратов свыше 500 скелетов. Э.В. Ульрих (1995) отмечает, что частота врожденных сколиозов, обусловленных пороками развития позвонков, составляет от 2 до 11 %. Большую вариабельность статистических данных он объясняет разницей данных хирургических клиник, где лечились эти больные. С его точки зрения, пороки развития чаще бывают множественными. В 88 % случаев их обнаруживают на всем протяжении позвоночника, причем в среднем у одного больного наблюдаются пять порочно развитых позвонков. Автор убедительно показал, что помимо аномалий развития позвонков на этом же сегментарном уровне регулярно встречаются аномалии развития нервной системы, кожи и внутренних органов, что говорит о единстве процессов развития и анатомической организации органов и систем одного склеротома.
В. Путти (V. Putti, 1910) с целью объяснения возникновения аномалий развития позвоночника предложил использовать схему элементарного позвонка, который состоит из шести частей. В телах позвонков образуется одна пара костных зачатков, дужка позвонка формируется из двух парных зачатков, еще одна пара костных ядер дает начало ребрам.
В.А. Дьяченко считал, что классификация аномалий развития позвоночника должна учитывать морфологию, клинику и генез аномалии, что, с его точки зрения, обусловливает сложности создания такой классификации. По результатам рентгеноанатомических исследований автор предложил разделить аномалии развития позвоночника на две группы: 1) аномалии онтогенетического значения; 2) аномалии филогенетического значения.
В группу аномалий онтогенетического значения В.А. Дьяченко отнес те аномалии позвонка, которые возникают в эмбриональном периоде в результате нарушения плана развития и являются пороками эмбриогенеза. К этим аномалиям относятся: аномалии развития тел позвонков: щели, дефекты в телах, клиновидные позвонки (боковые и задние), аплазия тела позвонка, платиспондилия, микроспондилия; аномалии развития дужек позвонков: щели дужек, аплазия половины дужки, аномалия межсуставного участка дужки — спондилолиз, аномалии развития отростков; аномалии развития позвонков смешанного характера: аномалии сегментации (блокирование), недоразвитие отделов позвоночника.
К аномалиям филогенетического значения по В.А. Дьяченко (1949) относятся аномалии числа позвонков. Они локализуются на границах отделов позвоночника и появляются в результате нарушения прохождения эмбрионом фаз исторического развития. В области атланто-окципитальной границы возникают ассимиляция — слияние атланта с затылочной костью или манифестация — выделение его из тела затылочной кости. В зоне шейно-грудного перехода диагностируются дорсализация нижних шейных позвонков с образованием шейных ребер и цервикализация первого грудного позвонка с недоразвитием первой пары ребер. К филогенетическим аномалиям грудопоясничной зоны относятся: аплазия (гипоплазия) XII ребер и поясничные ребра. В пояснично-крестцовой зоне — сакрализация и люмбализация, а в крестцово-копчиковой — изменение числа крестцовых и копчиковых позвонков.
По мнению Э.В. Ульриха (1995), «большинство классификаций врожденных пороков позвонков основано на рентгеноанатомической картине и включает различные варианты трех эмбриогенетических типов аномалий — нарушений формирования, сегментации и слияния парных закладок тел позвонков». По принципу влияния аномалии на дальнейшее развитие позвоночника автор выделяет три вида пороков: нейтральные, сколиозогенные и кифозогенные, а по виду нарушения процесса развития — нарушения формирования позвонков, нарушения слияния позвонков, нарушения сегментации позвонков и ребер, нарушения формирования позвоночного канала.
Рентгенодиагностика аномалий развития позвоночника с точки зрения мануальной терапии имеет свои особенности, заключающиеся в формулировании диагностической задачи на уровне распознания любых вариантов и аномалий развития и учете их при формировании реабилитационной программы. При изложении вопросов рентгенодиагностики аномалий развития позвоночника мы не придерживались какой-либо одной классификации. Врач должен уметь заподозрить наличие аномалии, локализовать участок и элемент позвонка, с которыми эта аномалия связана, диагностировать эти аномалии, а затем отразить их в протоколе рентгеновского исследования. Поэтому основной акцент делается на умение распознавать минимальные отклонения в строении позвонка.
С целью исследования частоты встречаемости аномалий развития позвоночника среди лиц, обращавшихся к мануальному терапевту, нами были исследованы рентгенограммы позвоночника 452 пациентов (178 мужчин и 274 женщины) в возрасте от 6 до 83 лет. Большинство обследованных находились в возрасте от 21 до 50 лет — 65,7 %, от 11 до 20 лет — 17,23 %, от 6 до 10 лет 5,34 %, от 51 до 60 — 8,18 %, от 61 до 70 лет и старше — 2,65 % пациентов.
Особенностью обследования было то, что всем пациентам проводилась рентгенография трех отделов позвоночника, одновременно во фронтальной и сагиттальной проекции. Протокол рентгенологического исследования включал описание пространственного положения и морфологических характеристик каждого позвонка и позвоночника в целом, а результаты анализа отражались в графической и описательной форме, что и составляет системный анализ рентгенограмм позвоночника. В силу данных обстоятельств мы получили возможность исследовать частоту аномалий развития позвоночника сразу на всех его уровнях. При этом учитывались минимальные аномалии тел, дужек и отростков, которые были выявлены.
В результате статистической обработки полученных данных мы пришли к выводу, что в практике мануальной терапии наиболее часто диагностируются следующие аномалии развития позвоночника: аномалии краниовертебральной зоны были выявлены у 25,7 % обследованных, в том числе аномалия Киммерле — у 8,4 % пациентов, седловидная гиперплазия атланта — у 17,3 %; шейные ребра (гиперплазия реберно-поперечных отростков С7) наблюдались у 21,68 %, а блокирование (конкресценция) тел позвонков у 2 (0,44 %) пациентов. Манифестация проатланта дифференцирована у 1 пациента, незаращение задней дужки атланта — у 2 пациентов. Аномалия Клиппеля — Фейля — Шпренгеля распознана у 1 человека. Гипоплазия (аплазия) XII ребер встречалась у 10,6 % пациентов, сакрализация L5 (четыре поясничных позвонка) отмечена у 20,4 %, а люмбализация S1 (шесть поясничных позвонков) — у 6,1 % пациентов. Аномалия тропизма суставных отростков наиболее часто диагностировалась на уровне первого крестцового позвонка (S1). Она обнаружена у 4,2 % обследованных. Относительно редко встречался спондилолиз дужки и спондилолистез пятого поясничного позвонка (L5), эта аномалия развития диагностирована у 0,9 % пациентов. Открытый канал крестца встречался чаще, его мы выявили в 7,5 % случаев. Врачи-рентгенологи до настоящего времени достаточно редко обращали внимание на диагностику аномалий формы тел позвонков. Различают ящико-образную, уплощенную, вазообразную и клиновидную форму тел позвонков (F.W. Rathke, 1965 и др.). В наших исследованиях ящикообразные позвонки диагностированы у 26 (5,72 %) пациентов, уплощенные — у 38 (8,36 %), вазообразные — у 17 (3,74 %), клиновидные — у 56 (12,3 %).
Не менее интересно было проследить, какое число аномалий развития встречается на уровне всего позвоночника. В ходе статистической обработки было выявлено, что одна аномалия развития позвонка диагностирована у 169 (37,30 %) пациентов, две аномалии у 85 (18,76 %), три аномалии — у 35 (7,73 %), четыре — у 8 (1,77 %). Пять аномалий развития позвонков обнаружены у 2 (0,44 %) пациентов. В совокупности 66 % пациентов, поступающих на прием к мануальному терапевту, имеют аномалии развития позвоночника.
Аномалии позвоночника онтогенетического значения
Аномалии тел позвонков
К аномалиям тел позвонков относятся: врожденное слияние или конкресценция тел позвонков, spina bifida anterior (бабочковидный позвонок), боковой и задний клиновидный позвонок, «малые» аномалии формы тел позвонков, передние грыжи тел позвонков, аномалии атланта и аксиса.
«Малые» аномалии формы тел позвонков
Форма тел позвонков оказывает влияние на функциональное распределение статических нагрузок в позвоночнике. Она определяется особенностями роста эпифизов замыкающих пластин. Представляет интерес изучение не только формы тела позвонка, но и одновременно формы межпозвонкового пространства.
E.W. Rathke (1965), А.П. Свинцов и Е.А. Абальмасова (1980) выделяют следующие варианты формы тел позвонков: 1. Нормальная форма — характерна для каждого отдела. Горизонтальный размер тела нормального позвонка превалирует над вертикальным. 2. Уплощенная форма (платиспондилия). Горизонтальный размер значительно больше вертикального. 3. Ящикообразная форма — для нее характерно преобладание вертикального размера тела позвонка над горизонтальным. 4. Вазообразная форма получила данное название, поскольку внешне такой позвонок напоминает форму горлышка вазы (верхняя замыкающая пластинка тела позвонка длиннее нижней). 5. По направлению суженной части различают несколько типов клиновидной формы тела позвонка: а) лево(право)сторонняя боковая; б) передняя; в) в виде обратного клина.
Нормальная форма тела позвонка встречается наиболее часто. Для нее характерно преобладание горизонтального размера над вертикальным, а соотношение высоты межпозвоночных пространств и тел по П.Ф. Лесгафту составляет в шейном отделе 1/4 высоты тела позвонка, в среднегрудном — 1/6, в верхне- и нижнегрудном — 1/5, в поясничном отделе — 1/3 высоты позвонка.
Уплощенная форма тела позвонка (платиспондилия) диагностируется, когда горизонтальный размер тела значительно больше вертикального, а межтеловые пространства высокие, прямоугольные или двояковыпуклые. В.А. Дьяченко (1949) предлагает различать уплощение тел позвонков как аномалию развития и как результат патологических процессов. К аномалиям развития он относит: а) плоские, уменьшенные врожденные позвонки; б) плоские широкие позвонки; в) плоские позвонки в результате системных нарушений, например при хондродистрофии. В качестве частой причины уплощения тел позвонков выступает остеопороз: после травмы (например, при болезни Кюммеля), при эндокринных нарушениях, при синдроме Кушинга, при болезни Педжета, а также при инволютивных изменениях скелета (сенильные плоские позвонки).
С целью количественной оценки формы тела позвонка предложен индекс платиспондилии, высчитываемый как отношение вертикального размера к горизонтальному. В норме индекс несколько меньше единицы. При платиспондилии индекс снижается значительно.
Ящикообразная форма тела позвонка имеет типичную, легко распознаваемую на рентгенограммах картину. Вертикальный размер такого позвонка больше горизонтального или равен ему, а межпозвоночные пространства невысокие, равномерные и обычно прямоугольной формы. Индекс платиспондилии равен единице или значительно больше.
Диагностика вазообразной формы тела позвонка представляет определенные трудности вследствие слабого знакомства врачей с этим видом аномалии. На рентгенограммах в сагиттальной проекции тело позвонка напоминает по форме горлышко вазы или трапецию с основанием вверху (верхняя замыкающая пластинка тела позвонка шире нижней), а межпозвоночные пространства выбухают в стороны и приобретают бутылкообразную или колбообразную форму. Наиболее часто эта аномалия диагностируется у нижних шейных позвонков. С клинической точки зрения важно отметить, что такая форма тела позвонка в большинстве случаев сопровождается резко выраженным остеохондрозом прилежащего и/или вышерасположенного межпозвоночного диска.
Аномалии дужки позвонка
Аномалия Киммерле
Превращение борозды позвоночной артерии, располагающейся на дуге атланта, в канал (вследствие образования костного мостика над этой бороздой) называется аномалией Киммерле. Аномалия Киммерле встречается в 3 % случаев и может играть немаловажную роль в развитии дисциркуляторных нарушений в бассейне позвоночных артерий. Различают полную аномалию Киммерле, когда костный мостик перекидывается от боковой массы к дужке позвонка и виден на всем протяжении, и неполную. В последнем случае на рентгенограммах краниовертебральной зоны в сагиттальной проекции диагностируются два костных шипа, исходящих из верхнего заднего контура боковой массы и верхнего контура дужки позвонка, направленных друг к другу. Костный мостик бывает как двусторонним, так и односторонним. В первом случае дифференцируется удвоение контура, во втором случае костная дужка представлена одиночной тенью, накладывающейся на проекцию боковых масс и задней дуги атланта. В результате исследований, проведенных А.А. Луциком (1997), было показано, что костная перемычка может локализоваться на любом уровне бороздки позвоночной артерии, образуя как латеральный, так и медиальный мостики.
Незаращение дужки позвонка (spina bifida posterior)
Самой известной аномалией дужки позвонка является ее незаращение (spina bifida posterior). Диагностика этой аномалии не представляет значительных трудностей, но требует точного знания деталей рентгеноанатомии изучаемого отдела. Наиболее часто незаращение дужки позвонка локализуется в переходных зонах отделов позвоночника, в шейном отделе — у атланта, в грудном — на уровне первого и двенадцатого позвонков, в пояснично-крестцовом — у пятого поясничного и первого крестцового позвонков и на протяжении всего крестца.
Незаращение задней дужки С1
Незаращение задней дуги С1, по данным Ю.Н. Задворнова (1976), встречается у 4 % обследованных. Достоверно судить о наличии дисплазии можно у ребенка старше трех лет, когда в норме происходит полное слияние правой и левой половины задней дужки атланта. Аномалия отчетливо диагностируется на фронтальных рентгенограммах с открытым ртом или на рентгенограмме с подвижной нижней челюстью. Диагностическим признаком является центрально расположенная, часто под углом к тени дужки атланта, полоса просветления, локализующаяся в пределах контуров задней дужки. Поскольку получить качественный снимок атланта во фронтальной плоскости бывает затруднительно, рентгенологические признаки незаращения задней дужки можно выявить на рентгенограммах в сагиттальной проекции. В норме два зачатка дужки атланта, сливаясь, образуют костную основу задней стенки позвоночного канала. Рентгенологически это проявляется в виде четкого контура, отделяющего тень основания остистого отростка. Исследуя тень остистого отростка на сагиттальной рентгенограмме любого шейного позвонка, можно провести четкую замкнутую линию. Отсутствие внутреннего контура этой линии и есть диагностический признак незаращения дужки позвонка. Сама тень дужки представляется удвоенной, поскольку две ее половинки проекционно накладываются одна на другую.
Спондилолиз и спондилолистез
Спондилолиз (врожденное двустороннее незаращение) дужки пятого поясничного позвонка диагностируется у 4,5–5 % пациентов. По данным И.Л. Тагера и И.С. Мазо (1979), смещения позвонков встречались у 11,1 % от общего числа обследованных ими взрослых больных. Впервые спондилолистез, обусловленный спондилолизом дужки поясничного позвонка, был описан в конце XVIII века. Сам термин «спондилолистез» предложил венский врач-акушер Kilian (цит. по И.Л. Тагер и И.С. Мазо, 1979). Спондилолиз дужки изменяет биомеханику поясничного отдела позвоночника и крестца. При наличии постоянной статической и динамической нагрузки, в отсутствие надежного крепления с дужкой тело поясничного позвонка начинает соскальзывать вперед, вплоть до полного перемещения в малый таз. Спондилолистез приводит к нарушению пространственных взаимоотношений костных структур, влияя на функционирование органов малого таза.
Рентгеносемиотика спондилолиза представлена симптомом «молнии» на снимках в боковой проекции или на снимках 3/4. На рентгенограммах в прямой проекции определяются интерспинальные диартрозы, линия Брайлсфорда, симптом «шапки жандарма». Последние симптомы являются результатом проекционного наложения переднего контура тела смещенного позвонка на тело нижестоящего позвонка.
Степень смещения тела позвонка наиболее часто определяется по четырехстепенной методике Meyerding (1941). На рентгенограмме в боковой проекции верхняя площадка тела позвонка, расположенного под смещенным позвонком, или покровная пластинка S1 делится на четыре равные части. Каждая степень смещения соответствует одной части. И.Л. Тагер и И.С. Мазо (1979) указывают величину смещения в миллиметрах. Наиболее полную характеристику смещения позвонка при спондилолистезе дают ортопеды. Измеряется угол соскальзывания, угол ротации смещенного позвонка и угол инклинации (наклона) крестца.
Аномалии развития суставных отростков позвонков
Аномалии развития суставных отростков встречаются чрезвычайно часто. Так, на основе исследования свыше 500 мацерированных позвоночников И.Л. Тагер и В.А. Дьяченко (1971) сделали вывод, что асимметрия суставных отростков позвонков встречается более чем в 50 % случаев. При рентгенодиагностике позвоночника аномалии необходимо дифференцировать с другими заболеваниями. Например, наличие персистирующего апофиза суставного отростка необходимо отличать от перелома, отрыва клювовидного экзостоза или обызвествления связки при деформирующем артрозе.
Этот вид аномалий позвонков оказывает существенное влияние на статические и динамические характеристики биомеханики данного позвоночного двигательного сегмента и позвоночника в целом. Пациент постоянно совершает какие-либо движения, и появление болевых синдромов зависит от экономичности энергетических затрат и свободы исполнения движений в дугоотростчатых суставах на каждом уровне позвоночника. Если же суставные отростки хотя бы одного позвонка имеют аномальное строение, биомеханика позвоночника инвертируется, включаются компенсаторные механизмы, зачастую энергозатратные, напряжение которых рано или поздно приводит к срыву компенсации. Аномальный сустав, в результате необычного для данного отдела позвоночника положения и функционирования, подвергается постоянному воздействию мелких травм, что приводит к раннему дистрофическому перерождению — артрозу.
И.Л. Тагер различает следующие виды аномалий суставных отростков: разная величина симметричных отростков, асимметричное положение оси отростка, аномалия тропизма (по В. Путти), отросток в виде клина, персистирующий апофиз (добавочные косточки) суставного отростка, агенезия суставного отростка.
Аномалия тропизма суставных отростков позвонков
Аномалию тропизма диагностируют в случае, когда суставные площадки позвонков располагаются атипично. При этом один из суставных отростков занимает обычное положение, а второй выходит своей продольной осью в перпендикулярную плоскость. Например, для поясничных позвонков аномалия тропизма рентгенологически проявляется разницей положения двух соседних дугоотростчатых суставов, один из них располагается ближе к сагиттальной плоскости, то есть нормально, а изображения других отростков накладываются один на другой, то есть занимают фронтальное положение. Для позвонков пояснично-крестцового перехода выявление на рентгенограмме во фронтальной плоскости четко дифференцируемых суставных щелей будет свидетельствовать об аномалии тропизма обоих дугоотростчатых суставов одновременно. По данным В.А. Дьяченко (1954), аномалии тропизма грудного, поясничного и крестцового отделов встречались в 33 % случаев, укорочение суставных отростков обнаруживалось у 19 % исследованных скелетов.
Врожденный стеноз позвоночного канала
Врожденный стеноз позвоночного канала обычно протекает бессимптомно и выявляется при присоединении других заболеваний. Эта аномалия развития часто является спутником других множественных пороков развития, но может протекать и самостоятельно. Оценку позвоночного канала при рентгенологическом исследовании проводят во фронтальной проекции по ширине интерпедункулярного расстояния у всех позвонков.
Для экспресс-диагностики стеноза позвоночного канала шейного отдела на рентгенограммах позвоночника в сагиттальной проекции используется простой метод рентгенометрии, известный в отечественной научной литературе как индекс Чайковского (цервикальный коэффициент), а в зарубежной — как индекс Павлова (Pavlov). Цервикальный коэффициент высчитывается как отношение размера позвоночного канала, измеренного между задним нижним углом тела до основания остистого отростка, и сагиттальным размером тела позвонка. У здоровых людей он равен 1–1,2, у больных с корешковым синдромом — 0,8–1,0 и у больных со спинальными нарушениями — 0,5–0,8. Обычно для измерения берется четвертый шейный позвонок. В случае тотального стеноза позвоночного канала обнаруживается, что индекс Чайковского уменьшен практически у всех позвонков ниже С2.
З.Л. Бродская выделяет еще один качественный признак, позволяющий диагностировать врожденный стеноз позвоночного канала шейного отдела позвоночника. В норме тени суставных отростков на сагиттальных рентгенограммах проекционно полностью отделены или примыкают к тени заднего контура тел позвонков. При врожденном стенозе позвоночного канала тени передних краев суставных отростков накладываются на тени тел позвонков.
Аномалии позвоночника филогенетического значения
Ассимиляция атланта
Ассимиляция атланта заключается в том, что его боковые массы или дуги частично или полностью сливаются с затылочной костью. Различают: 1) ассимиляцию атланта в виде полуатланта, когда к затылочной кости прикрепляются боковая масса и поперечный отросток; 2) полное слияние боковых масс атланта без поперечных отростков; 3) прирастание передней и частично задней дуги атланта; 4) слияние суставных отделов и половины атланта.
Манифестация проатланта
Манифестация проатланта впервые была описана анатомами как дополнительное костное образование, происходящее из краев большого затылочного отверстия. Морфологическая картина данной аномалии развития имеет множество вариаций. Наиболее характерно появление костных валиков, объединенных в один отросток по передней поверхности большого затылочного отверстия. Манифестация проатланта может проявиться незначительным уплотнением заднего края большого затылочного отверстия, а также наличием отдельных косточек в проекции задней или передней атланто-окципитальной мембраны.
Шейные ребра или гиперплазия реберно-поперечных отростков
Шейные ребра происходят из зачатка ребра VII шейного позвонка. В эмбриональный период развитие реберно-поперечных отростков имеет различные сроки. Сначала процесс оссификации охватывает зачаток поперечного отростка, который расположен дорсально. Вентрально расположенный зачаток ребра подвергается костному перерождению значительно позже, в силу чего при нарушении синостозирования он может развиваться самостоятельно и проявляться отдельным костным образованием. Шейные ребра формируются у 0,5–1,5 % пациентов (по данным В.А. Дьяченко, 1954), а по данным В.С. Майковой-Строгановой и М.А. Финкельштейна (1952) — у 7 % больных. Шейные ребра и гиперплазия реберно-поперечных отростков в наших исследованиях встречались у 21,68 % пациентов.
Многие авторы связывают боли в области шейногрудного перехода и синдром плечелопаточного периартроза с асимметричным развитием шейных ребер. Вместе с тем однозначно говорить об этиологическом значении шейных ребер в возникновении синдрома плечелопаточного периартроза нельзя. Клиническая картина обычно развертывается у взрослых людей, имеющих этот вариант развития 30–40 лет. Корреляция между степенью выраженности шейных ребер и болевым синдромом отсутствует. Почти во всех случаях плечелопаточного периартроза шейные ребра имеют совсем не большой размер. И.Л. Тагер и В.А. Дьяченко (1971) предполагают, что наличие клинической картины можно связать прежде всего с дистрофическими изменениями, развивающимися в шейном отделе позвоночника. С другой стороны, они не исключают раннего возникновения этих дистрофических изменений из-за ограничения статики шейных позвонков, что обусловлено стабилизацией VII позвонка шейными ребрами.
Поясничные ребра
Рентгенодиагностика поясничных ребер не представляет трудностей на хорошего качества рентгенограммах пояснично-крестцового отдела. Достоверно поставить диагноз помогает наличие рентгенограмм всех трех отделов позвоночника, поскольку счет позвонков ведется от аксиса, имеющего характерное строение. Различить поясничное ребро можно по наличию дополнительных костных образований в проекции поперечных отростков первого поясничного позвонка. В.А. Дьяченко (1949) предлагает различать: двусторонние и односторонние поясничные ребра, а также поясничные ребра, напоминающие поперечные отростки, и поясничные ребра, повторяющие в точности форму настоящих ребер.
Поясничные ребра типа поперечных отростков имеют расположение и вид обычных поперечных отростков. Но в отличие от последних они отделены от дужки позвонка тонкой рентгенонегативной перемычкой. Форма этих костных образований иногда причудлива и напоминает самые разные геометрические фигуры (треугольник, овал, шапочку и др.). Второй тип поясничных ребер больше напоминает настоящие нижние грудные ребра, присоединяющиеся к верхнему краю уменьшенного поперечного отростка поясничного позвонка.
Сакрализация L5
Выделяют два типа сакрализации: полную и неполную. При полной сакрализации увеличенные поперечные отростки пятых поясничных позвонков достигают боковых масс крестца. При неполной сакрализации поперечные отростки с боковыми массами крестца не соединяются. Среди полных сакрализаций различают костную, суставную и костно-суставную формы. Костная форма характеризуется полным срастанием поперечных отростков поясничного позвонка с крестцом. Суставная форма диагностируется в случае соединения этих костных элементов посредством синхондроза. Наконец, костно-суставная форма определяется по наличию соединения одного из увеличенных поперечных отростков с крестцом с помощью синостоза, с другой стороны — синхондроза.
Полные костные и суставные сакрализации бывают двусторонними и односторонними. При односторонней сакрализации пятый поясничный позвонок входит в контакт с боковой массой крестца только с одной стороны, а с другой стороны его поперечный отросток имеет вид обычного поперечного отростка поясничного позвонка. Неполная сакрализация также бывает односторонней, двусторонней и центральной (при соединении тела поясничного позвонка с крестцом).
Клиническая практика показывает, что сакрализация возникает в препубертатном и пубертатном периоде — в возрасте от 13 до 16 и даже 20 лет. Вместе с тем сакрализация может быть рентгенологической находкой и в более раннем возрасте; так, у отдельных пациентов в возрасте 5–6 лет были диагностированы крупные поперечные отростки пятого поясничного позвонка, образовывающие одностороннюю или двустороннюю связь с крестцом.
Люмбализация S1
Рентгенологические проявления люмбализации аналогичны таковым при сакрализации, однако число поясничных позвонков достигает шести. Первый крестцовый позвонок не срастается с крестцом, оставаясь свободным. Формально шесть поясничных позвонков можно обнаружить при суставной сакрализации пятого поясничного позвонка и аплазии двенадцатых ребер. И в этом случае в поясничном отделе функционируют шесть позвонков. Для полной дифференциальной диагностики необходимо исследовать весь позвоночник. Необычное число — шесть поясничных позвонков создает атипичные условия для биомеханики всего позвоночника, приводя к сколиотической деформации и раннему присоединению дистрофических изменений.
Аномалии филогенетического значения крестцово-копчикового перехода позвоночника
Число крестцовых позвонков может значительно варьировать. В норме крестец состоит из пяти объединенных между собой позвонков, полное срастание которых происходит к двенадцати годам. В боковых массах крестца находятся четыре пары крестцовых отверстий. В случае плотного прилегания первого копчикового позвонка к нижнему крестцовому рентгенологически можно выявить еще одну, пятую пару отверстий крестца. На рентгенограммах нередко обнаруживается костное сращение между последним крестцовым и первым копчиковым позвонком. При люмбализации S1 первый крестцовый позвонок остается свободным, но это состояние компенсируется присоединением первого копчикового позвонка к крестцу. В совокупности естественное количество — 5 крестцовых позвонков сохраняется. В целом это явление обозначается как краниализация. Сакрализация пятого поясничного позвонка, уменьшение числа копчиковых позвонков при сохранении пяти крестцовых называется каудализацией.
Аномалии копчикового отдела позвоночника
В.А.Дьяченко (1949) различает три морфологических типа копчика: 1) совершенный тип; 2) односторонне ассимилированный; 3) двусторонне ассимилированный копчик. К совершенному типу относится копчик, в строении которого можно различить первый копчиковый позвонок, с характерными рожками и поперечными отростками, и содержащий несколько уменьшающихся в размерах копчиковых позвонков. Такой тип встречается в 49,2 % случаев. Диагноз «ассимилированный с двух сторон копчик» ставится в случае, когда первый копчиковый позвонок полностью переходит в состав крестца, образуя пятую пару крестцовых отверстий. Сам копчик при этом состоит из одного или двух позвонков в виде овальных фрагментов. Это вторая по частоте встречаемости форма копчика, она обнаруживается у 36,6 % пациентов. Односторонне ассимилированный копчик диагностируется, когда первый копчиковый позвонок только одной стороной сращен с крестцом и образует пятое крестцовое отверстие, а своим нижним краем формирует нижнюю границу крестца на стороне сращения. Этот тип копчика регистрируется у 14 % пациентов.
Целостный взгляд на аномалии развития позвоночника
Число позвонков может значительно варьировать. Наиболее полную информацию о количестве, форме, структуре и положению каждого позвонка можно получить при рентгенографии трех отделов позвоночника одновременно. Наиболее часто формула числа позвонков имеет вид: 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 3–4 копчиковых. В норме последний крестцовый позвонок, если считать количество позвонков сверху вниз, — 29-й. Возможно, именно такое сочетание позвонков различных отделов создает оптимальные условия для функционирования всего позвоночника и организма в целом. Однако число позвонков весьма вариативно. Наибольшие изменения касаются числа позвонков переходных зон: черепно-шейной, шейно-грудной, пояснично-грудной, пояснично-крестцовой, крестцово-копчиковой. В практике мануальной терапии бывает особенно важно проследить, какие аномалии развития встречаются на всем протяжении позвоночника. Границы отделов позвоночника могут смещаться вверх или вниз. Несмотря на это, организм в ходе своего развития и становления стремится сохранить оптимальное количество позвоночных двигательных сегментов в каждом отделе. Этим и обусловлено наличие незначительных аномалий на разных уровнях, которые, соединяясь, создают уникальную, гармонично работающую биомеханическую машину осевого скелета данного человека. В зависимости от направления смещения границы они получили название «краниализация» или «каудализация» (В.А. Дьяченко, 1949, 1954).
В качестве признаков краниализации диагностируют смещение переходных границ отделов позвоночника на один позвонок вверх. У пациентов наблюдаются: ассимиляция атланта, шейные ребра или гиперплазия реберно-поперечных отростков С7, двусторонняя гипоплазия или агенезия двенадцатых ребер, короткий поперечный отросток L4 и сакрализация L5, увеличение числа копчиковых позвонков за счет отделения пятого крестцового позвонка от массива крестца. Последний крестцовый позвонок становится 28-м.
При каудализации все переходные границы смещаются в каудальном направлении. У пациентов можно обнаружить различные формы манифестации проатланта, редукцию первого ребра, за счет чего первый грудной позвонок становится подобен шейному позвонку, двенадцатые ребра увеличиваются в размерах, появляются поясничные ребра. Значительно увеличиваются в размерах поперечные отростки L4, наблюдается люмбализация S1. Первый копчиковый позвонок присоединяется к крестцу, за счет чего последний крестцовый позвонок становится 30-м. Общее число копчиковых позвонков уменьшается.
Системный анализ рентгенограмм позвоночника
Системный анализ рентгенограмм позвоночника (САРП) представляет собой технологию распознания, регистрации, копирования, сравнения и хранения объективной информации об индивидуальных особенностях позвоночника каждого больного. Он направлен на описание одновременно структурных и статических функциональных особенностей каждого позвонка больного и позвоночника в целом.
В результате исследования с помощью метода САРП рентгенолог создает графическую модель позвоночника данного больного. Уникальным преимуществом такой модели является то, что все аномалии развития позвоночника отражаются в виде единой схемы и в письменном протоколе исследования. Помимо структурных нарушений схема передает особенности пространственного положения позвонков. Эта картина помогает проследить, как минимальные нарушения в строении даже одного позвонка отражаются на смещениях расположенных выше и ниже позвоночных двигательных сегментов. Отчетливо можно различить, как изменяются статические и динамические нагрузки, что позволяет объяснить, где и почему в позвоночнике данного пациента возникают дистрофические изменения. Важно, что анализу поддаются изменения, значительно удаленные друг от друга. Например, системная модель САРП позволяет изучить особенности смещения шейных позвонков при аномалии тропизма суставных отростков пояснично-крестцового перехода. И наоборот, как лордозирование зуба аксиса отразилось на пространственном положении, а затем и на морфологическом строении всего позвоночника.
Многие процессы в позвоночнике, которые ранее воспринимались как отдельные патологические явления, в ходе моделирования объединяются в общие группы и синдромы. Например, вазообразная форма седьмого шейного позвонка очень часто сопровождается ранним развитием остеохондроза одного-двух вышестоящих позвоночных двигательных сегментов, приводя к возникновению грыжи диска. Нередко эта аномалия сочетается с ящикообразной формой позвонков, расположенных ниже. Изменение формы позвонков приводит к возникновению смещения вышерасположенных сегментов, формированию сколиотической и кифотической деформации отдела. Сравнивая гармоничность искривлений позвоночника, можно с определенностью сказать, какие позвонки испытывают максимальные нагрузки и как необходимо воздействовать мануально, чтобы минимизировать патологическое влияние создавшихся функциональных условий.
Рентгенография одновременно трех отделов и системный анализ рентгенограмм позвоночника позволяют мануальному терапевту и рентгенологу глобально оценить наличие аномалий развития всего позвоночника. Выраженность краниализации или каудализации у каждого больного бывает неодинакова и редко проявляется более чем 2–3 аномалиями. Вместе с тем знание их характера, положения и симметричности позволяет заподозрить сопутствующие нарушения со стороны других органов и систем на том же сегментарном уровне. Основание этому дают наблюдения Э.В. Ульриха (1995), который пишет, что аномалия развития позвоночника является маркером соматических и висцеральных дисплазий на том же сегментарном уровне у данного больного.
Выводы
Аномалии развития позвонков, принципиально не влияя на жизнеспособность индивидуума, тем не менее приводят к изменению строения всех отделов позвоночника, создают условия для неоптимальности статической нагрузки и, как результат, раннего возникновения дистрофических изменений.
Аномалии позвонков распространены широко. Причинами, их вызывающими, могут быть нарушения на любом этапе эмбрионального развития и в период формирования скелета ребенка. Современное состояние мануальной медицины привлекло внимание врачей к минимальным изменениям положения, формы и структуры каждого позвонка, поскольку они являются, с одной стороны, свидетельствами срыва естественных процессов костеобразования на определенном этапе развития, а с другой стороны, причиной длительных некупируемых дисфункций, способных в дальнейшем привести к дистрофическим изменениям позвоночника и заболеваниям внутренних органов и систем.
История каждого человека отражается на его позвоночнике. И увидеть его целостно, научиться объяснять происхождение разнообразных расстройств на всех уровнях одновременно — не простая, но важная задача. Системный анализ рентгенограмм позвоночника способен проложить дорогу к решению этой задачи.
Аномалии развития позвонков широко распространены и встречаются у 66 % пациентов, приходящих на прием к мануальному терапевту. Наиболее часто диагностируется одна аномалия развития — у 37,30 % пациентов, две аномалии — у 18,8 %, три аномалии — у 7,73 %.
Системный анализ рентгенограмм позвоночника — эффективный метод целостного исследования позвоночника.
Клинический случай
Шавга Николем Николаевичем, кмн, доцентом кафедры Детской хирургии КГМУ «им.Н.Тестимицану», сотрудником клиники детской вертебрологии, ортопедии и травматологии Национального Научно-практического Центра Детской хирургии «им.акад.Н.К. Георгиу».
Пациентка Р., 5 лет.
Диагноз. Врождённый левосторонний грудопоясничный сколиоз IV cт на фоне нарушения сегментации позвоночника. Диастематомиелия на уровне L1-L2.
Жалобы при поступлении:
на деформацию позвоночника, быструю утомляемость и боль в спине, хромоту, периодическое чувство онемения в нижних конечностях.
Анамнез заболевания:
деформация позвоночника выявлена впервые в возрасте 4 года. Наблюдалась у ортопеда по месту жительства. Проводилось консервативное лечение, не давшее эффекта.
Консультирована проф. Шавга Н.Г., госпитализирована в клинику детской вертебрологии, ортопедии и травматологии для дообследования и оперативного лечения.
Статус при поступлении.
Ортопедический статус.
Физиологическое развитие соответствует возрасту. Ходит самостоятельно. При ходьбе прихрамывает на левую ногу.
При осмотре : надплечья на разных уровнях, левый сосок выше правого на 1,5 см. Треугольники талии - справа подчеркнут, слева сглажен. Реберные дуги не деформированы.
Пальпация остистых отростков, паравертебральных точек безболезненна. При тракции за голову деформация мобильна за счёт грудного отдела позвоночника. Абсолютная длина н/конечностей равна, относительное укорочение правой нижней конечности на 2 см.
Неврологический статус. Сила мышц нижних конечностей снижена больше в дистальных отделах справа. Сухожильные периостальные рефлексы средней живости, S>D. Чувствительность незначительно снижена справа по задней поверхности бедра, наружной поверхности голени и тыльной поверхности стопы.
Заключение невролога: Нижний правосторонний монопарез.
На рентгенограммах - имеется врожденная деформация грудо-поясничного отдела позвоночника на фоне нарушения сегментации, угол сколиотической деформации позвоночника 60°.
На КТ: Диастематомиелия на уровне L1-L2.
УЗИ органов брюшной полости и почек - без патологии. ЭКГ - ритм синусовый. Осмотр терапевта - соматически компенсирован.
Диагноз. Врождённый левосторонний грудопоясничный сколиоз IV cт на фоне нарушения сегментации позвоночника. Диастематомиелия на уровне L1-L2. Нижний правосторонний монопарез.
Учитывая этиологию, тяжесть деформации, неврологические нарушения, возраст ребёнка, а также большую вероятность, на фоне активного роста, бурного прогрессирования деформации и нарастание неврологических нарушений, пациентке показано хирургическое вмешательство.
Задачи хирургического лечения у данной пациентки:
1.ортопедические:
- коррекция деформации и профилактика её прогрессирования на фоне дальнейшего роста.
2.нейрохирургические:
- купирование болевого синдрома;
- ликвидация вертебро-медулярного конфликта;
- восстановление анатомии позвоночного канала.
Варианты реализации поставленных задач:
2. Одноэтапная операция.
Выбран второй вариант.
27.12.05. произведена операция :
1. декомпрессионная ламинектомия L1-L2, удаление костной перегородки, пластика дурального мешка ;
2.коррекция и стабилизация деформации позвоночника винтовым дистракционным устройством и задней полисегментарной корригирующей системой.
Клинически после хирургического лечения купирование болевого синдрома и регресс неврологических нарушений отмечено в течение первых 2-3 месяцев после операции отмечено, жалобы на хромоту не отмечаются.
Срок наблюдения за данной пациенткой составил 4,5 года.
Клинико-рентгенологический контроль через 4 года - коррекция сохраняется, неврологический дефицит отсутствует.
Аномалии развития краниовертебральной зоныАномалии развития краниовертебральной зоны представлены своеобразной группой дисплазий, локализующихся в районе черепно-позвоночной границы и характеризующихся поражением нервной системы различной тяжести.
Особенности клинических проявлений определяются конкретным видом аномалии и ее топическим расположением. Специфической чертой данных аномалий является достаточно частое сочетание их с аномалиями развития головного мозга и черепа. Характерной особенностью аномалий краниовертебральной зоны также является их длительное бессимптомное течение и манифестация клинических проявлений в поздние сроки, в стадии декомпенсации заболевания. Диагностика этих дисплазий в раннем возрасте существенно затруднена в связи с компенсаторными возможностями детского организма.
Предположить наличие аномалий краниовертебральной области у детей раннего возраста становится возможным в том случае, если в клинической картине отмечаются неврологические проявления в форме:
•мозжечковой симптоматики
•синдрома вклинения стволовых структур или миндалин мозжечка в большое затылочное отверстие
•нарушения кровообращения в вертебробазилярном бассейне
•окклюзионных кризов
Аномалии развития зубовидного отростка
По литературным данным, частота данной аномалии в общей популяции составляет 0,3 - 9,5%. наличие и выраженность клинической симптоматики зависят от вида аномалии развития зубовидного отростка. Клинический интерес представляет в основном аномалия развития аксиса в форме «зубовидной кости», поскольку остальные варианты данной дисплазии протекают без выраженных неврологических нарушений и дифференцируются только при проведении лучевого обследования. однако в целях получения полного представления об аномалии развития зубовидного отростка целесообразно привести рентгенологические критерии всех известных на данный момент ее вариантов.
1. Гипоплазия зубовидного отростка проявляется недоразвитием массы отростка и рентгенологически характеризуется уменьшением переднезаднего размера зубовидного отростка в сочетании с нормальным развитием тела аксиса; клинические проявления при этом виде аномалии отсутствуют.
2. Гипертрофия зубовидного отростка характеризуется наличием массивного зубовидного отростка аксиса, верхушка которого расположена выше переднего бугра атланта.
3. Аплазия зубовидного отростка аксиса встречается редко, диагностируется только рентгенологически и характеризуется отсутствием зубовидного отростка аксиса позади переднего бугра атланта на краниограмме в боковой проекции. Более демонстративна картина на прямом снимке через открытый рот или на фронтальной томограмме.
4. Расположение зубовидного отростка аксиса в сагиттальной плоскости. В случае если зуб и тело аксиса не сращены, образуется «зубовидная кость». Частота данной аномалии в общей популяции 9,5% (Задворнов Ю.Н.,1979). Эта аномалия проявляется клинической симптоматикой со стороны нервной системы (в форме медуллярной компрессии) и опорно-двигательного аппарата (хронический динамический подвывих). Информативным в диагностическом плане является проведение функциональных рентгенограмм, томограмм в боковой и фронтальной проекциях.
Ассимиляция атланта
По данным Хабирова Ф.А., 2001, эта врожденная аномалия развития краниовертебральной зоны встречается с частотой в общей популяции 0,4 - 2,16%. ассимиляция атланта обусловлена патологической сегментацией между затылочной костью черепа и верхнешейными позвонками.
Известно несколько вариантов ассимиляции атланта - сочленение может быть:
•полным
•частичным
•сложным
•односторонним
Также возможны:
•конкресценция атланта с затылочной костью, при которой регистрируется дислокация атланта с внедрением зубовидного отростка аксиса в позвоночный канал
•ассимиляция атланта с затылочной костью сопровождается вовлечением в процесс мыщелка затылочной кости и неодинаковым развитием суставных отростков
При блокировании атланта:
•к основанию затылочной кости во фронтальной плоскости нередко регистрируется недоразвитие зубовидного отростка аксиса и поперечной связки атланта. Вследствие подобного блока и расширения сустава Крювелье возникает гипермобильность и стеноз верхнешейных сегментов позвоночного канала со сдавлением спинного мозга на указанном уровне
•к переднему краю большого затылочного отверстия создаются условия для соскальзывания зубовидного отростка аксиса кзади, что также может вызвать сдавление спинного мозга в верхнешейном сегменте
У всех пациентов с данной патологией из числа больных с аномалиями черепа, головного мозга и краниовертебральной зоны, как правило, имеются фенотипические признаки, позволяющие предположить наличие аномалий краниовертебральной области:
•кривошея
•укороченная шея
•неправильная посадка головы
•ограничение движений в шейно-затылочном сегменте
•ограничение подвижности головы из стороны в сторону
Если патологическая сегментация обусловлена блоком задней дуги атланта с задним краем большого затылочного отверстия, то деформируется вырезка вертебральной артерии с последующим уменьшением диаметра просвета сосуда и возникновением вазодинамических расстройств.
В случае односторонней ассимиляции атланта клинические проявления обусловлены сдавлением вещества спинного мозга вследствие ротации атланта. Пациенты предъявляют жалобы на эпизоды головокружения, ощущение дискомфорта при работе в наклоненном положении и поворотах головы. В большенстве случаев при формировании анамнеза фигурирует информация о травмах, предшествовавших появлению жалоб. при объективном осмотре у таких пациентов выявляются короткая шея, кривошея, ограничение подвижности в шейном отделе позвоночника (повороты головы в сторону).
При ассимиляции атланта с затылочной костью наблюдается значительная ассиметрия затылочных мыщелков.
Окончательное суждение о диагнозе в отношении пациентов с данной аномалией позволяет вынести рентгенологическое обследование.
На снимке черепа в боковой проекции выявляются:
•блок переднего бугра С1 с базионом
•расширение сустава Крювелье и подвывих атланта
•отсутствие фасетки на задней поверхности бугра атланта и передней поверхности зубовидного отростка С2
•дугообразное искривление кпереди С2
•неровность задне-нижнего края большого затылочного отверстия
•гипоплазия зубовидного отростка
На снимке черепа в лобно-носовой проекции обнаруживается:
•увеличение высоты одной половины атланта по сравнению с другой
•отсутствие суставной щели между атлантом и мыщелком затылочной кости
•более низкое расположение задней черепной ямки со стороны блока
В случаи ассимиляции задней дужки атланта с дужкой аксиса наиболее информативным методом диагностики следует считать рентгенографию черепа в боковой проекции и сагиттальную томограмму. На рентгенограмме в данном случае визуализируется задняя стенка интраспинального канала, образующая непрерывную линию с выпуклостью, обращенной в сторону тел позвонков.
Диагностировать ассимиляцию атланта у детей возможно лишь в возрасте 9 - 13 лет. Отсутствие грубой клинико-неврологической симптоматики у больных детского возраста объясняется, вероятно, компенсаторными возможностями детского организма.
Платибазия
Данная аномалия развития краниовертебральной зоны редко встречается в форме изолированной дисплазии. В большинстве случаев имеет место сочетание платибазии с базилярной импрессией или другими аномалиями краниовертебральной зоны.
Частота платибазии в общей популяции составляет 25% (Задворнов Ю.Н., 1979).
Известно, что платибазия характеризуется:
•уплощением основания черепа
•уменьшением передней и задней черепных ямок
•укорочением ската
•расположением ската в горизонтальной плоскости
Степень платибазии коррелирует с величиной угла Велькера, котрай образован пямой от nasion до бугорка sella turcica и от basion до бугорка sella turcica. Величина этого показателя определяется ангулометрически по боковым краниограммам или томограммам. Его нормальное знасчение равняется 135 градусам.
Степени платибазии:
•I степень - диагностируется в том случае, если величина угла Велькера в пределах 135 - 140 градусов
•II степень - диагностируется при величине угла Велькера в пределах 145 - 160 градусов
•III степень - диагностируется при величине угла Велькера больше 160 градусов
Клинической особенностью данной аномалии является ее длительное малопрогредиентное течение. Известны случаи, когда платибазия не сопровождалась выраженными изменениями в неврологическом статусе и была выявлена только при проведении рентгенографии пациентам с цефалгиями неясного генеза.
Величина угла Велькера - не единственный показатель, позволяющий дифференцировать платибазию. О наличии данной патологии также свидетельствуют:
•относительное уменьшение длины ската
•расположение зубовидного отростка эпистрофея (на боковой рентгенограмме) выше линии Мак Грегора на 4 - 8 мм
•уменьшение величины индекса Клауса до 32 - 38 мм (в норме 40 - 52 мм)
Базилярная импрессия
Базилярная импрессия представляет собой интракраниальное вдавление основания черепа в полость задней черепной ямки.
Базилярная импрессия встречается в популяции с частотой 1 - 2%, является одной из наиболее изученных аномалий краниовертебральной зоны.
В основе данной аномалии лежит недоразвитие краев большого затылочного отверстия (по типу гипоплазии или дисплазии). В зависимости от локализации участка недоразвития дифференцируются формы базилярной импрессии:
•передняя
•задняя
•парамедианная
•смешанная
Установлено, что прямые корреляции между выраженностью костных аномалий и тяжестью клинико-неврологической картины не прослеживается. Поскольку базиллярная импрессия часто встречается в сочетании с другими аномалиями краниовертебральной зоны, в изучении патогенеза и особенностей клинических проявлений также следует придерживаться комплексного подхода. При оценке неврологических проявлений следует учитывать не только топический уровень и выраженность дисплазии, необходимо также принимать во внимание возраст больного, возможное маскирование процесса дегенеративно-дистрофическими изменениями, наличие и выраженность других дисплазий краниовертебральной зоны.
В неврологическом статусе при базилярной импрессии наблюдается стволовая, мозжечковая, спинальная, корешковая симптоматика на фоне внутричерепной гипертензии. (Лобзин В.С и др., 1988; Piovesan E.J et al., 1999; Tabuchi K., Shirai Shi t., 2000; Zotter H. et al., 2000).
В детском возрасте данная аномалия практически не диагностируется вследствие бессимптомного течении. Длительное отсутствие клинических проявлений объясняется уникальными компенсаторными возможностями детского организма (наличие синхондрозов и инковых костей).
Декомпенсация развивается постепенно, и заболевание, как правило, манифестирует в возрасте 15 - 25 лет приступообразными головными болями, нередко окклюзионного характера, иногда с вынужденным положением головы и вегетативными проявлениями. Больные предъявляют жалобы на интенсивные боли в шейно-затылочной области, нарушение тактильной и температурной чувствительности в конечностях, шаткость при ходьбе и нарушение координации, затруднение глотания, двоение в глазах, нарушение слуха, расстройства восприятия (псевдогаллюцинации).
Очаговые симптомы - нистагм, осиплость голоса, затруднение глотания, динамическая и статическая атаксия - указывают топически на уровень поражения в области ствола и мозжечка. Нередко в клинической картине превалируют признаки поражения черепно-мозговых нервов (11 - 12 пара), в том числе бульбарная симптоматика, диссоциативные расстройства чувствительности и нарушение чувствительности по сирингомиелитическому типу, вестибулокохлеарные нарушения, нарушения кровообращения в вертебробазилярном бассейне.
При сдавлении спинного мозга вследствие смещения аксиса кзади (вследствие неполноценности поперечной связки или гипоплазии зубовидного отростка аксиса) в неврологическом статусе отмечаются: пирамидные расстройства различной степени тяжести (от незначительной гиперрефлексии до грубого тетрапареза) и ликвородинамические нарушения. Офтальмоскопически регистрируются застойные явления на глазном дне; при исследовании ликвора выявляется белково-клеточная диссоциация.
Таким образом, отмечаются проявления, сходные с подобными при опухоли задней черепной ямки. Становится понятным, почему больных с базилярной импрессией в большинстве случаев отправляли на рентгенологическое обследование с целью исключить или подтвердить опухоль задней черепной ямки.
При наличии сочетанной патологии - базилярная импрессия и ассимиляция атланта - к описанной выше неврологической картине присоединяются симптомы высокой спинальной компрессии с незначительными двигательными и чувствительными нарушениями по проводниковому типу (сегментарно-диссоциированного характера на уровне нижнешейных и грудных дерматомов). Симптомы поражения ствола мозга (нистагм, снижение слуха, поперхивание) сопровождаются интенсивными головными болями.
Рентгенологически базилярная импрессия определяется выстоянием зуба эпистрофея:
•над линией Чемберлена на 6 - 30 мм
•над линией Мак Грегора на 8 - 32 мм
•над бимастоидальной линией на 10 - 15 мм
Величина основного угла в пределах 120 - 140 градусов.
Окончательными критериями для установления диагноза являются результат рентгенологического обследования, данные магнитно-резонансной томографии, компьютерной томографии.
Информативными диагностическими методами при базилярной импрессии являются:
•обзорные краниоспондилограммы, выполненные в прямой и боковой проекциях
•снимок через открытый рот
•томограммы с проведением функциональных проб
Рентгенологически у больных с данной аномалией регистрируются следующие критерии базилярной импрессии:
•изменение конфигурации черепа
•истончение костей свода черепа
•признаки интракраниальной гипертензии (усиление пальцевых вдавлений)
изменение формы и структуры спинки турецкого седла (выпрямление и истончение ее)
•высокое стояние пирамид
•варианты строения и развития чешуи затылочной кости (вормиевой кости)
•высота стояния зубовидного отростка эпистрофея - над линией Мак Грегора
•укорочение млюменбахова ската и его деформация
•уменьшение индекса Клауса
•увеличение угла Велькера
•линия Тибо-Вакенгейма проходит не через зубовидный отросток, а через тело аксиса, оставляя позади весь зубовидный отросток
Следует подчеркнуть, что на основе определения расположения структур относительно линии Мак Грегора и величины Велькера возможно диагностировать базиллярную импрессию не только у взрослых. но и у детей.
На краниограммах в лобно-носовой проекции при базилярной импрессии:
•верхушка зубовидного отростка располагается значительно выше бимастоидальной линии (линии Фишгольда-Мецгера)
•бивентральная линия не соответствует основанию задней черепной ямки
•вестибулярная линия (линия Вакенгейма) располагается косо
Более подробное изучение костных деформаций краниовертебральной зоны возможно при использовании РКТ с проведением функциональных проб.
Аномалия Киммерли
По литературным данным (Луцик А.А., 1981), аномалия Киммерли встречается с частотой 12 - 15,5% в общей популяции. Аномалия Киммерли, так же как и большинство других аномалий краниовертебральной зоны, редко отмечается изолированно. Чаще наблюдается сочетание данной аномалии с другими дисплазиями краниовертебральной области (с базилярной импрессией, с ассимиляцией атланта).
Аномалия Киммерли представляет собой феномен, который обусловлен наличием аномального костного кольца вокруг вертебральной артерии и заднего мостика атланта (здесь происходит оссификация атлантоокципитального канала, и борозда превращается в канал позвоночной артерии), которые существенно ограничивают подвижность позвоночной артерии. Артерия, фиксированная в костном колце, подвержена сдавливанию соседними тканевыми структурами и большим затылочным отверстием при ретрофлексии головы. Длительное время данная аномалия может протекать бессимптомно.
Инициировать манифестацию клинических проявлений может:
•микротравматизация сосудистой стенки с последующим развитием хронического воспалительного процесса
•атеросклеротические изменения
•васкулиты
•рубцовые процессы
•травмы шейного отдела позвоночника
Стенозирование, приводящее к вертебробазилярной сосудистой недостаточности, обуславливает появление неврологической симптоматики (головные боли в шейно-затылочной области, боли в шее, кохлеовестибулярные нарушения, зрительные нарушения, преходящее снижение остроты зрения, атаксия).
В клинической картине у больных с данной аномалией краниовертебральной зоны превалируют симптомы нарушения кровообращения в вертебробазилярном бассейне, а также проявления рано возникающих дистрофически-дегенративных изменений в тканях шейного отдела позвоночника с вовлечением в процесс позвоночных артерий, с последующим их стенозированием и склерозированием.
Аномалия Клиппеля-Фейля (синостоз шейных позвонков)
Частота этой аномалии не высока и составляет 0,2 - 0,8% в общей популяции. Изучение ее связано с именем M.Klippel и A. Feil (1912), наблюдавшими больного с уменьшенным колчеством шейных позвонков, спаянных в один конгломерат. При аномалии Клиппеля-Фейля отмечается слияние шейных, реже грудных позвонков в единую структуру, с уменьшением в размере межпозвонковых отверстий в сочетании с высоким стоянием лопаток (симптом Шпренгеля), расщелиной твердого неба, полидактилией. ассиметрией лицевого скелета, с наличием клиновидных позвонков, добавочных крестцово-поясмничных позвонков, пороков развития внутренних органов.
Клинических наблюдений подобных случаев мало, что, как уже было сказано, объсняется невысокой частотой данного феномена в общей популяции. В литературе описаны случаи наследственных синостозов, наблюдаемых у членов одной семьи в нескольких поколениях; обсуждается роль генетической детерминированности аномалии.
При аномалии Клиппеля-Фейля клинические проявления наблюдаются с 10 - 12 - летнего возраста. ранняя манифестация симптоматики объясняется значительным сужением большого затылочного отверстия и позвоночного канала вследствие ротационного смещения позвонков, быстрым развитием дегенеративных изменений в тканях шейного отдела позвоночника из-за функциональной перегрузки сегментов. соседствующих с синостозированными позвонками. Данный патогенетический субстрат предопределяет клинико-неврологические особенности аномалии Клиппеля-Фейля.
В клинической картине аномалии Клиппеля-Фейля превалируют симптомы поражения спинного мозга с вовлечением проводниковой и сегментарной систем и болевым корешковым синдромом.
Обращают внимание следующие клинические признаки данной аномалии:
•интенсивные, но не постоянные головные боли гипертензионного характера без четкой локализации, которые могут сопровождаться синкопальными состояниями с утратой сознания и эпизодами апноэ
•бульбарная симптоматика
•пирамидные знаки
•мозжечковые расстройства
•нарушение чувствительности в руках по корешковому типу
Следует подчеркнуть, что патогенез неврологических проявлений обусловлен нарушением кровообращения в вертебробазилярном бассейне вследствие компрессии радикуломедуллярных и вертебральных артерий костными образованиями с последующим развитием склерозированных изменений соответствующих сосудов.
Рентгенологически определяются синостозированные верхнешейные позвонки в сочетании с ассимиляцией атланта и базилярной импрессией.
Синдром удлиненных шиловидных отростков (шилоподъязычный синдром)
По литературным данным (Корчанский И.И., 1987), представленность этого феномена в популяции составляет 4%. Данный синдром был впервые описан H. Ergle в 1937 г. Феномен обусловлен удлинением шиловидных отростков и проявляется клинически головными болями приемущественно височной локализации, болями в шее, нарастающими при поворотах и. наклонах головы; поднимании и опускании плеч, нарцшением глотания (дисфагией). В клинической картины проявляются симптомы очагвого поражения головного мозга в каротидном и/или вертебробазилярном бассейнах.
Существует два варианта этого синдрома:
•собственно шилоподъязычный синдром
•синдром сдавления каротидной артерии удлиненным шиловидным отростком
В возрастном аспекте данная аномалия изучена мало.
Манифестация основной части затылочной кости
По литературным данным, частота этого феномена в популяции составляет 0,3 - 1%. Рудиментарные элементы костной ткани в затылочной области (так называемый затылочный позвонок) закладываются в раннем эмбриональном периоде. Это происходит в том случае, если соединительно-тканный тяж, формирующийся с вентральной стороны тел позвонков в процессе онтогенеза, в последующем не редуцируется.
На краниограммах, выполненных в основных проекциях, при проведении РКТ, а также на сагиттальных и фронтальных томограммах выявляются структуры и включения костной плотности, расположенные в экстракраниальной части большого затылочного отверстия или в пределах его переднего, заднего, боковых краев.
Различают несколько форм проатланта в зависимости от его местопложения и сочленения с основанием черепа:
•свободный проатлант - сращение между рудиментарной костной тканью и расположенными по соседству костными образованиями (базион, верхний край переднего бугра атланта) отсутствует
•«третий мыщелок» (или processus basilaris) - слияние рудиментарной костной ткани с экзокраниальным отделом переднего края большого затылочного отверстия с образованием костного нароста, располагающегося в сагиттальной плоскости (это образование хорошо визуализируется на краниограммах в боковой проекции)
•околозатылочный отросток (рудимент задней дуги проатланта) - слияние рудиментарной костной ткани с экзокраниальным отделом нижнего края большого затылочного отверстия с образованием костного нароста, дифференцирующегося на краниограммах в боковой проекции
Большие размеры данного образования обуславливают развитие клинических проявлений, главным образом двигательных расстройств. Двигательные расстройства различной выраженности возникают также при слиянии переднего проатланта с верхним краем переднего бугра атланта.
В том случае, если имело место внутриутробное повреждение соединительнотканного тяжа, возможно появление уродливых костных включений, сросшихся с телами позвонков, или формирование синдесмоза между нормальными и рудиментарными позвонками.
Для диагностики данных аномалий рекомендовано проведение:
•краниограмм в основных проекциях
•сагиттальных и фронтальных томограмм черепа и краниовертебральной границы
•РКТ с трехмерным изображением
В зависимости от варианта дисплазии информативными также могут оказаться:
•лобно-носовой снимок
•аксиальный снимок основания черепа
Гипоплазия задней дуги атланта
Гипоплазия задней дуги атланта выявляется в популяции с частотой 5 - 9% (Клаус Е., 1969). Недоразвитие задней дуги атланта, проявляющееся незаращением боковой его массы, так же относится к аномалиям краниовертебральной зоны. Данная аномалия встречается редко, протекает без клинических проявлений и диагностируется в качестве случайной находки при проведении рентгенографии, назначенной по поводу травмы или другого заболевания.
Рентгенологические критерии некоторых вариантов гипоплазии задней дуги атланта:
•незаращение боковой массы атланта - проявляется наличием вертикальных щелей шириной 1 - 2 мм на уровне слияния боковой массы атланта с задней частью дуги
•незаращение задней дуги С1 - проявляется отсутствием костной стенки интраспинального канала, слепым разделенным окончанием дорсальных частей обеих дужек; в этом случае задний бугор атланта практически отсутствует
•гипоплазия задней дужки С1 - проявляется недоразвитием задней дужки, которая заканчивается уменьшенным в размерах задним бугром атланта.
•гипоплазия задней дужки С2 - проявляется заметным уменьшением размера остистого отростка аксиса по сравнению с размерами заднего бугра атланта (в норме остистый отросток аксиса должен быть больше заднего бугра атланта)
Аплазия задней дуги атланта
Аплазия задней дуги атланта встречается с частотой 0,5 - 10% (Торклус, 1975). Данная аномалия обозначает отсутствие задней дуги атланта, недоразвитие крестовидной связки.
Клинические проявления отмечаются в детском и подростковом возрасте. Симптоматика быстро нарастает, что связано с компрессией дистальной части продолговатого и проксимальной части спинного мозга. Пациенты жалуются на интенсивные головные боли. При осмотре обращает внимание значительная степень разгибания головы кпереди.
На краниограмме в боковой проекции отмечается отсутствие задней дуги атланта, отчетливо видны передний бугор и боковая масса атланта с сохранением площадки для сочленения с мыщелком затылочной кости.
___________________________________________________________________________
Синдром Денди-Уокера и синдром Арнольда-Киари не предсавляется возможным однозначно включить в группу аномалий краниовертебральной зоны, поскольку в патогенезе данных синдромов немаловажная роль отведена аномалиям развития головного мозга, поэтому данные синдромы в данной статье не рассмотрены.
Пороки развития позвоночника и спинного мозгаЮ. А. Зозуля, д. м. н., профессор, член-корреспондент НАН, академик АМН Украины;
Ю. А. Орлов, д. м. н., профессор; Институт нейрохирургии им. А. П. Ромоданова АМН Украины, г. Киев
Врожденные уродства развития являются одной из главных причин детской смертности и инвалидности. В Украине в 2001 году родилось почти 400 тысяч детей, из них 48 тысяч имели уродства. Значительное место в этой патологии занимают дефекты развития нервной трубки, которые формируют различные нарушения нервной системы: от пороков развития позвоночника и спинного мозга до анэнцефалии. При грубых дефектах развития невральной трубки (анэнцефалия, полное незаращение позвоночника и другие) плод погибает внутриутробно или рождается нежизнеспособным и погибает в ближайшие часы или дни после рождения. Поэтому социальный и медицинский аспекты грубых дефектов развития невральной трубки сводятся к профилактике формирования дефекта, его ранней диагностике и своевременному прерыванию беременности. Иные проблемы возникают при менее грубых нарушениях формирования спинного мозга и позвоночника, объединенных понятием спинальные дизрафии, или дефекты развития нервной трубки, которые в зарубежной литературе объединены термином spina bifida.
Историческая справка о спинальных дизрафиях
Исследования палеонтологов убедительно свидетельствуют о том, что врожденные пороки развития позвоночника и спинного мозга существуют также давно, как и человек. Известны описания дефектов развития позвоночника у взрослого человека неолитического периода (5000 лет до нашей эры), бронзового (3000 лет до нашей эры) и позднего железного века (800 лет до нашей эры).
Упоминания об опухолевых образованиях поясничной области мы находим в трудах Гиппократа (460-370 гг. до нашей эры). В работах итальянского анатома Морганьи Батиста (1688-1771 гг.) приведен обзор литературы XVI и XVII столетий, касающейся спинальных дизрафий, дано описание патологии дефектов невральной трубки с указанием связи spina bifida и гидроцефалии, spina bifida и анэнцефалии. Об этом пишут Pieter van Foreest (1522-1597 гг.), Nikolas Tulpii (1593-1674 гг.), Миколай Бидло (1714 г.). Лечению эта патология не подлежала, оно было бесперспективно.
XIX век открывает современную историю изучения спинальных дизрафий. В 1875 году R. Virchov убедительно доказал существование у человека скрытых незаращений позвоночника - spina bifida occulta. В 1881 году А. Лебедев на основании экспериментов на куриных эмбрионах и изучения человеческих плодов сделал вывод о том, что менингомиелоцеле и анэнцефалия являются крайними проявлениями одного и того же нарушения развития. Он также доказал возможность скрытых аномалий формирования нервной трубки. В 1886 году Recklinghausen опубликовал монографию, в которой подробно описал spina bifida как результат нарушения формирования нервной трубки, впервые выделил три ее вида: менингоцеле, менингомиелоцеле и миелоцистоцеле. Все работы исследователей носили описательный характер, хотя и связывали нарушения движений, недержание мочи, деформацию позвоночника и стоп с наличием дефекта развития нервной трубки - со spina bifida.
В доантисептический период лечение спинномозговых грыж сводилось к сдавливанию мешка и повторным проколам его. Рекомендованный Velpeau (1846) метод впрыскивания в полость мешка раствора йода не нашел распространения из-за частых осложнений и даже смерти пациентов. Более эффективный способ лечения был предложен доктором Вауer в 1889 году, который «закрывал» костный дефект выкроенным из подлежащих тканей мышечно-апоневротическим лоскутом. Предложенные в дальнейшем модификации этой методики остаются основными в хирургии спинномозговых грыж и в настоящее время. Однако до 50-х годов XX столетия отношение к хирургическому лечению спинальных дизрафий было отрицательным. В 1929 году J. Fraser опубликовал результаты хирургического лечения 131 ребенка в королевской детской больнице г. Эдинбурга (Англия). После операции выжили 82 ребенка. В течение года после операции еще 16 детей погибли от прогрессирующей гидроцефалии, большая часть выживших детей стали тяжелыми инвалидами. И вновь встал вопрос о целесообразности хирургического лечения спинальных дизрафий. Ситуация изменилась после внедрения в 50-х годах имплантируемых клапанных дренажных систем для лечения гидроцефалии (F. Nulsen, T. Spits, 1951; R. Pudenz, F. Russel, 1957). В сочетании с разработкой новых эффективных антибиотиков для лечения воспалительных осложнений, дренирующие операции, по существу, «открыли двери» для хирургического лечения спинномозговых грыж у детей, включая новорожденных. Однако это поставило новые проблемы перед ортопедами, урологами, неврологами, психологами. У детей часто обнаруживали парезы конечностей, деформации позвоночника и стоп, недержание мочи, задержку физического и психического развития, что требовало конкретного лечения. В 1957 году в Лондоне создано первое «Общество исследования гидроцефалии и spina bifida». По его примеру мультидисциплинарные группы медиков (нейрохирургов, ортопедов, урологов, неврологов, психиатров) для лечения детей со spina bifida были организованы во многих странах.
Значительный вклад в изучение хирургии уродств развития позвоночника и спинного мозга внесли российские ученые: А. А. Бобров (1892), П. И. Дьяконов (1893), В. И. Зиненко (1895), С. Губский (1902), В. Н. Парин (1913), А. Д. Сперанский (1925), Н. Н. Бурденко (1929), Б. Г. Егоров (1938), В. И. Ростоцкая (1954), Б. М. Рачков (1966), Г. В. Каргопольцева (1971), Н. Маджибов (1981), А. М. Шутов (1983), И. В. Зуев (1995), В. Г. Воронов (2000).
Много внимания уделяли вопросам диагностики и лечения детей со спинномозговыми грыжами украинские ученые: Ю. А. Свидлер (1962), Н. П. Гук (1965), Н. П. Масалитин (1978), Ю. А. Орлов (1993, 2000, 2003).
Классификация нарушений развития позвоночника и спинного мозга
Несмотря на то, что на связь наследственности и частоты спинномозговых грыж указывали еще исследователи XIX века, истинный интерес генетиков к этой проблеме появился в последние десятилетия XX века.
В настоящее время понятие «спинальные дизрафии» объединяет различные нарушения развития спинного мозга и позвоночника:
· spina bifida occulta - скрытое незаращение позвоночника;
· spina bifida cystica uverta - открытое расщепление позвоночника с формированием кистозной спинномозговой грыжи;
· rhachischiasis posterior (totalis et partialis) - расщепления позвоночника и мягких тканей с распластыванием спинного мозга, которые возникают на всем протяжении позвоночника или только в какой-то его части.
Скрытые незаращения позвоночника обычно локализуются в пояснично-крестцовой области и, как правило, клинически ничем не проявляются. Часто они являются случайной «находкой» при рентгенологическом исследовании позвоночника. Кожа в области незаращения дужки позвонка не изменена, но могут отмечаться пигментные пятна, подкожные жировики (липомы), свищевые ходы (дермальные синусы). Анатомическая сущность скрытой расщелины позвоночника состоит в неполном заращении дужки позвонка.
Со времени первых описаний скрытого незаращения позвоночника R. Virchow (1875), Recklinghausen (1886) считалось, что эта аномалия развития позвоночника, обусловленная нарушением окостенения, не требует медицинской помощи. По данным А. Д. Сперанского, опубликованным в 1925 году в работе «Происхождение spina bifida occulta в крестцовом отделе позвоночного столба человека», утверждалось, что неполное смыкание крестцовых дужек встречается у 70% людей и является нормой. Лишь последующие анатомические исследования и данные современных методов диагностики (компьютерная томография, ядерно-магнитная томография) позволили обнаружить сопутствующие изменения в местах дефекта дужек позвонков, которые приводят к ночному недержанию мочи, к болям в пояснично-крестцовой области, нарушению осанки, реже к слабости мышц ног, деформации стоп, чувствительным и трофическим нарушениям. Именно эти случаи spina bifida occulta требуют хирургической помощи.
Открытые кистозные расщепления позвоночника (истинные спинномозговые грыжи) в зависимости от степени вовлечения в патологический процесс нервных структур разделяют на следующие.
Осложненная форма (spina bifida complicata) характеризуется сочетанием одной из вышеперечисленных форм спинномозговых грыж с доброкачественными опухолями (липомами, фибромами), которые фиксированы к оболочкам, спинному мозгу или его корешкам.
Незаращение позвоночника и мягких тканей с несформировавшимся спинным мозгом (rhachischiasis posterior) является крайней степенью уродства, никогда не сопровождается кистозным компонентом и выпячиванием образования над кожей. Дефект кожи, мягких тканей, заднего полукольца позвоночного канала зияет, и в его глубине видна полоска нервной ткани с большим количеством мелких сосудов (area medullo-vasculosa). Дефект кожи прикрыт фрагментированной пиальной оболочкой с истечением ликвора. Частичный рахишизис у живых новорожденных обычно распространяется на 3-5 позвонков.
Типичным для всех видов и форм спинальных дизрафий является их заднее расположение с дефектом заднего полукольца позвоночного канала. Крайне редко (менее 1% случаев) незаращение формируется на переднебоковой поверхности канала, и возникают передние спинномозговые грыжи. При пояснично-крестцовой локализации эти грыжи распространяются в малый таз и затрудняют процесс дефекации. При более высоком расположении они могут сдавливать образования грудной клетки, шеи, носоглотки.
Расположение спинномозговых грыж по длиннику позвоночного столба в 90% случаев ограничивается пояснично-крестцовой областью. Грудная и шейная локализации грыж относительно редки. Интересно, что при исследовании материала спонтанных абортов японские ученые обнаружили более частое нарушение формирования позвоночника и спинного мозга в грудном и шейном отделах, а также высокую частоту дефектов, захватывающих весь позвоночный столб. Это, в определенной степени, говорит о том, что эмбрион и плод с грубым дефектом формирования невральной трубки, как правило, погибают.
Для понимания сущности формирования пороков развития позвоночника и спинного мозга необходимо, хотя бы в общих чертах, представить процесс эмбриогенеза этих структур. На первой неделе беременности у зародыша происходит деление клеток с образованием зародышевых узелков. На второй неделе - формирование внезародышевых частей и образование осевых органов зародыша. На третьей неделе идет процесс образования первичной невральной трубки из наружного зародышевого листка, который проходит стадии первичной (3-4-я недели беременности) и вторичной (4-7-я недели беременности) нейруляции.
Именно на этих этапах эмбриогенеза возникают первичные нарушения нейруляции и формирование спинальных дизрафий. В стадии вторичной нейруляции могут появляться пороки развития пояснично-крестцового отдела позвоночника. Поэтому ранние периоды беременности, если это не связано с наследственными факторами, являются определяющими для формирования дефектов развития невральной трубки, и все современные методы предупреждения этой патологии распространяются на периоды до наступления беременности и ее первые недели.
Пороки развития позвоночника и спинного мозга
Ю. А. Зозуля, д. м. н., профессор, член-корреспондент НАН, академик АМН Украины;
Ю. А. Орлов, д. м. н., профессор; Институт нейрохирургии им. А. П. Ромоданова АМН Украины, г. Киев
Современная диагностика пороков развития нервной трубки
Несмотря на успехи в ранней диагностике дефектов развития нервной трубки, благодаря внедрению в практику биохимических методик (исследование содержания α-фетопротеина и ацетилхолинестеразы в сыворотке крови матери и околоплодных водах), методов интраскопии плода (ультразвуковой, ядерно-магнитный) основное значение в снижении частоты этой аномалии принадлежит предупредительным мероприятиям. Учитывая, что причины возникновения дефектов развития нервной трубки многофакторные и эти факторы известны, обоснованно формирование групп риска беременных, у которых вероятность рождения ребенка с дефектом наиболее высока. Поэтому во всем мире признано, что при планировании беременности родителям необходимо обследоваться у врача-генетика, а будущей матери у гинеколога, чтобы предпринять меры по профилактике уродств развития нервной трубки, отнести беременных к различным группам риска и с различной настороженностью контролировать течение беременности.
Какие же факторы способствуют появлению дефекта развития нервной трубки? Во-первых, генетический дефект, унаследованный от одного из родителей. Во-вторых, воздействие неблагоприятных факторов внешней среды, способствующих появлению мутаций в гене. Известно, что встречаемость дефектов развития нервной трубки колеблется от 1:500 до 1:2000 живых новорожденных в различных регионах мира и этнических группах населения, составляя в среднем 1:1000. Однако, если в семье родителей или ближайших родственников встречались случаи рождения детей с дефектами нервной трубки, то вероятность появления ребенка с дефектом возрастает до 2-5%. Это же относится к рождению второго ребенка, если первый родился с дефектом (риск составляет около 5%). Настораживающим моментом в этом плане также являются спонтанные аборты (выкидыши), преждевременные роды, младенческая смертность в семье и у родственников.
Поэтому генетическая предрасположенность к появлению ребенка с дефектом нервной трубки является основным показателем включения беременной в группу высокого риска. К внешним факторам, способствующим появлению дефекта развития нервной трубки, относятся:
· - радиация (проживание в районах, загрязненных радионуклидами, работа с источниками радиационного излучения);
· токсические вещества химического происхождения (нефтепродукты, удобрения, пестициды и т. д.);
· применение женщиной до беременности и в первые ее месяцы противосудорожных препаратов;
· высокая температура тела или применение горячих ванн в начале беременности;
· сахарный диабет и ожирение;
· несбалансированное питание, дефицит витаминов и особенно фолиевой кислоты.
Обнаружение одного, а тем более, нескольких из этих факторов, является основанием для включения беременной в группу высокого риска рождения ребенка с дефектом развития нервной трубки.
Оптимальный алгоритм пренатального обследования для снижения частоты дефектов развития нервной трубки предполагает следующее.
Пренатальная диагностика и объем обследования беременных отличаются в различных группах риска.
В группах низкого риска проводятся:
· ежемесячные консультации (осмотры) акушером;
· во втором триместре беременности анализ крови беременной на содержание α-фетопротеина и ацетилхолинестеразы (при повышенных уровнях - повторный анализ их содержания в околоплодных водах и ультразвуковое обследование плода). Если наличие дефекта нервной трубки подтверждается, ставится вопрос о прерывании беременности;
· в третьем триместре беременности - ультразвуковое исследование и подготовка к родам.
В группах высокого риска проводятся:
· ежемесячный осмотр акушером;
· во втором триместре беременности обязательный многократный контроль содержания α-фетопротеина и ацетилхолинестеразы в сыворотке крови и околоплодных водах, многократное ультразвуковое исследование плода с целью обнаружения возможных врожденных уродств развития плода, в сложных ситуациях используют магнитно-резонансное обследование.
Подтверждение дефекта развития нервной трубки - обычно основание для прерывания беременности, но современные методы пренатальной диагнос-тики не являются абсолютными. Они чаще диагнос-тируют сам факт наличия дефекта, однако не всегда можно уточнить степень выраженности его. В то же время, степень вовлечения в патологический процесс нервных структур считается определяющей для прогноза. При менингоцеле и своевременной хирургической помощи ребенок полноценно развивается, а в будущем становится нормальным трудоспособным человеком. При менингомиелоцеле даже хирургическая помощь не обеспечивает высокого качества жизни, ребенок будет инвалидом, нередко тяжелым. Поэтому обнаружение у плода дефекта развития нервной трубки - всегда веское основание для прерывания беременности.
Значительно сложнее ситуация в семьях, где беременность долгожданна, а перспектива новой беременности маловероятна. Если выраженность дефекта уточнить не удается, используют дополнительные методы диагностики: ядерно-магнитную резонансную томографию (МРТ), но и она не всегда позволяет ответить на поставленные вопросы. Тогда врачи совместно с родителями, объясняя все обстоятельства и возможные исходы, решают судьбу плода.
Постнатальная диагностика дефектов развития нервной трубки
К большому сожалению, частота планируемой беременности в нашей стране не превышает 20-30% случаев. О факте беременности будущая мать часто узнает на 2-3-м месяце беременности, когда профилактические мероприятия по предупреждению развития дефектов развития нервной трубки проводить уже поздно. Нередко весь период беременности протекает без контроля акушера-гинеколога, а тем более генетика, и врачи, семья сталкиваются с фактом рождения ребенка со спинальной дизрафией. При грубых пороках (менингомиелорадикулоцеле, частичный рахишизис) с наличием мягкотканевого выпячивания, дефекта кожи, истечением ликвора, отсутствием движений в ногах сложностей в постановке диагноза спинальной дизрафии не возникает. Ребенка направляют на консультацию к нейрохирургу для решения вопроса о проведении операции.
Принципиальный алгоритм обследования новорожденного со спинальной дизрафией или подозрением на нее выглядит так. После приема родов акушер передает ребенка неонатологу, а при необходимости, реаниматологу. Именно на этом этапе устанавливается предварительный диагноз дефекта развития нервной трубки, определяется общее состояние развития, здоровья ребенка, наличие других пороков или синдромов. При отсутствии разрыва спинномозговой грыжи и истечения ликвора алгоритм обследования идет по стандартному варианту: стабилизация жизненно важных функций новорожденного, выписка из роддома на 5-7-й день, консультация генетика (или детского невролога), направление к детскому нейрохирургу. Консультация генетика особенно важна для выявления других пороков развития и генетических синдромов, что может послужить причиной отказа от хирургического лечения ввиду его бесперспективности.
Консультация детского нейрохирурга и дообследование ребенка являются определяющими моментами в дальнейшей его судьбе. В комплекс дообследования входят:
· осмотр местных изменений, во многом определяющих степень срочности проведения операции, необходимость туалета, дезинфекции и обработки поверхности грыжи;
· исследование состояния нервной системы ребенка, позволяющее оценить степень недоразвития нервных элементов, выраженность двигательного дефекта, степень нарушений чувствительности, состояние сфинктеров мочевого пузыря и прямой кишки, обнаружить наличие гидроцефалии, ее стадию, форму и выраженность, выявить другие дефекты развития или патологические состояния;
· обследование костного аппарата ребенка, деформаций конечностей, позвоночника, аномалий их развития.
К дополнительным методам дообследования детей с дефектами развития невральной трубки относят следующие.
Рентгенологические методики:
· обзорные рентгенографии позвоночника, черепа, конечностей позволяют оценить формы и размеры, характер и распространенность аномалии, то есть уточнить костные изменения, которые сопровождают данную патологию;
· компьютерная томография (КТ) обеспечивает объективную оценку состояния головного мозга, ликвороносных путей, а в костном режиме - состояние костного аппарата. Методика более информативна для головного, чем для спинного мозга. Усовершенствованная методика КТ - трехмерная костная реконструкция - открыла новые возможности в диагностике костных аномалий черепа и позвоночника. Объемность изображения, возможность осмотра зоны поражения со всех сторон, увеличение интересующих деталей делают методику очень перспективной и информативной. Однако надо помнить, что все рентгенологические методики сопряжены с лучевой нагрузкой на организм и количество таких исследований для новорожденного ограниченно.
Ядерно-магнитная резонансная томография - новый высокоинформативный метод диагностики пороков развития черепа, позвоночника, головного и спинного мозга. Он позволяет уточнить особенности патологии и, следовательно, более объективно прогнозировать результаты лечения. Очень важно, что исследование не сопровождается лучевой нагрузкой на организм, но требует обездвиживания (наркоза) пациента на 15-20 минут. Метод используется как для пренатальной, так и постнатальной диагностики дефектов развития нервной трубки.
При решении вопроса об операции проводят стандартные исследования состояния сердечно-сосудистой системы, дыхательной функции, показателей крови и мочи новорожденного. Ребенка осматривают неонатолог или педиатр, анестезиолог, и только после этого решается вопрос об операции, объеме подготовки к ней, особенностях проведения и степени ее риска. Операцию проводят только при согласии родителей.
Таковы обычная ситуация и алгоритм обследования новорожденного или ребенка с дефектом развития невральной трубки, хирургическое лечение обычно проводится после первого месяца жизни ребенка, когда степень адаптации новорожденного существенно повышается.
Совершенно другая ситуация возникает при рождении ребенка с разрывом спинномозговой грыжи, при угрозе такого разрыва, при частичном рахишизисе с истечением ликвора. Обусловлено это тем, что при разрыве грыжевого мешка и истечении ликвора «открываются ворота» для инфекции и развития воспаления оболочек и мозга (менингит, менингоэнцефалит, вентрикулит). Именно эти воспалительные процессы приводят к гибели новорожденных с разрывами спинномозговых грыж. Низкие защитные свойства организма новорожденных, почти полное отсутствие собственной иммунологической защиты объясняют высокую смертность новорожденных с воспалительными процессами нервной системы. Несмотря на использование мощных современных антибиотиков, смертность достигает 75-80%.
Накопленный нами опыт говорит о том, что продолжающееся более 24 часов истечение ликвора всегда приводит к менингитам, менингоэнцефалитам, поэтому главной целью медицинской помощи новорожденным с разрывами спинномозговых грыж являются быстрейшее «закрытие ворот» для инфекции и раннее проведение противовоспалительной терапии. Благодаря оперативным вмешательствам в первые 24 часа ликвореи удается снизить летальность до 3-5%, почти в 10-15 раз. Именно это обосновывает в подобных ситуациях отказ от стандартного алгоритма обследования и применения алгоритма ургентного обследования и лечения ребенка с аномалией развития невральной трубки (в нашей практике самый маленький пациент через час после рождения был на операционном столе).
Сразу после рождения ребенка акушер, реаниматолог и неонатолог устраняют угрожающие жизни состояния (отсутствие самостоятельного дыхания, нарушение температуры тела и т. д.), определяют грубые нарушения жизненно важных функций организма, исключая возможность хирургического вмешательства, определяют показатели крови, включая группу крови и резус-фактор. Раневую поверхность в области грыжи обрабатывают дезинфицирующими растворами, прикрывают стерильными салфетками, ребенка укладывают на живот с опущенным головным концом. При отсутствии грубых витальных нарушений, после беседы с родителями и их согласия на операцию ребенка срочно переводят в нейрохирургическое отделение, где проводят только те исследования, которые обеспечивают успешное проведение операции (общие анализы, если они не были проведены в роддоме, УЗИ).
Пороки сегментации шейного отдела позвоночника… по образному высказыванию В.А. Дьяченко, аномалии - это эксперимент природы, условия которого мы сегодня не можем учесть.
Пороки сегментации позвоночника - пороки задержки развития позвоночника, при которых дифференцирование или совсем не наступает, или не доходит до конца. Эти пороки распространяются на целые отделы позвоночника и на отдельные позвонки. При нарушениях сегментации развиваются наиболее тяжелые и прогрессирующие деформации позвоночника.
Наиболее часто наблюдаются пороки сегментации шейного отдела, известные под названием синдрома Клиппеля-Фейля, в основе которого лежит блокирование деформированных шейных позвонков, укорочение шеи, ограничение ее подвижности. Аномалия внешне проявляется выраженным укорочением шеи. С первого взгляда создается впечатление, что шея отсутствует. Рентгенологическая картина может быть разнообразной. Иногда процесс может охватывать только три позвонка в шейном или грудном отделе позвоночника. В некоторых случаях отмечается тотальное слияние всех шейных позвонков. На рентгенограмме шейный отдел искривлен, прослеживаются боковые клиновидные позвонки, конкресценция, блок из несегментированных шейных, верхних и, реже, средних грудных позвонков, иногда с единым крупным остистым отростком, межпозвонковые отверстия круглые или овальные, малых размеров. Эта аномалия является не только пороком сегментации, но и пороком формообразования. Синдром Клиппеля-Фейля необходимо дифференцировать со спондилитом. Для синдрома Клиппеля-Фейля характерно отсутствие деструкции позвонков, теней абсцессов и дополнительного костеобразования. Мануальная терапия при болезни Клиппеля-Фейля не проводится (о синдроме Клиппеля-Фейля см. также в статье «Аномалии развития краниовертебральной зоны» в разделе «Вертебрология» медицинского портала DoctorSPB.ru) .
Среди аномалий сегментации наибольшее значение имеют врожденные блоки одного или нескольких позвоночных двигательных сегментов.
Под конкресценцией (анатомическим блокированием) позвонков следует понимать врожденный дефект дифференцирования соседних позвонков, проявляющихся в костном их слиянии. Аномалия выражается, преимущественно, в слиянии двух позвонков. В редких случаях встречаются слияния и трех позвонков. Различают полное блокирование, когда сливаются тела и дуги, и частичное - при слиянии преимущественно дуг и остистых отростков. Наблюдается как двустороннее, так и одностороннее слияние костей. При частичном блокировании межпозвонковый диск резко сужен, по краям тел позвонков имеются частичные костные соединения. Слившиеся позвонки сохраняют свою высоту, не деформированы, поперечные отростки не изменены, межпозвонковые отверстия нормальной величины. Костная структура сросшихся позвонков обычная, без дефектов и склерозирований. Граница между позвонками не всегда исчезает - часто можно отметить край позвонка, узкую полоску плотной костной ткани.
При любом варианте одностороннего блокирования позвонков будет наблюдаться прогрессирование деформации. При одностороннем блокировании не встречается деформаций I степени, у 85 % пациентов наблюдаются деформация II-III степени, а у 15 % - IV степени. Более пологие дуги с медленным прогрессированием отмечаются лишь у больных с нарушением сегментации ребер в пределах от паравертебральной области до средней подмышечной линии и при условии, если в процесс вовлечено не более 2-3 ребер. Если процесс костного блокирования дополняется вертебральным нарушением сегментации, то происходит неизбежный прогресс деформации, особенно в периоды интенсивного роста. Для всех вариантов нарушения сегментации характерным является раннее появление тяжелой деформации позвоночника. Любая комбинация нарушения сегментации с односторонним дефектом (полным или неполным), как правило, приводит к злокачественному течению деформации.
Блокирование позвонков встречается примерно у 2,4 % пациентов и чаще всего между вторым и третьим шейными позвонками. Обычно наблюдается полное блокирование. Возникновение блокирования может быть следствием нарушения дифференцирования в раннем периоде эмбриологического развития или недоразвития межпозвонкового диска с последующим костным слиянием. Слияние позвонков может быть не только врожденным, но и приобретенным. Приобретенные блоки могут возникнуть в связи с инфекционными или воспалительными заболеваниями (чаще всего: остеомиелит, туберкулез, бруцеллез, тиф), а также выраженным остеохондрозом в стадии фибротизации диска.
Дифференциально-диагностические признаки врожденного и приобретенного блока
Конкресценция:
• сохранение нормальной высоты тел в блоке;
• прямая вертикальная линия в области задней части блока;
• сращение остистых отростков;
• сохранение замыкательных пластинок тел позвонков;
• уменьшение высоты межпозвонкового отверстия и правильная округлая его форма;
• наличие сопутствующих аномалий;
• отсутствие анамнестических сведений о перенесенных инфекциях, травмах и т.д.
Приобретенный блок:
• уменьшение высоты тел позвонков, особенно в передней их части;
• углообразная деформация задней границы блока вследствие деструктивного процесса;
• отсутствует сращение элементов дуг;
• признаки разрушения костной структуры тел и дисков;
• уменьшение или увеличение межпозвонковых отверстий и их деформация;
• нехарактерны сопутствующие аномалии;
• анамнестические сведения о перенесенных инфекциях, травмах и т.д.
При конкресценции тел позвонков (врожденный блок) мануальное воздействие направляется на выше- или нижележащий двигательные сегменты позвоночника, но ни в коем случае не на область патологических изменений.
В краниовертебральной области наблюдаются аномалии, известные под названием ассимиляции атланта. Ассимиляции атланта встречаются в 0,14-2 % случаев. Аномалии ассимиляции состоят в том, что атлант частично или полностью сливается с затылочной костью. Ассимиляция атланта сопровождается отсутствием или недоразвитием поперечной связки атланта. Это создает условия для вывиха головы вперед, даже при легкой травме. Анатомическая сущность ассимиляции атланта состоит в том, что боковые части его на одной или на обеих сторонах, а также дуги частично или полностью срастаются с затылочной костью, большей частью асимметрично. Атлант обычно уплощен, истончен. Виды срастаний чрезвычайно разнообразны. Обычно при ассимиляции передняя дуга атланта срастается с базальной частью затылочной кости, задняя же большей частью представляется расщепленной. Различают односторонние и двусторонние ассимиляции - при слиянии одной или обеих сторон позвонка.
У больных с ассимиляцией атланта при отсутствии у них очаговой неврологической симптоматики можно проводить мануальную терапию по поводу вертеброгенных головокружений и цефалгического синдрома.
Спинальная дизрафия представляет собой порок развития, связанный с неполным закрытием тканей мезодермального и эктодермального происхождения вдоль срединного шва (от греч. rhaphe - шов) - средней линии позвоночника. Проявлениями спинальной дизрафии являются расщепление дуг позвонков (spina bifida) и сагиттально расположенных мягких тканей, а также возникающие при этом различные варианты спинномозговых грыж, иногда дермоидные кисты, липомы, синдром «жесткой» конечной нити.
Дизрафия позвоночника и спинного мозга в зависимости от степени их недоразвития имеет следующие варианты: 1) spina bifida occulta; 2) spina bifida complicata; 3) spina bifida anterior; 4) спинномозговые грыжи: менингоцеле, менингорадикулоцеле, миеломенингоцеле, миелоцистоцеле; 5) рахисхизис частичный и полный.
Скрытая расщелина позвоночника - spina bifida occulta (от лат. spina - ость, bifidus - надвое разделенный). Наиболее частая форма аномалии позвоночника - расщепление дуг позвонков (spina bifida occulta). Незаращенными могут быть 1-2 позвонка, но иногда и большее их количество. Концы незаращенных дуг нередко вдавливаются в просвет позвоночного канала и вызывают компрессию твердой мозговой оболочки, субдурального пространства и корешков конского хвоста, при этом костный дефект прикрыт неизмененными мягкими тканями. Такая форма аномалии выявляется при спондилографии, чаще на нижнепоясничном - верхнекрестцовом уровнях. В зоне расщепления дуги или нескольких дуг позвонков иногда отмечается втянутость и атрофия кожи или же припухлость тканей, рубцы, пигментация, возможен гипертрихоз - симптом Фавна. Наличие spina bifida occulta может предрасполагать к развитию болевого синдрома, иногда - синдрома Лермитта, сопровождающегося ощущением по типу прохождения электрического тока вдоль позвоночника при постукивании по остистому отростку аномального или поврежденного позвонка.
Полный рахисхизис - выраженная дизрафия, проявляющаяся расщеплением не только дуг и тел позвонков, но и прилежащих к ним мягких тканей. Через расщелину в мягких тканях сразу же после рождения ребенка может быть виден спинной мозг. Грыжевого выпячивания тканей при этом нет. Тела позвонков в вентральной части расщелины могут срастаться. Возможны пороки развития и других позвонков, ребер. Встречаются парциальные, субтотальные и тотальные формы дизрафии.
Spina bifida anterior - незаращение тел позвонков. Встречается редко и в основном является случайной находкой на спондилограммах, однако может сочетаться с другими дефектами развития.
Spina bifida complicata - незаращение дуг позвонка в сочетании с опухолевидными разрастаниями, представляющими собой всего лишь жировую или фиброзную ткань, расположенную под кожей и заполняющую костные дефекты дуг позвонков, срастаясь при этом с мозговыми оболочками, корешками и спинным мозгом. Локализуется чаще на пояснично-крестцовом уровне позвоночного столба.
Спинномозговые грыжи, возникающие в связи с незаращением дуг позвонков и расщеплением мягких тканей, представляют собой врожденные грыжевые выпячивания содержимого позвоночного канала (рис. 24.8): менингоцеле - грыжевое выпячивание из мозговых оболочек, заполненное ЦСЖ; менингорадикулоцеле - грыжа, состоящая из мозговых оболочек, спинальных корешков и ЦСЖ; миелорадикуломенингоцеле - грыжа, включающая структуры спинного мозга, спинномозговые корешки, мозговые оболочки и ЦСЖ; миелоцистоцеле - грыжевой мешок, содержащий участок спинного мозга с признаками гидромиелии.
Диагностика. При спинномозговых грыжах диагностика не представляет трудности. О характере содержимого грыжевого мешка можно судить на основании изучения
Рис. 24.8. Ребенок со спинномозговой грыжей (миеломенингоцеле) и сопутствующей гидроцефалией.
неврологического статуса. Уточнение диагноза может быть обеспечено с помощью спондилографии и МРТ-исследования, при этом надо иметь в виду, что окостенение крестца происходит лишь приблизительно к 12 годам жизни.
Спинальный дизрафизм
Спондилолиз
http://24radiology.ru/kostno-myshechnaya-sistema/spondiloliz/