Пол пациента:
Тип патологии:
Женщина 1974 г. ОАРИТ. Изначально лечили рассеянный склероз, (по данным МРТ), на фоне стрэсса динамика внезапно стала отрицательной. Укусы клещей отрицает. Лихорадит.
По последнему заключения МРТ: рекомендуют дифференцировать с энцефалитом, злокачественным вариантом рассеянного склероза тип Марбург, геморрагическим васкулитом, картина на МРТ аналогичная.
На КТ просто привезли посмотреть в динамике на общирность поражения. Впервые вижу такое.............
Цель публикации:

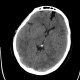

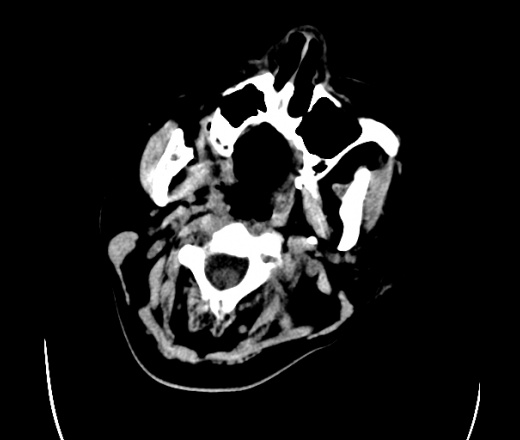

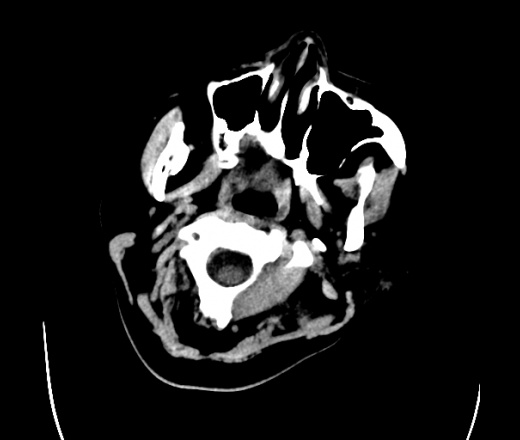
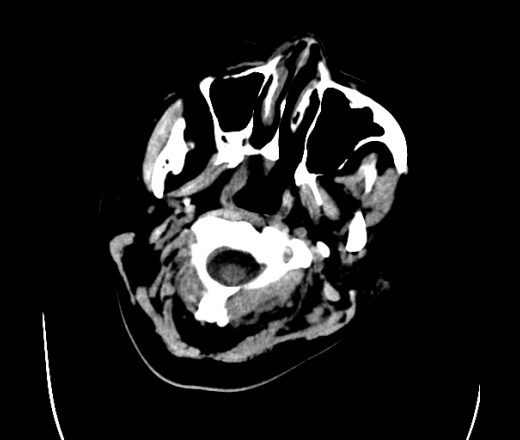
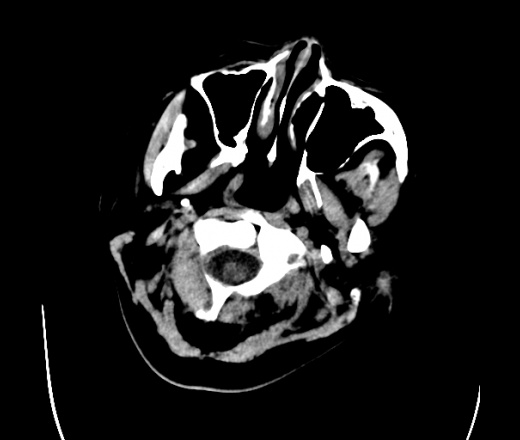

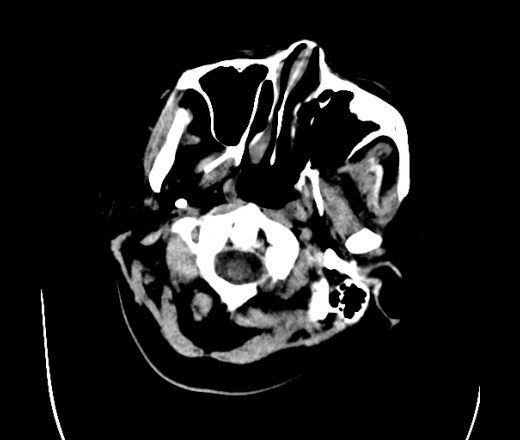


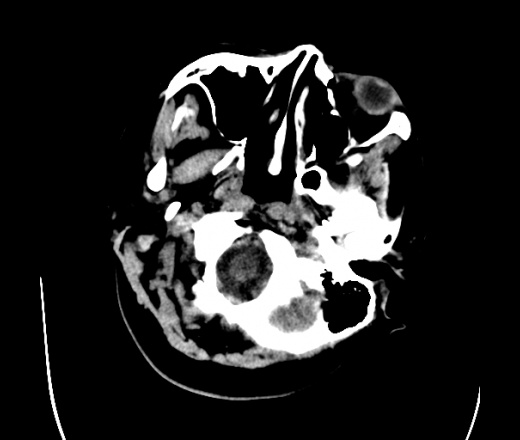

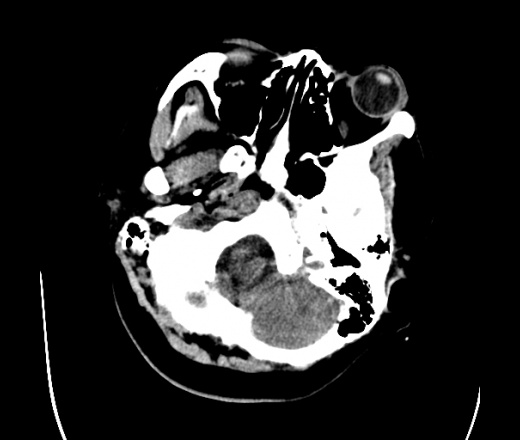


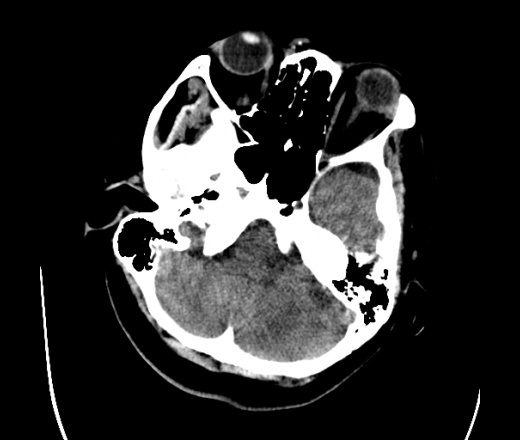
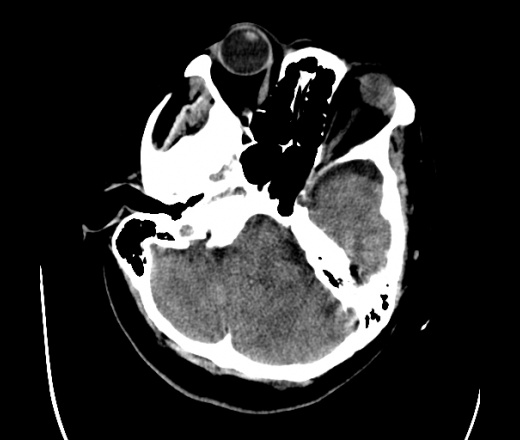

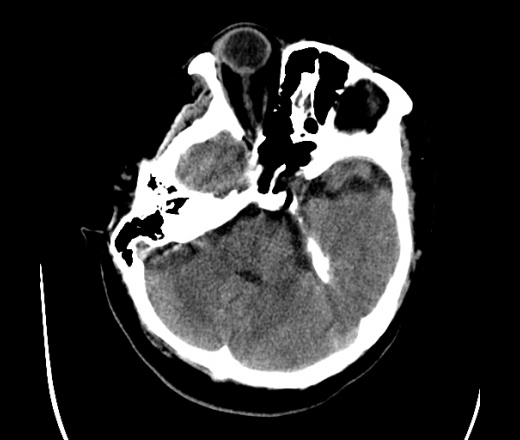

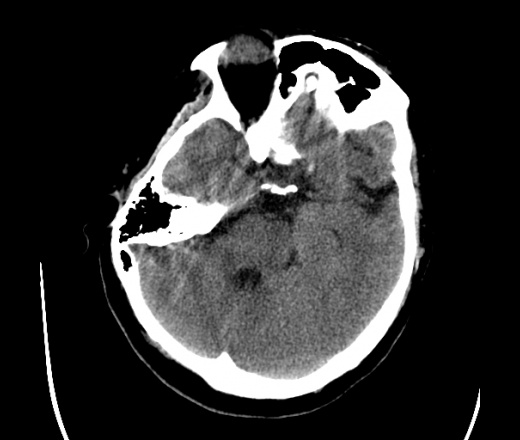
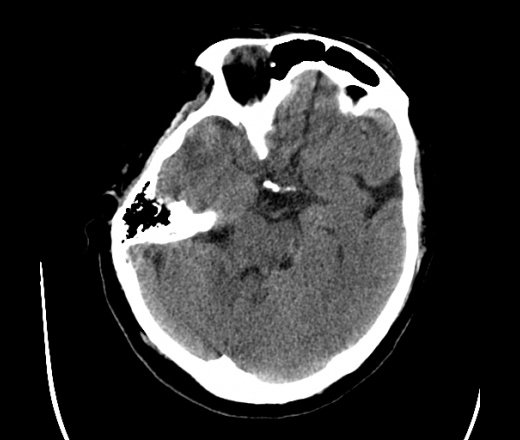
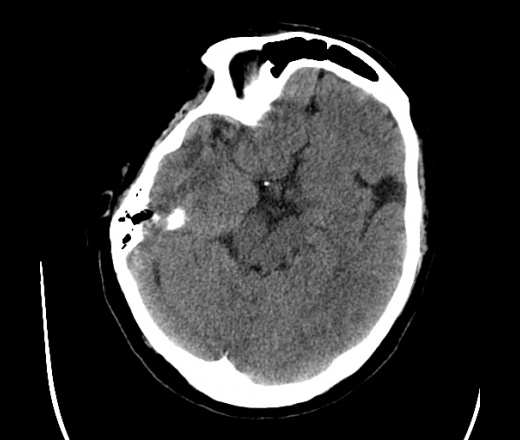
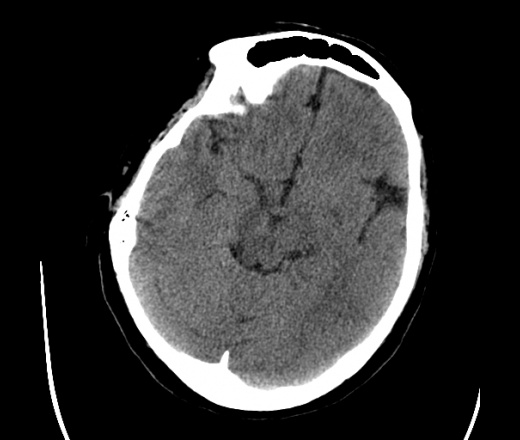
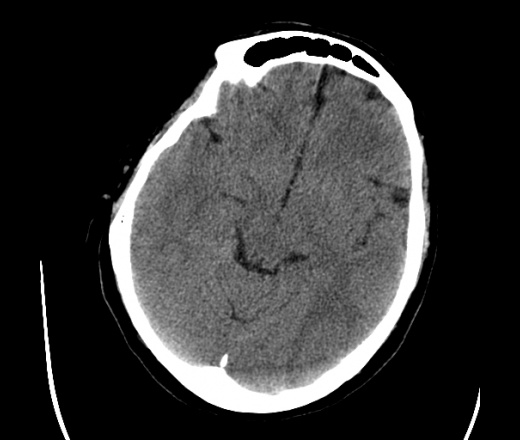
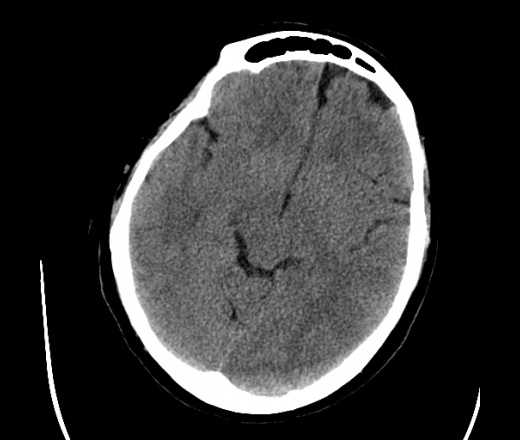



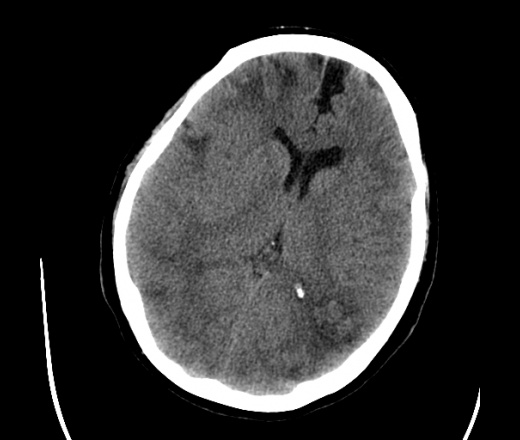
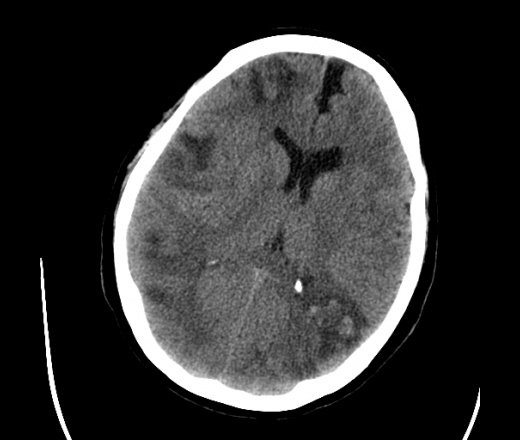

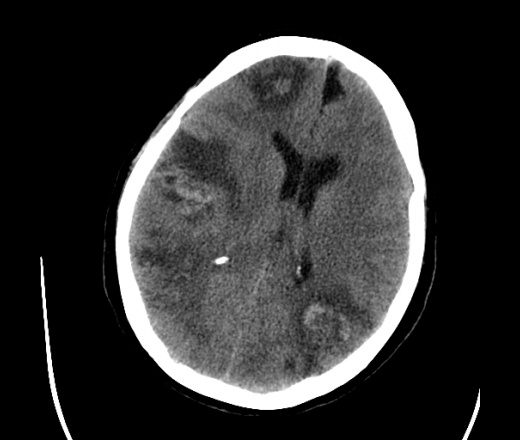
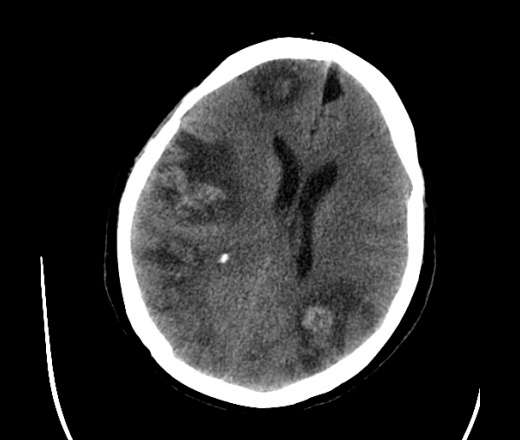

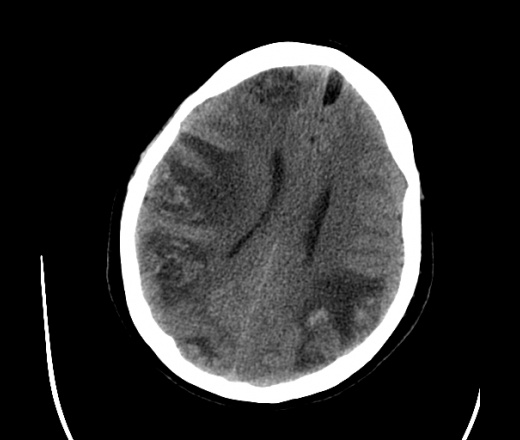

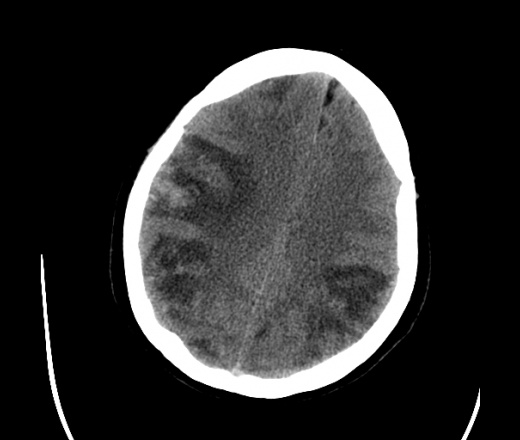
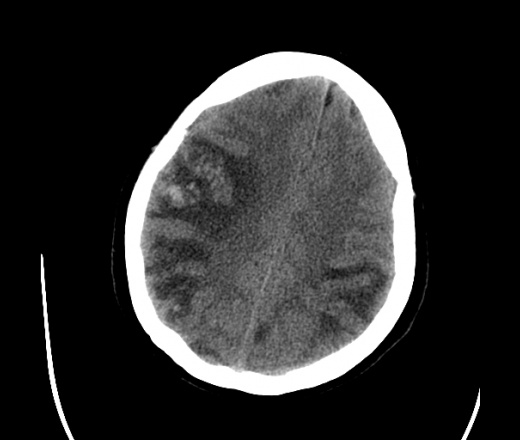





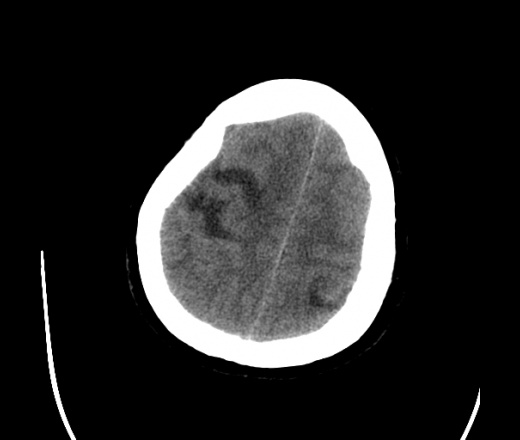
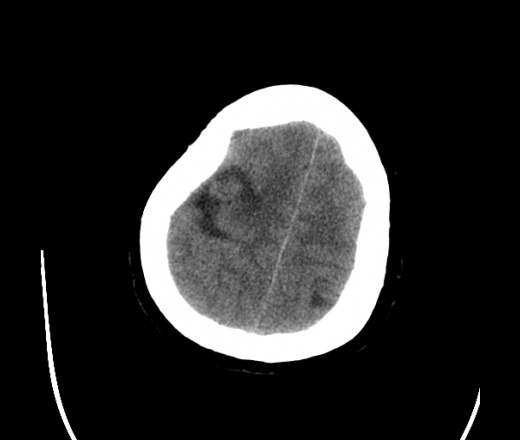
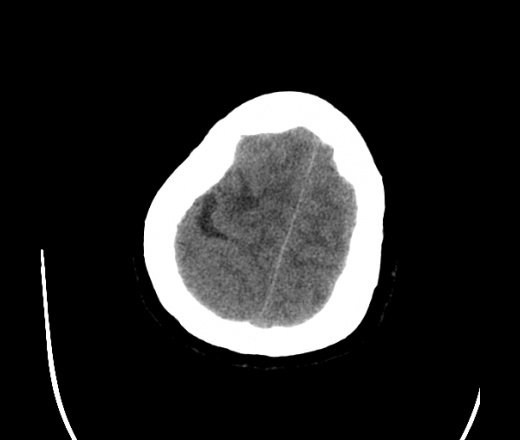
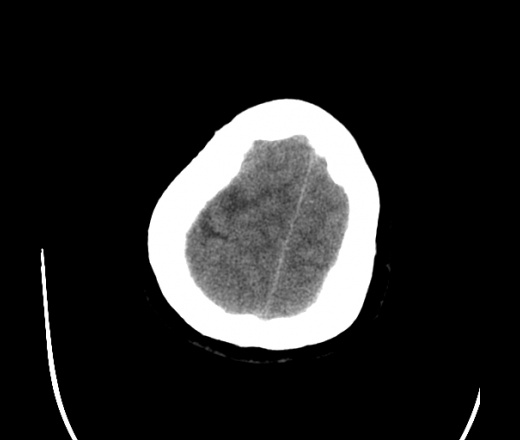










mts исключать обязательно. конкурирующий ds - герпетический энцефалит.
действительно картина редкая и необычная
Автор ветки молчит?
И клубокоуважаемые КТ-шники молчат, что неужели аутопсии все ждут?))))
В данный момент невропатологами выставлен предварительный диагноз злокачественный рассеяный энцефалит Марбурга.
Больная в ОАРИТ. Пока нового ничего нет. О дальнейшем расскажу обязательно.
Exitus letalis. Патоморфологии не будет. Отказ родственников.
Ложная инфа. Патоморфология была : рассеяный энцефаломиелит.
12.2. Острый рассеянный энцефаломиелит
Острый рассеянный энцефаломиелит (ОРЭМ) - воспалительное заболевание ЦНС с остро развивающимся диссеминированным демиелинизирующим поражением головного и спинного мозга.
Этиология. Как и при рассеянном склерозе, в основе ОРЭМ лежат аутоиммунные реакции на различные антигены миелина. Эти реакции развиваются у предрасположенных лиц, но в отличие от рассеянного склероза ограничиваются одним обострением, т.е. не имеют хронического течения («диссеминации во времени»). Триггером аутоиммунных реакций, по-видимому, является какой-либо известный вирус или вирус с пока еще неизвестными свойствами. Нельзя исключить и сосудисто-воспалительные, токсические факторы, под воздействием которых может развиваться вторичная демиелинизация. В целом ОРЭМ нельзя ни патоморфологически, ни клинически отличить от дебюта рассеянного склероза. Некоторые случаи ОРЭМ очень близки к поствакцинальным и постинфекционным энцефалитам.
Патоморфология. Основу патологического процесса при ОРЭМ составляют множественные периваскулярные очаги демиелинизации, очаговая сосудисто-воспалительная реакция с участием микроглии. Строение очагов такое же, как и при рассеянном склерозе, но воспалительные изменения и отек выражены больше, чем реактивная пролиферация астроглии. В меньшей степени поражаются олигодендроциты. Локализация процесса разнообразна - белое вещество больших полушарий, мозгового ствола, спинного мозга. Могут выявляться изменения в корешках и периферических нервах по типу периаксиального демиелинизирующего процесса.
Клинические проявления. Заболевание начинается остро, часто имитируя острую респираторную инфекцию. В некоторых случаях наблюдается подострое развитие в течение нескольких недель. Появляются головная боль, недомогание, повышение температуры (иногда значительное), озноб, психомоторное возбуждение, парестезии. Могут быть выражены общемозговые симптомы. Обычно имеются умеренные менингеальные знаки. На этом фоне через 2-3 дня появляются разнообразные очаговые симптомы. На МРТ выявляются множественные, обширные, часто сливные очаговые изменения без смещения срединных структур мозга (рис. 12.4).
В некоторых случаях доминируют симптомы поражения того или иного отдела ЦНС. Спинальная симптоматика проявляется пара- и тетрапарезами, обычно центральными, но иногда наблюдаются явления периферического пареза. Часто развивается гемипарез, возникают рас-
стройства чувствительности по проводниковому типу и нарушения функций тазовых органов. Возможен синдром Броун-Секара. Преимущественно стволовая локализация проявляется поражением черепных нервов (IX, X, XII пары), нередко отводящего и лицевого нервов. В процесс вовлекаются и зрительные нервы, появляются симптомы ретробульбарного неврита. Возникают мозжечковые расстройства в виде нистагма, статической и динамической атаксии.
В цереброспинальной жидкости при ОРЭМ обнаруживаются небольшое увеличение содержания белка, лимфоцитарный плеоцитоз (20-100 клеток в 1 мкл). В остром периоде заболевания в крови отмечаются умеренный лейкоцитоз, повышение СОЭ.
Лечение. Препаратами выбора остаются пульс-дозы кортикостероидов, которые вводят внутривенно. Назначают антиагреганты, ангиопротекторы, в некоторых случаях эффективны сеансы плазмафереза. Для восстановления нарушенных функций проводится активная метаболическая терапия (ноотропы, актовегин, церебролизин, аминокислоты, витамины), симптоматическая терапия. В подостром периоде показана активная нейрореабилитация с привлечением методов коррекции биомеханики движений, ЛФК и нейропсихологической коррекции.
Прогноз, как правило, благоприятный. При тяжелом поражении ткани мозга иногда остаются парезы, расстройства чувствительности, снижение зрения, нейропсихологические изменения. Возможно и тяжелое течение ОРЭМ с быстрым нарушением сознания, бульбарными расстройствами и летальным исходом.