Доктор медицинских наук Алексеева Тамара Рубеновна
Лучевая диагностика инфекционных поражений легких у больных гемобластозами
Алексеева Т.Р.
ГУ Российский онкологический научный центр им. Н.Н. Блохина РАМН, Москва
Диагностика неопухолевых поражений легочной ткани у больных гемобластозами является одной из серьезных проблем современной онкологии. Онкогематология объединила различные опухолевые заболевания кроветворной системы: лейкозы, лимфому Ходжкина (ЛХ) и гетерогенную группу злокачественных лимфопролиферативных опухолей – неходжкинских лимфом (НХЛ). При злокачественных лимфомах в процесс может вовлекаться не только лимфоидная ткань, но и любые экстранодальные структуры.
Поражение легочной ткани при злокачественных лимфомах, возникшее при генерализации опухолевого процесса, носит специфический характер. Неспецифические изменения в легких развиваются в результате присоединения вторичной инфекции в виде пневмоний, микозов и туберкулеза.
Широкое внедрение в клиническую практику новых медицинских технологий (трансплантации костного мозга, высокодозной химиотерапии) способствует возникновению иммуносупрессивных состояний у больных. Важным предрасполагающим фактором в развитии инфекционных осложнений у больных гемобластозами является также нейтропения, обусловленная как самим заболеванием, так и цитостатической терапией. Чем длиннее период нейтропении, тем выше риск развития инфекции [1]. Сложности диагностики воспалительных процессов в легочной ткани обусловлены агранулоцитозом [2, 3], когда пневмония протекает без нейтрофильной инфильтрации легочной ткани.
Клинические признаки грибковых инфекций, возникающих у иммунокомпрометированных пациентов, неспецифичны. Рентгенологические и компьютерно-томографические признаки инвазивных микозов также недостаточно специфичны [4].Исследования, проведенные в последние годы, показали что клинико-патологические проявления пневмонии зависят от возбудителя, иммунного статуса организма, морфологических особенностей воспалительной реакции и объема поражения легочной ткани [5].Кроме того доказаны существенные преимущества компьютерной томографии в выявлении и дифференциальной диагностике инфекционных поражений легочной ткани по сравнению с рентгенологическим исследованием [6]. Ложноотрицательные результаты рентгенологического исследования достигают 68,4% [7].
Разнообразие рентгенологических проявлений инфекционных осложнений у иммунокомпрометированных больных порой вызывают непреодолимые трудности в их интерпретации [8, 9, 10]. Компьютерная томография, дополненная методикой высокого разрешения, повышает эффективность лучевых методов и улучшает достоверность распознавания опухолевых и неопухолевых поражений легких, появляющихся у больных в процессе лечения [11, 12].
Широкое внедрение в клиническую практику рентгеновской компьютерной томографии значительно повысило качество и количество получаемой диагностической информации. Однако эффективность лучевой диагностики опухолевых и воспалительных процессов легких различной природы по-прежнему остается недостаточной. Частота диагностических ошибок сегодня достигает 28,0% [7], что является ещё одним фактором, требующим всестороннего изучения указанной проблемы.
Материал и методы
В основу нашей работы положены данные, полученные при комплексном клинико-рентгенологическом обследовании 98 больных гемобластозами, лечившихся в РОНЦ им. Н.Н.Блохина РАМН в период с 1999 по 2005 гг.
С апреля 1999 года в РОНЦ им. Н.Н.Блохина внедрена беспленочная система получения, обработки, передачи и архивирования диагностических изображений (PACS система), созданная коммуникационная сеть с источниками изображений объединила все кабинеты лучевой диагностики исследования органов грудной клетки. Благодаря PACS системе, для уточнения локализации, природы патологических образований в легких, состояния трахеобронхиального дерева и внутригрудных лимфатических узлов, использовались различные лучевые методы исследования, включающие традиционную рентгенографию, линейную томографию, спиральную и мультиспиральную компьютерную томографию.
Установление диагноза базировалось на данных лучевых методов (рентгенологического и спиральной компьютерной томографии (СКТ) с использованием методики высокого разрешения), клинической картины, результатах бактериологического и морфологического методов исследования стерильных и нестерильных биосубстратов, полученных при бронхоскопии или трансторакальной пункции.
Результаты
У всех включенных в исследование 98 пациентов было выявлено неспецифическое – неопухолевое поражение легочной ткани, вызванное бактериями и грибами и возникшее на разных этапах течения опухолевого заболевания.
Присоединение вторичной инфекции после курсов полихимиотерапии или высокодозной химиотерапии отмечено в виде бактериальных пневмоний у 8 (8,2%), туберкулеза – у 6 (6,1%) и микозов у 84 (85,7%) больных.
Частота возникновения бактериальных пневмоний, осложняющих течение заболевания у больных гемобластозами в период фебрильной нейтропении, составляет до 22% [13, 14].
При пневмониях рентгенологическая картина сопровождалась односторонним или двусторонним поражением легочной ткани в виде множественных мелких очажков, фокусов инфильтративного уплотнения или интерстициальных изменений.
Очаги уплотнения малой и средней интенсивности с нечеткими контурами определялись на фоне усиленного и деформированного легочного рисунка.
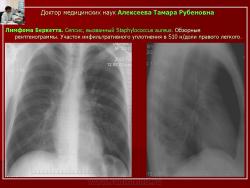
Участки инфильтрации имели неоднородную структуру, неправильную форму, широким основанием обращенную к кортикальным отделам, в ряде случаев определялась реакция прилежащих отделов костальной плевры в виде неравномерного её утолщения без накопления выпота в плевральных полостях. При бактериальных пневмониях, вызванных экзотоксинобразующими бактериями (стафилококк, стрептококк), воспалительный процесс сопровождался гнойным расплавлением ткани (рис. 1), которое было выявлено только при КТ исследовании.
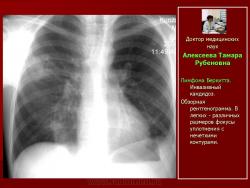
Рис. 1.Б-ной Б. 24лет. Лимфома Беркетта. Сепсис, вызванный Staphylococcusaureus.
Обзорные рентгенограммы. Участок инфильтративного уплотнения в S10 нижней доли правого легкого.
Рис. 2. Тот же б-ной Б. Лимфома Беркетта. Сепсис, вызванный Staphylococcusaureus.
Компьютерные томограммы. Деструктивная пневмония Х сегмента нижней доли правого легкого
Пневмонии ограничивались анатомической единицей легкого: сегментом (рис. 2.) или долей, на фоне инфильтративного уплотнения прослеживались просветы бронхов.
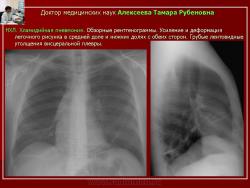
Интерстициальные изменения, установленные при хламидийных пневмониях на ранних этапах, завершались инфильтрацией паренхимы легочной ткани (рис. 3). Микроскопически установлено, чтов просвете альвеол скапливается серозный или фибринозный экссудат с примесью моноцитов, макрофагов и десквамированных альвеолоцитов, межальвеолярные и междолевые перегородки инфильтрированы моноцитами и нейтрофилами [15].
Рис. 3. Б-ной Н. НХЛ. Хламидийная пневмония.
Обзорные рентгенограммы. Усиление и деформация легочного рисунка в средней доле и нижних долях с обеих сторон. Грубые лентовидные утолщения висцеральной плевры.
Рис. 4. Тот же б-ной Н. НХЛ. Хламидийная пневмония.
Компьютерные томограммы. Неправильной формы участки «матового стекла» в нижней доле правого легкого, утолщение междолькового и периваскулярного интерстиция.
При КТ исследовании выявлялись мозаичные участки в нижних долях: неправильной формы различных размеров зоны «матового стекла», понижение прозрачности в пределах сегмента, утолщение междолькового и периваскулярного интерстиция (рис. 4).
Возникновение туберкулеза у иммунокомпрометированных больных было установлено в различные сроки после высокодозной химиотерапии - от 14 до 60 и более суток.
Очаговый туберкулез легких, характеризующийся ограниченным продуктивным воспалением, был как односторонним, так и двусторонним.
Множественные полиморфные очаги с нечеткими и неровными контурами располагались в верхних долях легких с обеих сторон. Крупные очаги имели неоднородную структуру, в некоторых виден просвет бронха. Отмечалось утолщение стенок мелких бронхов и повышение плотности легочной ткани за счет перифокального отека.
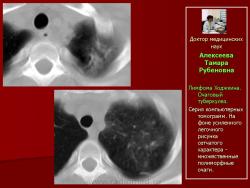
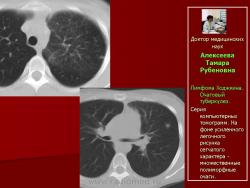
Так, у больной А. через 60 дней после трансплантации аутологичных гемопоэтических стволовых клеток появилась гипертермия, сопровождающаяся ухудшением общего состояния. При контрольном рентгенологическом исследовании диагностирован очаговый туберкулез легких. В верхней доле левого легкого на фоне сетчатой деформации легочного рисунка появились различных размеров и плотности очаги с нечеткими контурами (рис. 5- 6).
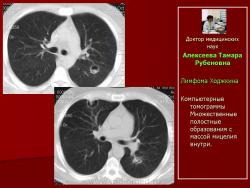
Рис.5.Б-ная А. Лимфома Ходжкина. Очаговый туберкулез.
Обзорные рентгенограммы с интервалом один месяц. В левом легком на фоне усиленного рисунка появились мелкие очаги уплотнения
Рис. 6. Та же б-ная А. Лимфома Ходжкина. Очаговый туберкулез.
Серия компьютерных томограмм. На фоне усиленного легочного рисунка сетчатого характера - множественные полиморфные очаги.
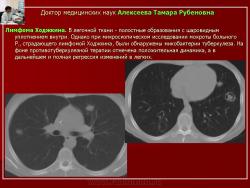
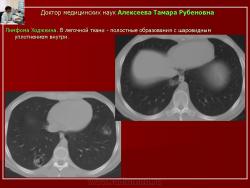
Следует отметить, что не всегда при туберкулезе легких отмечалась классическая скиологическая картина. Трудности в постановке диагноза туберкулеза возникали при появлении множественных полостных образований в легких с тонкими стенками на фоне неизмененной легочной ткани. В отдельных полостях определялись шаровидные массы, что заставило расценить выявленные в легких изменения как проявления аспергиллеза (рис. 7).
Рис. 7. Б-ного Р. Лимфома Ходжкина. В легочной ткани - полостные образования с шаровидным уплотнением внутри.
Однако при микроскопическом исследовании мокроты больного Р., страдающего лимфомой Ходжкина, были обнаружены микобактерии туберкулеза. На фоне противотуберкулезной терапии отмечена положительная динамика, а в дальнейшем и полная регрессия изменений в легких.
В последние десятилетия отмечается нарастание частоты оппортунистических микозов. К ним относится группа микозов, которые вызываются условно-патогенными грибами из родов Aspergillus, Candida и др. [16]. Нами микотическое поражение легочной ткани установлено у 84 больных. Оно было обусловлено дрожжевыми грибами рода Candida в 51,3% (43 наблюдения), плесневыми грибами Aspergillusspp. в 14,3% (12 наблюдений), и Pneumocystiscarinii в 8,3% (7 наблюдений). У 22 больных (26,1%) диагноз грибкового поражения легочной ткани поставлен на основании лучевых методов диагностики.
Рентгенологические признаки поражения легочной ткани имели характерные особенности и зависели от вида инфекционного возбудителя.
На основании анализа клинической картины, результатов лучевых методов исследования, морфологического и бактериологического исследований нами выделен: аллергический кандидоз в 9,3%, бронхолегочный неинвазивный в 9,3% и бронхолегочный инвазивныйкандидоз в 81,4% наблюдений.
Аллергический кандидоз проявился развитием гиперчувствительного альвеолита у 4-х пациентов, на фоне кандидемии и выраженной нейтропении. Гиперчувствительный альвеолит - это диффузное поражение ткани легких, возникающей в результате аллергической реакции легочной ткани на грибы.
На характер реакции иммунной системы влияют интенсивность воздействия патологического агента, индивидуальная иммунологическая реактивность. Иммунные комплексы, образующиеся в организме, повреждают ткань, развивается сенсибилизация, нарушается равновесие между реактивностью различных субпопуляций Т-лимфоцитов и другими клетками, возникает диффузное поражение легочной ткани с развитием интерстициального фиброза [17, 18].
В острой стадии происходит повреждение микроциркуляторного русла легких, развивается внутриклеточный и интерстициальный отек преимущественно межальвеолярных перегородок, происходит повреждение эндотелиальных клеток кровеносных капилляров, возможно и повреждение альвеолярного эпителия.
Среди основных клинических признаков отмечена прогрессирующая одышка и приступы кашля со скудной мокротой.
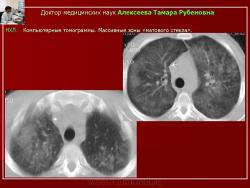
При рентгенологическом исследовании выявлялось понижение прозрачности легочной ткани, диффузное изменение легочного рисунка, выражающееся в его усилении и мелкосетчатой деформации во всех отделах. На этом фоне определялись мелкие очаговоподобные уплотнения. Для уточнения характера обнаруженных изменений больным выполнялось КТ-исследование (рис. 8), которое позволило выявить отек внутридолькового интерстиция, уплотнение интерстиция вокруг бронхиол и мелких бронхов, массивные участки уплотнения легочной ткани по типу «матового стекла», мелкие хаотично расположенные гранулемы с нечеткими контурами.
Рис. 8.Б-ной Т. НХЛ.
Компьютерные томограммы. Массивные зоны «матового стекла».
Следует отметить, что при несоответствии рентгенологических изменений и клинической картины заболевания, сопровождающейся выраженной одышкой, необходимо безотлагательное проведение компьютерно-томографического исследования, так как от правильной интерпретации выявленных патологических изменений легочной ткани зависит выбор дальнейший тактики лечения.
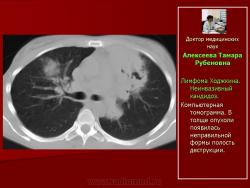
Неинвазивная форма бронхолегочного кандидоза, установленная у 4-х больных, характеризовалась ростом грибов в распадающейся первичной опухоли (рис.9) и в просвете бронха (рис. 10, 11), что сопровождалось нарушением вентиляции в дистальнее расположенном участке легкого.
Рис.9.Б-ной С. Лимфома Ходжкина. Неинвазивный кандидоз.
Компьютерная томограмма. В толще опухоли появилась неправильной формы полость деструкции.
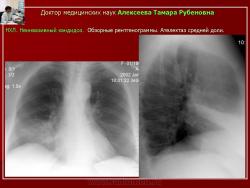
Рис. 10. Б-ной А. НХЛ. Неинвазивный кандидоз.
Обзорные рентгенограммы. Ателектаз средней доли.
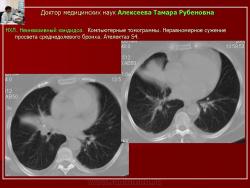
Рис. 11. Тот же б-ной А. НХЛ. Неинвазивный кандидоз.
Компьютерные томограммы. Неравномерное сужение просвета среднедолевого бронха. Ателектаз S4.
При инвазивном бронхолегочном кандидозе,установленном у 35 пациентов, нами выделены: очаговая, узловая, инфильтративная и диссеминированная форма поражения легочной ткани.
При очаговой форме инвазивного кандидоза, установленной в 38,2% случаев, выявлялись хаотично расположенные интенсивные очаги, размеры которых не превышали 2,0см, более крупные из них имели неоднородную структуру и нечеткие контуры (рис. 12).
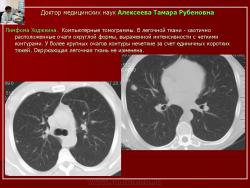
Рис. 12. Б-ной С. Лимфома Ходжкина
Компьютерные томограммы. В легочной ткани - хаотично расположенные очаги округлой формы, выраженной интенсивности с четкими контурами. У более крупных очагов контуры нечеткие за счет единичных коротких тяжей. Окружающая легочная ткань не изменена.
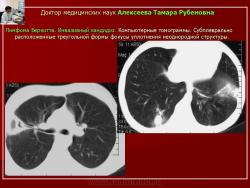
При узловой форме инвазивного бронхолегочного кандидоза, выявленной в 44,2% случаев, отмечалось формирование преимущественно в субплевральных отделах легких различных размеров фокусов выраженной интенсивности, с четкими наружными контурами, неоднородной структуры, с очагами деструкции в толще. Выявленные фокусы имели треугольную или неправильную форму, широким основанием прилежали к плевре, которая была неравномерно утолщена. Окружающая легочная ткань не изменена (рис. 13, 14).
Рис. 13. Б-ной К. Лимфома Беркитта. Инвазивный кандидоз.
Обзорная рентгенограмма. В легких - различных размеров фокусы уплотнения с нечеткими контурами.
Рис. 14. Тот же б-ной К. Лимфома Беркитта. Инвазивный кандидоз
Компьютерные томограммы. Субплеврально расположенные треугольной формы фокусы уплотнения неоднородной структуры.
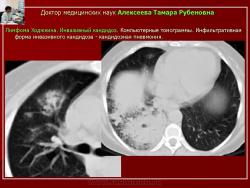
При инфильтративной форме инвазивного бронхолегочного кандидоза, установленной в 8,8%, кандидозная пневмония проявилась участком инфильтративного уплотнения, на фоне которого выявлялись неправильной формы ячеистой структуры фокусы распада легочной ткани (рис. 15).
Рис. 15. Б-ной И. Лимфома Ходжкина. Инвазивный кандидоз.
Компьютерные томограммы. Инфильтративная форма инвазивного кандидоза - кандидозная пневмония.
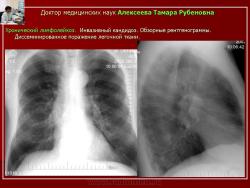
Диссеминированное поражение легочной ткани при инвазивном бронхолегочном кандидозе установлено у 8,8% пациентов, оно сопровождалось появлением множественных хаотично расположенных мелких интенсивных очажков с нечеткими контурами, не сливающихся между собой (рис. 16, 17).
Рис.16. Б-ной С. Хронический лимфолейкоз. Инвазивный кандидоз.
Обзорные рентгенограммы. Диссеминированное поражение легочной ткани.
Рис. 17.Тот же б-ной С. Хронический лимфолейкоз. Инвазивный кандидоз.
Компьютерные томограммы. Диссеминированная форма инвазивного кандидоза. Множественные хаотично расположенные мелкие очаги уплотнения и более крупные с нечеткими контурами.
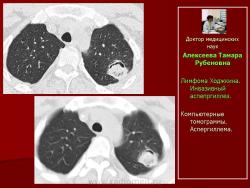
Другой оппортунистический микоз – аспергиллез, вызванныйплесневыми грибами Aspergillusspp., установлен в 14,3% (12 наблюдений). При инвазивном аспергиллезе рентгенологически нами выделено 2 формы поражения легочной ткани: полостная в 91,7% случаев и диссеминированная в 8,3%.
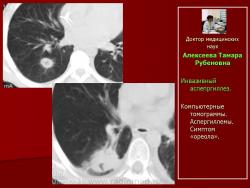
При полостной форме инвазивного аспергиллеза определялись разнокалиберные (от 0,8 - 4,5см. диаметром) единичные (рис. 18, 19) или множественные полостные образования, связанные с сосудами, имеющие пристеночные шаровидные массы внутри, окруженные полумесяцем. Отмечалось неравномерное утолщение стенок полостей на ограниченном участке или по всему периметру (рис. 20). Иногда вокруг полостных образований выявлялся симптом «ореола» вокруг и реакция прилежащих отделов плевры.
Рис.18. Б-ной Г. Лимфома Ходжкина. Инвазивный аспепргиллез.
Компьютерные томограммы. Аспергиллема.
Рис. 19. А. Б-ной К. НХЛ. и Б. Б-ной В. НХЛ. Инвазивный аспепргиллез.
Компьютерные томограммы. Аспергиллемы. Симптом «ореола».
Рис. 20.Б-ной Т. Лимфома Ходжкина
Компьютерные томограммы Множественные полостные образования с массой мицелия внутри.
Следует отметить, что во всех наблюдениях полостные образования – аспергиллемы появлялись в неизмененной ранее легочной ткани.
Независимо от формы поражения нами отмечено, что при инвазивном аспергиллезе информативным признаком являлось наличие полостных образований.
Ещё один вид воспаления, который с 1988 года отнесен к микозам, - пневмоцистная пневмония, была установлена у 7 больных. Возбудителем пневмоцистной пневмонии является Pneumocystis cаrinii.
Главным клиническим проявлением пневмоцистной пневмонии служила прогрессирующая дыхательная недостаточность, иногда лихорадка, кашель, которые возникали в сроки от 15 до 60 дней после проведения химиотерапевтического лечения или в течение 100 дней после высокодозной химиотерапии с последующей трансплантацией аутологичных гемопоэтических стволовых клеток.
Рентгенологические проявления зависят от патоморфологических изменений, которые характеризуются двумя особенностями: заполнением альвеол, бронхиол и мелких бронхов пенистым экссудатом (скопления микроорганизмов) и пролиферативными процессами в межальвеолярных перегородках. При морфологическом исследовании легкие при пневмоцистной пневмонии «резиновой» плотности, безвоздушные, не спадаются, на разрезе – фиолетового или серо-красного цвета, при надавливании стекает слизистая кровянистая масса [19].
При рентгенологическом исследовании отмечалось понижение воздушности легочной ткани, сопровождающееся усилением легочного рисунка в нижних отделах с обеих сторон и появлением участков уплотнения легочной ткани без четких контуров. При компьютерно-томографическом исследовании выявлялись различных размеров участки «матового стекла» с нечеткими контурами, отмечалось утолщение внутридолькового и междолькового интерстиция. На фоне «матового стекла» прослеживались сосуды, сегментарные и субсегментарные бронхи. В субплевральных отделах определялись более плотные фокусы безвоздушной легочной ткани (рис. 21, 22).
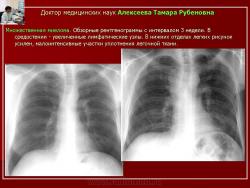
Рис. 21. Б-ной М. Множественная миелома.
Обзорные рентгенограммы с интервалом 3 недели. В средостении - увеличенные лимфатические узлы. В нижних отделах легких рисунок усилен, малоинтенсивные участки уплотнения легочной ткани.
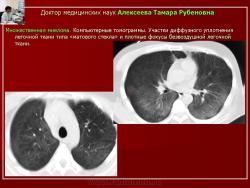
Рис. 22. Тот же б-ной М. Множественная миелома.
Компьютерные томограммы. Участки диффузного уплотнения легочной ткани типа «матового стекла» и плотные фокусы безвоздушной легочной ткани.
В ряде случае отмечалось сочетание пневмоцистной и цитомегаловирусной пневмонии.
Заключение
Анализ нашего материала, включающий оценку клинико-рентгенологическихособенностей воспалительных процессов в легких, возникших в процессе лечения у 98 больных гемобластозами, показал, что воспалительные изменения были представлены: пневмониями, туберкулезом и микозами. Диагноз туберкулеза нередко исключался тогда, когда клинико-рентгенологические данные позволяли предположить, прежде всего, туберкулез и наоборот, устанавливался в тех случаях, когда о нем и не думали. Поэтому необходимо изучение биосубстратов для уточнения природы выявленной патологии, включающее 3-кратное микроскопическое исследование мокроты, ПЦР крови и мокроты на выявление ДНК микобактерий туберкулеза, ИФА крови на противотуберкулезные антитела. Ошибки в интерпретации возникших изменений в легких, установление диагноза опухолевого поражения, влечет за собой назначение химиотерапевтического лечения и, как следствие, - прогрессирование туберкулезного процесса.
При изучении рентгенологических проявлений оппортунистических микозов нами выделены значимые рентгеносемиотические признаки, характерные для каждого возбудителя. Это явилось основанием в 26,2% наблюдений установить диагноз инвазивного микоза только по данным лучевых методов, назначение антифунгальной терапии в этих случаях дало положительный эффект.
Нами установлены виды бронхолегочного кандидоза: аллергический бронхолегочный кандидоз, проявившийся гиперчувствительным альвеолитом, неинвазивный и инвазивный бронхолегочный кандидоз, при котором выделены очаговая, узловая, инфильтративная и диссеминированная формы поражения легочной ткани.
Согласно нашим исследованиям, наиболее информативнымрентгенодиагностическим признаком в выделенных формах инвазивного кандидоза можно считать наличие деструкции легочной ткани ячеистой структуры, напоминающей губку.
В отличие от очагового туберкулеза легких при инвазивном очаговом кандидозе легких нет преимущественной локализации в верхней доле, нет полиморфизма очагов и отсева их по периферии, нет склонности к слиянию, нет изменения легочного рисунка в окружающей легочной ткани.
При узловой форме кандидоза в отличие от бактериальной пневмонии нет перифокального отека, деструкцияячеистой структуры напоминает губку, в полости нет горизонтального уровня жидкости.
При неинвазивнойформе кандидоза конидии росли в распадающихся опухолях или в просвете бронха и по его поверхности, вызывая нарушение вентиляции в дистальнее расположенных участках легкого.
Для другого оппортунистического микоза - аспергиллеза легких наиболее информативным рентгенологическим признаком являлось наличие полостных образований.Разнокалиберные (0,8 - 4,5см. диаметром) единичные или множественные полостные образования с пристеночными шаровидными массами внутри, окруженные полумесяцем и «ореолом» вокруг, развивались в неизмененной легочной ткани. Стенки полостей были неравномерно утолщены на ограниченном участке или по всему периметру. В ряде случаев имела местореакция прилежащей плевры.
Согласно нашим исследованиям, типичным рентгенологическим признаком пневмоцистной пневмонии на ранних этапах являлось наличие уплотнений легочной ткани, обусловленные понижением её воздушности преимущественно в средних и нижних отделах легких с обеих сторон в виде различных размеров зон «матового стекла» с нечеткими контурами. В субплевральных отделах определялись более плотные фокусы безвоздушной легочной ткани.
Диагностические трудности выявления неопухолевой патологии у иммунокомпрометированных больных объясняются слабо выраженной нейтрофильной инфильтрацией легочной ткани (ложноотрицательные результаты рентгенологического исследования наблюдались в 68,4% случаев).
В период фебрильной нейтропении проведение контрольного рентгенологического исследования с короткими промежутками 1-2 дня способствовало выявлению изменений легочного рисунка на ограниченном участке. Дополнительное применение компьютерно-томографического исследования в стандартном режиме с последующим использованием методики высокого разрешения позволяло уточнить характер выявленной патологии.
По данным Н.Н. Климко [20], эффективность лечения инвазивных микозов зависит от времени начала терапии. Поэтому представляется актуальным раннее выявление и уточнение характера поражений легочной ткани лучевыми методами. В сомнительных случаях желательно высказать предположение о возникновении грибкового поражения легочной ткани на основании лучевых методов, что позволило бы скорректировать проводимое лечение.
Как показали наши исследования, при возникновении поражения легочной ткани у больных гемобластозами только комплексное применение лучевых методов позволяет повысить точность диагностики до 96,9% и специфичность до 62,5%.
Предсказательная ценность положительного теста при рентгенологическом исследовании составила 93,1%, при СКТ – 96,8%, а предсказательная ценность отрицательного теста при рентгенологическом исследовании составила 11,5%, при СКТ – 100%.
Использование нами «PACS» системы для диагностики заболеваний легких позволило сократить сроки обследования, в 96,7% случаев способствовало уточнению характера возникшей патологии.
Однако иногда лучевые методы позволяют лишь заподозрить ту или иную этиологию легочного поражения, для окончательной верификации требуется бактериологическое, цитологическое или гистологическое исследование биологических субстратов.
Поражение легочной ткани у больных гемобластозами может быть обусловлено присоединением инфекционных осложнений в виде бактериальных пневмоний, туберкулеза и микозов. При диагностике туберкулеза результаты лучевых методов обязательно должны быть подтверждены лабораторными исследованиями биосубстратов.
В настоящее время адекватное современное обследование больных с лихорадкой «неясного генеза» должно включать проведение компьютерно-томографического исследования органов грудной клетки в стандартном режиме с последующим применением методики высокого разрешения.
Своевременная диагностика инфекционных поражений легочной ткани способствует раннему лечению и снижению количества осложнений, а значит – повышению эффективности лечения основного заболевания и улучшению его прогноза.
Список литературы.
1. Толли Р. Нейтропения. В кн. Секреты гематологии и онкологии. Мари Э. Вуд, Пол А.Банн. 1997. 134-137.
2. Gruson D., Hilbert G., Boiron J.M., et al. Severe respiratory failure requiring ICU admission in bone marrow transplants recipients. Europ. Resp. J. 1999. 13. P. 883-887.
3. Ninane V. Radiological and invasive diagnosis in the detection of pneumonia in febrile neutropenia. Int. J. Antimicrob. Agents. 2000. 16. P. 91-92.
4. Аравийский Р.А., Климко Н.Н., Васильева Н.В. Диагностика микозов. - С-Петербург. - 2004. - С. 40-44.
5. Черняев А.Л., Самсонова М.В. Пневмония. В кн. «Патологическая анатомия легких». Подред. А.Г.Чучалина. Москва. 2004. С.26.
6. Webb W.R., Muller N.L., Naidich D.P. High- resolution CT of the lung. Philadelphia, Baltimore, NewYork, London, Buenos Aires, Hong Kong, Sydney, Tokyo. Lippincott Williams &Wilking. 2001. P259-355.
7. Алексеева Т.Р. Дифференциальная диагностика опухолей и диссеминированных процессов легких. Докт. дисс. Москва. 2006.
8. Алексеева Т.Р. Возможности лучевой диагностики поражения легких у онкогематологических больных. III съезд онкологов и радиологов СНГ. Минск, 25-28 мая 2004г.-С. 336.
9. Brown M.J., Worthy S.A., Flint J.D. et al. Invasive aspergillosis in the immunocompromised host: utility of computed tomography and bronchoalveolar lavage. Clin Radiol. 1998.53. P.255-257
10. Yousem S.A. The histological spectrum of chronic necrotizing forms
of pulmonary aspergillosis. Hum Pathol. 1997.28. Р.650-656.
11. Абович Ю.А. Компьютерная томография высокого разрешения в дифференциальной диагностике интерстициальных пневмоний.-Дисс. канд. мед. наук. - Москва. 2003.
12. Weber C.K., Friedrich J.M., Merkle E., et al. Reversible metastatic pulmonary calcification in a patient with multiple myeloma. Ann. Haematol. 1996. 72. P. 329-332.
13. Иванова Л.Ф., Дмитриева Н.В., Багирова Н.С., Дурнов Л.А. Профилактика и лечение фебрильных нейтропений у онкологических больных. Инфекции и антимикробная терапия. 2001. N4.С. 109-111.
14. Rossini F., Verga M., Pioltelli P., et al. Incidence and outcome of pneumonia in patients with acute leukaemia receiving first induction therapy with antracycline-containing regimes. Haematologica. 2000. 85. P.1255-1260.
15. Черняев А.Л., Самсонова М.В. Пневмония. В кн. «Патологическая анатомия легких». Под ред. А.Г.Чучалина. Москва. 2004. С.31.
16. Елинов Н.П. Возбудители оппортунистических микозов. В кн. «Медицинская микробиология, вирусология, иммунология». Борисова Л.П. М.2002. С. 671-678.
17. Бергман К. 1984 Экзогенный аллергический альвеолит. В кн. «Диссеминированные процессы в легких». Под ред. Путова Н.В. М.1984. С. 106-127.
18. Ерохин В.В., Гедымин Л.Е., Лепеха Л.Н., Двораковская И.В. Экзогенный аллергический альвеолит. - В кн. Клеточная биология легких в норме и при патологии М.. Медицина, 2000.- С.-393-397.
19. Черняев А.Л., Самсонова М.В. Пневмония. В кн. «Патологическая анатомия легких». Под ред. А.Г.Чучалина. Москва. 2004. С.35.
20. Климко Н.Н. Диагностика и лечение кандидемии и острого диссеминированного кандидоза. Инфекция и антибактериальная терапия . Consilium Medicum.Том 4. № 1. 2002г.С.30-36.
Журнал: Онкогематология, №2, 2007год, стр. 50-59.





Планируется ли продолжение публикаций Т.Р.Алексеевой?
https://www.youtube.com/channel/UCBGxoBUOqUT_bFhSeUgtWEw
Здравствуйте Людмила Григорьевна!
С Вашей подачи налажен контакт Евгением Петровичем с этим прекрасным автором. Автор дал согласие на сотрудничество с сайтом.
А продолжение публикаций, конечно, планируется.
Здравствуйте, уважаемый Валентин Львович! Очень хорошая новость, буду ждать продолжения публикаций.
https://www.youtube.com/channel/UCBGxoBUOqUT_bFhSeUgtWEw
Букаф много, но каков смысл этой публикации? Статья ради статьи? Чем отличается пневмония, кандидоз, туберкулез при гемобластозе от оной патологии у "обычных" больных? То, что
иногда лучевые методы позволяют лишь заподозрить ту или иную этиологию легочного поражения, для окончательной верификации требуется бактериологическое, цитологическое или гистологическое исследование биологических субстратов.
и ежу понятно.
Хочешь сделать что-то нормально - сделай это сам!
Смысл статьи, похоже, не для ежей... Без обид! Напишите свою))
https://www.youtube.com/channel/UCBGxoBUOqUT_bFhSeUgtWEw
Доброго дня, валентин Львович! у меня не отобража.ютс картинки((( можете ли ссылочку кинуть с полной статьей. спасибо!