Бронхогенные кисты.
Бронхогенная (бронхолегочная, бронхиальная, воздушная бронхогенная и др.) киста легкого является пороком развития одного из мелких бронхов и представляет собой округлое полостное тонкостенное образование, выстланное изнутри эпителием и содержащее слизистую жидкость или воздух.
От истинных бронхогенных кист легкого следует отличать приобретенное патологическое состояние - кистоподобные полости. Кистоподобные полости могут быть крупными эмфизематозными буллами, не имеющими выраженной стенки и эпителиальной выстилки, ретенционными кистами, связанными с закупоркой бронха и растяжением его дистального отдела слизистым секретом, а также эпителизированными полостями, обусловленными предшествующей инфекционной деструкцией легочной ткани или же оставшимися после спонтанного отторжения эхинококкового пузыря.
Больные с бронхогенными кистами составляют 4-6% по отношению ко всем больным нагноительными заболеваниями легких.
Морфология. Стенка бронхогенной кисты представляет собой тонкий слой соединительной ткани, состоящей преимущественно из эластических волокон, имеющих неравномерную толщину. Хрящи и другие элементы нормальной бронхиальной стенки в ней отсутствуют. Изнутри соединительнотканный слой выстлан эпителием, являющимся обязательным морфологическим признаком бронхогенной кисты. Эпителиальная выстилка может состоять из цилиндрических, кубических или плоских клеток, расположенных в несколько рядов. Бокаловидные клетки цилиндрической выстилки обычно сецернируют слизь, заполняющую кисту, если последняя не сообщается с просветом бронха, и способную обусловливать постепенное увеличение объема кисты (мукоцеле). У части больных киста первично сообщается с нормальным бронхиальным деревом узким и тонкостенным аномально развитым бронхом. Сообщение между кистой и бронхиальным деревом может возникать вторично в результате инфекционного прорыва ее содержимого через стенку близлежащего бронха. В случае опорожнения кисты она заполняется воздухом (пневматоцеле). В месте сообщения полости кисты с воздухоносными путями может формироваться клапанный механизм, который может обусловить острое или постепенное вздутие кисты с компрессией окружающей легочной ткани и смещением средостения в противоположную сторону (напряженная киста).
Клинические проявления. Проявления бронхогенной кисты обусловливаются возникновением в ее полости нагноительного процесса, который отличается доброкачественным торпидным течением. Редко может происходить прорыв содержащей воздух кисты в плевральную полость с развитием спонтанного пневмоторакса.
Клинические проявления солитарных бронхогенных кист легкого скудные. Аномалия протекает бессимптомно (до появления осложнений). Выявляется случайно при проверочных рентгенологических исследованиях. Редко при больших неосложненных кистах больные жалуются на тяжесть в соответствующей половине груди и умеренную одышку.
Физикальная симптоматика неосложненной бронхогенной кисты не слишком больших размеров обычно мало выражена. Редко в области прилежания заполненной слизью кисты к поверхности легкого удается выявить небольшое притупление и ослабление дыхания, а после опорожнения кисты (пневматоцеле) - тимпанит.
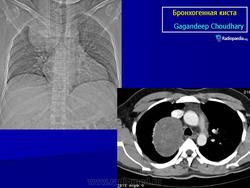
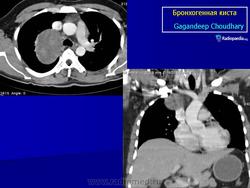
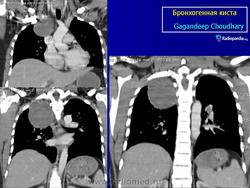
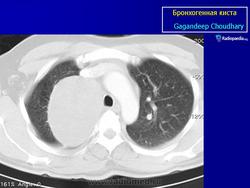
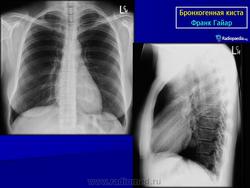
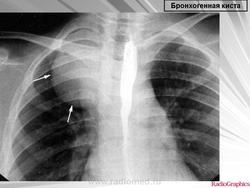
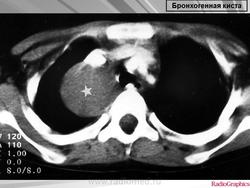
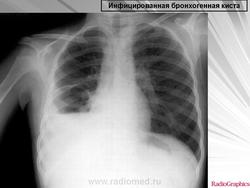
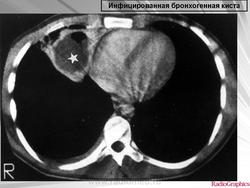
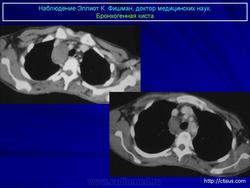
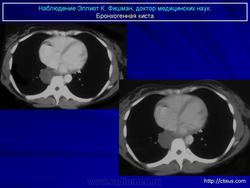
Рентгенологическая картина. При кисте, заполненной жидкостью, обнаруживается округлое или овальное затенение с четкими контурами. Контуры затенения могут изменяться в зависимости от фазы дыхания. При бронхогенной кисте, заполненной воздухом, видна правильной формы полость с чрезвычайно четким контуром, на фоне которой легочный рисунок обычно ослаблен. Более отчетливо просветление прослеживается на томограммах. Небольшой уровень жидкости на дне наблюдается не всегда, однако этот симптом, весьма важен с точки зрения дифференциальной диагностики истинных бронхогенных кист, продуцирующих секрет, от воздушных полостей другого происхождения (булл). Бронхография. Контраст не всегда попадает в полость из-за чрезвычайно узкого сообщения последней с просветом бронхиального дерева.
Осложнения могут наступить в различные сроки, начиная от периода новорожденности до зрелого или даже пожилого возраста.
Острое вздутие кисты - чаще в раннем детстве, в первые месяцы жизни. Проявления: резкая одышка, цианоз, двигательным беспокойством. Картина напоминает таковую при остром вздутии доли при врожденной эмфиземе. Пораженная половина груди увеличивается в объеме и дыхательные экскурсии ее уменьшаются. Перкуторно - тимпанит, смещение сердца в противоположную сторону, низкое стояние диафрагмы на стороне поражения. При рентгенологическом исследовании легочный рисунок на стороне поражения практически полностью отсутствует, поскольку легочная ткань сдавлена резко увеличенной воздушной кистой. Средостение смещено в противоположную сторону, поле здорового легкого представляется суженным, а рисунок усиленным. Рентгенологическая картина похожа на картину напряженного пневмоторакса. Дифференциальная диагностика затруднена даже в тех случаях, когда пневматоцеле уже диагностировалось в прошлом.
Осложнение может закончиться смертью от дыхательной недостаточности, если немедленно не оказана помощь.
Лечение. Заключается в пункции напряженной полости через грудную стенку троакаром, установлении дренажа и активной аспирации воздуха. Эта мера дает непосредственный эффект независимо от того, чем было обусловлено осложнение - вздутием воздушной бронхогенной кисты или напряженным пневмотораксом.
Нагноение кисты возникает в более поздние сроки на фоне респираторной инфекции или после.
Жалобы: на недомогание, умеренное повышение температуры тела, чувство тяжести или незначительные боли в груди на стороне поражения. Изменения в формуле крови незначительны. Рентгенологически определяется увеличение кисты (если она выявлялась ранее). В дальнейшем больной начинает откашливать обильную слизисто-гнойную мокроту, после чего его состояние улучшается, температура снижается, а рентгенологически на месте округлого или овального затенения с четкими контурами начинает определяться тонкостенная воздушная полость, иногда с небольшим уровнем жидкости на дне. Заболевание протекает с редкими и обычно нетяжелыми обострениями, сопровождающимися небольшими подъемами температуры тела и появлением или увеличением количества слизисто-гнойной мокроты. Во время обострений вокруг тонкостенной капсулы кисты нередко появляется ободок, обычно узкий, инфильтрации легочной ткани. Осложнение кисты пневмотораксом дает картину спонтанного пневмоторакса (с внезапной болью в груди, одышкой, тимпанитом при перкуссии и резким ослаблением или исчезновением дыхательных шумов на стороне поражения). Диагноз подтверждается рентгенографией и торакоскопическим исследованием.
Лечение. Бронхогенная киста склонна давать те или иные осложнения, ее наличие, особенно в случае значительных размеров, должно служить показанием к хирургическому лечению. Осложненные кисты являются несомненным показанием к оперативному вмешательству, заключающемуся в удалении кисты путем вылущивания или экономной резекции легкого.

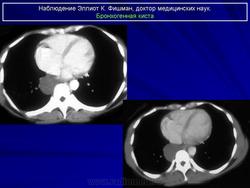
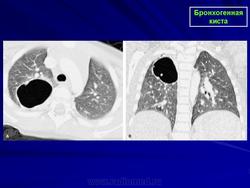
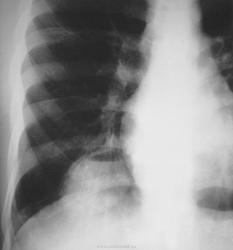
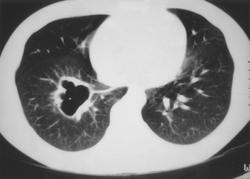
Бронхогенные кисты.
АГЕНЕЗИЯ ЛЕГКИХ — врожденное отсутствие одного или обоих легких. При двусторонней агенезии ребенок рождается мертвым или погибает сразу после рождения. При односторонней агенезии он жизнеспособен.
Клиника. При агенезии легкого отмечается асимметрия грудной клетки, ее сплющивание на стороне агенезии, отсутствие участия в акте дыхания. На пораженной стороне межреберные промежутки сужены, сердце смещено в сторону отсутствующего легкого в связи со снижением давления в этой области, а также прессорного влияния компенсаторно увеличенного другого легкого. Перкуторный звук укорочен, аускультативно — дыхание резко ослаблено. На здорововой стороне — легочный звук с коробочным оттенком, дыхание существенно не изменено.
Диагностика. Рентгенологически определяют смещение органов средостения в сторону поражения, гомогенное интенсивное затемнение на месте отсутствующего легкого. Диафрагма смещена кверху и ограничена в движении. Воздушность здорового легкого повышена, отмечается усиление рисунка за счет компенсаторного увеличения кровообращения. На суперэкспонированных и послойных снимках видно отсутствие одного из главных бронхов, что подтверждается и бронхоскопически. Определенное диагностическое значение имеет также ангиопульмонография, при помощи которой выявляют отсутствие одноименной ветви легочной артерии и расширение общего ствола, а также единственной ветви легочной артерии. Бронхографию следует проводить крайне осторожно, так как может возникнуть нарушение бронхиальной проводимости единственного легкого. Агенезия часто сочетается с пороками развития других органов (врожденные пороки сердца, пищевода, дефект диафрагмы, расщелины тел позвонков и др.).
Простая гипоплазия легкого представляет собой редко встречающуюся врожденную аномалию, в основе которой лежит относительно равномерное недоразвитие органа с отчетливой редукцией бронхиального дерева (до 10-14 генераций вместо 18-24 в норме) в отсутствие выраженных кистоподобных расширений бронхов. В морфогенезе порока имеет место и недоразвитие респираторного отдела легочной ткани, обусловливающее общее уменьшение размеров легкого.
Легочная ткань маловоздушна, отмечаются уменьшенное число генераций бронхов и гипоплазии респираторного отдела легкого. Гистологическое исследование выявляет аномалии в строении бронхиальных стенок (диспропорция в соотношении тканевых элементов в сочетании с утолщением или истончением стенок, уродливая форма хрящевых пластинок, перемычки в просвете бронхов и т.д.). В целом эти структуры напоминают беспорядочно расположенные мелкие бронхи и бронхиолы. Полостные образования представляются мелкими и занимают лишь незначительную часть органа.
Клинические проявления. Простая гипоплазия легкого может протекать бессимптомно. В большинстве случаев в недоразвитом легком возникает хронический инфекционный процесс.
Одинаково часто встречается у мужчин и у женщин. Существенной разницы в частоте поражения правого и левого легкого не отмечается.
Жалобы.На кашель с мокротой, периодическое повышение температуры до субфебрильных цифр, недомогание, умеренную одышку при физических нагрузках, иногда кровохарканье. Жалобы отсутствовали примерно у четверти больных. Начало клинических проявлений связывают с респираторной инфекцией или пневмонией. Простая гипоплазия может сочетается с внелегочными пороками развития (декстрокардия, расщепление грудины, врожденная паховая грыжа, синдактилия), а также с другими проявлениями врожденной патологии легких (агенезия одной из долей, аномалии междолевых щелей и ветвления бронхов, аномальное впадение легочных вен и т. д.).
Осмотр. Отмечается уменьшение объема соответствующей половины грудной клетки, отставание ее при дыхании.
Физикальные данные. Симптоматика скудна. Иногда перкуторно удается обнаружить смещение сердечной тупости в сторону поражения. Аускультативно - ослабление дыхания и различного характера хрипы в зоне недоразвитого легкого.
Рентгенологически обнаруживаются уменьшение соответствующего легочного поля, смещение органов средостения в сторону поражения, высокое стояние купола диафрагмы. Иногда легочный рисунок на стороне недоразвитого легкого обеднен за счет гипоплазии легочных сосудов.
Бронхоскопия - видна нормальная или слегка воспаленная слизистая оболочка бронхов, слизистый или слизисто-гнойный секрет в них. Трахея смещена в сторону поражения, просветы главного, долевых и сегментарных бронхов в большинстве случаев сужены, устья последних часто расположены аномально.
Бронхографичесая картина - уменьшение числа бронхиальных разветвлений, истончение ветвей, их деформация, иногда цилиндрические бронхоэктазии. Различают два варианта простой гипоплазии. При первом из них контрастируются лишь бронхи 3-6-го порядка (бронхограмма имеет вид обрубленного или обгоревшего дерева). При втором варианте от главного или долевых бронхов отходят весьма тонкие веточки, по калибру соответствующие бронхам 8- 10-го порядка.
На ангиопульмонограммах обнаруживаются равномерно суженные сосуды недоразвитого легкого, резко смещенный в больную сторону ствол легочной артерии, а также сосуды второго легкого, перемещенные в сторону поражения в результате наличия легочной грыжи.
Функция внешнего дыхания. Показатели вентиляции у части больных оказываются нормальными за счет гипертрофии противоположного легкого. У остальных отмечаются умеренные, реже значительно выраженные обструктивные нарушения, диффузионная ёмкость лёгких не нарушена. Вентиляционная и газообменная функции недоразвитого легкого обычно незначительны.
Синдром "ятагана"
Тереза Беррокаль, Кармен Мадрид, Susana Ново, Юлия Гутьеррес, Антония Arjonilla, Ньевес Гомес-Леон.
Аплазии легкого - в эмбриональном периоде формируется лишь слепо заканчивающийся главный бронх, тогда как его разветвления и легочная паренхима не развиваются.
Оба порока в морфологическом и функциональном отношениях близки между собой. В обоих случаях место отсутствующего легкого занимают смещенные органы средостения, викарно увеличенное противоположное легкое и рыхлая жировая клетчатка.
Двусторонняя агенезия или гипоплазия легкого встречается редко и несовместима с жизнью; гипоплазия может сочетаться с анэнцефалией, днафрагмальной грыжей, аномалией мочевыводящих путей, деформацией грудного отдела позвоночника и реберного каркаса (дистрофия грудной клетки), аномалиями почек, пороками правых отделов сердца и плевральным выпотом.
Агенезия левого легкого наблюдается несколько чаще, чем правого. Агенезия правого легкого чаще сочетается с аномалиями других органов, дети рождаются нежизнеспособными или погибают в первые недели и месяцы жизни.
Односторонняя агенезия или гипоплазия может сопровождаться небольшим числом симптомов и неспецпфическими признаками, поэтому лишь у 1/3 больных ее диагностируют при жизни. При этом отсутствуют полностью паренхима, поддерживающие структуры и дыхательные пути ниже уровня киля трахеи. При гипоплазии легкие небольших размеров и не расширяются. У новорожденных может сохраняться кровообращение плода.
Клинические проявления. Клиническая картина при отсутствии или недоразвитии легкого достаточно многообразна. Возможно бессимптомное течение процесса.
Может быть выявлена случайно при профилактическом рентгенологическом исследовании. Однако обычно клиническая симптоматика проявляется уже в первые годы жизни ребенка.
Клиническая симптоматика в значительной степени определяется склонностью гипоплазированной ткани легкого к инфицированию. Воспалительный процесс формируется нередко и во втором, нормально развитом, легком. Наслоение инфекции обусловливает формирование так называемой вторичной хронической пневмонии. Детей беспокоит кашель с отхождением гнойной мокроты. Наблюдаются частые, иногда непрерывные рецидивирующие вспышки воспалительного процесса в легких.
У больных с агенезией, аплазией или гипоплазией всего легкого обычно имеются клинические проявления дыхательной недостаточности. Одышка наблюдается не только при физической нагрузке, но часто сохраняется и в покое.
Аплазия лёгкого
Рентгенологически отмечается резкое смещение средостения в сторону аномалии, причем затененной оказывается лишь нижняя часть гемиторакса.. В верхней обнаруживается прозрачная легочная ткань за счет пролабирования единственного легкого через верхний отдел переднего средостения - это может создавать ложное впечатление не об отсутствии, а об уменьшении в размерах одного из легких.
Диагноз легко уточнить при томографическом исследовании, которое позволяет выявить отсутствие или культю одного из главных бронхов. При бронхографии это подтверждается с абсолютной достоверностью.
В диагностике указанных пороков развития большое значение придается ангиопульмонографии. При агенезии и аплазии определяется отсутствие, а при гипоплазии истончение соответствующей ветви легочной артерии, расширение единственной ветви легочной артерии, смещение и ротация сердца и крупных сосудов.
Дифференциальная диагностика агенезии, аплазии и гипоплазии легкого предусматривает экссудативный плеврит, диафрагмальную грыжу, ателектаз, плевральные шварты. Дети с недоразвитием легкого нередко длительное время наблюдаются как больные с туберкулезным процессом.
Бронхоскопически выявляется смещение трахеи в сторону агенезии, а также полное отсутствие или слепое окончание одного из главных бронхов.
Агенезия и аплазия доли легкого.
Редко встречающаяся аномалия. Агенезия доли, т. е. полное врожденное ее отсутствие не имеет клинического значения (гемиторакс оказывается заполненным увеличенной в размерах нормально развитой долей (долями), функционально мало отличающейся от нормального легкого).
Клинические проявления. В случае, когда при аплазии доли развивается лишь слепо оканчивающийся долевой бронх, имеющий продолжение в виде двух - трех разветвлений в отсутствие паренхимы легкого, в культе недоразвитого бронха может скапливаться бронхиальный секрет и развиваться хронический воспалительный процесс. По клиническим проявлениям напоминает бронхоэктазии (кашель с выделением слизисто-гнойной мокроты, особенно по утрам, усиливающийся в определенном положении). На обзорных рентгенограммах патология может не определяться. Иногда средостение умеренно смещается в сторону отсутствующей доли (долей). Диагноз легко устанавливается при бронхографии, выявляющей слепо заканчивающийся бронх (бронхи) отсутствующей доли, а также при бронхоскопии.
А.В. Павлунин, А.П. Медведев, Ю.Н. Филиппов, С.В.Немирова
СИНДРОМ ЯТАГАНА – КЛИНИКА, ДИАГНОСТИКА, ОПЫТ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
Каф. госпитальной хирургии им. Б.А. Королева ГОУ ВПО «НижГМА Росздрава»,
МЛПУ ГКБ №5, Н.Новгород
Актуальность. Частичный аномальный дренаж легочных вен (ЧАДЛВ) составляет от 0,3 до 9% врожденных пороков сердца [2, 4].
Одной из наиболее редких и сложных для диагностики и лечения форм ЧАДЛВ является синдром ятагана, объединяющий комплекс врожденных нарушений развития бронхиальной системы и сосудистого русла правого легкого, а также врожденные аномалии и пороки сердца.
Термин предложен в 1960 году C. Neill et al. по названию наиболее манифестного признака синдрома – рентгенологически выявляемым полулунным теням аномальной легочной вены, по форме напоминающей «кривую», или «турецкую», саблю – ятаган [6].
В мировой литературе преобладают работы, анализирующие единичные наблюдения синдрома [2, 5], однако значимой представляется разработка системы диагностики и лечения данной патологии.
Целью данной работы явилось обобщение клинического материала и построение алгоритма диагностики и хирургического лечения больных с синдромом ятагана.
Материал и методы исследования. В кардиохирургических отделениях клиники госпитальной хирургии им. Б.А. Королева НижГМА по поводу АДЛВ находилось 157 человек, у 13 (8,28%) из них был диагностирован синдром ятагана (СЯ). Среди пациентов преобладали женщины (9), средний возраст больных был 15,5 (от 8 до 25) лет. Всем больным выполнено комплексное клиническое обследование. Оценка отдаленных результатов оперативного лечения проводилась в сроки от 1 года до 9 лет.
Полученные результаты и их обсуждение. Наиболее характерными жалобами были одышка, повышенная утомляемость, боль в области сердца, частые простудные заболевания. Трое пациентов жалоб не предъявляли, порок был обнаружен при профилактическом осмотре.
При физикальных методах исследования, аускультации, электро- и фонокардиографии определялась только картина сопутствующего порока сердца, отсутствовали признаки, характерные для СЯ.
При анализе рентгенограммы грудной клетки обращали на себя внимание признаки гипоплазии правого легкого, а именно сужение правой половины грудной клетки, межреберных промежутков и правого легочного поля, правостороннее смещение органов средостения с девиацией трахеи и пищевода, расположение правого купола диафрагмы выше обычного уровня.
По данным томографического исследования и бронхографии порок развития правого легкого имел место у всех пациентов и был представлен: гипоплазией правого легкого (5), аплазией средней и гипоплазией нижней доли (3), гипоплазией средней и нижней доли (2), гипоплазией легкого + аплазией средней доли (1), аплазией средней доли (1), аплазией средней и нижней долей (1), кистозная гипоплазия нижней доли (1).
Следующей важной деталью, на которую следует обратить внимание при рентгено- и томографии, является наличие тени легочного венозного коллектора, впадающего в нижнюю полую вену (НПВ) – симптом ятагана.
На основании изменения рентгеноархитектоники венозных сосудов мы выделяем 2 формы СЯ: I – централизованный тип АДЛВ (7 пациентов) – в правом легочном поле прослеживается единый аномальный венозный коллектор; II – децентрализованный тип (6 больных) – легочное венозное русло представлено несколькими извитыми венозными стволами [1].
Тщательный анализ легочного рисунка на обзорных рентгенограммах грудной клетки позволил обнаружить признаки гипоплазии правой легочной артерии, что было подтверждено на ангиопульмонограммах у 11 больных. У всех пациентов выявлены особенности ветвления правой легочной артерии – на одном уровне одномоментно отходило несколько артериальных стволов, что не было указано в доступной нам литературе.
При селективном контрастировании аномальной легочной вены при ангиографии ретроградный рефлюкс контрастного вещества позволял проследить рентгено-анатомические особенности устья АДЛВ, а затем и правых отделов сердца. К недостаткам метода следует отнести слабое заполнение полостей контрастным веществом и невозможность контрастировать всю систему АДЛВ. Однако, свободное проведение ангиографического катетера из нижней полой вены в устья правых легочных вен у 8 больных являлось достоверным признаком АДЛВ в НПВ.
Особенно важной ангиографическая информация оказывалась у больных с децентрализованным типом аномального впадения легочных вен, трудность диагностики которого определялась небольшим диаметром легочных вен и преимущественным расположением их на фоне сердечной тени.
Диагностика врожденных пороков сердца осуществлялась во время зондирования полостей сердца. У 5 больных выявлено межпредсердное сообщение (ДМПП), у 1 – дефект межжелудочковой перегородки (ДМЖП).
В связи с тем, что в работах ряда авторов [3] упоминается о возможности кровоснабжения части правого легкого аномальными аберрантными артериями, отходящими от грудного или брюшного отдела аорты, мы включили в диагностическую программу аортографию. При этом у одной больной было выявлено аномальное артериальное кровоснабжение гипоплазированного участка правого легкого сосудами, отходящими от нисходящего отдела аорты.
Троим пациентам с отсутствием сопутствующего врожденного порока сердца, умеренно выраженной гипоплазией бронхиального дерева и неизмененной гемодинамикой хирургическое лечение не проводилось.
Операция была выполнена 10 больным. Пневмонэктомия справа с отсечением аномального коллектора от НПВ и ушиванием её дефекта произведена 4 пациентам. В условиях экстракорпорального кровообращения оперированы 6 больных, причем при отсутствии клинических проявлений со стороны легких и наличии выраженного лево-правого шунтирования крови создано соустье между венозным коллектором и левым предсердием, произведено закрытие ДМПП (4) и ДМЖП (1). Осложнений и летальных исходов не было.
В отдаленные сроки отмечено значительное улучшение самочувствия пациентов. Аускультативно тоны сердца были чистые, ясные, без шумовых феноменов. При рентгенологическом исследовании органов грудной клетки у всех обследованных определялось обратное развитие признаков гиперволемии легких. Форма тени сердца у всех больных приближалась к треугольной, талия сердца оставалась сглаженной, однако у всех обследованных отмечалось сокращение рентгенологического объема и поперечника сердца. Кардиоторакальный коэффициент по сравнению с дооперационными данными уменьшился в среднем на 6,3±0,86% (р < 0,05). У всех пациентов обратному развитию подверглись признаки гипертрофии правых отделов сердца, появились признаки умеренного увеличения левого предсердия и левого желудочка, расцененное нами как свидетельство возросшей функциональной нагрузки на эти отделы сердца.
При зондировании полостей сердца у всех пациентов давление в правых отделах сердца оказалось в пределах нормы. Оксигенация крови у всех обследованных оставалась ровной на всех уровнях правых отделов сердца и не превышала обычных нормальных параметров. Все пациенты в отдаленном послеоперационном периоде приобрели возможность вести нормальный образ жизни.
Выводы.
1. Синдром ятагана – это сложный, комплексный врожденный порок развития, в состав которого входят: аномалии и пороки развития бронхолегочной структуры правого легкого и, прежде всего, гипоплазия правого легкого, АДЛВ правого легкого в систему НПВ, сочетающийся с полным нарушением топографии легочного венозного русла, гипоплазия правой легочной артерии и рассыпной тип её ветвления, частичное аномальное системное артериальное кровоснабжение правого легкого, врожденные пороки сердца.
2. Выявить все компоненты этого порока можно только на основании комплексного рентгено-ангиографического исследования.
3. Предложенная программа исследования обеспечивает детальную диагностику синдрома ятагана, что отвечает современным требованиям кардиохирургии и пульмонологии при выборе адекватных методов лечения, и уточнении показаний к различным видам хирургического вмешательства.
Бронхогенная киста
Синдром "ятагана"
Scimitar syndrome
ID: 20701 Scimitar syndrome Dr Maxime St-Amant - 8 Dec 2012
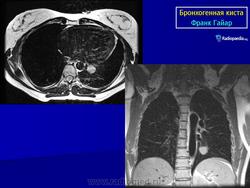
ID: 20704 Scimitar syndrome on MRI Dr Maxime St-Amant - 8 Dec 2012
ID: 20454 Scimitar syndrome with extralobar sequestration Dr Rosa Golshan - 20 Nov 2012
Бронхогенные кисты
ID: 22985 Bronchogenic cyst Dr Mostafa Mahmoud El Feki - 10 May 2013 Features consistent of bronchogenic cyst. Differential considerations in...
ID: 8561 Bronchogenic cyst Dr Frank Gaillard - 11 Feb 2010 Chest x-ray of a 40 year old woman demonstrates a founded well circumscr...
ID: 9372 Bronchogenic cyst Dr Hani Alsalam - 9 Apr 2010 4 year old female patient with bronchogenic cyst.
ID: 10946 Bronchogenic cyst Dr Gagandeep Choudhary - 3 Oct 2010 CT through the chest demonstrates a large fluid density cystic structure...
ID: 6313 Bronchogenic cyst Dr Frank Gaillard - 4 Jun 2009 Retrocardiac bronchogenic cyst only well seen on AP CXR with expiration.
Валентин Львович, спасибо за "законченность" случая. Как здорово ("что все мы здесь сегодня собрались..."), что вы всегда рядом; среди друзей и ошибаться не так страшно...
Спасибо, доктору. А.П.Горюнову, за логические подсказки.
С уважением, татьяна
Михай
Спасибо на добром слове.