Мальформации головного мозга: клинико-радиологические проявления (лекция)
Е.П. ШЕСТОВА, С.К. ЕВТУШЕНКО, Донецкий национальный медицинский университет им. М. Горького
Международный неврологический журнал 5(21) 2008 / Практикующему неврологу
Активное внедрение в практику детского невролога современных нейровизуализирующих методов обследования позволило значительно расширить знания в области аномалий нейроонтогенетического процесса, определить их роль при оценке неврологического статуса ребенка и прогноза заболевания. Прогресс в визуализации головного мозга дал возможность увидеть в новом ракурсе аномалии (мальформации) головного мозга и определить их весомое значение среди неврологических расстройств. В этом значительно помогли молекулярно-биологические методы и знание механизмов развития мозга (генетически детерминированных). Это позволило перевести взгляд от традиционных понятий аномалий головного мозга, видимых невооруженным глазом (гидроцефалия, микроцефалия и т.д.), на более глубинные, затрагивающие архитектонику головного мозга. Мальформации головного мозга, менее узнаваемые невооруженным глазом, скрыты за черепной коробкой, но от этого их клиническая значимость еще более выражена.
Использование магнитно-резонансной томографии (МРТ) перевело прижизненное изучение структуры мозга на более высокую ступень, переключив познание с формального уровня «гипоксическая энцефалопатия» на уровень болезней, вызванных генетическим нарушением транскрипционных факторов.
Мальформации головного мозга являются одной из частых причин детской неврологической инвалидности. «Поломки» нейроонтогенетического процесса в большинстве своем представляют мультифакториальную патологию эмбрионального периода. Большая часть врожденных пороков нервной системы формируется под воздействием повреждающих агентов в критические периоды эмбрионального развития органов и систем, причем характер, вид порока зависит не от природы повреждающего агента (мутантный ген, химические мутагены, ионизирующая радиация, вирусы), а от возраста эмбриона. Согласно современным представлениям о нарушении эмбриогенеза, на процессы формирования нервной системы влияют следующие факторы:
1. Экзогенные токсины.
2. Генетические причины (спорадические случаи преобладают над наследуемыми).
3. Эндогенные токсины (метаболические нарушения у матери, в том числе повышение температуры внутри материнского организма).
4. Инфекционные возбудители (цитомегаловирус, токсоплазма, листерии и др.).
Среди перечисленных причин, способствующих возникновению пороков развития, наиболее влиятельным является экзогенный фактор. В настоящее время бесспорным является факт глобального загрязнения среды обитания человека токсическими химическими веществами, что привело к значительному накоплению их в биосфере и дальнейшему поступлению в организм с продуктами питания, водой и воздухом. Количественный объем вновь возникающих мутаций может увеличиваться под влиянием мутагенных факторов среды, особенно таких, как ионизирующая радиация, активные химические соединения, некоторые биологические факторы и др. Это создает реальные предпосылки и условия для возникновения экологических поражений населения, проявляющихся прежде всего в эмбриотоксическом эффекте. В связи с увеличением числа пороков головного мозга вследствие спонтанных мутаций за счет пагубного влияния экологии все больше меняются взгляды на этиологию аномалий головного мозга. Исследователями обнаружена мутация гена, нарушающая миграцию и расслоение нейронов при закладке структур мозга (RELN-ген, хромосома 7q22). Идентифицирован продукт этого гена — белок рилин, гликопротеид, служащий проводником для нейронов. В настоящее время существуют определенные терминологические сложности понятийного аппарата, обозначающие тот или иной порок развития головного мозга: нет единого понимания терминов среди врачей как в междисциплинарной, так и внутридисциплинарной областях. Например, считаются одним и тем же атрофия и гипотрофия мозга или вентрикуломегалия и гидроцефалия и т.д. Часто диагнозы для неврологов приходят от других специалистов, не владеющих в достаточной мере знаниями анатомии головного мозга. Например, существует ли такое понятие «киста сосудистого сплетения», на основании которого устанавливается диагноз перинатальной энцефалопатии, внутриутробной инфекции и т.д.? Не учитываются генетически детерминированные законы роста организма, особенно в первый год жизни, во время которого изменяются не только клинические признаки заболевания, но и его радиологические проявления.
Аномалии развития, формирующиеся в эти периоды, получили названия мальформации головного мозга, дисгенезии (дисгении) мозга, дисмиграционных нарушений головного мозга, или аномалий (болезней) нейронной миграции, нарушений архитектоники головного мозга и т.д. По сути, все эти термины отражают одно и то же — аномальное формирование головного мозга.
Пионерами клинико-радиологического изучения мальформаций головного мозга явилась группа исследователей:
1. From the Departments of Radiology (Neuroradiology) (Dr. Barkovich), University of California, San Francisco.
2. NYU Comprehensive Epilepsy Center (Dr. Kuzniecky), Department of Neurology, New York University, New York.
3. Brain Research Institute and Austin and Repatriation Medical Centre (Dr. Jackson), University of Melbourne, Australia.
4. Developmental Neuroscience Department University of Pisa, and IRCCS Stella Maris Institute (Dr. Guerrini), Pisa, Italy.
5. Departments of Human Genetics, Neurology, and Pediatrics (Dr. Dobyns), University of Chicago, IL.
Более десятка лет они разрабатывают различные варианты классификации мальформаций головного мозга. Классификация базируется на основных этапах онтогенеза нервной системы — периодах развития головного мозга, конечной стадией которого является развитие коры головного мозга.
Приводим последнюю классификацию мальформаций головного мозга, опубликованную авторами в 2005 году:
І . Malformations due to abnormal neuronal and glial proliferation or apoptosis
А . Decreased proliferation/increased apoptosis or increased proliferation/decreased apoptosis — abnormalities of brain size
1. Microcephaly with normal to thin cortex
2. Microlissencephaly (extreme microcephaly with thick cortex)
3. Microcephaly with extensive polymicrogyria
4. Macrocephalies
B. Abnormal proliferation (abnormal cell types)
1. Nonneoplastic
a. Cortical hamartomas of tuberous sclerosis
b. Cortical dysplasia with balloon cells
c. Hemimegalencephaly
2. Neoplastic (associated with disordered cortex)
a. Dysembryoplastic neuroepithelial tumor
b. Ganglioglioma
c. Gangliocytoma
II. Malformations due to abnormal neuronal migration
A. Lissencephaly/subcortical band heterotopia spectrum
B. Cobblestone complex/congenital muscular dystrophy syndromes
C. Heterotopia
1. Subependymal (periventricular)
2. Subcortical (other than band heterotopia)
3. Marginal glioneuronal
III. Malformations due to abnormal cortical organization (including late neuronal migration)
A. Polymicrogyria and schizencephaly
1. Bilateral polymicrogyria syndromes
2. Schizencephaly (polymicrogyria with clefts)
3. Polymicrogyria or schizencephaly as part of multiple congenital anomaly/mental retardation syndromes
B. Cortical dysplasia without balloon cells
C. Microdysgenesis
IV. Malformations of cortical development, not otherwise classified
A. Malformations secondary to inborn errors of metabolism
1. Mitochondrial and pyruvate metabolic disorders
2. Peroxisomal disorders
B. Other unclassified malformations
1. Sublobar dyspiasia
2. Others
Из приведенной классификации понятно, что каждый порок развития связан с «поломкой» в определенном периоде развития нервной системы. Для этого необходимо знать основные периоды онтогенеза центральной нервной системы. Это процесс последовательный. Он жестко генетически детерминирован и представляет собой следующие основные периоды:
— появление нервной пластинки и формирование нервной трубки (с 3–4-й недели гестации). Нейруляция — от 18-го до 27-го дня;
— образование мозговых пузырей, разделение передних пузырей на парные отделы (с 4–5-й недели гестации);
— миграция и дифференцировка нервных и глиальных клеток и формирование коры (с 6–8-й недели гестации);
— последовательная миелинизация проводящих путей головного и спинного мозга (с 5-го месяца гестации до 1 года постнатальной жизни);
— пролиферация нервных и глиальных клеток с 5–6-й до 16–20-й недели;
— миграция с 6–7-й до 20–24-й недели;
— организация коры головного мозга начинается с 16-й недели и длится еще в постнатальном периоде.
Ведущая роль в диагностике многих пороков развития головного мозга, в том числе миграционных аномалий, принадлежит МРТ. С помощью этого обследования появилась возможность прижизненно выявить у больного ребенка такие аномалии мозга, которые ранее не определялись и, соответственно, не рассматривались в качестве причины неврологических расстройств у детей. Особую диагностическую ценность этот метод исследования приобретает в ранние сроки постнатального развития, так как в период новорожденности нарушенное состояние ребенка с мальформацией головного мозга необоснованно трактуется как внутриутробная нейроинфекция, гипоксическое или родовое повреждение нервной системы.
С помощью радиологических методов исследования четче визуализируются аномалии развития головного мозга, связанные с нарушением формы и строения (архитектоники) серого вещества. В меньшей степени это касается нарушения строения белого вещества. Поэтому большую часть пороков связывают с аномалией коры головного мозга и обобщенно называют корковыми дисплазиями.
Мальформации головного мозга могут развиться на всех этапах эмбрионального и частично фетального периодов. Если «поломка» происходит во время формирования прозэнцефалона (2–3-й месяц внутриутробного развития), то возникают грубые, нередко видимые глазом пороки, о которых можно судить по наличию у больного сопутствующего лицевого дизостоза. К таким аномалиям, относится, например, голопрозэнцефалия. Период ее образования строго фиксирован — с 22-го по 24-й день внутриутробного развития. Такие аномалии головного мозга можно косвенно диагностировать без дополнительных методов обследования, так как они сопряжены с грубой специфической неврологической симптоматикой, лицевым дизостозом, костными нарушениями.
Мальформации головного мозга клинически проявляются симптомами среднего и тяжелого органического поражения нервной системы. Их симптоматика во многом зависит от локализации нарушений структуры мозга, их распространенности и состоит:
— из когнитивных расстройств разной степени выраженности;
— эпилептических приступов, часто резистентных к терапии;
— очагового неврологического дефицита разной степени выраженности.
Тем не менее ненормальная структура головного мозга на изображениях МРТ не всегда клинически проявляется патологическими симптомами. На степень неврологических расстройств может повлиять распространенность — площадь, объем — нарушения архитектоники головного мозга, известные в морфологии как мальпозиция и мальориентация. К сожалению, эти изменения плохо визуализируются на МРТ при использовании рутинных режимов Т1 и Т2.
В целом симптоматика аномалий головного мозга четко выражена, но малоспецифична. Как правило, более грубые расстройства проявляются уже в период новорожденности нарушением адаптации, судорожным синдромом. По мере роста ребенка все более четко формируется задержка психомоторного развития, очаговый неврологический дефицит разной степени выраженности, часто — синдромокомплекс церебрального паралича. Эпилептические приступы могут появиться в любом возрасте ребенка, чаще в первое десятилетие. Нередко приступы резистентны к терапии. Как правило, неврологические синдромы сочетаются друг с другом, но могут быть и изолированным проявлением порока головного мозга (например, эпилептический синдром).
На возраст появления эпилептических приступов вследствие аномального развития головного мозга может повлиять так называемый критический период развития ребенка. Изменения в генетической программе регуляции нормального роста и развития ребенка проявляются дискретностью, т.е. условной обособленностью отдельных периодов онтогенеза. В постнатальном развитии критические периоды, или фазы, отграничивают отдельные переломные этапы онтогенеза: они представляют собой своеобразные «верстовые столбы» в общей программе развития человека. Выделение постнатальных критических периодов, или фаз, развития было предложено Ю.Е. Вельтищевым с соавторами еще в 1983 г. При этом авторы основывались на объективных и хорошо известных проявлениях репрессии генов и генного переключения. К таким критическим периодам ребенка относятся:
— неонатальный;
— период 3–6 месяцев;
— второй год жизни;
— 6 лет;
— пубертатный период.
Наиболее часто миграционные нарушения радиологически визуализируются кортикальными нарушениями. Понятие кортикальной дисплазии объединяет следующие виды расстройства нейронной организации: лиссэнцефалия (агирия), пахигирия, полимикрогирия, шизэнцефалия, фокальная трансмантийная дисплазия и др.
Лиссэнцефалия (агирия) — вариант грубого недоразвития мозговой извилины с гладкой поверхностью мозговых гемисфер; может быть тотальной и очаговой (рис. 1). Наиболее частыми клиническими проявлениями лиссэнцефалии являются тяжелая и глубокая умственная отсталость и раннее начало эпилепсии по типу инфантильных спазмов. Встречается как у девочек, так и у мальчиков. Часто регистрируется специфический паттерн ЭЭГ — генерализованная бета-активность высокой амплитуды. Тотальная агирия сопровождается ленточной гетеротопией, известной как синдром двойной коры.
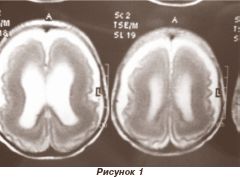
Описаны два морфологических типа лиссэнцефалии.
1-й — тип Bilschowski с наличием только четырех слоев коры. Четвертый слой сформирован из гетеротопических нейронов. Этот тип часто ассоциируется с другими аномалиями: макро- и микрогириями, гетеротопиями, шизэнцефалией и др. Клинически у больных наблюдается гипотония, умственная отсталость, эпилептические пароксизмы по типу инфантильных спазмов, миоклоний, синдромов Отахара и Леннокса — Гасто. Данный тип имеет генетическую и хромосомную детерминованность. Он является основным морфологическим признаком синдромов Варбурга и Секкеля (карликовость, «лицо птицы»), синдромов Miller — Dilker и Norman — Roberts (эпилепсия, умственная отсталость, лицевой дисморфизм и другие стигмы), связанные из делецией 17-й хромосомы.
2-й тип — Walker's лиссэнцефалия с полным отсутствием кортикального слоя. Сочетается с гипоплазией мозжечка, моста, аномалией глаз и другими мальформациями мозга. Встречается при синдромах Dendy, Walker — Warburg, врожденной мышечной дистрофии Fukuyama, врожденной мышечной дистрофии — тип 1D, Muscle-Eye-Brain Disease.
Близким к лиссэнцефалии является такой порок мозга, как пахигирия — увеличение в размерах извилин. Термин происходит от греческого слова pahus — широкий. Пахигирия, как и все другие корковые мальформации, является вариантом формирования коры головного мозга с нарушением строения (архитектоники) серого вещества. Часто термины «пахигирия» и «лиссэнцефалия» взаимозаменяемы.
Полимикрогирия — грубый дефект коры головного мозга с множеством мелких неглубоких извилин, нарушением архитектоники коры головного мозга (рис. 2, 3). Известны два гистологических типа полимикрогирии:
1. Бесслойная, при которой молекулярный слой непрерывен и не следует за профилем извилин; лежащие в основе нейроны имеют радиальное положение, а не пластинчатую организацию.
2. Четырехслойная, характеризующаяся слоем интракортикального пластинчатого некроза с последовательной поздней беспорядочной миграцией и нарушением постмиграционной корковой организации.
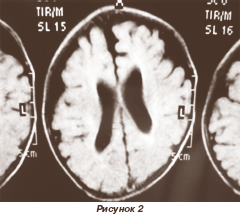
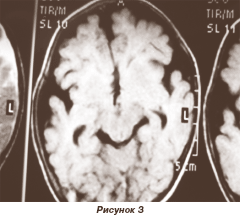
Протяженность полимикрогирии очень вариабельна, с широким спектром клинических манифестаций — от тяжелой энцефалопатии с резистентной эпилепсией до индивидуальных селективных расстройств когнитивных функций:
— Bilateral frontal polymicrogyria.
— Bilateral frontoparietal polymicrogyria.
— Bilateral perisylvian polymicrogyria.
— Bilateral parasagittal parieto-occipital polymicrogyria.
— Bilateral generalized polymicrogyria.
Полимикрогирия встречается в структуре многих генетических и хромосомных синдромов , сочетающихся с иными аномалиями мозга и других органов : Денди — Уокера , Арнольда — Чиари , Foix — Chavany — Marie, Zellweger, Aicardi, неонатальной адренолейкодистрофии , Walker — Warburg, Adams — Oliver, Arima, Delleman, Galloway — Mowat, Micro, Baller — Gerold, Kabuki (Niikawa — Kuroki), Pena — Shokeir и др .
Chromosomal abnormality PMG
• Deletion 22q11.2
• Chromosomal rearrangements
— Deletion of segment 2q31–2q33 — Bilateral CTP PMG + PNH + arachnoid cyst + hypoplasia of falx and CC
— Monosomy 1p36 — Extensive neuronal and glial heterotopia + PMG
— Duplication of centromere of chr 11 and of segment 11q11–11q12 — Microcephaly, PMG and pachygyria
— Deletion of segments 18p11.2–18pter and 21pter–21q22.1 — Localised PMG
— Deletion of segment 1q44–1qter and duplication of segment 12p13.3 — Unilateral perisylvian PMG
— Locus disruption by breakpoints at 1p12 and 6p12.2 — Bilateral perisylvian PMG + bilateral PNH + hypoplasia of CC
— Duplication of segments 9pter–9q22.2 and 7q35–7qter — Bilateral parieto-occipital PMG + caudal hypoplasia of cerebellar vermis
— Deletion of segment 13q14.1–13q31.2 — Bilateral frontotemporal PMG + left parieto-occipital PMG
— Loci on chr 1p36, 2p13, 6q25, 21q22 and 22q11 — PMG, not specified
• Chromosomal aneuploidies associated with PMG
— Trisomy 13 — Bilateral perisylvian PMG
— Duplication short arm X-Unilateral hemispheric PMG
— Turner mosaicism — Bilateral frontal PMG
Полимикрогирия — очень частый порок в структуре когнитивных расстройств и аномалий мозга. Среди корковых мальформаций головного мозга полимикрогирия наиболее узнаваема радиологически. Одним из постоянных косвенных признаков при этой мальформации является увеличение субарахноидальных пространств и желудочков мозга (гипоплазия мозга).
Примером известных синдромов, в основе которых лежит мальформация коры головного мозга, т.е. полимикрогирия, является синдром Foix — Chavany — Marie. Клинически он сопровождается умственной отсталостью и псевдобульбарным параличом.
Полимикрогирия, которая располагается с обеих сторон сильвиевой борозды и имеет специфические клинические проявления, получила название «врожденный двусторонний перисильвиев синдром» (Worster — Drought syndrome). В основе морфологических изменений коры головного мозга лежит двусторонняя полимикрогирия в области сильвиевой борозды. Перисильвиев синдром проявляется врожденной центральной диплегией лицевой, глоточной и жевательной мускулатуры; 100% нарушением движения языком — псевдобульбарным парезом; когнитивными расстройствами разной степени выраженности; эпилептическим синдромом. Судороги дебютируют на первом году жизни. По своему характеру могут быть как фокальными, так и генерализованными, иногда по типу инфантильных спазмов, резистентны к антиконвульсантной терапии.
Еще один вариант корковой мальформации головного мозга — фокальная корковая дисплазия. Это частичное нарушение нейроонтогенетических процессов нейронной миграции, результатом чего является образование патологических корковых участков (гигантские нейроны и причудливой формы астроциты, особенности мальпозиции и мальориентации). Область преимущественной локализации фокальной корковой дисплазии — лобные и височные отделы мозга (рис. 4).
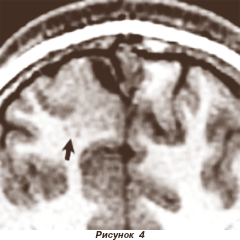
Основные нозологические критерии пароксизмов:
— кратковременные эпиприпадки (не более 1 мин);
— сложные парциальные припадки с минимальными явлениями постприступной спутанности;
— вторичная генерализация припадков, происходящая быстрее, чем при височной эпилепсии;
— часто демонстративные и необычные двигательные феномены;
— высокая частота автоматизмов в начальной фазе припадков;
— частые внезапные падения.
Для фокальной корковой дисплазии характерны выраженные, демонстративные и порой необычные двигательные феномены (жестовые автоматизмы (de novo), педалирование по типу топтания на месте), сопровождающие припадки. Во время приступа выражена моторная манифестация, включающая атипичные позные установки по типу билатеральных либо унилатеральных тонических поз и/или атонические эпизоды. Между приступами на ЭЭГ иногда отмечаются необычные и чрезвычайно активные фокальные эпилептические разряды в виде повторяющихся спайков.
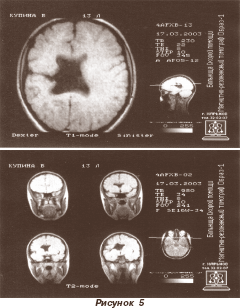
Своеобразной аномалией нейронной миграции является шизэнцефалия — тотальная патология формирования глиальных миграционных траекторий, простирающаяся от желудочков до коры головного мозга. Данный порок развития хорошо визуализируется на томограммах головного мозга в виде различной степени выраженности щелей (рис. 5). В классическом варианте эти щели в коре головного мозга заканчиваются «открытыми губами». Стенки щелей выстланы патологически утолщенной корой. При данном пороке ликвородинамика не нарушена, она полностью компенсирована. Возле щелей, как правило, находятся очаги гетеротопии и/или полимикрогирии. Клинические проявления шизэнцефалии ассоциируются со следующими неврологическими симптомами и синдромами:
1) гемиплегия (при унилатеральном расположении);
2) тетрапарез (при билатеральном расположении);
3) судорожный синдром;
4) грубая задержка психомоторного развития.
Наиболее частым вариантом миграционных нарушений является гетеротопия — скопление нейронов, остановившихся в различных аномальных местах на пути следования к коре головного мозга. Такая остановка происходит не позже 5-го месяца внутриутробного развития. Изолированный участок узловатой массы называется гетеротопионом. В настоящее время описаны следующие варианты гетеротопии:
1) субэпендимальная нодулярная (узелковая);
2) ленточная (слоистая ламинарная);
3) изолированная (одиночная);
4) синдром двойной коры.
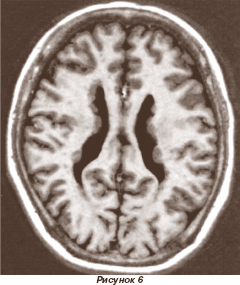
Субэпендимальная узелковая (нодулярная) гетеротопия связана с мутацией гена FLN1 (Хq28). При этом мальчики погибают, а девочки рождаются с нодулярной гетеротопией. Субэпендимальная гетеротопия может быть одиночной и множественной (рис. 6), локализуется чаще в области вентрикулярного треугольника и височных и затылочных рогах желудочков головного мозга. Нередко визуализируемые очаги субэпендимальной гетеротопии расценивают как очаговые ишемические поражения мозга или как кальцинаты, что затрудняет диагностику заболевания. У больных с изолированной субэпендимальной гетеротопией судороги обычно появляются во втором десятилетии жизни. При локализации гетеротопиона в субкортикальной области кора головного мозга часто аномальная, с тонкими и мелкими извилинами. У таких больных отмечается различная степень задержки психомоторного развития, зависящая от размера и местоположения гетеротопиона. Пароксизмы развиваются почти у всех больных.
Наиболее часто у больных встречаются одиночные гетеротопионы. В отличие от гамартомы при туберозном склерозе они не накапливают контрастное вещество.
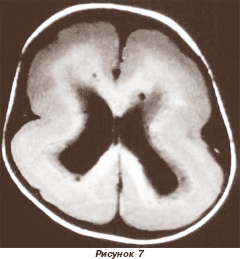
Для ленточной (слоистой ламинарной) гетеротопии характерно скопление гетеротопионов параллельно предполагаемой коре головного мозга. Данный вариант гетеротопии получил название синдрома двойной коры (рис. 7). Его можно обнаружить при X-сцепленной лиссэнцефалии, развивающейся в результате мутации гена DCX (XLIS) Xq22.3–q23. При этом девочки рождаются с синдромом двойной коры.
Выводы
Без своевременной диагностики мальформаций развития головного мозга пациент будет обречен получать терапию по поводу гипоксического поражения мозга или внутриутробной инфекции до тех пор, пока диагноз порока мозга не станет очевидным в старшем возрасте.
Практическому врачу для диагностики мальформаций головного мозга помогут следующие стандарты:
1. Наличие нарушенного (патологического) неврологического статуса у ребенка грудного возраста при отсутствии критического периода (тяжелой гипоксии) в неонатальном периоде дает основание предположить аномалию развития головного мозга, особенно у доношенного новорожденного.
2. Особое внимание должно быть уделено трактовке увеличенных размеров желудочков мозга. У недоношенного ребенка изолированная вентрикуломегалия чаще всего является следствием гипоксического поражения нервной системы. У доношенного новорожденного вентрикуломегалия нередко является косвенным признаком аномалии головного мозга.
3. С целью дифференциальной диагностики пороков головного мозга с внутриутробным энцефалитом необходимо провести специфическое иммунологическое обследование цереброспинальной жидкости.
4. Гипотония в период новорожденности является частым симптомом пороков развития головного мозга.
5. При задержке темпов статокинетического развития и нарушении развития постуральных рефлексов у ребенка необходимо исключить аномалию головного мозга.
6. Если у больного в неонатальном периоде отмечался судорожный синдром, то этому ребенку необходимо провести радиологическое исследование головного мозга (МРТ) с целью верификации мальформации.

https://radiologykey.com/malformations-of-cortical-development/